Травматические повреждения передних зубов могут быть весьма трагическим опытом в жизни пациентов и требуют тщательного планирования лечения, достаточного опыта и навыков у доктора.
Новшества в техниках как эндодонтии, так и имплантологии позволили нам сохранять больше собственных зубов пациентов, а если пациент изъявляет желание сохранить свой зуб, то это должно осуществляться даже при малейшей возможности.
В данном клиническом исследовании применение мембраны и костного материала с одновременной постановкой имплантата, а также эндодонтия под микроскопом помогли получить высокий результат, о котором и желал пациент.
Введение
Травма зуба часто требует вмешательства нескольких врачей: общего стоматолога и одного или более узких специалистов. Так как травма встречается не так часто в общей практике, лечение травмированных зубов является весьма трудным, вдобавок повреждение обычно сопровождается сильным эмоциональным компонентом.
Горизонтальный перелом корня может быть классифицирован согласно локализации линии перелома (апикальная треть, средняя треть или пришеечная часть). Факторы повреждения зуба, такие как локализация линии перелома, подвижность коронкового фрагмента, степень смещения коронкового фрагмента и расстояние между фрагментами (разрыв пульпы по месту перелома), стадия развития корня (зрелый или незрелый корень), возраст пациента (рост альвеолярного отростка) имеют огромное влияние на процесс лечения.
В горизонтально сломанном зубе некроз пульпы часто происходит в коронковой части, в то время как пульпа в апикальном фрагменте остается витальной. Это создает некую основу для дальнейшего ведения терапии горизонтального перелома зуба.
В постоянных зубах с горизонтальным переломом в апикальной или средней трети лечение корня в коронковой части только при помощи гуттаперчи (с покрытием гидроксидом кальция) признано успешным, в то время как неудачные результаты были получены при эндодонтическом лечении гуттаперчей обоих фрагментов.
Цель такой терапии заключается в формировании кальциевого барьера в апикальной части коронкового фрагмента, по принципу лечения невитального несформированного зуба (путем апексификации). MTA был разработан в 1990-х как материал для пломбирования апикальной части корня.
С того момента данный материал широко применялся во многих аспектах эндодонтического лечения. Это связано с хорошими показателями апикального лечения, когда он применялся в качестве материала для апексификации в несформированных зубах с открытым апексом, так как он активно стимулировал образование твердых тканей, является биосовместимым, обеспечивает хорошую герметизацию (предотвращает микроподтек) и нерезорбируем. Таким образом, МТА является материалом выбора вместо гуттаперчи для коронального сегмента зуба при горизонтальном переломе.
Данный клинический случай включает три зуба, которые пострадали от травмы и были лечены мультидисциплинраным подходом. После тщательной оценки единственным вариантом иногда является только удаление и замещение имплантатом. Регенерация кости в целом является необходимым шагом в случаях травмы и дальнейшей постановки имплантата из-за самого процесса травмирования или пост-травматической инфекции. Авторы применяли только алло- или синтетические материалы на протяжении последних десяти лет, без использования аутогенных компонентов (блоки, чипсы, частицы). Отсроченная немедленная постановка стала стандартным протоколом, когда зуб или корень аккуратно удалены без повреждения оставшейся кости, с последующим оставлением для заживления на три недели.
Данный стандартный протокол, примененный в более, чем 1800 случаях в течение 10 лет – позволяет обеспечить закрытие мягких тканей и сохранение кости до фазы моделирования. Сохранение края, по сравнению с новым построение профиля и моделированием, экономит время и не так травматично для пациента. Заживление кости в дальнейшем также улучшается отказом от применения традиционных (коллагеновых) мембран, которые уменьшают периостальный кровоток к месту подсадки, что составляет 85% (или более) кровоснабжения этой зоны. Стабильность и восстановление мягких тканей также важно для костной регенерации и обеспечивается CaSO4 элементом в замещающем материале.
Клинический случай
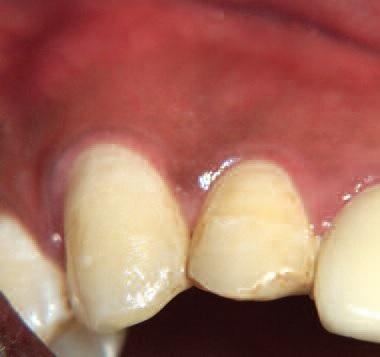
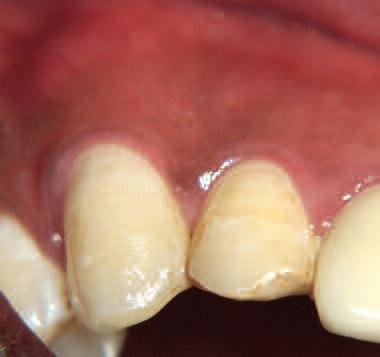
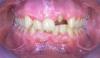
В клинику обратился 25-летний мужчина, попавший в аварию, которая привела к травме центрального верхнего правого резца, правого латерального резца и правого клыка. Выявлен горизонтальный перелом в средней и апикальной части верхнего правого латерального резца и верхнего правого клыка (Фото 1). В местной больнице зубы были шинированы, а затем лечены стоматологом общей практики.
Фото 1: Травма 13, 12 и 11
Пациент обратился к авторам исследования три месяца спустя после травмы с припухлостью и болью в зоне латерального резца. Клинический осмотр выявил третью степень подвижности указанного зуба, центральный резец и клык оставались неподвижны. Клык не отвечал на тесты чувствительности (ЭОД и холод). Прицельный рентгеновский снимок (Фото 2) показал горизонтальный перелом корней латерального резца и клыка в средней и апикальной трети.
Фото 2а и 2b: Рентгенограмма три месяца спустя после травмы
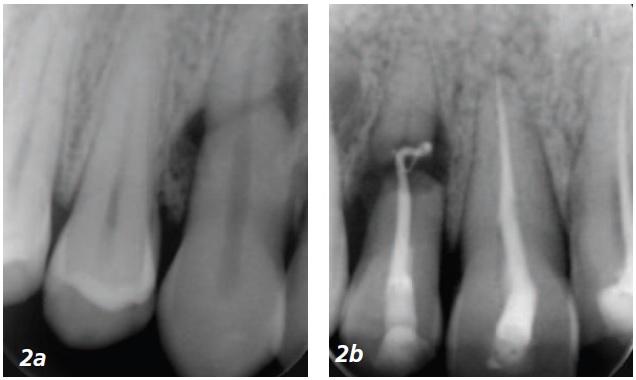
Латеральный резец был запломбирован, коронарный фрагмент смещен с промежутком в 2 мм, отмечалась латеральная зона просветления. Клык не был запломбирован, промежуток между фрагментами составил до 1 мм и зоны просветления не наблюдалось. Центральный резец лечен, но обтурирован неидеально, однако, у корня костного разрежения не отмечалось.
Пациент высказал пожелание о сохранении обоих зубов. Так как 13 был неподвижен, промежуток между фрагментами составлял менее 1 мм, патологические карманы не отмечались, прогноз лечения такого зуба принят как хороший.
Тот факт, что латеральный резец оказался 3 степени подвижности, то единственным вариантом терапии стало его удаление. Такое предложение устроило пациента, получено добровольное согласие. Изначальной целью лечения стало сохранение клыка путем эндодонтического лечения.
Эндодонтическое лечение клыка
Было принято решение провести лечение только коронкового фрагмента корня верхнего клыка, так как апикальный фрагмент признан витальным. Около зуба фиксирован раббердам при помощи клампы Q9 (Dentsply Ash, UK). Доступ создан при помощи длинного конусного алмазного бора. Пульповая камера очищена с использованием ультразвуковой насадки BUC-1 под обильным орошением водяного спрея. Канал идентифицирован под микроскопом (Global G3 DP Medical Systems, UK) зондом DG16 (Dentsply Ash).
Рабочая длина корневого канала коронкового фрагмента определена апекслокатором (Raypex 5; VDW). Для контроля данных с апекс-локатора также изготовлен рентгеновский снимок. Канал обработан на рабочую длину ручными K-Flexofiles (Dentsply Maillefer) до размера ISO 70 техникой сбалансированных сил.
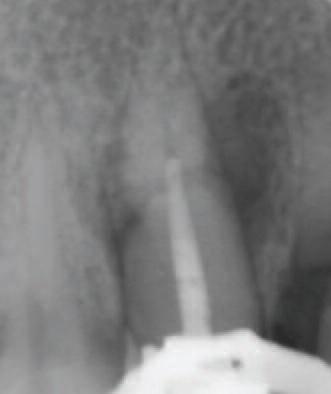
Корневой канал клыка запломбирован до уровня перелома с минимальным слоев в 4 мм МТА (Angelus) при помощи пистолета (Miltex) для нагнетания материала (Фото 3). Для паковки и постановки МТА также использован ультразвуковой наконечник. Оставшееся пространство канала запломбировано гуттаперчей, а полость восстановлена композитным материалом (Filtek Supreme XT Universal Composite, 3M Dental Products). После пломбирования выполнен рентгеновский снимок (Фото 4). Заметно небольшое выведение МТА за линию перелома, но так как МТА биосовместим, прогноз для лечения остается хорошим.
Фото 3: Введение МТА
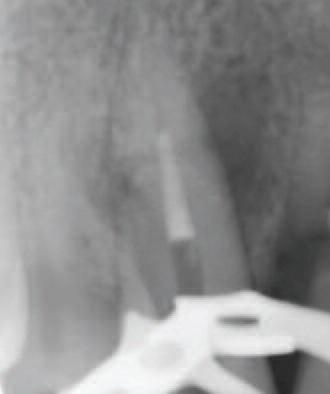
Фото 4: Соединенный корневой канал
Постановка имплантата на место латерального резца
Хирургическая фаза лечения начата удалением сломанного латерального резца. В качестве временной конструкции изготовлен частичный съемный протез, мостовидная композитная конструкция отвергнута по причине стоимости и желания пациента не затрагивать соседние зубы.
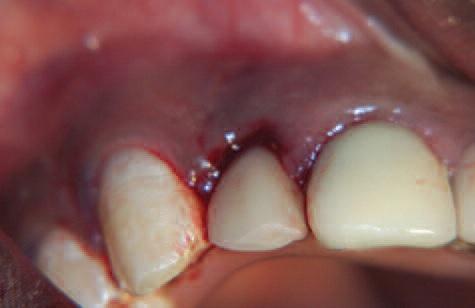
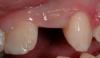
Верхушка корня извлечена при помощи периотома (Фото 5а и 5b) с целью не повредить щечную пластинку кости. Зондирование лунки показало значительный вестибулярный дефект (Фото 6) и тонкий биотип десны. Частичный протез примерен (Фото 7) и место оставлено для полного заживления на три недели.
Фото 5а и 5b: Применение периотома для удаления фрагмента корня
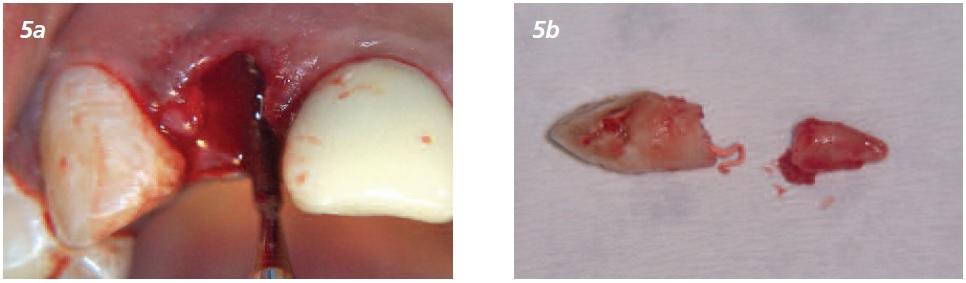
Фото 6: Дефект показан зондом
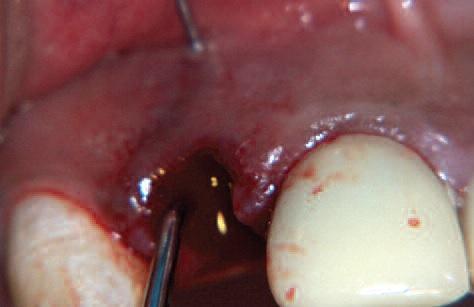
Фото 7: Частичный съемный протез
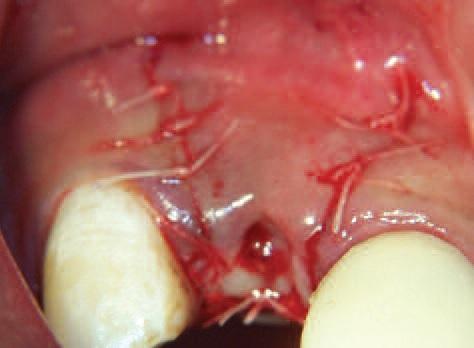
После заживления мягких тканей наблюдалось хорошее закрытие тканями (Фото 8 и 9), однако костный дефект сохранялся. Произведено отслоение лоскута с сохранением сосочков соседних зубов.
Фото 8: 3 недели спустя: заживление мягких тканей
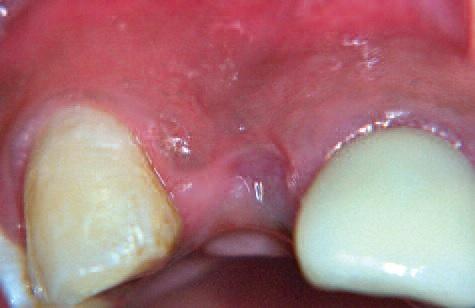
Фото 9: Заметен костный дефект
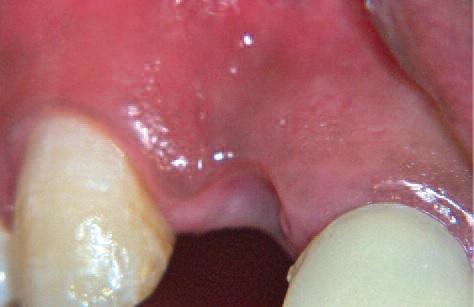
Концепция применения мембран в костном материале позволяют создавать меньший лоскут, сокращая травматизацию и сохраняя кровеносное снабжение от надкостницы.
Надкостница в месте повреждения также играет роль индуктора факторов стромальных клеток, что приводит к повышению количества мезенхимальных клеток, необходимых для нормального процесса заживления. Таким образом авторы считают, что применение традиционных мембран коллагенового типа могут быть скорее помехой, чем помощью при заживлении тканей.
Место вмешательства тщательно кюретировано для удаления всей грануляционной ткани. Бактериостатический характер CaSO4 позволяет обходиться без применения хлоргексидина, хотя его эффект на фибробласты остается обсуждаемым.
В лунку установлен имплантат Dio 3,8x12 мм (Dio Implant Corporation) слегка с небным уклоном (Фото 10-11) до желаемого торка 25Nm. Автор всегда производит постановку имплантата во время графтинга, даже в случаях тяжелой резорбции кости, так как титановый имплантат обладает регенеративными качествами, а также обеспечивает стабилизацию костного материала.
Фото 10а и 10b: Имплантат (Dio 3.8 мм х 12 мм) установлен небно с сохранением сосочка
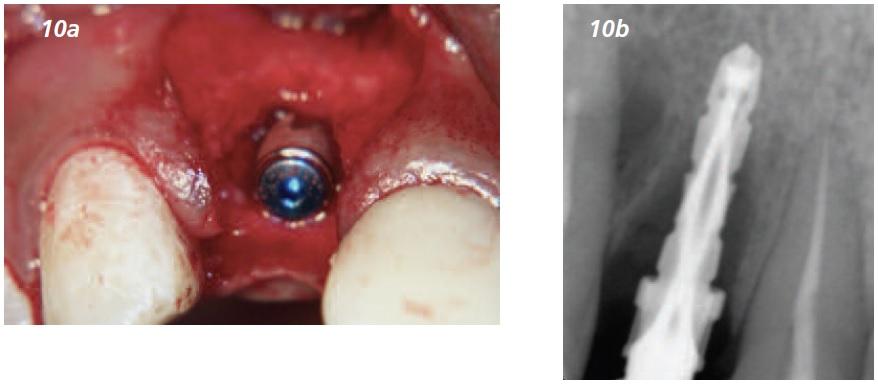
Фото 11: Прилегающая костная ткань требует графтинга
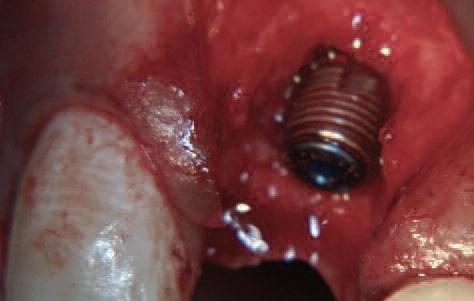
Имплантат в такой ситуации выступает на первом месте, так как он способствует регенерации кости, а также необходим для фиксации абатмента и коронки в будущем.
Правильная посадка штифта проведена заранее, тип 49 ISQ 38 (Фото 12). Костный материал (Vital, Biocomposites) приготовлен согласно инструкции производителя и введен в операционное поле и придавлен марлей, чтобы избежать подтека крови в течение первых трех минут (Фото 13). Способность отверждаться, а тем самым становиться стабильнее, приводит к большей приживляемости материала и костной регенерации. Место вмешательства аккуратно закрыто и ушито 5.0 швами Викрил (Фото 14).
Фото 12: Ostell smart peg (тип 47) введенный в Dio имплантат

Фото 13а и 13b: Установленный графт, контроль кровотечения
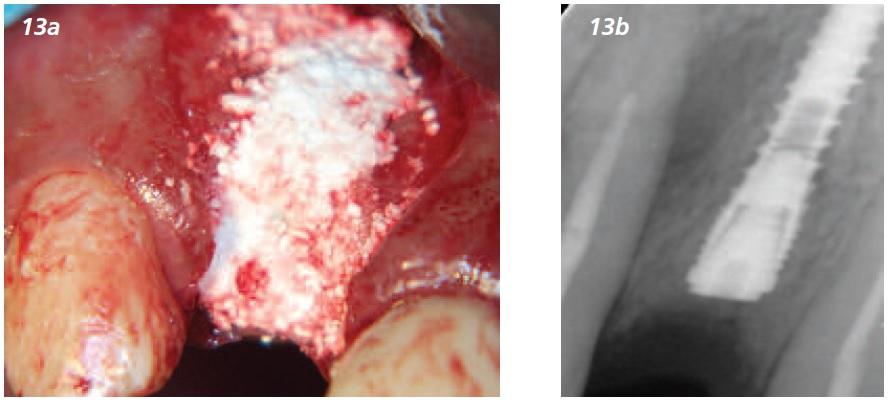
Фото 14: Ушитие при помощи Викрила 5.0
CaSO4 элемент материала обеспечит окклюзионный барьер для мягких тканей на первые три недели (в зависимости от пациента), при этом васкулярная пористость обеспечит ангиогенез.
Васкулярная пористость повышается, так как CaSO4 обладает биоабсорбцией, что предоставляет необходимые элементы для регенерационного процесса в структуре BTcP (99% чистого бета три-кальций фосфата).
Также замечено, что некоторые материалы для графтинга (например Vital) имеют отрицательный изоэлектрический заряд в водном растворе, что притягивает такие вещества как остеопонин и остеокальцин в больших количествах. Эти веществ затем притягивают отрицательно заряженные мезенхимальные клетки пациента (остеобласты), что также положительно влияет на процесс заживления. Именно поэтому авторы не применяют любую аутогенную кость последние девять лет, так как, по их мнению, введение мертвой кости замедляет процесс заживления из-за изначальной фазы остеокластов.
Отказ от применения аутогенной кости приводит к сокращению реабилитационного периода и лучшему прохождению через хирургические процедуры.
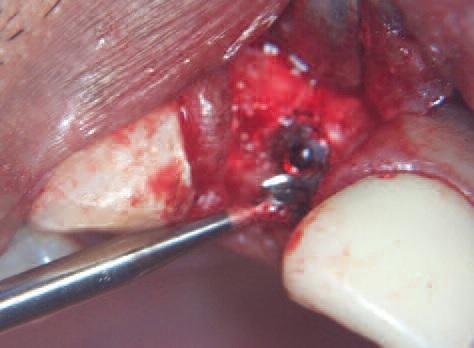
Спустя двенадцать недель лоскут был поднят для оценки сформированной кости и остатков костного материала (Фото 15). Шаровидный бор (Meisinger) использован для создания доступа к головке имплантата (Фото 16), что важно для посадки штифта и снятия корректного слепка.
Фото 15: Поднятие лоскута спустя три месяца для оценки новообразованной кости и остатков костного материала (менее 15%).
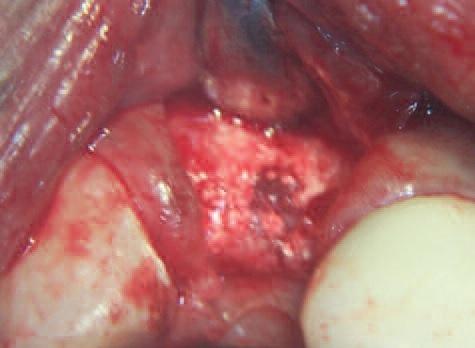
Фото 16: При помощи шаровидного бора убираются излишки кости
Биоабсорбность материала чрезвычайно важна для созревания новой и качественной кости. Множество исследований показали, что в течение 10 недель 85% материала полностью абсорбируется и улучшает костную регенерацию наравне с общим заживлением (Фото 17).
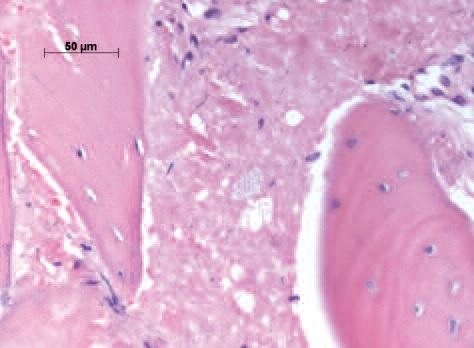
Фото 17: Препарат, показывающий малое количество остатков костного материала, окраска гематоксилин эозином (Dr Mangham).
Лоскут также использован для смещения прикрепленного, кератинизированного гингивального края более буккально после фиксации заживляющего колпачка (SANH 4224) и повторного закрепления протеза на еще одну неделю (Фото 18).
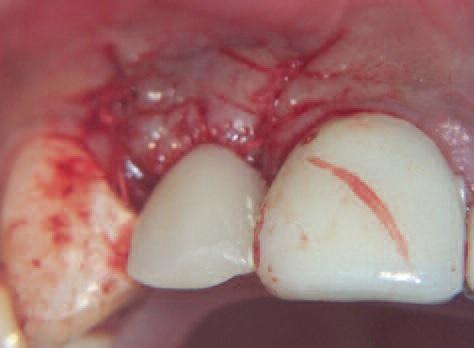
Фото 18: Фиксация заживляющего колпачка и протеза
Следующее улучшение заметно на фото 19.
Фото 19: Заживление мягких тканей спустя неделю
Подобран правильный абатмент (SACN 4835T) для размещения края коронки на 1 мм ниже десневого края, несмотря на более глубокую посадку имплантата (Фото 20). Это было сделано для оптимизации этой системы абатмента и улучшения прилегания мягких тканей вокруг имплантата.
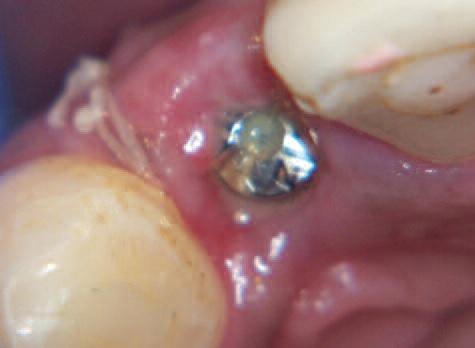
Фото 20: Фиксация абатмента – обратите внимание на новый уровень кости
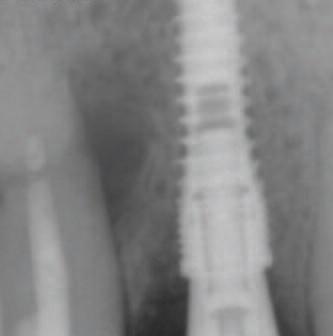
Изготовлена E-max коронка (Simply Crown и Bridge in Surrey), которая затем фиксирована на цемент Premier (Swallow Dental Supplies). Излишки удалены в фазе геля, чтобы не оставить фрагменты цемента под десной.
Пациент был рад полученному результату и приходил на регулярные осмотры каждые 6 месяцев для обеспечения длительного результата.
Наблюдение
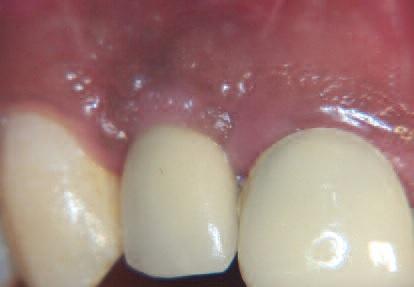
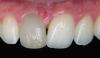
На первом визите наблюдалось улучшение вестибулярного профиля и полное заживление десны (Фото 21), кровоточивость при зондировании отсутствовала, несмотря на излишки цемента недавно фиксированного винира на центральном резце.
Фото 21: Шесть месяцев после нагрузки
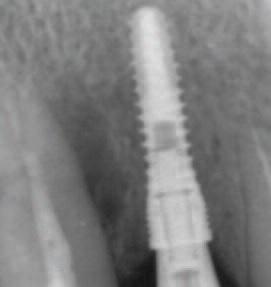
Рентгенографически плотность кости улучшилась в зоне шейки (Фото 22), возможно в результате функционального моделирования и окончательной адаптации костного материала, что может происходить в течение 9 месяцев, в зависимости от физиологии пациента.
Фото 22: Шесть месяцев спустя – кость продолжает восстанавливаться
Полная биоабсорбция материала важна для созревания кости и здорового состояния без присутствия чужеродного гидроксиапатита (HA), который может препятствовать естественной работе циклом остеобластов и остеокластов. После нагрузки заметны перемены в профиле по десневой линии, что говорит о важности функциональной нагрузки для укрепления кости.
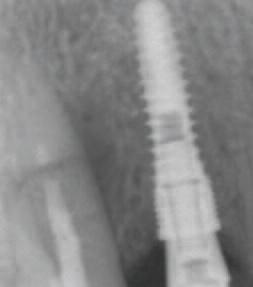
Двенадцать месяцев спустя после лечения верхнего клыка, зона разрежения в кости исчезла (Фото 23). Иногда может потребоваться до 4-х лет, чтобы дефект восстановился полностью. Пациент не отмечал никаких патогенных симптомов, клык оставался неподвижным, пародонтальные карманы не превышали 3 мм, какие-либо припухлости отсутствовали. В целом прогноз для верхнего правого клыка благоприятный.
Фото 23: Рентгенография спустя год – восстановление кости даже около клыка
Обсуждение
Через год после нагрузки у пациента отмечалась дальнейшая регенерация кости в зоне латерального резца благодаря функциональному моделированию (Фото 23).
Автор считает необходимым применять определенный костный материал для замещения дефектов – не только для поддержания регенерации, но и для регуляции собственного ответа пациента, что оказалось очевидным в недавнем исследовании с изучением 38 000 генов.
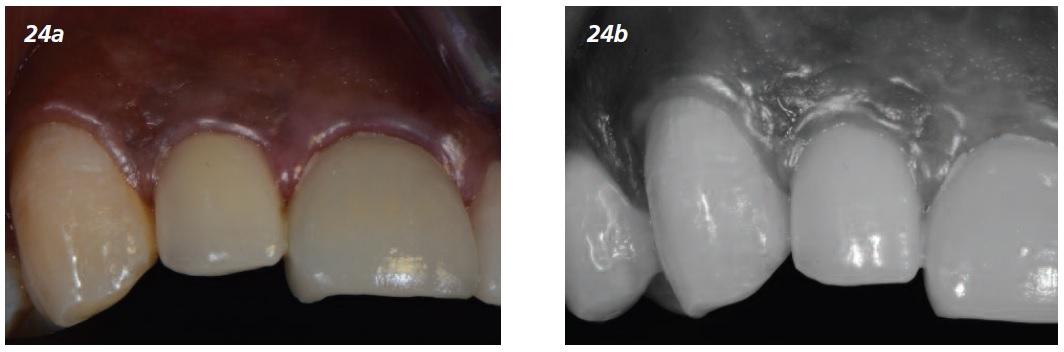
Гигиена пациента не являлась идеальной из-за нежелания пользоваться флоссами, тем не менее, кровоточивость десны не наблюдалась и каких-либо побочных эффектов лечения не отмечалось. Десневой сосочек оставался здоровым (Фото 24), но акцент на гигиене полости рта все же сделан.
Фото 24а и b: Через один год после нагрузки – гигиена полости рта нуждается в коррекции
Прогноз перелома корня зуба зависит от протяженности линии перелома, вовлеченности пульпы, подвижности фрагмента и дислокации фрагментов. Самый неблагоприятный исход возникает при локализации переломов у десневой трети корня.
Перелом клыка произошел на уровне средней и апикальной трети корня. Он был неподвижен и корональный фрагмент не был смещен, поэтому прогноз для этой ситуации был благоприятным.
Международная ассоциация стоматологической травматологии рекомендует проводить эндодонтическое лечение только в случае некроза пульпы, а не в качестве профилактических мер. Случаи травмы должны тщательно наблюдаться клинически, рентгенологически и с применением тестов на чувствительность (термические тесты, ЭОД). Каждый случай должен лечиться с индивидуальным подходом, так как такие клинические ситуации редко бывают одинаковыми.
В случае некроза пульпы эндодонтического лечение показано коронального фрагмента, так как при таком переломе корня апикальная часть часто остается витальной.
В исследовании Cvek 2004 для пломбирования коневого канала использована гуттаперча, а авторы доказали, что выведение материала в пространство между фрагментами не приводит к заживлению. В данном же случае заживление произошло, возможно, из-за применения МТА вместо гуттаперчи.
Обнаружение перелома рентгенологически часто сводится к множеству прицельных снимков и окклюзионного вида, однако, не стоит забывать о КТ (пациент отказался), которое обеспечивает более полную оценку состояния и составления прогноза.
Заключение
Полученный результат превзошел ожидания пациента. С применением новых материалов и технологий процесс лечения удается сделать более быстрым и менее травматичным.
Примененный синтетический костный материал не нуждается в пробах и подборе, как это необходимо при использовании донорских материалов.
Современные материалы и техники в эндодонтии также обеспечивают качественное лечение переломов корня.
Желание пациента провести экономичное, безболезненное и эстетичное восстановление было выполнено.
Авторы:
Peter Fairbairn, BDS, Private Practice, West London, UK, Visiting Professor, Department of Periodontology and Implant Dentistry, University of Detroit Mercy, School of Dentistry, Michigan, USA
Sharon Stern, BDS, Private Practice, West London, UK, Lecturer, Postgraduate clinical program in Endodontology (Parttime), Kings College, London, UK
Производители:
Травматические повреждения передних зубов могут быть весьма трагическим опытом в жизни пациентов и требуют тщательного планирования лечения, достаточного опыта и навыков у доктора.
Новшества в техниках как эндодонтии, так и имплантологии позволили нам сохранять больше собственных зубов пациентов, а если пациент изъявляет желание сохранить свой зуб, то это должно осуществляться даже при малейшей возможности.
В данном клиническом исследовании применение мембраны и костного материала с одновременной постановкой имплантата, а также эндодонтия под микроскопом помогли получить высокий результат, о котором и желал пациент.

Введение
Травма зуба часто требует вмешательства нескольких врачей: общего стоматолога и одного или более узких специалистов. Так как травма встречается не так часто в общей практике, лечение травмированных зубов является весьма трудным, вдобавок повреждение обычно сопровождается сильным эмоциональным компонентом.
Горизонтальный перелом корня может быть классифицирован согласно локализации линии перелома (апикальная треть, средняя треть или пришеечная часть). Факторы повреждения зуба, такие как локализация линии перелома, подвижность коронкового фрагмента, степень смещения коронкового фрагмента и расстояние между фрагментами (разрыв пульпы по месту перелома), стадия развития корня (зрелый или незрелый корень), возраст пациента (рост альвеолярного отростка) имеют огромное влияние на процесс лечения.
В горизонтально сломанном зубе некроз пульпы часто происходит в коронковой части, в то время как пульпа в апикальном фрагменте остается витальной. Это создает некую основу для дальнейшего ведения терапии горизонтального перелома зуба.
В постоянных зубах с горизонтальным переломом в апикальной или средней трети лечение корня в коронковой части только при помощи гуттаперчи (с покрытием гидроксидом кальция) признано успешным, в то время как неудачные результаты были получены при эндодонтическом лечении гуттаперчей обоих фрагментов.
Цель такой терапии заключается в формировании кальциевого барьера в апикальной части коронкового фрагмента, по принципу лечения невитального несформированного зуба (путем апексификации). MTA был разработан в 1990-х как материал для пломбирования апикальной части корня.
С того момента данный материал широко применялся во многих аспектах эндодонтического лечения. Это связано с хорошими показателями апикального лечения, когда он применялся в качестве материала для апексификации в несформированных зубах с открытым апексом, так как он активно стимулировал образование твердых тканей, является биосовместимым, обеспечивает хорошую герметизацию (предотвращает микроподтек) и нерезорбируем. Таким образом, МТА является материалом выбора вместо гуттаперчи для коронального сегмента зуба при горизонтальном переломе.
Данный клинический случай включает три зуба, которые пострадали от травмы и были лечены мультидисциплинраным подходом. После тщательной оценки единственным вариантом иногда является только удаление и замещение имплантатом. Регенерация кости в целом является необходимым шагом в случаях травмы и дальнейшей постановки имплантата из-за самого процесса травмирования или пост-травматической инфекции. Авторы применяли только алло- или синтетические материалы на протяжении последних десяти лет, без использования аутогенных компонентов (блоки, чипсы, частицы). Отсроченная немедленная постановка стала стандартным протоколом, когда зуб или корень аккуратно удалены без повреждения оставшейся кости, с последующим оставлением для заживления на три недели.
Данный стандартный протокол, примененный в более, чем 1800 случаях в течение 10 лет – позволяет обеспечить закрытие мягких тканей и сохранение кости до фазы моделирования. Сохранение края, по сравнению с новым построение профиля и моделированием, экономит время и не так травматично для пациента. Заживление кости в дальнейшем также улучшается отказом от применения традиционных (коллагеновых) мембран, которые уменьшают периостальный кровоток к месту подсадки, что составляет 85% (или более) кровоснабжения этой зоны. Стабильность и восстановление мягких тканей также важно для костной регенерации и обеспечивается CaSO4 элементом в замещающем материале.
Клинический случай
В клинику обратился 25-летний мужчина, попавший в аварию, которая привела к травме центрального верхнего правого резца, правого латерального резца и правого клыка. Выявлен горизонтальный перелом в средней и апикальной части верхнего правого латерального резца и верхнего правого клыка (Фото 1). В местной больнице зубы были шинированы, а затем лечены стоматологом общей практики.
Фото 1: Травма 13, 12 и 11

Пациент обратился к авторам исследования три месяца спустя после травмы с припухлостью и болью в зоне латерального резца. Клинический осмотр выявил третью степень подвижности указанного зуба, центральный резец и клык оставались неподвижны. Клык не отвечал на тесты чувствительности (ЭОД и холод). Прицельный рентгеновский снимок (Фото 2) показал горизонтальный перелом корней латерального резца и клыка в средней и апикальной трети.
Фото 2а и 2b: Рентгенограмма три месяца спустя после травмы

Латеральный резец был запломбирован, коронарный фрагмент смещен с промежутком в 2 мм, отмечалась латеральная зона просветления. Клык не был запломбирован, промежуток между фрагментами составил до 1 мм и зоны просветления не наблюдалось. Центральный резец лечен, но обтурирован неидеально, однако, у корня костного разрежения не отмечалось.
Пациент высказал пожелание о сохранении обоих зубов. Так как 13 был неподвижен, промежуток между фрагментами составлял менее 1 мм, патологические карманы не отмечались, прогноз лечения такого зуба принят как хороший.
Тот факт, что латеральный резец оказался 3 степени подвижности, то единственным вариантом терапии стало его удаление. Такое предложение устроило пациента, получено добровольное согласие. Изначальной целью лечения стало сохранение клыка путем эндодонтического лечения.
Эндодонтическое лечение клыка
Было принято решение провести лечение только коронкового фрагмента корня верхнего клыка, так как апикальный фрагмент признан витальным. Около зуба фиксирован раббердам при помощи клампы Q9 (Dentsply Ash, UK). Доступ создан при помощи длинного конусного алмазного бора. Пульповая камера очищена с использованием ультразвуковой насадки BUC-1 под обильным орошением водяного спрея. Канал идентифицирован под микроскопом (Global G3 DP Medical Systems, UK) зондом DG16 (Dentsply Ash).
Рабочая длина корневого канала коронкового фрагмента определена апекслокатором (Raypex 5; VDW). Для контроля данных с апекс-локатора также изготовлен рентгеновский снимок. Канал обработан на рабочую длину ручными K-Flexofiles (Dentsply Maillefer) до размера ISO 70 техникой сбалансированных сил.
Корневой канал клыка запломбирован до уровня перелома с минимальным слоев в 4 мм МТА (Angelus) при помощи пистолета (Miltex) для нагнетания материала (Фото 3). Для паковки и постановки МТА также использован ультразвуковой наконечник. Оставшееся пространство канала запломбировано гуттаперчей, а полость восстановлена композитным материалом (Filtek Supreme XT Universal Composite, 3M Dental Products). После пломбирования выполнен рентгеновский снимок (Фото 4). Заметно небольшое выведение МТА за линию перелома, но так как МТА биосовместим, прогноз для лечения остается хорошим.
Фото 3: Введение МТА

Фото 4: Соединенный корневой канал

Постановка имплантата на место латерального резца
Хирургическая фаза лечения начата удалением сломанного латерального резца. В качестве временной конструкции изготовлен частичный съемный протез, мостовидная композитная конструкция отвергнута по причине стоимости и желания пациента не затрагивать соседние зубы.
Верхушка корня извлечена при помощи периотома (Фото 5а и 5b) с целью не повредить щечную пластинку кости. Зондирование лунки показало значительный вестибулярный дефект (Фото 6) и тонкий биотип десны. Частичный протез примерен (Фото 7) и место оставлено для полного заживления на три недели.
Фото 5а и 5b: Применение периотома для удаления фрагмента корня

Фото 6: Дефект показан зондом

Фото 7: Частичный съемный протез

После заживления мягких тканей наблюдалось хорошее закрытие тканями (Фото 8 и 9), однако костный дефект сохранялся. Произведено отслоение лоскута с сохранением сосочков соседних зубов.
Фото 8: 3 недели спустя: заживление мягких тканей

Фото 9: Заметен костный дефект

Концепция применения мембран в костном материале позволяют создавать меньший лоскут, сокращая травматизацию и сохраняя кровеносное снабжение от надкостницы.
Надкостница в месте повреждения также играет роль индуктора факторов стромальных клеток, что приводит к повышению количества мезенхимальных клеток, необходимых для нормального процесса заживления. Таким образом авторы считают, что применение традиционных мембран коллагенового типа могут быть скорее помехой, чем помощью при заживлении тканей.
Место вмешательства тщательно кюретировано для удаления всей грануляционной ткани. Бактериостатический характер CaSO4 позволяет обходиться без применения хлоргексидина, хотя его эффект на фибробласты остается обсуждаемым.
В лунку установлен имплантат Dio 3,8x12 мм (Dio Implant Corporation) слегка с небным уклоном (Фото 10-11) до желаемого торка 25Nm. Автор всегда производит постановку имплантата во время графтинга, даже в случаях тяжелой резорбции кости, так как титановый имплантат обладает регенеративными качествами, а также обеспечивает стабилизацию костного материала.
Фото 10а и 10b: Имплантат (Dio 3.8 мм х 12 мм) установлен небно с сохранением сосочка

Фото 11: Прилегающая костная ткань требует графтинга

Имплантат в такой ситуации выступает на первом месте, так как он способствует регенерации кости, а также необходим для фиксации абатмента и коронки в будущем.
Правильная посадка штифта проведена заранее, тип 49 ISQ 38 (Фото 12). Костный материал (Vital, Biocomposites) приготовлен согласно инструкции производителя и введен в операционное поле и придавлен марлей, чтобы избежать подтека крови в течение первых трех минут (Фото 13). Способность отверждаться, а тем самым становиться стабильнее, приводит к большей приживляемости материала и костной регенерации. Место вмешательства аккуратно закрыто и ушито 5.0 швами Викрил (Фото 14).
Фото 12: Ostell smart peg (тип 47) введенный в Dio имплантат

Фото 13а и 13b: Установленный графт, контроль кровотечения

Фото 14: Ушитие при помощи Викрила 5.0

CaSO4 элемент материала обеспечит окклюзионный барьер для мягких тканей на первые три недели (в зависимости от пациента), при этом васкулярная пористость обеспечит ангиогенез.
Васкулярная пористость повышается, так как CaSO4 обладает биоабсорбцией, что предоставляет необходимые элементы для регенерационного процесса в структуре BTcP (99% чистого бета три-кальций фосфата).
Также замечено, что некоторые материалы для графтинга (например Vital) имеют отрицательный изоэлектрический заряд в водном растворе, что притягивает такие вещества как остеопонин и остеокальцин в больших количествах. Эти веществ затем притягивают отрицательно заряженные мезенхимальные клетки пациента (остеобласты), что также положительно влияет на процесс заживления. Именно поэтому авторы не применяют любую аутогенную кость последние девять лет, так как, по их мнению, введение мертвой кости замедляет процесс заживления из-за изначальной фазы остеокластов.
Отказ от применения аутогенной кости приводит к сокращению реабилитационного периода и лучшему прохождению через хирургические процедуры.
Спустя двенадцать недель лоскут был поднят для оценки сформированной кости и остатков костного материала (Фото 15). Шаровидный бор (Meisinger) использован для создания доступа к головке имплантата (Фото 16), что важно для посадки штифта и снятия корректного слепка.
Фото 15: Поднятие лоскута спустя три месяца для оценки новообразованной кости и остатков костного материала (менее 15%).

Фото 16: При помощи шаровидного бора убираются излишки кости

Биоабсорбность материала чрезвычайно важна для созревания новой и качественной кости. Множество исследований показали, что в течение 10 недель 85% материала полностью абсорбируется и улучшает костную регенерацию наравне с общим заживлением (Фото 17).
Фото 17: Препарат, показывающий малое количество остатков костного материала, окраска гематоксилин эозином (Dr Mangham).

Лоскут также использован для смещения прикрепленного, кератинизированного гингивального края более буккально после фиксации заживляющего колпачка (SANH 4224) и повторного закрепления протеза на еще одну неделю (Фото 18).
Фото 18: Фиксация заживляющего колпачка и протеза

Следующее улучшение заметно на фото 19.
Фото 19: Заживление мягких тканей спустя неделю

Подобран правильный абатмент (SACN 4835T) для размещения края коронки на 1 мм ниже десневого края, несмотря на более глубокую посадку имплантата (Фото 20). Это было сделано для оптимизации этой системы абатмента и улучшения прилегания мягких тканей вокруг имплантата.
Фото 20: Фиксация абатмента – обратите внимание на новый уровень кости

Изготовлена E-max коронка (Simply Crown и Bridge in Surrey), которая затем фиксирована на цемент Premier (Swallow Dental Supplies). Излишки удалены в фазе геля, чтобы не оставить фрагменты цемента под десной.
Пациент был рад полученному результату и приходил на регулярные осмотры каждые 6 месяцев для обеспечения длительного результата.
Наблюдение
На первом визите наблюдалось улучшение вестибулярного профиля и полное заживление десны (Фото 21), кровоточивость при зондировании отсутствовала, несмотря на излишки цемента недавно фиксированного винира на центральном резце.
Фото 21: Шесть месяцев после нагрузки

Рентгенографически плотность кости улучшилась в зоне шейки (Фото 22), возможно в результате функционального моделирования и окончательной адаптации костного материала, что может происходить в течение 9 месяцев, в зависимости от физиологии пациента.
Фото 22: Шесть месяцев спустя – кость продолжает восстанавливаться

Полная биоабсорбция материала важна для созревания кости и здорового состояния без присутствия чужеродного гидроксиапатита (HA), который может препятствовать естественной работе циклом остеобластов и остеокластов. После нагрузки заметны перемены в профиле по десневой линии, что говорит о важности функциональной нагрузки для укрепления кости.
Двенадцать месяцев спустя после лечения верхнего клыка, зона разрежения в кости исчезла (Фото 23). Иногда может потребоваться до 4-х лет, чтобы дефект восстановился полностью. Пациент не отмечал никаких патогенных симптомов, клык оставался неподвижным, пародонтальные карманы не превышали 3 мм, какие-либо припухлости отсутствовали. В целом прогноз для верхнего правого клыка благоприятный.
Фото 23: Рентгенография спустя год – восстановление кости даже около клыка

Обсуждение
Через год после нагрузки у пациента отмечалась дальнейшая регенерация кости в зоне латерального резца благодаря функциональному моделированию (Фото 23).
Автор считает необходимым применять определенный костный материал для замещения дефектов – не только для поддержания регенерации, но и для регуляции собственного ответа пациента, что оказалось очевидным в недавнем исследовании с изучением 38 000 генов.
Гигиена пациента не являлась идеальной из-за нежелания пользоваться флоссами, тем не менее, кровоточивость десны не наблюдалась и каких-либо побочных эффектов лечения не отмечалось. Десневой сосочек оставался здоровым (Фото 24), но акцент на гигиене полости рта все же сделан.
Фото 24а и b: Через один год после нагрузки – гигиена полости рта нуждается в коррекции

Прогноз перелома корня зуба зависит от протяженности линии перелома, вовлеченности пульпы, подвижности фрагмента и дислокации фрагментов. Самый неблагоприятный исход возникает при локализации переломов у десневой трети корня.
Перелом клыка произошел на уровне средней и апикальной трети корня. Он был неподвижен и корональный фрагмент не был смещен, поэтому прогноз для этой ситуации был благоприятным.
Международная ассоциация стоматологической травматологии рекомендует проводить эндодонтическое лечение только в случае некроза пульпы, а не в качестве профилактических мер. Случаи травмы должны тщательно наблюдаться клинически, рентгенологически и с применением тестов на чувствительность (термические тесты, ЭОД). Каждый случай должен лечиться с индивидуальным подходом, так как такие клинические ситуации редко бывают одинаковыми.
В случае некроза пульпы эндодонтического лечение показано коронального фрагмента, так как при таком переломе корня апикальная часть часто остается витальной.
В исследовании Cvek 2004 для пломбирования коневого канала использована гуттаперча, а авторы доказали, что выведение материала в пространство между фрагментами не приводит к заживлению. В данном же случае заживление произошло, возможно, из-за применения МТА вместо гуттаперчи.
Обнаружение перелома рентгенологически часто сводится к множеству прицельных снимков и окклюзионного вида, однако, не стоит забывать о КТ (пациент отказался), которое обеспечивает более полную оценку состояния и составления прогноза.
Заключение
Полученный результат превзошел ожидания пациента. С применением новых материалов и технологий процесс лечения удается сделать более быстрым и менее травматичным.
Примененный синтетический костный материал не нуждается в пробах и подборе, как это необходимо при использовании донорских материалов.
Современные материалы и техники в эндодонтии также обеспечивают качественное лечение переломов корня.
Желание пациента провести экономичное, безболезненное и эстетичное восстановление было выполнено.
Авторы:
Peter Fairbairn, BDS, Private Practice, West London, UK, Visiting Professor, Department of Periodontology and Implant Dentistry, University of Detroit Mercy, School of Dentistry, Michigan, USA
Sharon Stern, BDS, Private Practice, West London, UK, Lecturer, Postgraduate clinical program in Endodontology (Parttime), Kings College, London, UK
































































































































































0 комментариев