Одной из целей современной имплантологии является достижение долгосрочной стабильности и прогнозированного функционирования остеоинтегрированных интраоссальных опор. Несмотря на то, что большинство титановых конструкций демонстрируют достаточно надежные результаты в долговременной перспективе, проблемным остается вопрос их дезинтеграции на ранних стадиях лечения.

В ходе систематических обзоров было установлено, что назначение соответствующей антибиотикотерапии до оперативного вмешательства позитивно влияет на конечный результат лечения, значительно снижая риски развития инфекционного поражения инфраконструкций. С ортопедической точки зрения, риск возникновения патологического поражения в области интерфейса кость/имплантат может быть напрямую ассоциирован с низкими показателями витамина Д, хотя прямых доказательств этому еще не получено.
Было доказано, что витамин Д индуцирует образование костной ткани вокруг имплантатов, установленных у грызунов, и, кроме того, исследования последних лет помогли еще и определить, что практически все клетки иммунной системы демонстрируют экспрессию рецепторов к витамину Д, а исходя из этого можно резюмировать, что он играет еще и крайне важную имунно-регулирующую функцию в организме человека. Верификация уровня данного витамина в сыроватке крови давно уже является предметом многих научных публикаций, и на данное время недостаточность такового определяется при показателях в 21-29 мкг / л, а дефицит при показателях ниже <20 мкг / л (тяжелый дефицит <10 мкг / л).
Дефицит витамина Д наблюдается в 2-30% взрослых, и почти у 80% у пациентов пожилого возраста. Недоедание, недостаточное пребывание на солнце, преждевременные роды, пигментированная кожа, ожирение и пожилой возраст являются факторами, способствующими развитию дефицита витамина Д в организме человека.
В данной статье описано влияние витамина Д на показатели успешности дентальной имплантации конкретно в контексте риска ранней потери внутрикостных титановых инфраструктур. В ходе статьи будет описано два клинических случая имплантации у практически здоровых пациентов с зарегистрированным дефицитом витамина Д, и как коррекция данного элемента повлияла на показатели ранней выживаемости установленных титановых опор.
Клинический случай
Пациенты и хирургическая процедура
Лечение обоих пациентов проходило на базе Отделения стоматологической и челюстно-лицевой хирургии в Медицинском центре Университета Фрайбурга. Ни у одного из пациентов не было зарегистрировано системных заболеваний, они не принимали никаких лекарств, не злоупотребляли алкоголем и не курили. Оба пациента были мужчинами в возрасте 48 и 51 года, признаков иммуносупрессии не наблюдалось, радио- или химиотерапию никто из них также не проходил.
Оба пациента лишились собственных зубов за несколько лет до имплантации, причины возникновения адентии не были установлены, но оба больных были направлены на проведение аугментации перед основной хирургической процедурой. Аугментацию проводили под местной анестезией с использованием Ультракаина форте (Sanofi Aventis) согласно стандартному протоколу. В ходе операции проводили крестальный разрез с формированием одного послабляющего вертикального разреза и после мобилизации слизисто-надкостничного лоскута на окклюзионную часть резидуального гребня фиксировали аутологичный ретромолярный костный блок. Блок укрепляли при помощи микровинтов (Modus 1.5, Medartis, Umkirch) и покрывали резорбируемой мембраной (BioGide, Geistlich AG). Область вмешательства ушивали без натяжения посредством непрерывного шва с последующим укреплением одиночными швами (5-0 Monocryl, Ethicon). Все имплантаты были установлены с торком <35 Нсм, никакой поддерживающей антибиотикотерапии не назначалось. Повторная клиническая оценка пациентов проводилась через 1, 10 и 30 дней. Все хирургические вмешательства проводились опытными врачами (KN и SG). Контрольные ортопантомограммы были получены перед и через один день после непосредственного выполнения процедуры имплантации.
Пациент 1
Медицинская история 48-летнего пациента демонстрировала лишь наличие факта гипертонии, за исключением которой его можно было считать полностью здоровым. Пародонтальное лечение было успешно завершено еще до начала имплантологического вмешательства. Уровни маргинальной костной ткани было достаточно стабильными. С левой стороны нижней челюсти проводили аутологическую ретромолярную аугментацию (фото 1а). После операции пациенту назначали 750 мг амоксициллина в течение 3 дней. Через три месяца после аугментации проводили установку двух имплантатов (титан циркониевые Straumann RN SLactive, bone level, 4,1×10 мм и 4,1×8 мм) в области 36 и 37 зубов. Во время установки имплантатов проводили процедуру контурирования кортикальной пластинки согласно рекомендациям производителя имплантологической системы, а костный трансплантат, который подсадили ранее, при этом был полностью реваскуляризированным и интегрированным. Однажды в ходе послеоперационного периода пациент сообщил о наличие болевых ощущений. На рентгенограмме, полученной в той же день, был подтвержден адекватный уровень установки инфраконструкций с отсутствием каких-либо признаков остеолизиса (фото 1b). После того как пациенту не смогли купировать болевые ощущения на протяжении трех дней после вмешательства, оба имплантата были удалены. При этом в ходе эксплантации никаких признаков воспаления мягких тканей обнаружено не было, но в периимплантатной области наблюдался локализированный остеолизис. Повторная операция была проведена через полгода с установкой двух имплантатов Straumann, tissue level (оба 4,1×8 мм) в области 36 и 37 зубов (фото 1с). В ходе оперативного вмешательства было отмечено хорошо васкуляризированную структуру нижней челюсти и отсутствие каких-либо следов грануляционной ткани. Протокол имплантации был аналогичен первичному вмешательству, но опять на протяжении трех дней у пациента были сильные боли, которые не поддавались лечению, вследствие чего данные конструкции также пришлось удалить. Признаков воспаления мягких тканей, отека или абсцедирования зарегистрировать не удалось.
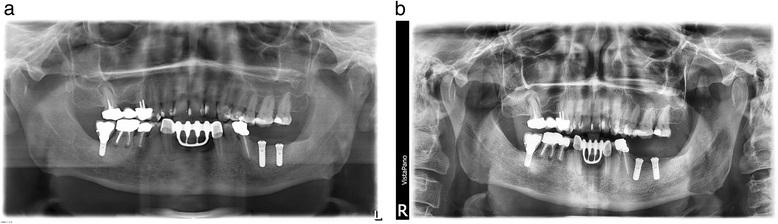
Фото 1 (пациент 1).
а. Ортопантомограмма после аугментации. Фиксация костного блока с помощью мини-винта.
b. Рентгенограмма через один день после первой имплантации: конструкции установлены на соответствующем уровне. Признаков периимплантатного остеолизиса не обнаружено.
с. Ортопантомограмма через один день после второй имплантации (6 месяцев после первичной эксплантации). Признаков остеолизиса не зарегистрировано.
d. Ортопантомограмма после установки имплантатов в третий раз (Conelog ScrewLine implant).

После этого было проведено исследование параметров костного метаболизма, которые помогли определить дефицит витамина Д в сыворотке крови (меньше 11 мкг/л). После коррекции дефицита витамина Д через полгода после вторичной эксплантации была проведена повторная имплантация в третий раз. В ходе данного вмешательства был установлен лишь один имплантат типа Conelog ScrewLine (4,3×7 мм) в области 36 зуба. Область имплантации была полностью интактной, а во время вмешательства пациенту вводили одиночную дозу антибиотика Isocillin 1,2 mega. Уровень витамина Д на момент имплантации составлял 46 мкг/л. В ходе процедуры была достигнута достаточная первичная стабильность конструкции, на которую в дальнейшем зафиксировали протетические реставрации.
Пациент 2
У второго 51-летнего пациента не было проведено никаких дополнительных хирургических вмешательств, поскольку параметры резидуального гребня были достаточными для непосредственного выполнения процедуры имплантации. Установку имплантатов проводили согласно рекомендациям производителя имплантологичесих систем в области 36 и 37 зубов (Straumann RN SLactive, 4,1×12 мм и 4,1×10 мм) (фото 2а). Во время операции было проведено контурирование кортикальной пластинки костной ткани. Никаких осложнений в ходе оперативного вмешательства зарегистрировано не было. На 7 день после операции во время планового обследования пациент пожаловался на наличие непрерывных возрастающих болевых ощущений, которые не купировались ибупрофеном. Эксплантацию обеих конструкций проводили на 15 день. Определение уровня витамина Д в сыворотке крови помогло определить его дефицит при показателе 20 мкг/л. После коррекции дефицита витамина Д через 4 месяца провели повторную установку имплантата в области 37 зуба (Straumann RN SLactive®, оба 4,1×10). В ходе вмешательства в области 36 зуба был обнаружен костный дефект, заполненный грануляционной тканью, который тщательно очистили. Через 8 недель после пародонтальной санации (через 6 месяцев после первичной установки имплантата) (фото 2b) провели повторную установку титановой опоры в области 36 зуба. Повторных осложнений в области имплантатов не наблюдалось, следовательно, через соответствующий период была проведена фиксация протетических реставраций.
У обоих пациентов соответствующий уровень торка был измерен при помощи специального адаптированного устройства. Исходя из данных анамнеза, такие причины дефицита витамина Д как недоедание и недостаточное солнечное воздействие могли быть полностью исключены как основные у проанализированных стоматологических пациентов.
Фото 2 (пациент 2).
а. Ортопантомограмма через один день после первичной установки имплантата.
b. Ортопантомограмма после проведения вторичной процедуры имплантации.
Обсуждение
В данной статье описаны клинические случаи, в которых после коррекции дефицита витамина Д в организме удалось добиться успешных результатов дентальной имплантации. Ни один из исследуемых пациентов не страдал какими-либо системными заболевания, не принимал никаких компрометирующих лекарств, не курил и не злоупотреблял алкоголем. Аналогично у них не было диагностировано ни признаков иммуносупрессии, ни фактов химио- или радиотерапии в анамнезе. Все имплантаты были установлены с торком около 35 Нсм в соответствии с рекомендациями фирмы-производителя. Строго следуя хирургическому протоколу вмешательства и обеспечивая адекватный уровень ирригации области препарирования костной ткани, врачам удалось исключить влияния таких факторов риска как перегрев кости или же контаминация имплантационного ложа. Общим у пациентов оказался лишь факт дефицита витамина Д в организме.
В первом клиническом случае установка имплантатов проводилась через 3 месяца после вертикальной аугментации посредством аутотрансплантата без надлежащей поддержки антибиотиками. Тем не менее, соответствующую антибиотикотерапию первому пациенту назначали в ходе третьей по счету процедуры имплантации после коррекции уровня витамина Д. Как бы там ни было, отсутствие надлежащей медикаментозной поддержки после аугментации костной ткани также может рассматриваться как провоцирующий фактор ранней дезинтеграции установленных титановых инфраконструкций. Несмотря на полученные результаты, предоперационный мониторинг витамина Д не является обязательным диагностическим мероприятием для пациентов с перспективой имплантации, но при возникновении признаков ранней дезинтеграции опор без определения уровня витамина Д в нашей клинике теперь попросту не обойтись. На уровень выживаемости имплантатов влияет огромное количество локальных и системных факторов. В разрезе их взаимодействия строгой взаимосвязи между дефицитом витамина Д и риском ранней дезинтеграции пока что определить не удалось, тем не менее результаты последних исследований на животных демонстрируют увеличение объема контакта в области интерфейса имплантат/кость при соответствующей медикаментозной поддержке уровня витамина Д. Mengatto и коллеги утверждают о связи между нарушением остеоинтаграции и фактом дефицита витамина Д у исследуемых крыс. Другим авторам, напротив, так и не удалось установить влияние витамина Д на процесс формирования костной ткани вокруг титановых имплантатов у крыс, больных сахарным диабетом. В ходе исследований, проведенных на собаках, удалось установить, что медикаментозная поддержка препаратами кальция и витамина Д сопутствует регенерации костной ткани в области экстракционных лунок с повышением показателей ее образования и параметров плотности в условиях значительной уменьшенной вертикальной редукции резидуального гребня. В ходе клинических исследований, проведенных с участием стоматологических пациентов, не удалось установить связи между медикаментозной поддержкой витамином Д и процессом формирования костной ткани, или же уровнем резорбции трансплантата после проведения операции синус-лифта. Satue и коллеги определили, что покрытие поверхности имплантатов посредством 7-дегидрохолестеролом (7-DHC), предшественником витамина Д, демонстрирует позитивные результаты в лабораторных условиях. Но можно ли достичь подобного позитивного эффекта в реальных клинических условиях? Пока еще не известно. С точки зрения эффективности имплантации, интересным остается вопрос связи между уровнем витамина Д и показателями формирования контакта имплантатов с костной тканью, а также параметров их стабильности. Витамин Д по своей природе демонстрирует несколько эффектов на метаболизм костной ткани: он повышает экспрессию генов остеокальцина, остеопонтина, кальбиндина и 24-гидроксилазы, увеличивает образование внеклеточного матриксного белка остеобластов, а также стимулирует активность остеокластов. Но помимо модуляции формирования кости, витамин Д оказывает влияние на параметры врожденного и адаптивного иммунного ответа костной ткани в области установленных имплантатов, тем самым определяя прогноз заживления тканей вокруг титановых инфраконстуркций. Некроз костной ткани во время препарирования резидуального гребня или установки инфраконструкции зачастую является причиной ранней дезинтеграции имплантатов, в то время как дефицит витамина Д может нарушить существующий баланс между иммунной системой и костным метаболизмом непосредственно во время заживления костной ткани или опосредованно через нарушение функции остеокластов. Например, очистка костного дебриса посредством остеокластов может быть утруднена по причине того, что витамин Д влияет на процесс миграции моноцитов, которые являются предшественниками остеокластов. С другой стороны, результаты лабораторных исследований показали, что витамин Д ингибирует процесс созревания и функцию дендритных клеток, как и пролиферацию Т-клеток и реакцию со стороны В-лимфоцитов, замедляя пролиферацию и дифференциацию их плазматических предшественников. При изменении процесса выделения цитокинов иммунными клетками, что может быть спровоцировано дефицитом витамина Д, прогрессируют нарушения в системе регуляции процессов активации и дифференциации остеокластов через ассоциированные с их структурой иммунорецепторы.
Тем не менее, учитывая распространенность дефицита витамина Д среди жителей европейских стран, можно заключить, что факт такового не является единственной причиной ранней дезинтеграции имплантатов, иначе бы уровни данной патологии были бы значительно и значительно выше. Однако, синергетический эффект с действием других компрометирующих факторов может быть определяющим для негативного прогноза лечения. По мнению некоторых исследователей, остеоинтеграция имплантата является не только процессом заживления костной ткани, но и сложной иммунологической реакцией на инородное тело. Попадание частиц титана в окружающие ткани может являться одной из причин ранней дезинтеграции конструкций, поскольку металлические частицы влияют на функцию макрофагов и лимфоцитов, провоцируя выделение провоспалительных цитокинов. Последнее приводит к увеличению остеокластогенеза и снижению остеобластогенеза, следовательно – к периимплантатной потере костной ткани. Подобный остеолитический эффект может быть только усугублён дефицитом витамина Д, поскольку Maier и коллеги смогли эпидемиологически доказать, что недостаток данного элемента связан с более высоким риском развития асептического поражения вокруг суставов, что первично вызвано механизмом из функционирования. Кроме того, витамин Д также может иметь важное значение для обеспечения адекватного антибактериального ответа, поскольку от него зависит реализация нормальной моноцитарно-макрофагальной реакции. Xu и коллеги доказали, что витамин Д может ингибировать действие провоспалительных цитокинов, продуцирующихся Porphyromonas gingivalis, и при этом улучшать экспрессию противовоспалительных цитокинов в макрофагах. Интересно отметить, что в настоящем исследовании остеоинтеграция дентальных имплантатов, очевидно, больше зависела от параметров витамина Д, нежели от степени приживления аутологического трансплантата, который, между прочим, интегрировался без каких-либо нарушений. По результатам недавних рандомизированных, двойных слепых и плацебо-контролируемых клинических исследований с поддержкой высокого уровня витамина Д3 в сочетании с препаратами кальция было установлено, что влияние данного элемента на инкорпорацию костного трансплантата довольно невелико: статической разницы между количеством сформированной костной ткани и резорбцией подсаженного блока установить не удалось в процессе сравнения полученных данных с таковыми при плацебо-терапии.
Выводы
Для того, чтобы нивелировать недостатки данного отчета относительно достоверности полученных результатов, необходимо провести проспективные, многоцентровые и контролируемые исследования, которые позволят подтвердить потенциальную связь между дефицитом витамина Д, остеоиммунным ответом и патологией ранней дезинтеграции имплантатов. На данном этапе рекомендуется проводить стандартизированный скрининг уровня витамина Д перед проведением процедуры дентальной имплантации для минимизации рисков возникновения последующих возможных осложнений.
Авторы:
Tobias Fretwurst
Sebastian Grunert
Johan P. Woelber
Katja Nelson
Wiebke Semper-Hogg
Одной из целей современной имплантологии является достижение долгосрочной стабильности и прогнозированного функционирования остеоинтегрированных интраоссальных опор. Несмотря на то, что большинство титановых конструкций демонстрируют достаточно надежные результаты в долговременной перспективе, проблемным остается вопрос их дезинтеграции на ранних стадиях лечения.

В ходе систематических обзоров было установлено, что назначение соответствующей антибиотикотерапии до оперативного вмешательства позитивно влияет на конечный результат лечения, значительно снижая риски развития инфекционного поражения инфраконструкций. С ортопедической точки зрения, риск возникновения патологического поражения в области интерфейса кость/имплантат может быть напрямую ассоциирован с низкими показателями витамина Д, хотя прямых доказательств этому еще не получено.
Было доказано, что витамин Д индуцирует образование костной ткани вокруг имплантатов, установленных у грызунов, и, кроме того, исследования последних лет помогли еще и определить, что практически все клетки иммунной системы демонстрируют экспрессию рецепторов к витамину Д, а исходя из этого можно резюмировать, что он играет еще и крайне важную имунно-регулирующую функцию в организме человека. Верификация уровня данного витамина в сыроватке крови давно уже является предметом многих научных публикаций, и на данное время недостаточность такового определяется при показателях в 21-29 мкг / л, а дефицит при показателях ниже <20 мкг / л (тяжелый дефицит <10 мкг / л).
Дефицит витамина Д наблюдается в 2-30% взрослых, и почти у 80% у пациентов пожилого возраста. Недоедание, недостаточное пребывание на солнце, преждевременные роды, пигментированная кожа, ожирение и пожилой возраст являются факторами, способствующими развитию дефицита витамина Д в организме человека.
В данной статье описано влияние витамина Д на показатели успешности дентальной имплантации конкретно в контексте риска ранней потери внутрикостных титановых инфраструктур. В ходе статьи будет описано два клинических случая имплантации у практически здоровых пациентов с зарегистрированным дефицитом витамина Д, и как коррекция данного элемента повлияла на показатели ранней выживаемости установленных титановых опор.
Клинический случай
Пациенты и хирургическая процедура
Лечение обоих пациентов проходило на базе Отделения стоматологической и челюстно-лицевой хирургии в Медицинском центре Университета Фрайбурга. Ни у одного из пациентов не было зарегистрировано системных заболеваний, они не принимали никаких лекарств, не злоупотребляли алкоголем и не курили. Оба пациента были мужчинами в возрасте 48 и 51 года, признаков иммуносупрессии не наблюдалось, радио- или химиотерапию никто из них также не проходил.
Оба пациента лишились собственных зубов за несколько лет до имплантации, причины возникновения адентии не были установлены, но оба больных были направлены на проведение аугментации перед основной хирургической процедурой. Аугментацию проводили под местной анестезией с использованием Ультракаина форте (Sanofi Aventis) согласно стандартному протоколу. В ходе операции проводили крестальный разрез с формированием одного послабляющего вертикального разреза и после мобилизации слизисто-надкостничного лоскута на окклюзионную часть резидуального гребня фиксировали аутологичный ретромолярный костный блок. Блок укрепляли при помощи микровинтов (Modus 1.5, Medartis, Umkirch) и покрывали резорбируемой мембраной (BioGide, Geistlich AG). Область вмешательства ушивали без натяжения посредством непрерывного шва с последующим укреплением одиночными швами (5-0 Monocryl, Ethicon). Все имплантаты были установлены с торком <35 Нсм, никакой поддерживающей антибиотикотерапии не назначалось. Повторная клиническая оценка пациентов проводилась через 1, 10 и 30 дней. Все хирургические вмешательства проводились опытными врачами (KN и SG). Контрольные ортопантомограммы были получены перед и через один день после непосредственного выполнения процедуры имплантации.
Пациент 1
Медицинская история 48-летнего пациента демонстрировала лишь наличие факта гипертонии, за исключением которой его можно было считать полностью здоровым. Пародонтальное лечение было успешно завершено еще до начала имплантологического вмешательства. Уровни маргинальной костной ткани было достаточно стабильными. С левой стороны нижней челюсти проводили аутологическую ретромолярную аугментацию (фото 1а). После операции пациенту назначали 750 мг амоксициллина в течение 3 дней. Через три месяца после аугментации проводили установку двух имплантатов (титан циркониевые Straumann RN SLactive, bone level, 4,1×10 мм и 4,1×8 мм) в области 36 и 37 зубов. Во время установки имплантатов проводили процедуру контурирования кортикальной пластинки согласно рекомендациям производителя имплантологической системы, а костный трансплантат, который подсадили ранее, при этом был полностью реваскуляризированным и интегрированным. Однажды в ходе послеоперационного периода пациент сообщил о наличие болевых ощущений. На рентгенограмме, полученной в той же день, был подтвержден адекватный уровень установки инфраконструкций с отсутствием каких-либо признаков остеолизиса (фото 1b). После того как пациенту не смогли купировать болевые ощущения на протяжении трех дней после вмешательства, оба имплантата были удалены. При этом в ходе эксплантации никаких признаков воспаления мягких тканей обнаружено не было, но в периимплантатной области наблюдался локализированный остеолизис. Повторная операция была проведена через полгода с установкой двух имплантатов Straumann, tissue level (оба 4,1×8 мм) в области 36 и 37 зубов (фото 1с). В ходе оперативного вмешательства было отмечено хорошо васкуляризированную структуру нижней челюсти и отсутствие каких-либо следов грануляционной ткани. Протокол имплантации был аналогичен первичному вмешательству, но опять на протяжении трех дней у пациента были сильные боли, которые не поддавались лечению, вследствие чего данные конструкции также пришлось удалить. Признаков воспаления мягких тканей, отека или абсцедирования зарегистрировать не удалось.
Фото 1 (пациент 1).
а. Ортопантомограмма после аугментации. Фиксация костного блока с помощью мини-винта.
b. Рентгенограмма через один день после первой имплантации: конструкции установлены на соответствующем уровне. Признаков периимплантатного остеолизиса не обнаружено.
с. Ортопантомограмма через один день после второй имплантации (6 месяцев после первичной эксплантации). Признаков остеолизиса не зарегистрировано.
d. Ортопантомограмма после установки имплантатов в третий раз (Conelog ScrewLine implant).

После этого было проведено исследование параметров костного метаболизма, которые помогли определить дефицит витамина Д в сыворотке крови (меньше 11 мкг/л). После коррекции дефицита витамина Д через полгода после вторичной эксплантации была проведена повторная имплантация в третий раз. В ходе данного вмешательства был установлен лишь один имплантат типа Conelog ScrewLine (4,3×7 мм) в области 36 зуба. Область имплантации была полностью интактной, а во время вмешательства пациенту вводили одиночную дозу антибиотика Isocillin 1,2 mega. Уровень витамина Д на момент имплантации составлял 46 мкг/л. В ходе процедуры была достигнута достаточная первичная стабильность конструкции, на которую в дальнейшем зафиксировали протетические реставрации.
Пациент 2
У второго 51-летнего пациента не было проведено никаких дополнительных хирургических вмешательств, поскольку параметры резидуального гребня были достаточными для непосредственного выполнения процедуры имплантации. Установку имплантатов проводили согласно рекомендациям производителя имплантологичесих систем в области 36 и 37 зубов (Straumann RN SLactive, 4,1×12 мм и 4,1×10 мм) (фото 2а). Во время операции было проведено контурирование кортикальной пластинки костной ткани. Никаких осложнений в ходе оперативного вмешательства зарегистрировано не было. На 7 день после операции во время планового обследования пациент пожаловался на наличие непрерывных возрастающих болевых ощущений, которые не купировались ибупрофеном. Эксплантацию обеих конструкций проводили на 15 день. Определение уровня витамина Д в сыворотке крови помогло определить его дефицит при показателе 20 мкг/л. После коррекции дефицита витамина Д через 4 месяца провели повторную установку имплантата в области 37 зуба (Straumann RN SLactive®, оба 4,1×10). В ходе вмешательства в области 36 зуба был обнаружен костный дефект, заполненный грануляционной тканью, который тщательно очистили. Через 8 недель после пародонтальной санации (через 6 месяцев после первичной установки имплантата) (фото 2b) провели повторную установку титановой опоры в области 36 зуба. Повторных осложнений в области имплантатов не наблюдалось, следовательно, через соответствующий период была проведена фиксация протетических реставраций.
У обоих пациентов соответствующий уровень торка был измерен при помощи специального адаптированного устройства. Исходя из данных анамнеза, такие причины дефицита витамина Д как недоедание и недостаточное солнечное воздействие могли быть полностью исключены как основные у проанализированных стоматологических пациентов.
Фото 2 (пациент 2).
а. Ортопантомограмма через один день после первичной установки имплантата.
b. Ортопантомограмма после проведения вторичной процедуры имплантации.

Обсуждение
В данной статье описаны клинические случаи, в которых после коррекции дефицита витамина Д в организме удалось добиться успешных результатов дентальной имплантации. Ни один из исследуемых пациентов не страдал какими-либо системными заболевания, не принимал никаких компрометирующих лекарств, не курил и не злоупотреблял алкоголем. Аналогично у них не было диагностировано ни признаков иммуносупрессии, ни фактов химио- или радиотерапии в анамнезе. Все имплантаты были установлены с торком около 35 Нсм в соответствии с рекомендациями фирмы-производителя. Строго следуя хирургическому протоколу вмешательства и обеспечивая адекватный уровень ирригации области препарирования костной ткани, врачам удалось исключить влияния таких факторов риска как перегрев кости или же контаминация имплантационного ложа. Общим у пациентов оказался лишь факт дефицита витамина Д в организме.
В первом клиническом случае установка имплантатов проводилась через 3 месяца после вертикальной аугментации посредством аутотрансплантата без надлежащей поддержки антибиотиками. Тем не менее, соответствующую антибиотикотерапию первому пациенту назначали в ходе третьей по счету процедуры имплантации после коррекции уровня витамина Д. Как бы там ни было, отсутствие надлежащей медикаментозной поддержки после аугментации костной ткани также может рассматриваться как провоцирующий фактор ранней дезинтеграции установленных титановых инфраконструкций. Несмотря на полученные результаты, предоперационный мониторинг витамина Д не является обязательным диагностическим мероприятием для пациентов с перспективой имплантации, но при возникновении признаков ранней дезинтеграции опор без определения уровня витамина Д в нашей клинике теперь попросту не обойтись. На уровень выживаемости имплантатов влияет огромное количество локальных и системных факторов. В разрезе их взаимодействия строгой взаимосвязи между дефицитом витамина Д и риском ранней дезинтеграции пока что определить не удалось, тем не менее результаты последних исследований на животных демонстрируют увеличение объема контакта в области интерфейса имплантат/кость при соответствующей медикаментозной поддержке уровня витамина Д. Mengatto и коллеги утверждают о связи между нарушением остеоинтаграции и фактом дефицита витамина Д у исследуемых крыс. Другим авторам, напротив, так и не удалось установить влияние витамина Д на процесс формирования костной ткани вокруг титановых имплантатов у крыс, больных сахарным диабетом. В ходе исследований, проведенных на собаках, удалось установить, что медикаментозная поддержка препаратами кальция и витамина Д сопутствует регенерации костной ткани в области экстракционных лунок с повышением показателей ее образования и параметров плотности в условиях значительной уменьшенной вертикальной редукции резидуального гребня. В ходе клинических исследований, проведенных с участием стоматологических пациентов, не удалось установить связи между медикаментозной поддержкой витамином Д и процессом формирования костной ткани, или же уровнем резорбции трансплантата после проведения операции синус-лифта. Satue и коллеги определили, что покрытие поверхности имплантатов посредством 7-дегидрохолестеролом (7-DHC), предшественником витамина Д, демонстрирует позитивные результаты в лабораторных условиях. Но можно ли достичь подобного позитивного эффекта в реальных клинических условиях? Пока еще не известно. С точки зрения эффективности имплантации, интересным остается вопрос связи между уровнем витамина Д и показателями формирования контакта имплантатов с костной тканью, а также параметров их стабильности. Витамин Д по своей природе демонстрирует несколько эффектов на метаболизм костной ткани: он повышает экспрессию генов остеокальцина, остеопонтина, кальбиндина и 24-гидроксилазы, увеличивает образование внеклеточного матриксного белка остеобластов, а также стимулирует активность остеокластов. Но помимо модуляции формирования кости, витамин Д оказывает влияние на параметры врожденного и адаптивного иммунного ответа костной ткани в области установленных имплантатов, тем самым определяя прогноз заживления тканей вокруг титановых инфраконстуркций. Некроз костной ткани во время препарирования резидуального гребня или установки инфраконструкции зачастую является причиной ранней дезинтеграции имплантатов, в то время как дефицит витамина Д может нарушить существующий баланс между иммунной системой и костным метаболизмом непосредственно во время заживления костной ткани или опосредованно через нарушение функции остеокластов. Например, очистка костного дебриса посредством остеокластов может быть утруднена по причине того, что витамин Д влияет на процесс миграции моноцитов, которые являются предшественниками остеокластов. С другой стороны, результаты лабораторных исследований показали, что витамин Д ингибирует процесс созревания и функцию дендритных клеток, как и пролиферацию Т-клеток и реакцию со стороны В-лимфоцитов, замедляя пролиферацию и дифференциацию их плазматических предшественников. При изменении процесса выделения цитокинов иммунными клетками, что может быть спровоцировано дефицитом витамина Д, прогрессируют нарушения в системе регуляции процессов активации и дифференциации остеокластов через ассоциированные с их структурой иммунорецепторы.
Тем не менее, учитывая распространенность дефицита витамина Д среди жителей европейских стран, можно заключить, что факт такового не является единственной причиной ранней дезинтеграции имплантатов, иначе бы уровни данной патологии были бы значительно и значительно выше. Однако, синергетический эффект с действием других компрометирующих факторов может быть определяющим для негативного прогноза лечения. По мнению некоторых исследователей, остеоинтеграция имплантата является не только процессом заживления костной ткани, но и сложной иммунологической реакцией на инородное тело. Попадание частиц титана в окружающие ткани может являться одной из причин ранней дезинтеграции конструкций, поскольку металлические частицы влияют на функцию макрофагов и лимфоцитов, провоцируя выделение провоспалительных цитокинов. Последнее приводит к увеличению остеокластогенеза и снижению остеобластогенеза, следовательно – к периимплантатной потере костной ткани. Подобный остеолитический эффект может быть только усугублён дефицитом витамина Д, поскольку Maier и коллеги смогли эпидемиологически доказать, что недостаток данного элемента связан с более высоким риском развития асептического поражения вокруг суставов, что первично вызвано механизмом из функционирования. Кроме того, витамин Д также может иметь важное значение для обеспечения адекватного антибактериального ответа, поскольку от него зависит реализация нормальной моноцитарно-макрофагальной реакции. Xu и коллеги доказали, что витамин Д может ингибировать действие провоспалительных цитокинов, продуцирующихся Porphyromonas gingivalis, и при этом улучшать экспрессию противовоспалительных цитокинов в макрофагах. Интересно отметить, что в настоящем исследовании остеоинтеграция дентальных имплантатов, очевидно, больше зависела от параметров витамина Д, нежели от степени приживления аутологического трансплантата, который, между прочим, интегрировался без каких-либо нарушений. По результатам недавних рандомизированных, двойных слепых и плацебо-контролируемых клинических исследований с поддержкой высокого уровня витамина Д3 в сочетании с препаратами кальция было установлено, что влияние данного элемента на инкорпорацию костного трансплантата довольно невелико: статической разницы между количеством сформированной костной ткани и резорбцией подсаженного блока установить не удалось в процессе сравнения полученных данных с таковыми при плацебо-терапии.
Выводы
Для того, чтобы нивелировать недостатки данного отчета относительно достоверности полученных результатов, необходимо провести проспективные, многоцентровые и контролируемые исследования, которые позволят подтвердить потенциальную связь между дефицитом витамина Д, остеоиммунным ответом и патологией ранней дезинтеграции имплантатов. На данном этапе рекомендуется проводить стандартизированный скрининг уровня витамина Д перед проведением процедуры дентальной имплантации для минимизации рисков возникновения последующих возможных осложнений.
Авторы:
Tobias Fretwurst
Sebastian Grunert
Johan P. Woelber
Katja Nelson
Wiebke Semper-Hogg
































































































































































3 комментария
Да, популярная проблема. Мы всей семьей анализ сдавали, у всех был уровень витамина Д ниже нормы) Врач прописал аквадетрим, через 2 месяца все пришло в норму.
А я начинаю установку зубных имплантов. Но, перед этим будет костная пластика. Показала имплантологу свои анализы, где витамин Д и кальций ниже нормы. Он на это не обратил ни своего ни моего внимания. Назначил день операции. А сегодня решила проконсультироваться у другого врача - имплантолога. Та сразу увидела недостаток этих витаминов и рекомендовала сначала сходить к экдокринологу, повысить до нормы эти витамины, и после этого начинать костеую пластику, т.к.,с её слов, низкий показатель витаминов плохо скажется на исходе операции. Позвонила первому врачу, сказала про это, он ответил, чтоб зашла, он выпишет мне курс витамина Д. А если бы я не узнала об этом, плохой результат операции списали бы на непредсказуемую реакцию моего организма? Врачи, кстати, из Москвы. Спасибо второму врачу за совет.
Stella9473, Мой случай: В июле 2020 года сделали операцию по наращиванию костной ткани для последующей имплантации. В январе 2021 года сделал КТ, врач посмотрел и сказал - Нормально. В феврале стали ставить имплант, все разрезали, стали вкручивать- костная ткань рахлая! Имплант удалили. На днях сдал анализ на витамин Д, он 9нг/мл - острый дифицит! До операции я спрашивал врача, не сдать ли мне анализы, а он - это развод дорогих клиник.