По признакам, симптомам и по течению риносинуситы можно классифицировать на четыре основных группы: острые, подострые, рецидивирующие и хронические. От 10 до 12% верхнечелюстных синуситов являются одонтогенными, хотя по данным литературы, количество хронических риносинуситов, вызванных проблемами с зубами, составляет не менее 30-40% от всей распространённости данных заболеваний. Риносинусит развивается, когда Шнайдерова мембрана перфорируется или инфицируется в результате травмы, костных патологий, кист, попадания инородных тел, действия сверхкомплектных зубов, после установки имплантатов, экстракции, проведения ортогнатической хирургии или процедуры синус-лифтинга.
Клинический случай
Методы
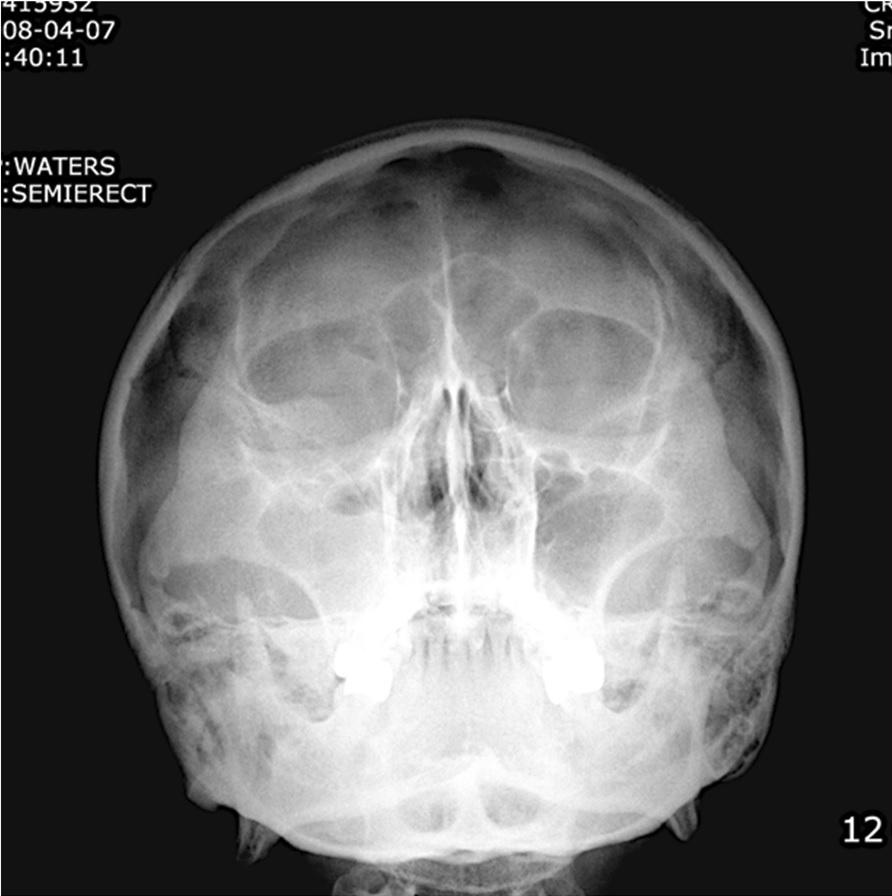
47-летний пациент был направлен в наше отделение с главной жалобой на неприятный запах, болезненность в области правого синуса и головные боли. 10 дней назад ему проводилась имплантация в области верхней челюсти, перед которой выполняли процедуру синус-лифтинга. В ходе клинического осмотра было определено покраснение десны и ее отек с правой щечной стороны, выделение гноя из правой части носа, и признаки лимфаденопатии справа. На рентгенограмме, выполненной по методике Waters, было диагностировано размытость верхнечелюстной пазухи, которая может свидетельствовать о развитии воспаления (фото 1).
Фото 1. На рентгенограмме, выполненной по методике Waters, было диагностировано размытость верхнечелюстной пазухи, которая может свидетельствовать о диагнозе острого гайморита.
Были проведены эксплантация и ирригация полости пазухи. Ирригация проводилась через сформированное латеральное окно в области клыковой ямки, поскольку данный участок является наиболее тонким в структуре передней стенки, а также легко доступным. Через окно проводили аспирацию гноя, который в дальнейшем посылали на бактериологическое исследование. Удаление инфицированного материала костного трансплантата проводили через легкую ирригацию полости синуса и аккуратный отсос в области сформированного окна (фото 2а, b). Дренажная трубка была пришита в десне. Гибкий силиконовый отсос был вставлен в правую ноздрю в направлении остеомеатального комплекса. Дальнейшая обильная ирригация синуса через данную дренажную систему проводилась через ротовую полость (фото 3а, b).
Фото 2. (а) Схематическое изображение удаления инфицированного материала аугментата и ирригации полости синуса. (b) Ирригация через окно в передней стенке пазухи.
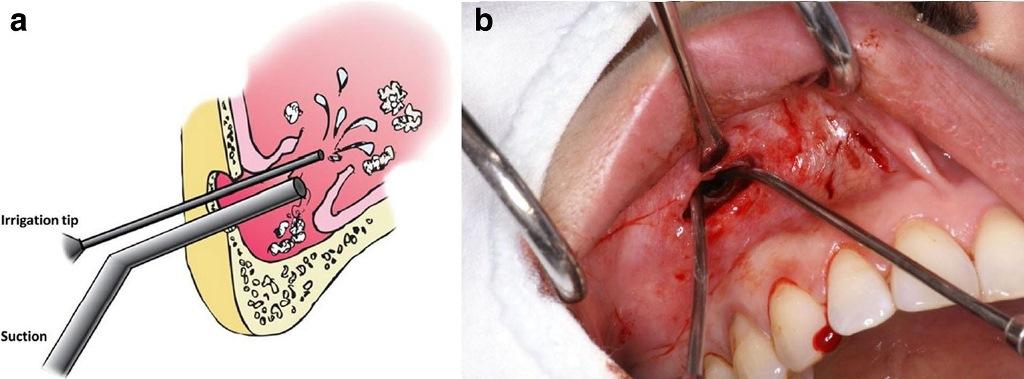
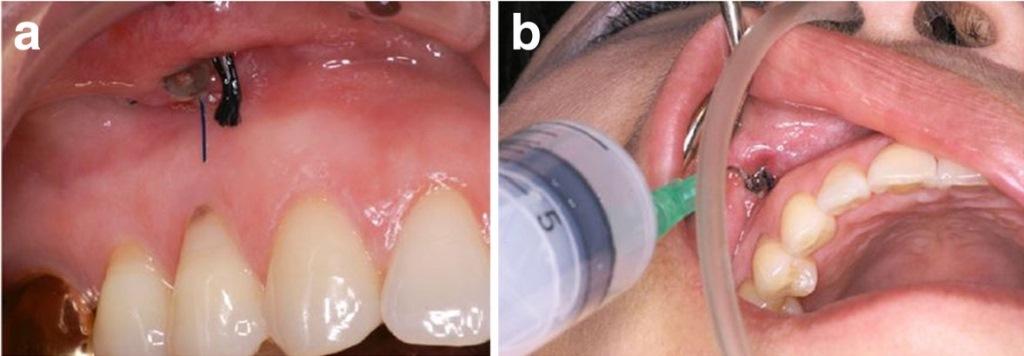
Фото 3. (а) Ирригация физиологическим раствором через трубчатый дренаж. (b) Гибкий силиконовый отсос, вставленный в ноздрю, для профилактики вытекания раствора из носа и рта.
Всего было проведено 4 процедуры ирригации 4 дня подряд, после чего дренаж удаляли. На протяжении 21 дня пациент трижды в день принимал амоксициллин (500 мг), гидрохлорид псевдоэфедрина (60 мг), карбоцистеин (750 мг) и НПВП.
Результаты
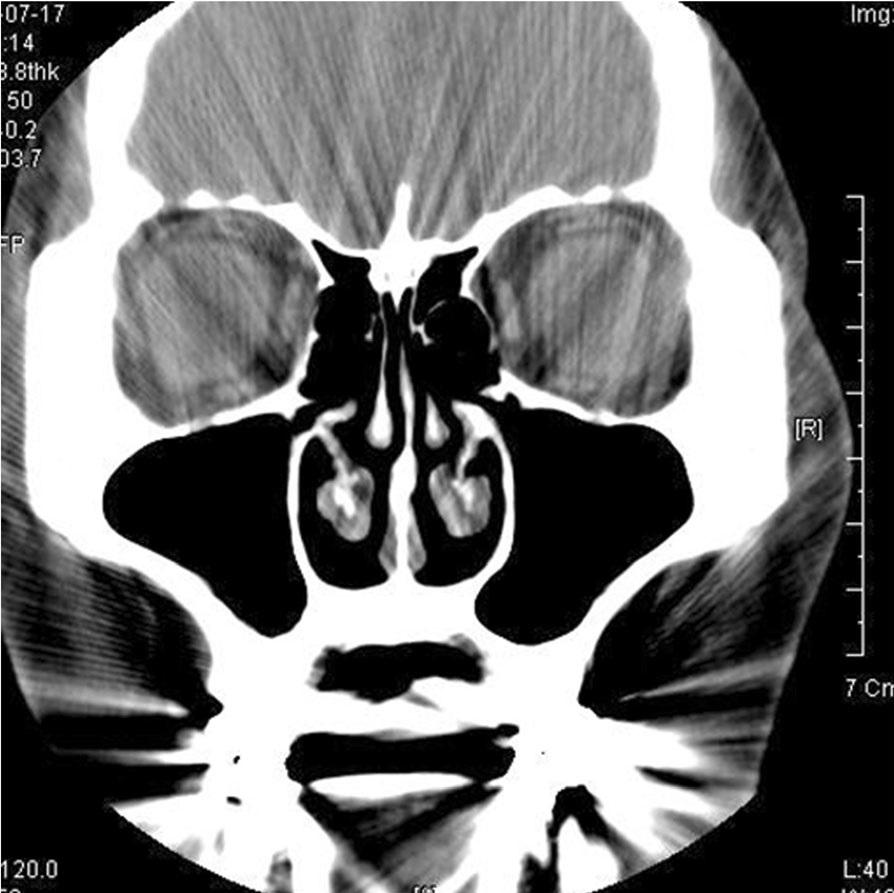
После удаления инфицированного костного трансплантата и имплантата у пациента начались симптомы воспаления и головной боли. После выполнения 4 процедур ирригации дискомфорт в правой щечной области значительно уменьшился, накопление гноя не наблюдалось. Результаты бактериологических исследований гноя выявили наличие α-гемолитических Streptoccus viridans. Данные компьютерной томографии (КТ) через 3,5 месяца подтвердили отсутствие каких-либо областей затемнения, что свидетельствовало о полном выздоровлении (фото 4).
Фото 4. Данные компьютерной томографии (КТ) через 3,5 месяца подтвердили отсутствие каких-либо областей затемнения в областях обоих синусов, что свидетельствовало о полном выздоровлении.
Обсуждение
Одонтогенный и неодонтогенный синуситы различаются этиологией, патофизиологией и микробиологической составляющей. Поэтому успешность лечения зависит от диагностики конкретной причины заболевания. Ликвидация источника инфекции обеспечивает облегчение симптомов и позволяет предотвратить рецидив патологии. Одонтогенный синусит можно лечить медикаментозным или хирургическим путем. Схемы лечения основаны на использовании антибиотиков, выбор которых определяется чувствительностью к ним бактериальных агентов. Данный вид лечения является главным в терапии синуситов. В одном исследовании было обнаружено, что чаще всего развитие гайморита провоцируют α-гемолитические стрептококки, микроаэрофильные стрептококки и Stapylococcus aureus (как виды аэробных бактерий), анаэробные грамотрицательные бациллы, Peptostreptococcus spp и Fusobacterium spp (как анаэробные бактерии). Эти результаты являются весьма интересными, поскольку неодонтогенные гаймориты чаще всего вызываются Streptococcus pneumonia, Haemophilus influenza и Moraxella catarrhalis. Поэтому выбор антибиотиков следует проводить только после бактериологического исследования гнойных отделений, что и было сделано в нашем случае. Лечение, кроме того, что качественно, должно проводиться также довольно оперативно, поскольку пероральные антибиотики являются эффективными против микрофлоры полости рта и синусит-провоцирующих патогеннов только на протяжении 21-28 дней. Хирургические подходы к лечению могут отличаться в зависимости от этиологии риносинусита. Lechien и коллеги провели обзор, в котором изучали причины развития хронической формы одонтогенного гайморита: в 65,7% случаев подобная форма заболевания была вызвана именно ятрогенными факторами. Ранее широко использовался классический подход по Колдуэллу-Люку, который провоцировал развитие значительного постоперационного дискомфорта, рецидив патологии в 9-15% случаев, а также переход острого заболевания в хроническую форму. Именно поэтому эндоскопический метод лечения является более предпочтительным, учитывая его безопасность, микроинвазивность, а также сокращение общего времени, требуемого на полную реабилитацию пациента. Однако данный метод ограничен условиями доступа к передней стенки гайморовой пазухи. Для его решения одни врачи предлагают проводить пункцию в области гайморовой пазухи, другие – использовать технику баллонной дилатации. Но как бы там ни было, каждый их этих подходов предполагает использование в конечно счете именно эндоскопических принципов очистки гайморовой пазухи.
Выводы
Во многих случаях приобретение эндоскопа кажется слишком дорогостоящим и нецелесообразным, как для аппарата, используемого при достаточно небольшом количестве случаев осложнений. Предложенный нами метод минимизирует уровень постоперационного дискомфорта пациента по сравнению с другими хирургическими методами лечения, по типу операции Колдуэлла-Люка. Кроме того, эндоскопический протокол вмешательства снижает уровень развития потенциальных осложнений, минимизирует потерю крови во время операции и снижает стоимость самого вмешательства. Кроме того, учитывая простоту выполнения, процедуру можно проводить под местной анестезией. Но с другой стороны, этот метод является «слепым», поскольку врач не может контролировать качество проведения манипуляции из-за ограниченного визуального доступа. Однако его применение именно в случаях лечения одонтогенного гайморита остается крайне рекомендованным.
Авторы: Sung ok Hong, Gyu-Jo Shim, Yong-Dae Kwon (Сеул, Корея)
По признакам, симптомам и по течению риносинуситы можно классифицировать на четыре основных группы: острые, подострые, рецидивирующие и хронические. От 10 до 12% верхнечелюстных синуситов являются одонтогенными, хотя по данным литературы, количество хронических риносинуситов, вызванных проблемами с зубами, составляет не менее 30-40% от всей распространённости данных заболеваний. Риносинусит развивается, когда Шнайдерова мембрана перфорируется или инфицируется в результате травмы, костных патологий, кист, попадания инородных тел, действия сверхкомплектных зубов, после установки имплантатов, экстракции, проведения ортогнатической хирургии или процедуры синус-лифтинга.

Клинический случай
Методы
47-летний пациент был направлен в наше отделение с главной жалобой на неприятный запах, болезненность в области правого синуса и головные боли. 10 дней назад ему проводилась имплантация в области верхней челюсти, перед которой выполняли процедуру синус-лифтинга. В ходе клинического осмотра было определено покраснение десны и ее отек с правой щечной стороны, выделение гноя из правой части носа, и признаки лимфаденопатии справа. На рентгенограмме, выполненной по методике Waters, было диагностировано размытость верхнечелюстной пазухи, которая может свидетельствовать о развитии воспаления (фото 1).
Фото 1. На рентгенограмме, выполненной по методике Waters, было диагностировано размытость верхнечелюстной пазухи, которая может свидетельствовать о диагнозе острого гайморита.

Были проведены эксплантация и ирригация полости пазухи. Ирригация проводилась через сформированное латеральное окно в области клыковой ямки, поскольку данный участок является наиболее тонким в структуре передней стенки, а также легко доступным. Через окно проводили аспирацию гноя, который в дальнейшем посылали на бактериологическое исследование. Удаление инфицированного материала костного трансплантата проводили через легкую ирригацию полости синуса и аккуратный отсос в области сформированного окна (фото 2а, b). Дренажная трубка была пришита в десне. Гибкий силиконовый отсос был вставлен в правую ноздрю в направлении остеомеатального комплекса. Дальнейшая обильная ирригация синуса через данную дренажную систему проводилась через ротовую полость (фото 3а, b).
Фото 2. (а) Схематическое изображение удаления инфицированного материала аугментата и ирригации полости синуса. (b) Ирригация через окно в передней стенке пазухи.

Фото 3. (а) Ирригация физиологическим раствором через трубчатый дренаж. (b) Гибкий силиконовый отсос, вставленный в ноздрю, для профилактики вытекания раствора из носа и рта.

Всего было проведено 4 процедуры ирригации 4 дня подряд, после чего дренаж удаляли. На протяжении 21 дня пациент трижды в день принимал амоксициллин (500 мг), гидрохлорид псевдоэфедрина (60 мг), карбоцистеин (750 мг) и НПВП.
Результаты
После удаления инфицированного костного трансплантата и имплантата у пациента начались симптомы воспаления и головной боли. После выполнения 4 процедур ирригации дискомфорт в правой щечной области значительно уменьшился, накопление гноя не наблюдалось. Результаты бактериологических исследований гноя выявили наличие α-гемолитических Streptoccus viridans. Данные компьютерной томографии (КТ) через 3,5 месяца подтвердили отсутствие каких-либо областей затемнения, что свидетельствовало о полном выздоровлении (фото 4).
Фото 4. Данные компьютерной томографии (КТ) через 3,5 месяца подтвердили отсутствие каких-либо областей затемнения в областях обоих синусов, что свидетельствовало о полном выздоровлении.

Обсуждение
Одонтогенный и неодонтогенный синуситы различаются этиологией, патофизиологией и микробиологической составляющей. Поэтому успешность лечения зависит от диагностики конкретной причины заболевания. Ликвидация источника инфекции обеспечивает облегчение симптомов и позволяет предотвратить рецидив патологии. Одонтогенный синусит можно лечить медикаментозным или хирургическим путем. Схемы лечения основаны на использовании антибиотиков, выбор которых определяется чувствительностью к ним бактериальных агентов. Данный вид лечения является главным в терапии синуситов. В одном исследовании было обнаружено, что чаще всего развитие гайморита провоцируют α-гемолитические стрептококки, микроаэрофильные стрептококки и Stapylococcus aureus (как виды аэробных бактерий), анаэробные грамотрицательные бациллы, Peptostreptococcus spp и Fusobacterium spp (как анаэробные бактерии). Эти результаты являются весьма интересными, поскольку неодонтогенные гаймориты чаще всего вызываются Streptococcus pneumonia, Haemophilus influenza и Moraxella catarrhalis. Поэтому выбор антибиотиков следует проводить только после бактериологического исследования гнойных отделений, что и было сделано в нашем случае. Лечение, кроме того, что качественно, должно проводиться также довольно оперативно, поскольку пероральные антибиотики являются эффективными против микрофлоры полости рта и синусит-провоцирующих патогеннов только на протяжении 21-28 дней. Хирургические подходы к лечению могут отличаться в зависимости от этиологии риносинусита. Lechien и коллеги провели обзор, в котором изучали причины развития хронической формы одонтогенного гайморита: в 65,7% случаев подобная форма заболевания была вызвана именно ятрогенными факторами. Ранее широко использовался классический подход по Колдуэллу-Люку, который провоцировал развитие значительного постоперационного дискомфорта, рецидив патологии в 9-15% случаев, а также переход острого заболевания в хроническую форму. Именно поэтому эндоскопический метод лечения является более предпочтительным, учитывая его безопасность, микроинвазивность, а также сокращение общего времени, требуемого на полную реабилитацию пациента. Однако данный метод ограничен условиями доступа к передней стенки гайморовой пазухи. Для его решения одни врачи предлагают проводить пункцию в области гайморовой пазухи, другие – использовать технику баллонной дилатации. Но как бы там ни было, каждый их этих подходов предполагает использование в конечно счете именно эндоскопических принципов очистки гайморовой пазухи.
Выводы
Во многих случаях приобретение эндоскопа кажется слишком дорогостоящим и нецелесообразным, как для аппарата, используемого при достаточно небольшом количестве случаев осложнений. Предложенный нами метод минимизирует уровень постоперационного дискомфорта пациента по сравнению с другими хирургическими методами лечения, по типу операции Колдуэлла-Люка. Кроме того, эндоскопический протокол вмешательства снижает уровень развития потенциальных осложнений, минимизирует потерю крови во время операции и снижает стоимость самого вмешательства. Кроме того, учитывая простоту выполнения, процедуру можно проводить под местной анестезией. Но с другой стороны, этот метод является «слепым», поскольку врач не может контролировать качество проведения манипуляции из-за ограниченного визуального доступа. Однако его применение именно в случаях лечения одонтогенного гайморита остается крайне рекомендованным.
Авторы: Sung ok Hong, Gyu-Jo Shim, Yong-Dae Kwon (Сеул, Корея)































































































































































0 комментариев