В этой статье описан случай реабилитации пациента с использованием имплантата узкого диаметра во фронтальной эстетической области с целью замещения отсутствующего латерального резца.
Использование имплантатов с более узким диаметром является эффективным при дефиците места в зубном ряду и недостаточном объеме костной ткани в области вмешательства.
Клинический случай
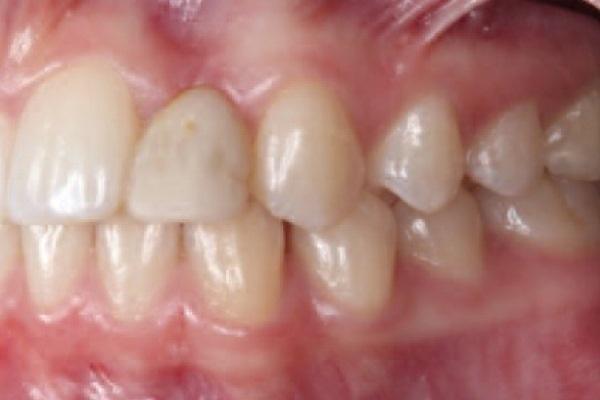
21-летняя пациентка без отягощенного анамнеза обратилась за стоматологической помощью по поводу врожденной адентии латерального резца верхней челюсти (22 зуб) и с основной жалобой на постоянное дезинтеграцию протетических конструкций, с помощью которых ей пытались восстановить область дефекта. В ходе клинического осмотра и рентгенологической диагностики (фото 1) был отмечен значительный дефект костной ткани, ассоциированный с недоразвитием костного гребня. Кроме того, корни 21 и 23 зубов конвергировали в апикальном направлении.
Фото 1. Клиническая фотография и рентгенограмма до лечения.
План лечения
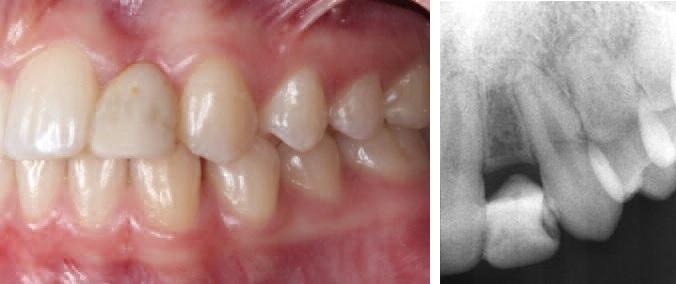
Согласно классификации SAC, данный клинический случай был категоризирован как сложный. Классификация SAC (S=straightforward — простой, А=advanced — продвинутый, С=complex — сложный) предусматривает оценку сложности стоматологического исследования в зависимости от критериев анатомического, эстетического, манипуляционного рисков и риска развития осложнений. Для этого врач предварительно оценивает уровень линии губ, биотип десен, форму коронок, наличие инфекционного поражения в области имплантации, уровень костной ткани в области смежных зубов, ширину гребня, анатомию мягких тканей и протокол нагрузки имплантатов. После обсуждения с ортодонтом и ортопедом возможных вариантов лечения, было принято решение ортодонтически передвинуть 21 и 23 зубы для формирования между ними достаточного объема пространства. Поскольку между имплантатом и зубом должно находиться как минимум 1,5 мм костной ткани. В область адентии было решено установить имплантат Straumann BLT 2,9 мм узкого диаметра. Кроме того, данные литературы подтверждают эффективность применения интраоссальных опор узкого диаметра для восстановления дефектов во фронтальной области челюсти. Также было принято решение провести одновременную аугментацию кости по методу Kuchler, чтобы обеспечить физиологический контур резидуального гребня и долговременную стабильность имплантата. Недоразвитие альвеолы сопровождается сниженным уровнем кровоснабжения, что может компрометировать процесс остеоинтеграции. Поэтому процедура имплантации проводилась по двухэтапному протоколу: нагрузка проходила через 12 недель после установки титановой опоры.
Фото 2. Ортодонтическое лечение.
Хирургическая процедура
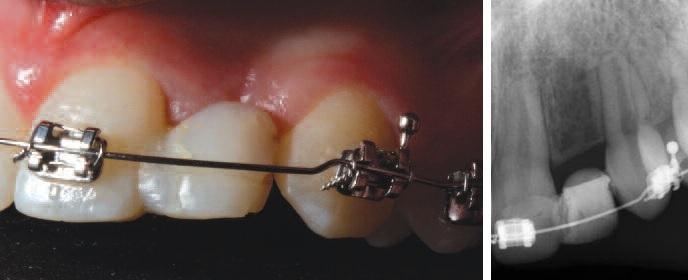
Скошенный, слегка небный, крестальный разрез формировали между зубами 11 и 22 вместе с внутрибороздковыми разрезами, которые расширялись от 21 зуба до мезиальной поверхности 24 зуба. Вертикальных послабляющих разрезов не проводилось с целью профилактики нарушения кровоснабжения лоскута. При обнажении альвеолярного гребня было обнаружено, что его ширина в корональной части составляла около 3,5 мм. Для сохранения костного объема была проведена процедура расщепления гребня посредством специально разработанных остеотомов (фото 3). После этого провели установку Straumann BLT 2,9 мм на уровне торка 35 Нсм (фото 4). Аугментацию проводили с использованием медленно резорбирующего ксенотрансплантата (Cerabone, botiss, Germany) и резорбируемой коллагеновой мембраны (Jason Membrane, botiss, Germany) (фото 5). Был выполнен надкостничный разрез, и лоскут ушивали под незначительным напряжением одиночными швами нитью 6,0 (Ethicon, США) (фото 6). Имеющийся Мэрилендовский мост адаптировали для оптимальной припасовки над областью имплантации (фото 7).
Фото 3. Вид области 22 зуба.
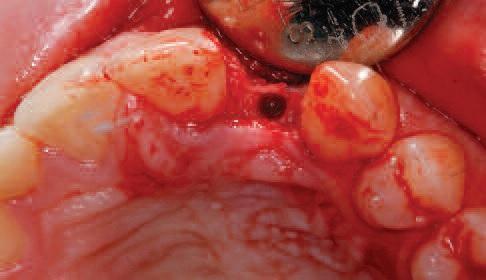
Фото 4. Установка имплантата Straumann BLT 2.9 мм.
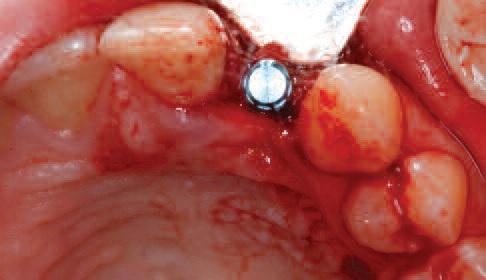
Фото 5. Аугментация Cerabone и Jason Membrane.
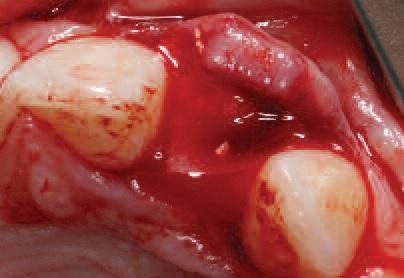
Фото 6. Вид после операции.
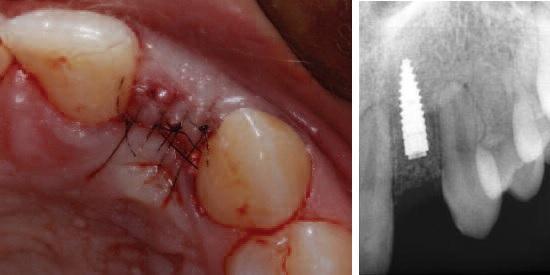
Фото 7. Вид после операции.
Протезирование
Через 12 недель первичную мостовидную конструкцию удалили (фото 8), имплантат обнажили и сформировали скрученный назад деэпителизироанный лоскут, который позволил увеличить объем мягких тканей с вестибулярной стороны интраоссальной конструкции. 3,5 мм формирователь десен зафиксировали для воссоздания адекватного десневого профиля, и снова установили Мэрилендовскую мостовидную конструкцию (фото 9). Через 2 недели формирователь десен был удален, а на его место зафиксировали провизорную конструкцию, индивидуализированную под необходимый мягкотканый профиль (фото 10).
Фото 8. Вид через 12 месяцев после операции.
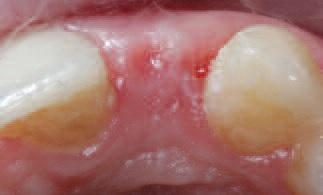
Фото 9. Вид формирователя десен и провизорной конструкции.
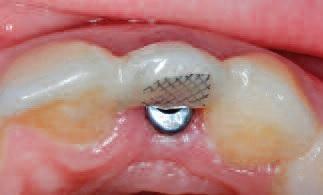
Фото 10. Индивидуализированная временная коронка.
Конечный результат
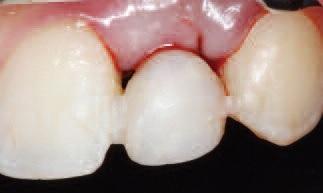
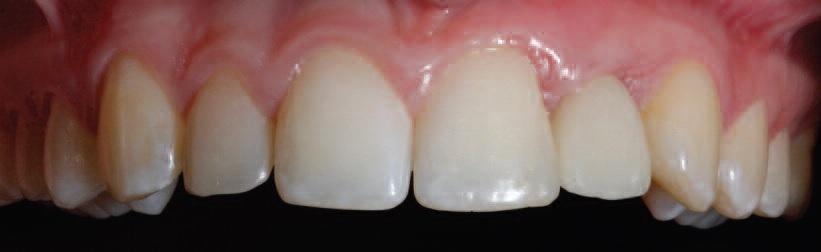
Через 6 недель временную коронку удаляли и на имплантат фиксировали окончательную циркониевую реставрацию (фото 11 и 12). Параллельно пациенту проводили процедуру гигиены полости рта, и регистрировали исходные уровни пародонтального зондирования вокруг имплантата. Пациент остался очень довольным окончательным результатом лечения.
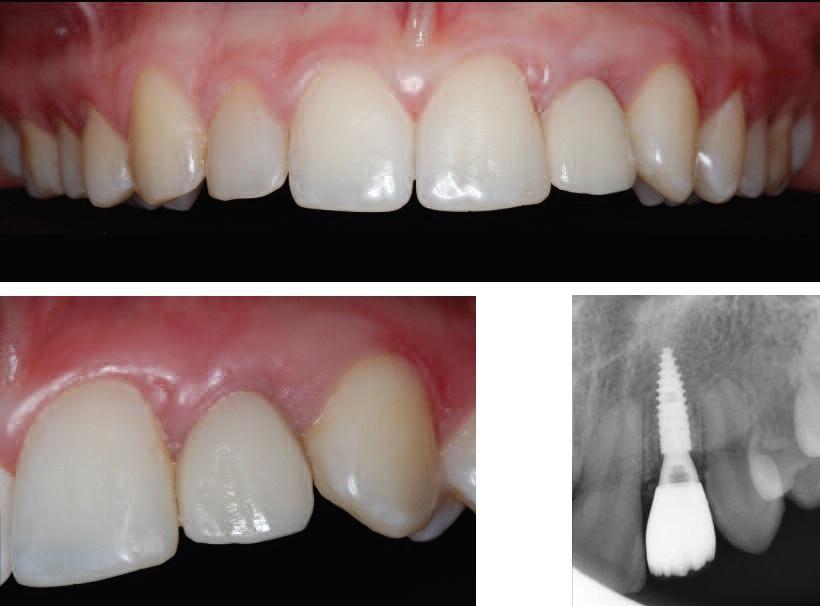
Фото 11. Вид окончательной реставрации.
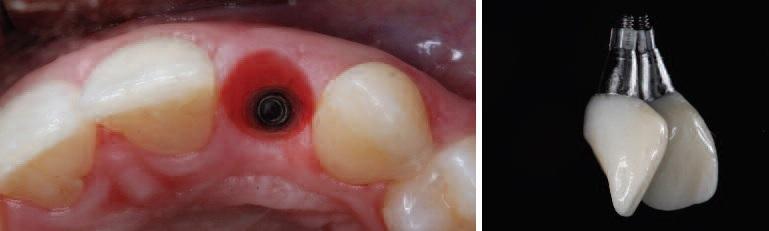
Фото 12. Вид и рентгенограмма после фиксации окончательной реставрации.
Авторы: Rhoodie Garrana, Govindrau Mohangi (Йоханнесбург, ЮАР)
В этой статье описан случай реабилитации пациента с использованием имплантата узкого диаметра во фронтальной эстетической области с целью замещения отсутствующего латерального резца.

Использование имплантатов с более узким диаметром является эффективным при дефиците места в зубном ряду и недостаточном объеме костной ткани в области вмешательства.
Клинический случай
21-летняя пациентка без отягощенного анамнеза обратилась за стоматологической помощью по поводу врожденной адентии латерального резца верхней челюсти (22 зуб) и с основной жалобой на постоянное дезинтеграцию протетических конструкций, с помощью которых ей пытались восстановить область дефекта. В ходе клинического осмотра и рентгенологической диагностики (фото 1) был отмечен значительный дефект костной ткани, ассоциированный с недоразвитием костного гребня. Кроме того, корни 21 и 23 зубов конвергировали в апикальном направлении.
Фото 1. Клиническая фотография и рентгенограмма до лечения.

План лечения
Согласно классификации SAC, данный клинический случай был категоризирован как сложный. Классификация SAC (S=straightforward — простой, А=advanced — продвинутый, С=complex — сложный) предусматривает оценку сложности стоматологического исследования в зависимости от критериев анатомического, эстетического, манипуляционного рисков и риска развития осложнений. Для этого врач предварительно оценивает уровень линии губ, биотип десен, форму коронок, наличие инфекционного поражения в области имплантации, уровень костной ткани в области смежных зубов, ширину гребня, анатомию мягких тканей и протокол нагрузки имплантатов. После обсуждения с ортодонтом и ортопедом возможных вариантов лечения, было принято решение ортодонтически передвинуть 21 и 23 зубы для формирования между ними достаточного объема пространства. Поскольку между имплантатом и зубом должно находиться как минимум 1,5 мм костной ткани. В область адентии было решено установить имплантат Straumann BLT 2,9 мм узкого диаметра. Кроме того, данные литературы подтверждают эффективность применения интраоссальных опор узкого диаметра для восстановления дефектов во фронтальной области челюсти. Также было принято решение провести одновременную аугментацию кости по методу Kuchler, чтобы обеспечить физиологический контур резидуального гребня и долговременную стабильность имплантата. Недоразвитие альвеолы сопровождается сниженным уровнем кровоснабжения, что может компрометировать процесс остеоинтеграции. Поэтому процедура имплантации проводилась по двухэтапному протоколу: нагрузка проходила через 12 недель после установки титановой опоры.
Фото 2. Ортодонтическое лечение.

Хирургическая процедура
Скошенный, слегка небный, крестальный разрез формировали между зубами 11 и 22 вместе с внутрибороздковыми разрезами, которые расширялись от 21 зуба до мезиальной поверхности 24 зуба. Вертикальных послабляющих разрезов не проводилось с целью профилактики нарушения кровоснабжения лоскута. При обнажении альвеолярного гребня было обнаружено, что его ширина в корональной части составляла около 3,5 мм. Для сохранения костного объема была проведена процедура расщепления гребня посредством специально разработанных остеотомов (фото 3). После этого провели установку Straumann BLT 2,9 мм на уровне торка 35 Нсм (фото 4). Аугментацию проводили с использованием медленно резорбирующего ксенотрансплантата (Cerabone, botiss, Germany) и резорбируемой коллагеновой мембраны (Jason Membrane, botiss, Germany) (фото 5). Был выполнен надкостничный разрез, и лоскут ушивали под незначительным напряжением одиночными швами нитью 6,0 (Ethicon, США) (фото 6). Имеющийся Мэрилендовский мост адаптировали для оптимальной припасовки над областью имплантации (фото 7).
Фото 3. Вид области 22 зуба.

Фото 4. Установка имплантата Straumann BLT 2.9 мм.

Фото 5. Аугментация Cerabone и Jason Membrane.

Фото 6. Вид после операции.

Фото 7. Вид после операции.

Протезирование
Через 12 недель первичную мостовидную конструкцию удалили (фото 8), имплантат обнажили и сформировали скрученный назад деэпителизироанный лоскут, который позволил увеличить объем мягких тканей с вестибулярной стороны интраоссальной конструкции. 3,5 мм формирователь десен зафиксировали для воссоздания адекватного десневого профиля, и снова установили Мэрилендовскую мостовидную конструкцию (фото 9). Через 2 недели формирователь десен был удален, а на его место зафиксировали провизорную конструкцию, индивидуализированную под необходимый мягкотканый профиль (фото 10).
Фото 8. Вид через 12 месяцев после операции.

Фото 9. Вид формирователя десен и провизорной конструкции.

Фото 10. Индивидуализированная временная коронка.

Конечный результат
Через 6 недель временную коронку удаляли и на имплантат фиксировали окончательную циркониевую реставрацию (фото 11 и 12). Параллельно пациенту проводили процедуру гигиены полости рта, и регистрировали исходные уровни пародонтального зондирования вокруг имплантата. Пациент остался очень довольным окончательным результатом лечения.
Фото 11. Вид окончательной реставрации.

Фото 12. Вид и рентгенограмма после фиксации окончательной реставрации.

Авторы: Rhoodie Garrana, Govindrau Mohangi (Йоханнесбург, ЮАР)































































































































































1 комментарий
Это очень круто!