В категории взрослых пациентов существенной проблемой ортодонтического лечения остается именно время, необходимое для достижения окончательного результата реабилитации. Для ускорения процесса ортодонтического перемещения зубов имеется целый ряд методов, который включает низкоуровневую лазерную терапию, воздействие импульсных электромагнитных полей или электрических токов, возможность проведения дистракционного остеогенеза или применения механической вибрации. Но среди всех возможных модификаций лечебного протокола пока что только ортодонтическое вмешательство, ускоренное проведением кортикотомии (CAO - corticotomy-accelerated orthodontics), продемонстрировало наиболее доказательные и прогнозированные результаты.
САО приобрело популярность под торговым названием Wilckodontics, хотя другие варианты названия данного вида лечения также включают такие как пародонтально-ускоренная остеогенная ортодонтия (periodontally accelerated osteogenic orthodontics – PAOO), ускоренная остеогенная ортодонтия (Accelerated Osteogenic Orthodontics - AOO), ускоренная ортодонтия (accelerated orthodontics – AO), селективная альвеолярная декортикация (selective alveolar decortication – SAD), ортодонтическое лечение, модифицированное проведением хирургического вмешательства (surgically facilitated orthodontic therapy – SFOT), ортодонтическое лечение, оптимизированное выполнением кортикотомии (corticotomy-facilitated orthodontics – CFO). Единственное отличие состоит в том, что SFOT, AOO и PAOO также предполагают проведение дополнительной процедуры – костной аугментации, при этом протокол SFOT с кортикотомией и подсадкой костного трансплантата может быть реализован только в областях перемещения зубов, а не с язычной и небной сторон альвеолярного гребня, что более характерно для классической реконструкции челюстей. Прежде чем объяснить процедуру САО, необходимо четко понять различия между остеотомией, кортикотомией и пародонтально-ускоренной остеогенной ортодонтией (PAOO).
Остеотомия представляет собой хирургический разрез, сделанный как через область кортикальной пластинки, так и область костного мозга, что впоследствии обеспечивает дальнейшее свободное перемещение фрагмента кости для дистракционного гистогенеза. Подобная процедура часто так и именуется – зубо-альвеолярный дистракционный остеогенез. Кортикотомия, в свою очередь, предполагает вмешательство лишь в области кортикальной части кости с небольшим возможным ее расширением до зоны костного мозга. В зависимости от этого, кортикотомия может быть поверхностной или глубокой. Суть такого вмешательства состоит в том, что вследствие перфорации или другого механического вмешательства в области кости удается обеспечить прогнозированный терапевтический эффект, который впоследствии только способствует достижению конечного позитивного результата ортодонтической реабилитации. Кортикотомию выполняют вблизи зубов, следя за тем, чтобы никаким образом не травмировать их. При этом в отдельных случаях может проводиться даже декортикация альвеолярной лунки. PAOO представляет собой метод, который сочетает в себе селективную альвеолярную кортикотомию, аугментацию гранулированным костным трансплантатом, а также дальнейшее применение действующих ортодонтических сил.
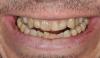
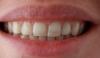
В свою очередь, САО предполагает проведение селективной декортикации (перфорация / удаление только кортикальной пластинки) альвеолярной кости вокруг корней зубов, предназначенных для ортодонтического перемещения. На фото 1-10 проиллюстрирован такой случай. Впервые хирургическая техника данной процедуры Т была описана Cunningham в 1898 году, а также Bichlmayr в 1931, и, хотя она несколько изменилась, основные принципы вмешательства остались те же. В 1959 году Kole пришел к выводу, что именно параметры толщины и целостности кости челюстей являются основными для прогнозирования процесса перемещения зубов, и модификация таковых способствует оптимизации направленной диспозиции единиц зубного ряда. Для достижения данной цели он также предложил проводить удаление небольших костных блоков в межзубной области со щечной и язычной сторон, после чего объединять области вмешательства посредством субапикальной остеотомии через всю толщу альвеолы. Таким образом получение костномозговой связи обеспечивает более быстрое перемещение необходимых сегментов челюсти в процессе воздействия приложенных направленных сил. Подобный подход с того времени именуется подходом, который базируется на теории костного блока. В 1978 году Generson предложил с этой же целью проводить вертикальную и субапикальную кортикотомию. Wilcko в 2001 году модифицировал подход, добавив к нему процедуру аугментации, выполняемую сразу после основного хирургического вмешательства. Kim и Dibart (2009) независимо работали над безлоскутным подходом выполнения кортикотомии, предложив для этой цели использовать адаптированные пьезонасадки.
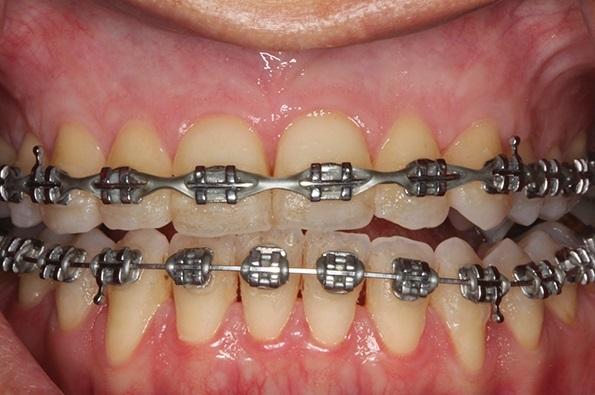
Фото 1. Клинически визуализируется целостность периодонтального прикрепления и тонкий фенотип кости в области альвеолярного гребня.
Фото 2. Сепарация полнотканного лоскута: видимые дигисценции и фенестрации в области вмешательства; ограниченность размеров ортодонтического поля.
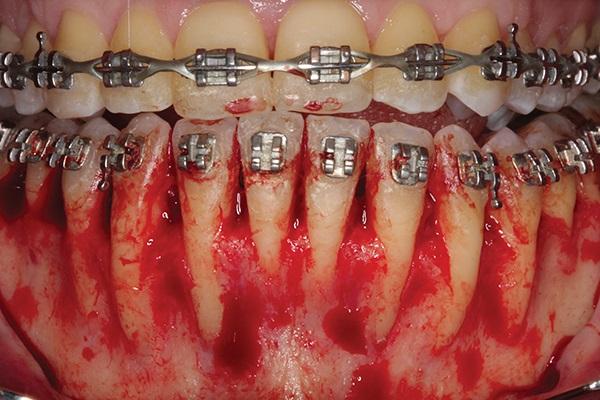
Фото 3. Выполнение разрезов при проведении кортикотомии.
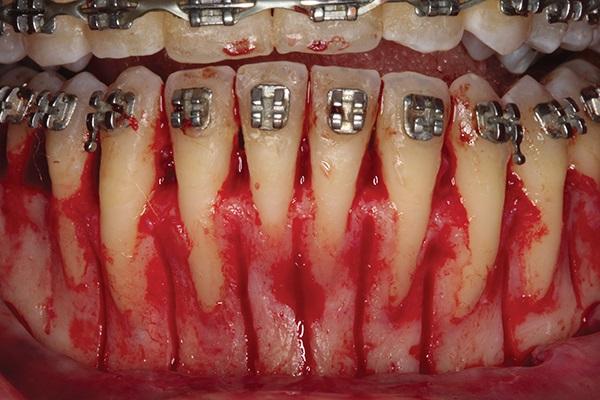
Фото 4. Установка гранулированного кортико-губчатого минерализованного лиофилизированного костного аллотрансплантата с левой стороны нижней челюсти для регенерации тканей пародонта и аугментации альвеолярного гребня.
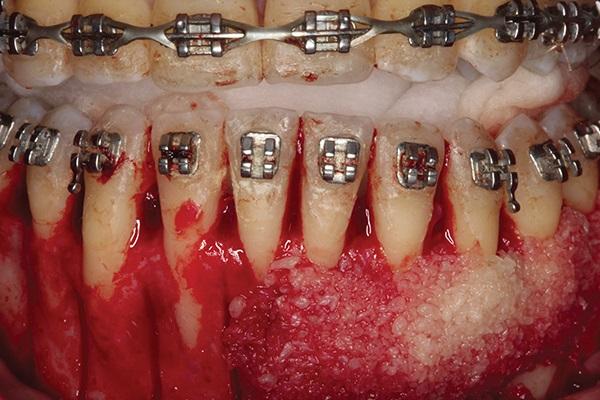
Фото 5. Вид после завершения процедуры аугментации. Установка коллагеновых мембран и аутологических соединительно-тканных трансплантатов в области 21-22 и 27-28 зубов для одновременной коррекции мягких тканей.
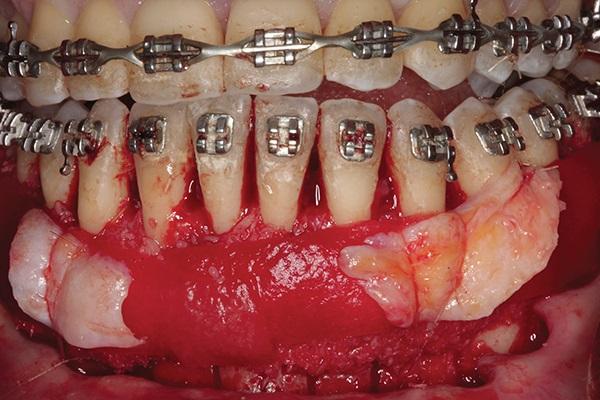
Фото 6. Ушивание раны без натяжения.
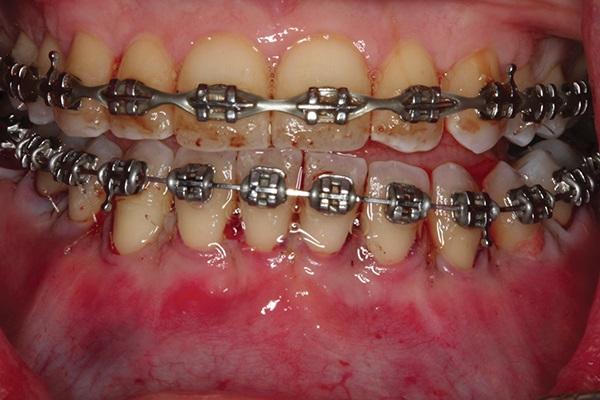
Фото 7. Вид КЛКТ-реконструкции до лечения: визуализация позиции зубов и анатомии костной ткани; видимая гипоплазия верхней челюсти, нарушение прикуса, и зубо-альвеолярные нарушения.
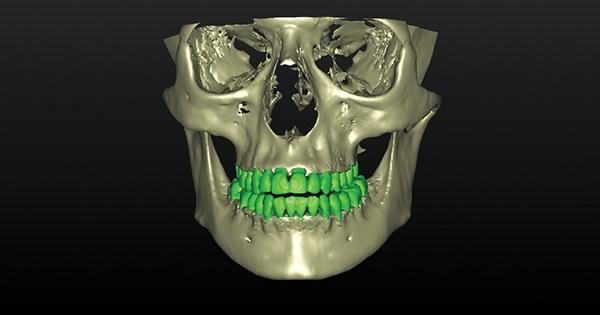
Фото 8. Сопоставления КЛКТ-реконструкций до и после достижения необходимой позиции зубов. Визуализация результатов коррекции прикуса и восстановления контура костной ткани: расширение параметров гребня позволило добиться желаемого клинического результата.
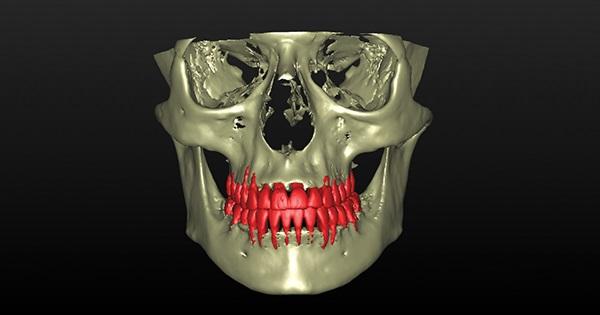
Фото 9. Вид после лечения: восстановления контура кости после выполнения аугментации, а также коррекция параметров прикуса. Положительного результата лечения всех сопутствующих нарушений удалось добиться благодаря комплексному междисциплинарному подходу.
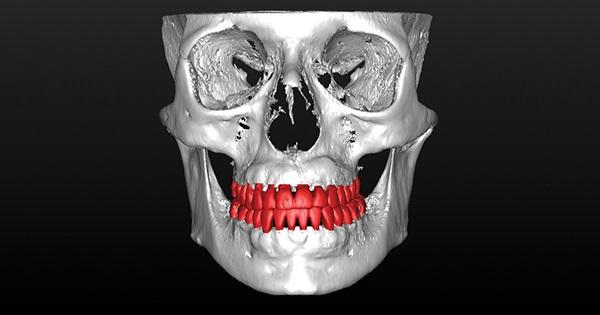
Фото 10. Вид сбоку после закрытия раны без натяжения. Визуализация результата аугментации челюсти, которая позволила переместить зубы в нужном направлении с формированием защищенной артикуляционной схемы и необходимого наклона зубов. За счет аугментации был достигнут лабиальный торк корней зубов.
Концепция Wilcko
После презентации авторской техники вмешательства Bichlmayr, много врачей пытались модифицировать предложенный им подход. Работы William и Thomas Wilcko сыграли наиболее важную роль в развитии современной пародонтологии и ортодонтии. Основываясь на теории Frost о процессе заживления костной ткани, а также на описанном им феномене региональной акселерации в ходе лечения переломов, Wilckos, в свою очередь, сформировали ряд критических предположений, объясняющих механизм, с помощью которого зубы после выполнения кортикотомии могут перемещаться быстрее. Они обнаружили, что альвеолярная кость после кортикотомии теряет свою структурную целостность в результате транзиторной деминерализации. В процессе заживления костной ткани проходит формирование ее мягкой коллагеновой матрицы, что также способствует необходимой транспозиции зубов. После достижения необходимой позиции, эта же матрица является источником реминерализации сегмента костной ткани, в области которого было проведено ятрогенное вмешательство. Таким образом, удалось объединить понимание процессов ускоренной транспозиции зубов, кортикотомии и хирургической декортикации в разрезе влияния параметров деминерализации и реминерализации кости в ходе ее заживления. Данная модель была подтверждена в ходе экспериментов, проведенных на крысах. То есть, говоря иными словами, ученым удалось установить, что после кортикотомии происходит не обычное перемещение зубов в структуре зубо-альвеолярного сегмента под воздействием ортодонтических сил, а транспозиция всего денто-альвеолярного сегмента в целом в условиях деминерализации. Данный феномен получил название «транспозиция костной матрицы». На фото 12 изображена процедура аугментации костной ткани после выполнения кортикотомии и зубо-челюстной декортикации в ходе реализации подхода SFOT. На фото 13-14 проиллюстрированы результаты конусно-лучевой компьютерной диагностики области зуба № 6 до и после выполнения процедуры SFOT.
Фото 12. Установка гранулированного кортико-губчатого минерализованного лиофилизированного костного аллотрансплантата в области верхней челюсти; достижение толщины кости в 4 мм.
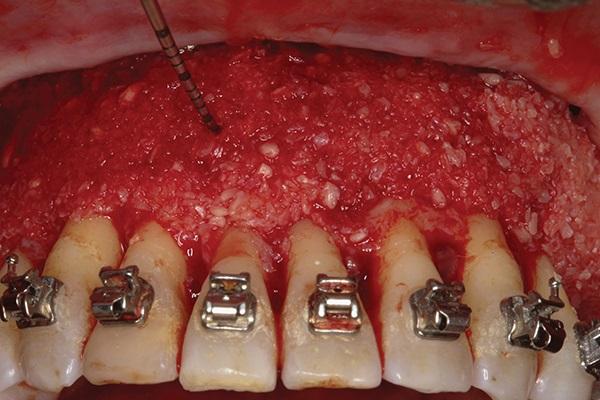
Фото 13. КЛКТ-срез до начала лечения: дефицит кости с вестибулярной стороны.
Фото 14. КЛКТ-срез после лечения: улучшенное соотношение зубов благодаря коррекции костной ткани с вестибулярной стороны.
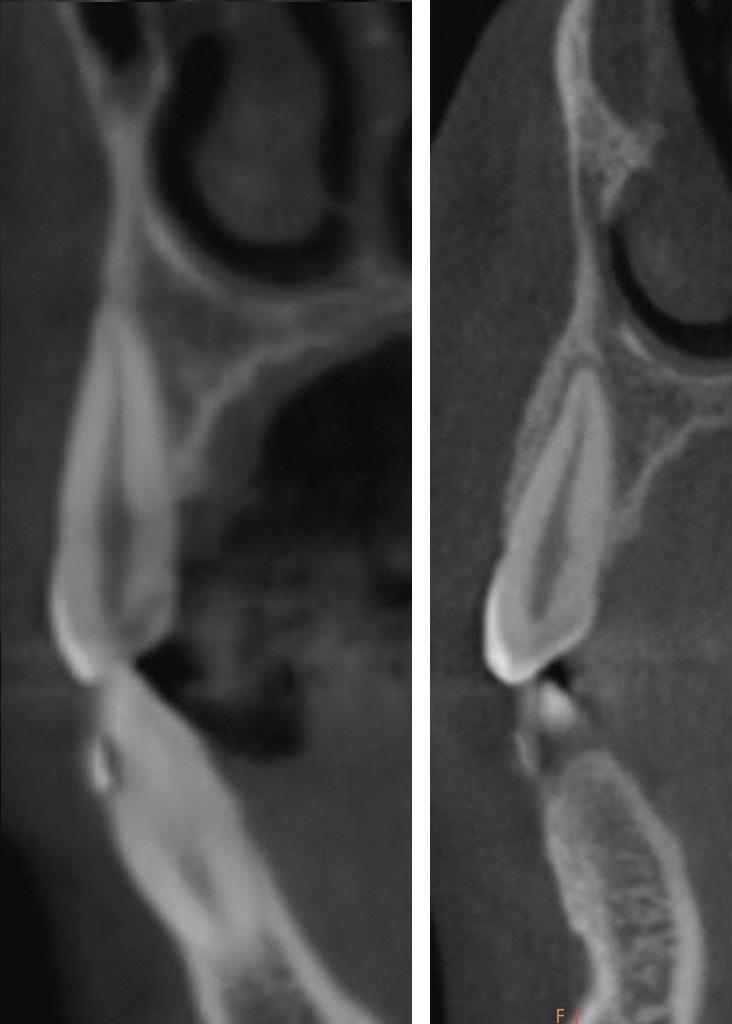
При анализе снимков становиться понятным, что врачу удалось улучшить угол позиции резца и осевой наклон клыка, а также возобновить необходимый объем костной ткани в процессе проведения лечения. Аналогичные наблюдения были сделаны в процессе анализа изменения костной ткани у пациентов после проведения ортогнатической хирургии: у них также наблюдалось более ускоренное перемещение зубов уже после окончания основного хирургического вмешательства. Это привело к формированию относительно новой тенденции в стоматологии: сначала выполнять хирургическое вмешательство, и только затем – необходимую ортодонтическую коррекцию. В ходе одного исследования было обнаружено, что ускоренная транспозиция зубов происходит в первые три месяца после выполненной костной хирургии, что в общей сложности помогает улучшить комплексные результаты лечения. То есть, подобный подход является выгодным как для лечащего врача, так и для самого пациента. С другой стороны, необходимость проведения хирургической процедуры в ходе реализации принципов САО, часто и является тем ограничением, которое исключает возможность применения данного алгоритма вмешательства у определенной группы пациентов. С другими недостатками данной методики читатель сможет ознакомить ниже по тексту.
Описание техники
Роль хирурга
Основная роль хирурга состоит в том, чтобы ятрогенным путем максимально способствовать изменениям зубо-альвеолярного комплекса и пародонталных тканей для достижения необходимого ортодонтического результата в дальнейшем, учитывая при этом эстетические, окклюзионные и даже аспирационные аспекты лечения. Кроме того, хирурги принимает участие в планировании комплексного лечения пациента, а также проводят цефалометрическую диагностику и анализ черепно-лицевых параметров пациента.
Дизайн лоскута
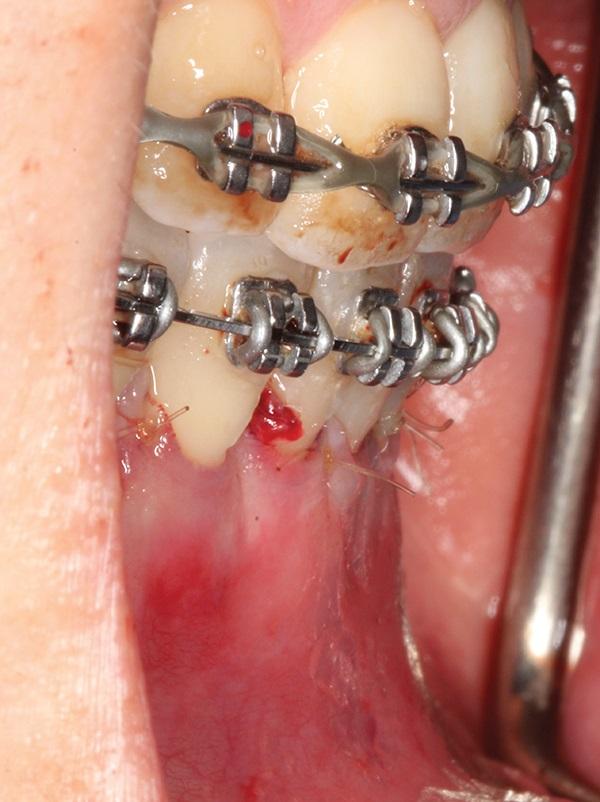
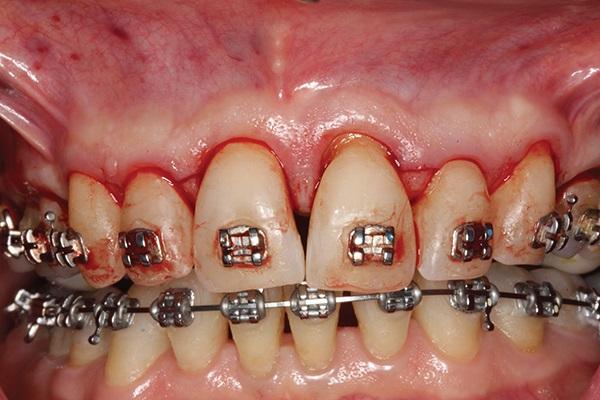
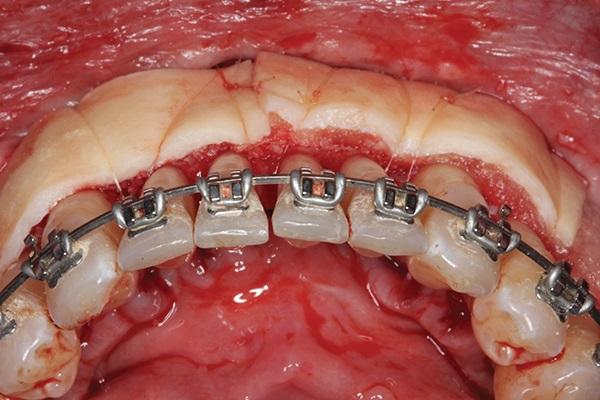
В ходе манипуляции проводят сепарацию полнотканного слизисто-надкостничного лоскута с формированием послабляющего разреза в области надкостницы для того, чтобы достичь дальнейшего первичного закрытия области вмешательства после проведения процедуры аугментации. В некоторых случаях для улучшения эстетических результатов лечения необходимо максимально сохранить целостность межзубных сосочков. Velvart впервые представил данный метод, как технику формирования лоскута исходя из позиции сосочков. Кроме того, желательно избежать вертикальных разрезов, для того чтобы минимизировать риск повреждения сосудов. Дополнительно можно использовать метод сохранения сосочков, предложенный Takei. На фото 15 проиллюстрировано формирование лоскута с сохранением целостности сосочков по методу Takei в области зубов № 9 и № 10. Если в процессе планирования в качестве рабочей была выбрана техника формирования конверта в области вмешательства, то лоскут рекомендуется расширить за пределы участка непосредственной кортикотомии на длину 2-3 зубов.
Фото 15. Формирование разрезов с сохранением области сосочков в области 7-8 и 9-10 зубов. В области 8-9 зубов был использован дизайн лоскута по Takei.
Кортикотомия
Процедуру кортикотомии можно проводить посредством круглого бора, зафиксированного в хирургическом наконечнике, пьезоэлектрической насадки, микропилы, армированных хирургических лезвий, или даже эрбиевого (Er: YAG) лазера. Вертикальные канавки формируют, отступая 2-3 мм от костного гребня в области межзубных перегородок в апикальном направлении выходя как минимум на 5 мм за верхушки корней. Вертикальные разрезы соединяют апикально на расстоянии минимум 5 мм от верхушек корней, при этом данную манипуляцию, как правило, проводят как со щечной, так и с язычной сторон гребня в зависимости от того, какой объем вмешательства прогнозируется. При достаточной толщине альвеолярной кости можно проводить одиночные перфорации над поверхностью апексов зубов, но при дефиците кортикальной пластинки (1-2 мм) данный подход не рекомендуется, поскольку может спровоцировать повреждение области корней. Для реализации феномена региональной акселерации необходимо, чтобы вмешательство проводилось вблизи периодонтальной связки (ПС). При достаточно толстом типе кости, неглубокая кортикотомия не будет способствовать достаточному ятрогенному нарушению целостности костной ткани, что в свою очередь ограничит реализацию феномена региональной акселерации. В конце концов, врачу не удастся добиться необходимого перемещения зубов в запланированные строки. Необходимо быть уверенным, что объем кортикотомии является достаточным для того, чтобы динамические процессы реминерализации и деминерализации проходили достаточно прогрессивно как в области зубо-альвеолярного сегмента, так и в области ПС – ведь только таким образом удается добиться желаемого результата комплексного лечения. Нынешняя тенденция к минимизации объема оперативных вмешательств недостаточно согласуется с теорией региональной акселерации, ведь хотя любая травма вызывает подобный эффект, его действие напрямую зависит от объема наносимого ятрогенного повреждения. Поэтому, для того чтобы обеспечить совместное перемещение коллагеновой матрицы костной ткани, необходимо уменьшить объем кости над поверхностью корней зубов до 1,5 мм. Резюмируя вышесказанное отметим, что именно объем ятрогенной травмы, а не дизайн декортикации, является ключом к достижению необходимой транспозиции зубов.
Необходимость проведения костной аугментации
Необходимость проведения процедуры аугментации альвеолярного гребня определяется направлением и требуемым размером диспозиции единиц зубного ряда, первичной толщиной костной ткани, и возрастом пациента. Часто проведение аугментации обосновано потребностью изменения формы и объема альвеолярной кости к таковым параметрам, которые бы не ограничивали воздействие ортодонтических сил, и как следствие – перемещение зубов. Кроме того, подсадка костного трансплантата может оказаться результативной при закрытии дигисценций, имеющихся у пациента еще до начала хирургического вмешательства. Mandelaris и коллеги предложили классификацию зубочелюстных фенотипов кости, которая помогает врачам спрогнозировать риск возможных осложнений в процессе перемещения зубов, а также определить необходимость в проведении соответствующих процедур реконструкции альвеолярного гребня. В одном исследовании было установлено, что САО без проведения костной пластики не провоцирует чрезмерную потерю твердых тканей среди пациентов подросткового возраста. Но у взрослых, подобный алгоритм чреват не только значительной потерей тканей, но и неполным заживлением области вмешательства. Кроме того, в ходе контролируемого исследования было продемонстрировано, что плотность костной ткани уменьшается после лечения, и восстанавливается только через 6 месяцев ретенции, полученных результатов в контрольной группе (САО без использования костного трансплантата). В исследуемой группе (САО с использованием костного трансплантата) плотность костной ткани увеличивалась на 26%. При этом, ни в одном из известных ранее методов САО не предполагалось использование барьерных мембран. С другой стороны, при наличии дигисценций или фенестраций в области будущего хирургического вмешательства, невыполнение костной аугментации может привести к будущей значительной потере кости в направлении перемещения зубов. Для предотвращения подобных клинических сценариев, можно использовать не только костный трансплантат, но и различные барьерные мембраны. Wilckos и коллеги предложили ограничить использование барьерных мембран только областями, в которых после снятия брекетов планируется провести установку дентальных имплантатов. Для аргументирования же необходимости аугментации желательно тщательно проанализировать как результаты проведенного КЛКТ-исследования, так и полученные клинические фотографии. Составление плана вмешательства помогает также определиться с дизайном необходимого лоскута, и потребностью в других видах реконструкций, в том числе и с коррекцией окружающих мягких тканей.
Оперативные рекомендации
В зависимости от объема лечения, хирургическое вмешательство может длиться от 1 до 3 часов на каждой челюсти. Для защиты дыхательных путей часто рекомендуется использовать или внутривенную седацию пациента, или же проводить операцию под общим наркозом. Для уменьшения отека назначают стероидные препараты как перед, так и в послеоперационном периоде. Аналогично назначают антибиотики (до 7-10 дней после вмешательства), а также ацетаминофен с или без препаратов для купирования болевых ощущений. Приема нестероидных противовоспалительных препаратов можно избежать для того, чтобы максимизировать эффект деминерализации зубо-альвеолярного сегмента, индуцированный процессом постоперационного воспаления. На фото 16 продемонстрирован случай проведения САО с аугментацией посредством костного трансплантата и бесклеточного кожного матрикса для реабилитации пациента с имеющейся незначительным трансверсальным дефицитом размеров верхней челюсти, а также скелетными нарушениями прикуса III класса.
Фото 16. С целью аугментации был использован гранулированный костный трансплантат с бесклеточной дермальной матрицей в качестве барьера.
Аугментация костной ткани позволила переместить зубы внутри границ альвеолярного гребня, параметры которого до реконструкции были дефицитными. Данное вмешательство также позволило усилить фенотип кости и увеличить высоту ограничивающих костных стенок, в границах которых проводилось безопасное перемещение зубов. Кроме того, реконструкция челюсти помогла достичь необходимой позиции корня, которая до того нуждалась в выдвижении за рамки физиологической границы, что могло привести к развитию соответствующих осложнений в дальнейшем. Улучшение осевой позиции и параметров угла режущего края зубов в условиях незначительного нарушения прикуса, позволило избежать проведения процедуры ортогнатической хирургии на проблемных участках челюсти в данной клинической ситуации.
Планирование процедуры с хирургом
В процессе реализации САО ортодонт играет роль своеобразного инженера, который должен так спланировать комплексный алгоритм лечения, чтобы полученные результаты способствовали нормальному функционированию зубочелюстного аппарата, окклюзионных схем и верхних дыхательных путей. К примеру, именно ортодонт должен определить период деминерализации кости, который является наиболее благоприятным для перемещения зубов, а также выбрать соответствующий тип анкоража, будь то временные конструкции, пластинки или неактивные зубы. Кроме того, ортодонт должен определить фенотип костной ткани перед началом лечения, чтобы в процессе такового не спровоцировать поражение тканей пародонта. Исходя из этого, ортодонт и хирург составляют общий план лечения. При необходимости в их команду может подключаться врач-ортопед, который может спрогнозировать конечную позицию зубов, обеспечить защищенную во фронтальном участке артикуляционную схему, а также достаточное пространство для выполнения последующих манипуляций в области зубного ряда. В отдельных индивидуальных случаях ортодонт может использовать каппы-элайнеры, который благодаря своей прозрачности и возможности полного гигиенического контроля, приобрели значительную популярность как среди врачей, так и среди пациентов. По своей сути биологические принципы перемещения зубов не изменяются в зависимости от использования разных типов ортодонтических конструкций, а кортикотомия только способствует акселерации – ускорению данного процесса.
Начало перемещения зубов в течение первой недели после проведения хирургического вмешательства
Рекомендуется, чтобы ортодонтические конструкции уже были установлены на зубы до начала оперативного вмешательства. Значимые ортодонтические перемещения следует начинать в период от 7 до 10 дней после выполнения кортикотомии, поскольку именно в данное время реализуется наиболее ощутимый феномен региональной акселерации. В одном из докладов критическое снижение плотности костной ткани было зарегистрировано сразу же после выполнения хирургического вмешательства, и потом – через 3 месяца после выполнения операции.
Использование принципа "открытого окна"
Frost утверждал, что феномен региональной акселерации достигает своих максимальных значений через 1-2 месяца после нанесения ятрогенной травмы, и постепенно спадает на протяжении последующих 2 лет. Sebaoun и коллеги в ходе апробации модели эксперимента на крысах выявили, что костный метаболизм значительно повышается через 3 недели после операции, а показатели возвращаются к нормальным на протяжении последующих 11 месяцев. В другом исследовании было установлено, что максимальное перемещение зубов достигается в течение первых 2-х месяцев после кортикотомии, и снижается в последующие 2 месяца. Таким образом, можно резюмировать, что в период 3-4 месяцев после кортикотомии рекомендовано завершить больший объем ортодонтического вмешательства, поэтому коррекция ортодонтических параметров каждые 1-2 недели является необходимой для достижения желаемых клинических результатов.
Преимущества
Использование протокола САО предусматривает соответствующие преимущества в разрезе как самого процесса лечения, так и достижения необходимых клинических результатов. Среди последних следует отметить минимизацию времени ортодонтического лечения, уменьшение риска возникновения рецидивов после ортодонтической коррекции, а также потенциальное увеличение толщины поддерживающей альвеолярной кости. В последнее время все большей популярности набирают концепции лечения, которые обеспечивают достаточную проходимость дыхательных путей, обеспечение которой имеет значительное влияние на общее состояние здоровья. Было доказано, что у пациентов с большим объемом ротовой полости нарушения сна регистрируются значительно реже, нежели у пациентов с меньшим размером полости рта. Учитывая возникающие эпидемии нарушения сна по причине недостаточной проходимости дыхательных путей в США, клиницистам следует максимально избегать приемов экструзионной терапии или ретенционной ортодонтии, которые могут иметь влияние на развитие данных патологий. Комплекс САО и альвеолярной аугментации помогает добиться увеличения параметров костного гребня обеих челюстей, что, в свою очередь, исключает необходимость экстракции премоляров, или в применении различных типов ретракционных ортодонтических конструкций. Реализация протокола стоматологического лечения SFOT помогает сократить количество будущих нарушений сна, ассоциированных с нарушением проходимости дыхательных путей, снизить риск развития патологии апноэ сна, а, следовательно, и минимизировать риск ассоциированных хронических заболеваний легких, развивающихся в старшем возрасте. Со стоматологической точки зрения, увеличение показателей объема ротовой полости способствует формированию более привлекательной улыбки, лучшему окклюзионному взаимодействию, а также максимизации эстетических параметров зубо-челюстного аппарата.
Показания
Одним из показаний к проведению САО является необходимость ускорения ортодонтического лечения. При этом согласно данным литературы удаётся не только минимизировать период реабилитации, но также исключить необходимость экстракции зубов, особенно в условиях их скученности. При САО также наблюдается более низкий риск потери анкоражной опоры. Результаты, полученные из недавнего клинического случая, помогли установить, что комбинирование кортикотомии и элайнера помогает сократить общее время лечения всего до 2 месяцев. Другим показателем к применению САО являются клинические случаи, граничащие с необходимостью проведения ортогнатической хирургии. САО помогает обеспечить не только перемещение зубов, но и аугментацию костного ткани, что, в свою очередь, способствует достижению положительного конечного результата реабилитации. Возможность расширения границ гребня помогает откорректировать незначительные скелетные нарушения минимально-инвазивным путем. Аналогично можно исправить проблему переднего открытого прикуса с дополнительным использованием анкоражной опоры.
Использование кортикотомии и скелетного анкоража помогло провести 3 мм интрузию моляров верхней челюсти в 2-месячный период без возникновения при этом каких-либо осложнений по типу резорбции корней зубов. Другие исследователи сообщили о возможности 4 мм интрузии моляров в период 2,5 месяцев. Кортикотомия также помогает в 2-3 раза сократить время лечения при ретракции клыков по сравнению с алгоритмом вмешательства без выполнения костной хирургии. САО также можно использовать для минимизации риска различных ортопедических осложнений, ведь лишь у 30% ортопедических пациентов со временем не наблюдаются рецидивы первичной патологии. Подобный положительный результат может быть обоснован тем фактом, что САО способствует более значительной перестройке пародонта с потерей так называемой тканевой памяти, а дополнительная процедура аугментации, в свою очередь, еще способствует и формированию новой ткани, которая стабилизирует зубы в новой позиции в результате прогрессирующей реминерализации по окончанию лечения. Перспективно САО может быть использована для экструзии анколизировнаных зубов, а также для тракции ретинированных третьих моляров. Однако последние области применения еще требует тщательной клинической проверки для достаточной обоснованности их применения.
Противопоказания
Процедура САО противопоказана пациентам с одним из следующих заболеваний или нарушений: активная патология пародонта, наличие эндодонтических проблем, длительный прием кортикостероидов, а также использование лекарственных препаратов, которые замедляют метаболизм костной ткани по типу бисфосфанатов и, возможно, НПВП.
Потенциальные осложнения
Ниже приведены несколько осложнений или побочных эффектов, которые могут быть связаны с проведением САО, как алгоритма комплексной реабилитации.
Возможная девитализация зубов: В ходе большинства исследований было установлено, что в ходе выполнения кортикотомии уровень изменений параметров витальности зубов сводиться к минимуму, однако для формирования окончательных результатов требуется проведения более продолжительного и детализированного анализа.
Компрометация состояния окружающего пародонта: Ранее считалось, что САО из-за сепарации лоскута и редукции кортикальной пластинки может спровоцировать повреждение тканей пародонта. Но в литературе подобных данных пока не отмечено. Кроме того, в ходе реализации САО было отмечено, что глубина имеющихся пародонтальных карманов уменьшалась на 0,2-1,5 мм по сравнению с проведением ортодонтического алгоритма без сопутствующей кортикотомии. Кроме того, некоторые исследования сообщили об увеличении ширины альвеолярной кости, и высоты кератинизированной слизистой после проведения процедуры САО.
Резорбции корня: Использование САО не повышает риск резорбции корней зубов по сравнению с аналогичными показателями риска, характерными для классического перемещения зубов посредством действия ортодонтических сил разного направления. С другой стороны, риск резорбции корней напрямую коррелирует с продолжительностью применения прилагаемых сил. Таким образом, сокращение общего периода лечения с использованием кортикотомии способствует минимизации рисков резорбции корня путем сокращения фазы именно ортодонтической коррекции, которая отвечает за гиалинизацию периодонтальной связки. Аналогичные результаты были получены при апробации алгоритма САО на лабораторных животных.
Послеоперационный дискомфорт: На основе имеющихся на сегодня результатов, полученных из контролируемых исследований, можно сделать вывод, что уровень послеоперационного дискомфорта после процедуры САО аналогичен тому, который наблюдается после лечения с использованием пьезотома и роторных инструментов. Возникновение случайных болевых ощущений было отмечено в обеих группах исследования только в период первой недели после выполнения хирургического вмешательства.
Имеющиеся данные относительно преимуществ САО
Экономия времени
В ходе исследования было установлено, что САО помогает сократить общее время ортодонтического лечения: перемещения зубов удалось добиться в 2-3 раза быстрее, чем в контрольной группе без выполнения кортокотомии. При наличие сложной формы верхнечелюстной протрузии, полной ретракции передних зубов удалось добиться менее чем за 3,5 недели. При избежание процедуры экстракции, САО помогает добиться окончания лечения не более чем через 6 месяцев, в то время как классический ортодонтический предусматривает 18-месячную терапию. В одном из исследований было установлено, что скорость перемещения зубов после процедуры САО оказалась меньшей, чем ожидалось, но подобный исход может быть вызван нарушением принципов рекомендуемого хирургического протокола вмешательства.
Минимизация рецидивов после ортодонтического лечения
Makki и коллеги, исходя из показателей индекса нестабильности результатов лечения на нижней челюсти, установили, что частота рецидивов после ортодонтического лечения на протяжении 10 лет значительно сократилась. Кроме данного исследования, по этому поводу в литературе доступно лишь еще несколько одиночных клинических случаев. Следует отметить, что возникновению рецидива способствует действие сразу нескольких факторов, поэтому обеспечить минимизацию сразу всех из них является несколько проблематичным. Поэтому даже при использовании САО риск рецидива остается достаточно высоким, но исследования, посвященные данному вопросу, активно выполняются, и вскоре результаты, необходимые для формулирования окончательных заключений, будут доступны для интересующихся клиницистов.
Увеличение ширины костной ткани после хирургического вмешательства
Увеличение ширины альвеолярного гребня после выполнения САО более характерно для случаев, когда параллельно с кортикотомией проводили процедуру костной аугментации. Некоторые исследования продемонстрировали, что аугментация после кортикотомии способствует полному формированною новой костной ткани. Но главный вопрос состоит в следующем: каков риск возможных осложнений при проведении САО без процедуры костной аугментации? Для получения необходимого ответа нужно провести еще значительное количество исследований. Тем не менее, подсадка костного трансплантата в большинстве случаев только способствует достижения положительных клинических результатов: в исследовании Braut и коллег с участием 500 пациентов, которым проводилась конусно-лучевая томография, было обнаружено, что в результате комплексного лечения толщина вестибулярной костной пластинки у 90% пациентов уменьшилась лишь на 1 мм по завершению комплексной стоматологической реабилитации посредством САО. Кроме того, процесс образования костной ткани зависит от соблюдения хирургических и биологических принципов, по типу PASS (P – первичное закрытие раны, А – ангиогенез, S – формирование или поддержка необходимого пространства, S – стабильность кровяного сгустка и имплантата). В большинстве случаев, использования костного трансплантата приводит к увеличению ширины костного гребня.
Доступ с и без формирования лоскута
Было предложено несколько подходов выполнения САО без формирования лоскута: один из них предполагает введение армированного скальпеля посредством медицинского молотка через толщу слизистой и кортикальной пластинки; другой - использование Piezocision ™, которым проводят разрезы слизистой в области межзубных пространств и только после этого - кортикотомию через эти же разрезы. Области, нуждающиеся в аугментации без сепарации лоскута, можно реконструировать посредством туннельного подхода. Cassetta и коллеги предложили инновационный, минимально инвазивный безлоскутный подход с использованием хирургического шаблона, производимого посредством CAD / CAM, и соответствующей пьезохирургической аппаратуры. Данный метод решает проблему слепой ориентации хирурга, что может спровоцировать ятрогенное повреждение областей корней. Для популяризации данного подхода нужно собрать большее количество данных, которые бы аргументировали его эффективность в разных клинических ситуациях. С другой стороны, без надлежащей визуализации области вмешательства через сепарацию лоскута любое вмешательство характеризируется риском компрометации отдаленных клинических результатов.
Комбинированные подходы
В ходе многих исследований, были сделаны попытки комбинировать САО с другими известными походами ятрогенных вмешательств для минимизации общего времени реабилитации ортодонтических пациентов. Сообщалось, что САО вместе с мини-имплантатами успешно можно применять для ретракции клыков в области экстрагированных премоляров – такой подход обеспечивает в два раза более быстрое движение зубов в период первых двух месяцев наблюдения. В ходе других исследований подобных преимуществ лечения зарегистрировать не удалось, следовательно, для аргументации комбинированного использования САО и мини-винтов необходимо проведение большего количества исследований и наблюдений.
Кроме того, было доказано, что применение низкоуровневой лазерной терапии (НУЛТ) способствует направленной диспозиции зубов, хотя в ходе исследований Han и коллег подобных результатов добиться не удалось, что аргументирует необходимость в проведении дальнейших исследований.
Выводы
Использование подхода САО является безопасным и эффективным методом для ускорения процесса ортодонтического перемещения зубов в среднем в три раза по сравнению с традиционным ортодонтическим лечением. Тем не менее, другие доказательства, подтверждающие преимущества САО требует дальнейшего изучения. Для подтверждения или исключения некоторых предположений необходимо провести более длительные исследования. В то же время САО представляет собой инновационный подход для расширения возможностей ортодонтической терапии, который демонстрирует видимые преимущества при использовании с другими методами междудисциплинарного лечения нарушений и патологий зубо-челюстного аппарата.
Авторы:
Nouf Zimmo, DDS
Muhammad H.A. Saleh, BDS
George Mandelaris, DDS, MS
Hsun-Liang Chan, DDS, MS
Hom-Lay Wang, DDS, MSD, PhD
В категории взрослых пациентов существенной проблемой ортодонтического лечения остается именно время, необходимое для достижения окончательного результата реабилитации. Для ускорения процесса ортодонтического перемещения зубов имеется целый ряд методов, который включает низкоуровневую лазерную терапию, воздействие импульсных электромагнитных полей или электрических токов, возможность проведения дистракционного остеогенеза или применения механической вибрации. Но среди всех возможных модификаций лечебного протокола пока что только ортодонтическое вмешательство, ускоренное проведением кортикотомии (CAO - corticotomy-accelerated orthodontics), продемонстрировало наиболее доказательные и прогнозированные результаты.

САО приобрело популярность под торговым названием Wilckodontics, хотя другие варианты названия данного вида лечения также включают такие как пародонтально-ускоренная остеогенная ортодонтия (periodontally accelerated osteogenic orthodontics – PAOO), ускоренная остеогенная ортодонтия (Accelerated Osteogenic Orthodontics - AOO), ускоренная ортодонтия (accelerated orthodontics – AO), селективная альвеолярная декортикация (selective alveolar decortication – SAD), ортодонтическое лечение, модифицированное проведением хирургического вмешательства (surgically facilitated orthodontic therapy – SFOT), ортодонтическое лечение, оптимизированное выполнением кортикотомии (corticotomy-facilitated orthodontics – CFO). Единственное отличие состоит в том, что SFOT, AOO и PAOO также предполагают проведение дополнительной процедуры – костной аугментации, при этом протокол SFOT с кортикотомией и подсадкой костного трансплантата может быть реализован только в областях перемещения зубов, а не с язычной и небной сторон альвеолярного гребня, что более характерно для классической реконструкции челюстей. Прежде чем объяснить процедуру САО, необходимо четко понять различия между остеотомией, кортикотомией и пародонтально-ускоренной остеогенной ортодонтией (PAOO).
Остеотомия представляет собой хирургический разрез, сделанный как через область кортикальной пластинки, так и область костного мозга, что впоследствии обеспечивает дальнейшее свободное перемещение фрагмента кости для дистракционного гистогенеза. Подобная процедура часто так и именуется – зубо-альвеолярный дистракционный остеогенез. Кортикотомия, в свою очередь, предполагает вмешательство лишь в области кортикальной части кости с небольшим возможным ее расширением до зоны костного мозга. В зависимости от этого, кортикотомия может быть поверхностной или глубокой. Суть такого вмешательства состоит в том, что вследствие перфорации или другого механического вмешательства в области кости удается обеспечить прогнозированный терапевтический эффект, который впоследствии только способствует достижению конечного позитивного результата ортодонтической реабилитации. Кортикотомию выполняют вблизи зубов, следя за тем, чтобы никаким образом не травмировать их. При этом в отдельных случаях может проводиться даже декортикация альвеолярной лунки. PAOO представляет собой метод, который сочетает в себе селективную альвеолярную кортикотомию, аугментацию гранулированным костным трансплантатом, а также дальнейшее применение действующих ортодонтических сил.
В свою очередь, САО предполагает проведение селективной декортикации (перфорация / удаление только кортикальной пластинки) альвеолярной кости вокруг корней зубов, предназначенных для ортодонтического перемещения. На фото 1-10 проиллюстрирован такой случай. Впервые хирургическая техника данной процедуры Т была описана Cunningham в 1898 году, а также Bichlmayr в 1931, и, хотя она несколько изменилась, основные принципы вмешательства остались те же. В 1959 году Kole пришел к выводу, что именно параметры толщины и целостности кости челюстей являются основными для прогнозирования процесса перемещения зубов, и модификация таковых способствует оптимизации направленной диспозиции единиц зубного ряда. Для достижения данной цели он также предложил проводить удаление небольших костных блоков в межзубной области со щечной и язычной сторон, после чего объединять области вмешательства посредством субапикальной остеотомии через всю толщу альвеолы. Таким образом получение костномозговой связи обеспечивает более быстрое перемещение необходимых сегментов челюсти в процессе воздействия приложенных направленных сил. Подобный подход с того времени именуется подходом, который базируется на теории костного блока. В 1978 году Generson предложил с этой же целью проводить вертикальную и субапикальную кортикотомию. Wilcko в 2001 году модифицировал подход, добавив к нему процедуру аугментации, выполняемую сразу после основного хирургического вмешательства. Kim и Dibart (2009) независимо работали над безлоскутным подходом выполнения кортикотомии, предложив для этой цели использовать адаптированные пьезонасадки.
Фото 1. Клинически визуализируется целостность периодонтального прикрепления и тонкий фенотип кости в области альвеолярного гребня.

Фото 2. Сепарация полнотканного лоскута: видимые дигисценции и фенестрации в области вмешательства; ограниченность размеров ортодонтического поля.

Фото 3. Выполнение разрезов при проведении кортикотомии.

Фото 4. Установка гранулированного кортико-губчатого минерализованного лиофилизированного костного аллотрансплантата с левой стороны нижней челюсти для регенерации тканей пародонта и аугментации альвеолярного гребня.

Фото 5. Вид после завершения процедуры аугментации. Установка коллагеновых мембран и аутологических соединительно-тканных трансплантатов в области 21-22 и 27-28 зубов для одновременной коррекции мягких тканей.

Фото 6. Ушивание раны без натяжения.

Фото 7. Вид КЛКТ-реконструкции до лечения: визуализация позиции зубов и анатомии костной ткани; видимая гипоплазия верхней челюсти, нарушение прикуса, и зубо-альвеолярные нарушения.

Фото 8. Сопоставления КЛКТ-реконструкций до и после достижения необходимой позиции зубов. Визуализация результатов коррекции прикуса и восстановления контура костной ткани: расширение параметров гребня позволило добиться желаемого клинического результата.

Фото 9. Вид после лечения: восстановления контура кости после выполнения аугментации, а также коррекция параметров прикуса. Положительного результата лечения всех сопутствующих нарушений удалось добиться благодаря комплексному междисциплинарному подходу.

Фото 10. Вид сбоку после закрытия раны без натяжения. Визуализация результата аугментации челюсти, которая позволила переместить зубы в нужном направлении с формированием защищенной артикуляционной схемы и необходимого наклона зубов. За счет аугментации был достигнут лабиальный торк корней зубов.

Концепция Wilcko
После презентации авторской техники вмешательства Bichlmayr, много врачей пытались модифицировать предложенный им подход. Работы William и Thomas Wilcko сыграли наиболее важную роль в развитии современной пародонтологии и ортодонтии. Основываясь на теории Frost о процессе заживления костной ткани, а также на описанном им феномене региональной акселерации в ходе лечения переломов, Wilckos, в свою очередь, сформировали ряд критических предположений, объясняющих механизм, с помощью которого зубы после выполнения кортикотомии могут перемещаться быстрее. Они обнаружили, что альвеолярная кость после кортикотомии теряет свою структурную целостность в результате транзиторной деминерализации. В процессе заживления костной ткани проходит формирование ее мягкой коллагеновой матрицы, что также способствует необходимой транспозиции зубов. После достижения необходимой позиции, эта же матрица является источником реминерализации сегмента костной ткани, в области которого было проведено ятрогенное вмешательство. Таким образом, удалось объединить понимание процессов ускоренной транспозиции зубов, кортикотомии и хирургической декортикации в разрезе влияния параметров деминерализации и реминерализации кости в ходе ее заживления. Данная модель была подтверждена в ходе экспериментов, проведенных на крысах. То есть, говоря иными словами, ученым удалось установить, что после кортикотомии происходит не обычное перемещение зубов в структуре зубо-альвеолярного сегмента под воздействием ортодонтических сил, а транспозиция всего денто-альвеолярного сегмента в целом в условиях деминерализации. Данный феномен получил название «транспозиция костной матрицы». На фото 12 изображена процедура аугментации костной ткани после выполнения кортикотомии и зубо-челюстной декортикации в ходе реализации подхода SFOT. На фото 13-14 проиллюстрированы результаты конусно-лучевой компьютерной диагностики области зуба № 6 до и после выполнения процедуры SFOT.
Фото 12. Установка гранулированного кортико-губчатого минерализованного лиофилизированного костного аллотрансплантата в области верхней челюсти; достижение толщины кости в 4 мм.

Фото 13. КЛКТ-срез до начала лечения: дефицит кости с вестибулярной стороны.
Фото 14. КЛКТ-срез после лечения: улучшенное соотношение зубов благодаря коррекции костной ткани с вестибулярной стороны.

При анализе снимков становиться понятным, что врачу удалось улучшить угол позиции резца и осевой наклон клыка, а также возобновить необходимый объем костной ткани в процессе проведения лечения. Аналогичные наблюдения были сделаны в процессе анализа изменения костной ткани у пациентов после проведения ортогнатической хирургии: у них также наблюдалось более ускоренное перемещение зубов уже после окончания основного хирургического вмешательства. Это привело к формированию относительно новой тенденции в стоматологии: сначала выполнять хирургическое вмешательство, и только затем – необходимую ортодонтическую коррекцию. В ходе одного исследования было обнаружено, что ускоренная транспозиция зубов происходит в первые три месяца после выполненной костной хирургии, что в общей сложности помогает улучшить комплексные результаты лечения. То есть, подобный подход является выгодным как для лечащего врача, так и для самого пациента. С другой стороны, необходимость проведения хирургической процедуры в ходе реализации принципов САО, часто и является тем ограничением, которое исключает возможность применения данного алгоритма вмешательства у определенной группы пациентов. С другими недостатками данной методики читатель сможет ознакомить ниже по тексту.
Описание техники
Роль хирурга
Основная роль хирурга состоит в том, чтобы ятрогенным путем максимально способствовать изменениям зубо-альвеолярного комплекса и пародонталных тканей для достижения необходимого ортодонтического результата в дальнейшем, учитывая при этом эстетические, окклюзионные и даже аспирационные аспекты лечения. Кроме того, хирурги принимает участие в планировании комплексного лечения пациента, а также проводят цефалометрическую диагностику и анализ черепно-лицевых параметров пациента.
Дизайн лоскута
В ходе манипуляции проводят сепарацию полнотканного слизисто-надкостничного лоскута с формированием послабляющего разреза в области надкостницы для того, чтобы достичь дальнейшего первичного закрытия области вмешательства после проведения процедуры аугментации. В некоторых случаях для улучшения эстетических результатов лечения необходимо максимально сохранить целостность межзубных сосочков. Velvart впервые представил данный метод, как технику формирования лоскута исходя из позиции сосочков. Кроме того, желательно избежать вертикальных разрезов, для того чтобы минимизировать риск повреждения сосудов. Дополнительно можно использовать метод сохранения сосочков, предложенный Takei. На фото 15 проиллюстрировано формирование лоскута с сохранением целостности сосочков по методу Takei в области зубов № 9 и № 10. Если в процессе планирования в качестве рабочей была выбрана техника формирования конверта в области вмешательства, то лоскут рекомендуется расширить за пределы участка непосредственной кортикотомии на длину 2-3 зубов.
Фото 15. Формирование разрезов с сохранением области сосочков в области 7-8 и 9-10 зубов. В области 8-9 зубов был использован дизайн лоскута по Takei.

Кортикотомия
Процедуру кортикотомии можно проводить посредством круглого бора, зафиксированного в хирургическом наконечнике, пьезоэлектрической насадки, микропилы, армированных хирургических лезвий, или даже эрбиевого (Er: YAG) лазера. Вертикальные канавки формируют, отступая 2-3 мм от костного гребня в области межзубных перегородок в апикальном направлении выходя как минимум на 5 мм за верхушки корней. Вертикальные разрезы соединяют апикально на расстоянии минимум 5 мм от верхушек корней, при этом данную манипуляцию, как правило, проводят как со щечной, так и с язычной сторон гребня в зависимости от того, какой объем вмешательства прогнозируется. При достаточной толщине альвеолярной кости можно проводить одиночные перфорации над поверхностью апексов зубов, но при дефиците кортикальной пластинки (1-2 мм) данный подход не рекомендуется, поскольку может спровоцировать повреждение области корней. Для реализации феномена региональной акселерации необходимо, чтобы вмешательство проводилось вблизи периодонтальной связки (ПС). При достаточно толстом типе кости, неглубокая кортикотомия не будет способствовать достаточному ятрогенному нарушению целостности костной ткани, что в свою очередь ограничит реализацию феномена региональной акселерации. В конце концов, врачу не удастся добиться необходимого перемещения зубов в запланированные строки. Необходимо быть уверенным, что объем кортикотомии является достаточным для того, чтобы динамические процессы реминерализации и деминерализации проходили достаточно прогрессивно как в области зубо-альвеолярного сегмента, так и в области ПС – ведь только таким образом удается добиться желаемого результата комплексного лечения. Нынешняя тенденция к минимизации объема оперативных вмешательств недостаточно согласуется с теорией региональной акселерации, ведь хотя любая травма вызывает подобный эффект, его действие напрямую зависит от объема наносимого ятрогенного повреждения. Поэтому, для того чтобы обеспечить совместное перемещение коллагеновой матрицы костной ткани, необходимо уменьшить объем кости над поверхностью корней зубов до 1,5 мм. Резюмируя вышесказанное отметим, что именно объем ятрогенной травмы, а не дизайн декортикации, является ключом к достижению необходимой транспозиции зубов.
Необходимость проведения костной аугментации
Необходимость проведения процедуры аугментации альвеолярного гребня определяется направлением и требуемым размером диспозиции единиц зубного ряда, первичной толщиной костной ткани, и возрастом пациента. Часто проведение аугментации обосновано потребностью изменения формы и объема альвеолярной кости к таковым параметрам, которые бы не ограничивали воздействие ортодонтических сил, и как следствие – перемещение зубов. Кроме того, подсадка костного трансплантата может оказаться результативной при закрытии дигисценций, имеющихся у пациента еще до начала хирургического вмешательства. Mandelaris и коллеги предложили классификацию зубочелюстных фенотипов кости, которая помогает врачам спрогнозировать риск возможных осложнений в процессе перемещения зубов, а также определить необходимость в проведении соответствующих процедур реконструкции альвеолярного гребня. В одном исследовании было установлено, что САО без проведения костной пластики не провоцирует чрезмерную потерю твердых тканей среди пациентов подросткового возраста. Но у взрослых, подобный алгоритм чреват не только значительной потерей тканей, но и неполным заживлением области вмешательства. Кроме того, в ходе контролируемого исследования было продемонстрировано, что плотность костной ткани уменьшается после лечения, и восстанавливается только через 6 месяцев ретенции, полученных результатов в контрольной группе (САО без использования костного трансплантата). В исследуемой группе (САО с использованием костного трансплантата) плотность костной ткани увеличивалась на 26%. При этом, ни в одном из известных ранее методов САО не предполагалось использование барьерных мембран. С другой стороны, при наличии дигисценций или фенестраций в области будущего хирургического вмешательства, невыполнение костной аугментации может привести к будущей значительной потере кости в направлении перемещения зубов. Для предотвращения подобных клинических сценариев, можно использовать не только костный трансплантат, но и различные барьерные мембраны. Wilckos и коллеги предложили ограничить использование барьерных мембран только областями, в которых после снятия брекетов планируется провести установку дентальных имплантатов. Для аргументирования же необходимости аугментации желательно тщательно проанализировать как результаты проведенного КЛКТ-исследования, так и полученные клинические фотографии. Составление плана вмешательства помогает также определиться с дизайном необходимого лоскута, и потребностью в других видах реконструкций, в том числе и с коррекцией окружающих мягких тканей.
Оперативные рекомендации
В зависимости от объема лечения, хирургическое вмешательство может длиться от 1 до 3 часов на каждой челюсти. Для защиты дыхательных путей часто рекомендуется использовать или внутривенную седацию пациента, или же проводить операцию под общим наркозом. Для уменьшения отека назначают стероидные препараты как перед, так и в послеоперационном периоде. Аналогично назначают антибиотики (до 7-10 дней после вмешательства), а также ацетаминофен с или без препаратов для купирования болевых ощущений. Приема нестероидных противовоспалительных препаратов можно избежать для того, чтобы максимизировать эффект деминерализации зубо-альвеолярного сегмента, индуцированный процессом постоперационного воспаления. На фото 16 продемонстрирован случай проведения САО с аугментацией посредством костного трансплантата и бесклеточного кожного матрикса для реабилитации пациента с имеющейся незначительным трансверсальным дефицитом размеров верхней челюсти, а также скелетными нарушениями прикуса III класса.
Фото 16. С целью аугментации был использован гранулированный костный трансплантат с бесклеточной дермальной матрицей в качестве барьера.

Аугментация костной ткани позволила переместить зубы внутри границ альвеолярного гребня, параметры которого до реконструкции были дефицитными. Данное вмешательство также позволило усилить фенотип кости и увеличить высоту ограничивающих костных стенок, в границах которых проводилось безопасное перемещение зубов. Кроме того, реконструкция челюсти помогла достичь необходимой позиции корня, которая до того нуждалась в выдвижении за рамки физиологической границы, что могло привести к развитию соответствующих осложнений в дальнейшем. Улучшение осевой позиции и параметров угла режущего края зубов в условиях незначительного нарушения прикуса, позволило избежать проведения процедуры ортогнатической хирургии на проблемных участках челюсти в данной клинической ситуации.
Планирование процедуры с хирургом
В процессе реализации САО ортодонт играет роль своеобразного инженера, который должен так спланировать комплексный алгоритм лечения, чтобы полученные результаты способствовали нормальному функционированию зубочелюстного аппарата, окклюзионных схем и верхних дыхательных путей. К примеру, именно ортодонт должен определить период деминерализации кости, который является наиболее благоприятным для перемещения зубов, а также выбрать соответствующий тип анкоража, будь то временные конструкции, пластинки или неактивные зубы. Кроме того, ортодонт должен определить фенотип костной ткани перед началом лечения, чтобы в процессе такового не спровоцировать поражение тканей пародонта. Исходя из этого, ортодонт и хирург составляют общий план лечения. При необходимости в их команду может подключаться врач-ортопед, который может спрогнозировать конечную позицию зубов, обеспечить защищенную во фронтальном участке артикуляционную схему, а также достаточное пространство для выполнения последующих манипуляций в области зубного ряда. В отдельных индивидуальных случаях ортодонт может использовать каппы-элайнеры, который благодаря своей прозрачности и возможности полного гигиенического контроля, приобрели значительную популярность как среди врачей, так и среди пациентов. По своей сути биологические принципы перемещения зубов не изменяются в зависимости от использования разных типов ортодонтических конструкций, а кортикотомия только способствует акселерации – ускорению данного процесса.
Начало перемещения зубов в течение первой недели после проведения хирургического вмешательства
Рекомендуется, чтобы ортодонтические конструкции уже были установлены на зубы до начала оперативного вмешательства. Значимые ортодонтические перемещения следует начинать в период от 7 до 10 дней после выполнения кортикотомии, поскольку именно в данное время реализуется наиболее ощутимый феномен региональной акселерации. В одном из докладов критическое снижение плотности костной ткани было зарегистрировано сразу же после выполнения хирургического вмешательства, и потом – через 3 месяца после выполнения операции.
Использование принципа "открытого окна"
Frost утверждал, что феномен региональной акселерации достигает своих максимальных значений через 1-2 месяца после нанесения ятрогенной травмы, и постепенно спадает на протяжении последующих 2 лет. Sebaoun и коллеги в ходе апробации модели эксперимента на крысах выявили, что костный метаболизм значительно повышается через 3 недели после операции, а показатели возвращаются к нормальным на протяжении последующих 11 месяцев. В другом исследовании было установлено, что максимальное перемещение зубов достигается в течение первых 2-х месяцев после кортикотомии, и снижается в последующие 2 месяца. Таким образом, можно резюмировать, что в период 3-4 месяцев после кортикотомии рекомендовано завершить больший объем ортодонтического вмешательства, поэтому коррекция ортодонтических параметров каждые 1-2 недели является необходимой для достижения желаемых клинических результатов.
Преимущества
Использование протокола САО предусматривает соответствующие преимущества в разрезе как самого процесса лечения, так и достижения необходимых клинических результатов. Среди последних следует отметить минимизацию времени ортодонтического лечения, уменьшение риска возникновения рецидивов после ортодонтической коррекции, а также потенциальное увеличение толщины поддерживающей альвеолярной кости. В последнее время все большей популярности набирают концепции лечения, которые обеспечивают достаточную проходимость дыхательных путей, обеспечение которой имеет значительное влияние на общее состояние здоровья. Было доказано, что у пациентов с большим объемом ротовой полости нарушения сна регистрируются значительно реже, нежели у пациентов с меньшим размером полости рта. Учитывая возникающие эпидемии нарушения сна по причине недостаточной проходимости дыхательных путей в США, клиницистам следует максимально избегать приемов экструзионной терапии или ретенционной ортодонтии, которые могут иметь влияние на развитие данных патологий. Комплекс САО и альвеолярной аугментации помогает добиться увеличения параметров костного гребня обеих челюстей, что, в свою очередь, исключает необходимость экстракции премоляров, или в применении различных типов ретракционных ортодонтических конструкций. Реализация протокола стоматологического лечения SFOT помогает сократить количество будущих нарушений сна, ассоциированных с нарушением проходимости дыхательных путей, снизить риск развития патологии апноэ сна, а, следовательно, и минимизировать риск ассоциированных хронических заболеваний легких, развивающихся в старшем возрасте. Со стоматологической точки зрения, увеличение показателей объема ротовой полости способствует формированию более привлекательной улыбки, лучшему окклюзионному взаимодействию, а также максимизации эстетических параметров зубо-челюстного аппарата.
Показания
Одним из показаний к проведению САО является необходимость ускорения ортодонтического лечения. При этом согласно данным литературы удаётся не только минимизировать период реабилитации, но также исключить необходимость экстракции зубов, особенно в условиях их скученности. При САО также наблюдается более низкий риск потери анкоражной опоры. Результаты, полученные из недавнего клинического случая, помогли установить, что комбинирование кортикотомии и элайнера помогает сократить общее время лечения всего до 2 месяцев. Другим показателем к применению САО являются клинические случаи, граничащие с необходимостью проведения ортогнатической хирургии. САО помогает обеспечить не только перемещение зубов, но и аугментацию костного ткани, что, в свою очередь, способствует достижению положительного конечного результата реабилитации. Возможность расширения границ гребня помогает откорректировать незначительные скелетные нарушения минимально-инвазивным путем. Аналогично можно исправить проблему переднего открытого прикуса с дополнительным использованием анкоражной опоры.
Использование кортикотомии и скелетного анкоража помогло провести 3 мм интрузию моляров верхней челюсти в 2-месячный период без возникновения при этом каких-либо осложнений по типу резорбции корней зубов. Другие исследователи сообщили о возможности 4 мм интрузии моляров в период 2,5 месяцев. Кортикотомия также помогает в 2-3 раза сократить время лечения при ретракции клыков по сравнению с алгоритмом вмешательства без выполнения костной хирургии. САО также можно использовать для минимизации риска различных ортопедических осложнений, ведь лишь у 30% ортопедических пациентов со временем не наблюдаются рецидивы первичной патологии. Подобный положительный результат может быть обоснован тем фактом, что САО способствует более значительной перестройке пародонта с потерей так называемой тканевой памяти, а дополнительная процедура аугментации, в свою очередь, еще способствует и формированию новой ткани, которая стабилизирует зубы в новой позиции в результате прогрессирующей реминерализации по окончанию лечения. Перспективно САО может быть использована для экструзии анколизировнаных зубов, а также для тракции ретинированных третьих моляров. Однако последние области применения еще требует тщательной клинической проверки для достаточной обоснованности их применения.
Противопоказания
Процедура САО противопоказана пациентам с одним из следующих заболеваний или нарушений: активная патология пародонта, наличие эндодонтических проблем, длительный прием кортикостероидов, а также использование лекарственных препаратов, которые замедляют метаболизм костной ткани по типу бисфосфанатов и, возможно, НПВП.
Потенциальные осложнения
Ниже приведены несколько осложнений или побочных эффектов, которые могут быть связаны с проведением САО, как алгоритма комплексной реабилитации.
Возможная девитализация зубов: В ходе большинства исследований было установлено, что в ходе выполнения кортикотомии уровень изменений параметров витальности зубов сводиться к минимуму, однако для формирования окончательных результатов требуется проведения более продолжительного и детализированного анализа.
Компрометация состояния окружающего пародонта: Ранее считалось, что САО из-за сепарации лоскута и редукции кортикальной пластинки может спровоцировать повреждение тканей пародонта. Но в литературе подобных данных пока не отмечено. Кроме того, в ходе реализации САО было отмечено, что глубина имеющихся пародонтальных карманов уменьшалась на 0,2-1,5 мм по сравнению с проведением ортодонтического алгоритма без сопутствующей кортикотомии. Кроме того, некоторые исследования сообщили об увеличении ширины альвеолярной кости, и высоты кератинизированной слизистой после проведения процедуры САО.
Резорбции корня: Использование САО не повышает риск резорбции корней зубов по сравнению с аналогичными показателями риска, характерными для классического перемещения зубов посредством действия ортодонтических сил разного направления. С другой стороны, риск резорбции корней напрямую коррелирует с продолжительностью применения прилагаемых сил. Таким образом, сокращение общего периода лечения с использованием кортикотомии способствует минимизации рисков резорбции корня путем сокращения фазы именно ортодонтической коррекции, которая отвечает за гиалинизацию периодонтальной связки. Аналогичные результаты были получены при апробации алгоритма САО на лабораторных животных.
Послеоперационный дискомфорт: На основе имеющихся на сегодня результатов, полученных из контролируемых исследований, можно сделать вывод, что уровень послеоперационного дискомфорта после процедуры САО аналогичен тому, который наблюдается после лечения с использованием пьезотома и роторных инструментов. Возникновение случайных болевых ощущений было отмечено в обеих группах исследования только в период первой недели после выполнения хирургического вмешательства.
Имеющиеся данные относительно преимуществ САО
Экономия времени
В ходе исследования было установлено, что САО помогает сократить общее время ортодонтического лечения: перемещения зубов удалось добиться в 2-3 раза быстрее, чем в контрольной группе без выполнения кортокотомии. При наличие сложной формы верхнечелюстной протрузии, полной ретракции передних зубов удалось добиться менее чем за 3,5 недели. При избежание процедуры экстракции, САО помогает добиться окончания лечения не более чем через 6 месяцев, в то время как классический ортодонтический предусматривает 18-месячную терапию. В одном из исследований было установлено, что скорость перемещения зубов после процедуры САО оказалась меньшей, чем ожидалось, но подобный исход может быть вызван нарушением принципов рекомендуемого хирургического протокола вмешательства.
Минимизация рецидивов после ортодонтического лечения
Makki и коллеги, исходя из показателей индекса нестабильности результатов лечения на нижней челюсти, установили, что частота рецидивов после ортодонтического лечения на протяжении 10 лет значительно сократилась. Кроме данного исследования, по этому поводу в литературе доступно лишь еще несколько одиночных клинических случаев. Следует отметить, что возникновению рецидива способствует действие сразу нескольких факторов, поэтому обеспечить минимизацию сразу всех из них является несколько проблематичным. Поэтому даже при использовании САО риск рецидива остается достаточно высоким, но исследования, посвященные данному вопросу, активно выполняются, и вскоре результаты, необходимые для формулирования окончательных заключений, будут доступны для интересующихся клиницистов.
Увеличение ширины костной ткани после хирургического вмешательства
Увеличение ширины альвеолярного гребня после выполнения САО более характерно для случаев, когда параллельно с кортикотомией проводили процедуру костной аугментации. Некоторые исследования продемонстрировали, что аугментация после кортикотомии способствует полному формированною новой костной ткани. Но главный вопрос состоит в следующем: каков риск возможных осложнений при проведении САО без процедуры костной аугментации? Для получения необходимого ответа нужно провести еще значительное количество исследований. Тем не менее, подсадка костного трансплантата в большинстве случаев только способствует достижения положительных клинических результатов: в исследовании Braut и коллег с участием 500 пациентов, которым проводилась конусно-лучевая томография, было обнаружено, что в результате комплексного лечения толщина вестибулярной костной пластинки у 90% пациентов уменьшилась лишь на 1 мм по завершению комплексной стоматологической реабилитации посредством САО. Кроме того, процесс образования костной ткани зависит от соблюдения хирургических и биологических принципов, по типу PASS (P – первичное закрытие раны, А – ангиогенез, S – формирование или поддержка необходимого пространства, S – стабильность кровяного сгустка и имплантата). В большинстве случаев, использования костного трансплантата приводит к увеличению ширины костного гребня.
Доступ с и без формирования лоскута
Было предложено несколько подходов выполнения САО без формирования лоскута: один из них предполагает введение армированного скальпеля посредством медицинского молотка через толщу слизистой и кортикальной пластинки; другой - использование Piezocision ™, которым проводят разрезы слизистой в области межзубных пространств и только после этого - кортикотомию через эти же разрезы. Области, нуждающиеся в аугментации без сепарации лоскута, можно реконструировать посредством туннельного подхода. Cassetta и коллеги предложили инновационный, минимально инвазивный безлоскутный подход с использованием хирургического шаблона, производимого посредством CAD / CAM, и соответствующей пьезохирургической аппаратуры. Данный метод решает проблему слепой ориентации хирурга, что может спровоцировать ятрогенное повреждение областей корней. Для популяризации данного подхода нужно собрать большее количество данных, которые бы аргументировали его эффективность в разных клинических ситуациях. С другой стороны, без надлежащей визуализации области вмешательства через сепарацию лоскута любое вмешательство характеризируется риском компрометации отдаленных клинических результатов.
Комбинированные подходы
В ходе многих исследований, были сделаны попытки комбинировать САО с другими известными походами ятрогенных вмешательств для минимизации общего времени реабилитации ортодонтических пациентов. Сообщалось, что САО вместе с мини-имплантатами успешно можно применять для ретракции клыков в области экстрагированных премоляров – такой подход обеспечивает в два раза более быстрое движение зубов в период первых двух месяцев наблюдения. В ходе других исследований подобных преимуществ лечения зарегистрировать не удалось, следовательно, для аргументации комбинированного использования САО и мини-винтов необходимо проведение большего количества исследований и наблюдений.
Кроме того, было доказано, что применение низкоуровневой лазерной терапии (НУЛТ) способствует направленной диспозиции зубов, хотя в ходе исследований Han и коллег подобных результатов добиться не удалось, что аргументирует необходимость в проведении дальнейших исследований.
Выводы
Использование подхода САО является безопасным и эффективным методом для ускорения процесса ортодонтического перемещения зубов в среднем в три раза по сравнению с традиционным ортодонтическим лечением. Тем не менее, другие доказательства, подтверждающие преимущества САО требует дальнейшего изучения. Для подтверждения или исключения некоторых предположений необходимо провести более длительные исследования. В то же время САО представляет собой инновационный подход для расширения возможностей ортодонтической терапии, который демонстрирует видимые преимущества при использовании с другими методами междудисциплинарного лечения нарушений и патологий зубо-челюстного аппарата.
Авторы:
Nouf Zimmo, DDS
Muhammad H.A. Saleh, BDS
George Mandelaris, DDS, MS
Hsun-Liang Chan, DDS, MS
Hom-Lay Wang, DDS, MSD, PhD































































































































































0 комментариев