40-летний пациент обратился за стоматологической помощью с легкой формой ІІІ класса соотношения резцов при І классе скелетных соотношений и средними показателями вертикальных пропорций лица. В области верхней челюсти отмечалась тяжелая форма скученности зубов, в то время как на нижней челюсти скученность была лишь незначительно выраженной. Объем горизонтального перекрытия был редуцирован, а вертикального – наоборот, повышен с двухчелюстной ретроклинацией зубов (наклоном зубов назад). Лечение продолжалось на протяжении 2 лет. Моляры соотносились по III классу с правой стороны, и по І классу – с левой стороны. На верхней челюсти также отмечалась ретенция молочных клыков, в то время как постоянные клыки оставались непрорезанными с левой и правой сторон. Протокол реабилитации включал хирургическое вмешательство, направленное на индукцию прорезывания клыков, и лечение по технике Edgewise на нижней и верхней челюстях.
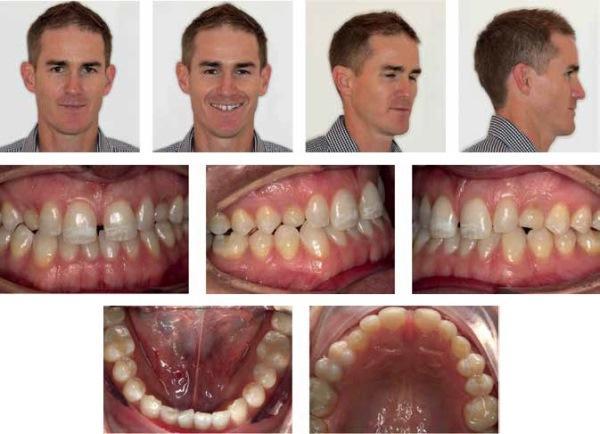
Диагностический этап лечения
Пациент жаловался на наличие у него молочных зубов, которые демонстрировали определенную степень подвижности и искажали внешний профиль улыбки. На момент обращения к стоматологу он занимал пост главного исполнительного директора в своей компании, и хотел, чтобы все сотрудники воспринимали его серьёзно. Однако, улыбка пациента визуально не соответствовала профилю его лица и возрасту. Изначально пациент уже обращался за стоматологической помощью 4 года назад, однако в то время он так и не смог определиться с наиболее подходящим для него вариантом реабилитации. Данные анамнеза свидетельствовали о соматически здоровом состоянии пациента.
Оценка внеротовых параметров
Оценка скелетных параметров
- Скелетный паттерн I класса
- Средние показатели вертикальных скелетных соотношений
- Отсутствие признаков асимметрии.
Оценка состояния мягких тканей
Губы
- Губы в состояние покоя не смыкались.
- Профиль мягких тканей выглядел хорошо. Однако внешне можно было предположить наличие у пациента двухчелюстной ретроклинации зубов – их наклона назад, что, в свою очередь, компрометировало надлежащую поддержку губ.
Нос
- Величина носогубного угла характеризовалась средним значением.
Язык
- Патологических изменений не обнаружено.
Речь
- Патологических изменений не обнаружено.
Оценка височно-нижнечелюстного сустава (ВНЧС)
- Патологических изменений не обнаружено.
- Максимальное открытие рта: на 42 мм.
Оценка внутриротововых параметров
Гигиена полости рта и здоровье зубов
- Уровень гигиены полости рта хороший
- В области некоторых дистальных зубов отмечаются реставрации. Все остальные зубы витальные без признаков каких-либо патологий.
Оценка состояния мягких тканей
- Десны и слизистая оболочка не демонстрируют признаков патологии.
Непрорезавшиеся зубы
- Все зубы, кроме постоянных клыков на верхней челюсти, полностью прорезались
Состояние зубной дуги и оценка наличия пространства
Верхнечелюстная дуга
- В переднем сегменте верхней челюсти отмечается выраженная скученность зубов и их ретроклинация.
- Молочные клыки демонстрируют II степень подвижности.
- В дистальных сегментах верхней челюсти отмечается незначительная скученность зубов, в основном – в проекции премоляров.
- В переднем участке также отмечается срединная диастема шириной в 2,4 мм с низким прикреплением уздечки губы.
Нижнечелюстная дуга
- В переднем сегменте нижней челюсти отмечается незначительная скученность зубов и их ретроклинация.
- В дистальных сегментах нижней челюсти патологий зубного ряда не обнаружено.
Анализ Болтона (оценка пропорциональности соотношения ширины фронтальных зубов)
3(9мм) 2(6мм) 1(9мм) 1(9мм) 2(6мм) 3(9мм)
3(8мм) 2(6мм) 1(6мм) 1(6мм) 2(6мм) 3(8мм)
Итого 83,33 (идеальное соотношение 77,2 +/- 1,65).
По данным анализа Болтона диагностировано несоответствие пропорциональности соотношения ширины фронтальных зубов. Данный результат вызван тем, что размер латеральных резцов меньше среднего.
Окклюзионные отношения
- Соотношение резцов: по III классу.
- Уровень горизонтального перекрытия: 1,5 мм
- Уровень вертикального перекрытия: повышенный, полный до уровня зубов
- Центральные линии зубов и лица совпадают.
Соотношение зубов в дистальных сегментах
Моляры:
- Слева: полное соотношение по I классу
- Справа: полное соотношение по III классу.
Клыки:
- Слева: I класс соотношений
- Справа: I класс соотношений
Перекрестное соотношение:
- отсутствует.
Смещения:
- отсутствуют.
Другие особенности, на которые следует обратить внимание:
- Пятна по режущему краю верхних резцов.
- Травмы в анамнезе (в детском возрасте).
Межклыковая ширина
- Верхняя челюсть: 33 мм
- Нижняя челюсть: 27 мм.
Межмолярная ширина
- Верхняя челюсти: 58 мм
- Нижняя челюсти: 51 мм.
Специальные методы диагностики
1. Исходные клинические фотографии
2. Исходные рентгенограммы.
- Разные проекции
- Ортопантомография
- Длиннофокусная периапикальная рентгенография
- Непрорезаные зубы: верхние клыки с правой (UR3) и левой (UL3) сторон
- Признаков адентии не зарегистрировано
- Наличия патологий не зарегистрировано.
Другие важные рентгенографические данные:
- резорбция корней молочных моляров с правой и левой стороны верхней челюсти.
Диагностические модели
Несколько лет назад полученные модели были отравлены в лабораторию для оцифровки и потерялись.
Фото 1: Данные рентгенографии, полученные до начала лечения.
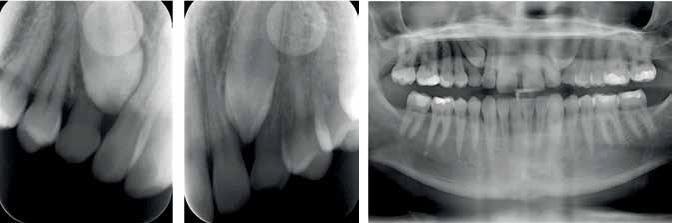
Резюме данных рентгенологической диагностики
В ходе анализа ортопантомограммы не обнаружили никаких нарушений пародонтологического статуса, кроме импакции постоянных клыков верхней челюсти и резорбции корней молочных клыков. Исходя из данных ортопантомограммы, можно было предположить, что постоянные клыки расположены близко к своей идеальной оси, а их апексы расположены в выгодной позиции для дальнейшего передвижения зубов. Для определения положения зубов были сделаны снимки с использованием принципа горизонтального параллакса методом длиннофокусной периапикальной рентгенографии. Полученные таким образом снимки являются более точными с диагностической точки зрения. По данным предыдущих исследований, использование принципа горизонтального параллакса позволяет идентифицировать объективную позицию клыков в 83% клинических случаев по сравнению с 68% случаев позитивной идентификации положения при реализации принципа вертикального параллакса (Armstrong et al, 2003). При оценке позиции ретинированных клыков и прогноза их прорезывания необходимо учитывать ряд факторов:
- щечно-небное положение зубов;
- положение апекса;
- расстояние от края коронки до окклюзионной плоскости;
- наклон зуба по отношению к длинной оси;
- близость зуба к срединной линии.
Учитывая все эти факторы, было установлено, что верхний левый клык находиться по линии дуги, а его коронка не демонстрирует никаких изменений положения по отношению к положению апекса латерального резца на двух рентгенограммах, полученных в разных проекциях. Коронка же верхнего клыка с правой стороны наклонена несколько в небном направлении. Коронки обоих зубов потенциально можно было обнажить с вестибулярной стороны для формирования дальнейшей тяги.
Полученные прицельные рентгенограммы не демонстрировали никаких признаков наличия кист или резорбции корней в области ретинированных клыков. Однако следует помнить, что до 12% случаев ретенции клыков характеризуются резорбцией корня смежного бокового резца. Данные, полученные при помощи компьютерной томографии (КТ), еще выше: исходя из трехмерных изображений, до 48% боковых резцов характеризуются наличием признаков резорбции корня при непрорезанном состоянии постоянных клыков (Ericson and Kurol, 2000). Факторами риска резорбции корней боковых резцов являются:
- женский пол;
- возраст младше 14 лет;
- горизонтальное положение ретинированных клыков;
- медиальное положение коронки клыка по отношению к срединной линии бокового резца.
В данном клиническом случаев дополнительное КТ-исследование не являлось аргументированным, учитывая риск дополнительной рентгенологической нагрузки для пациента.
Фото 2: Обнажение и адгезивная обработка поверхности клыков.
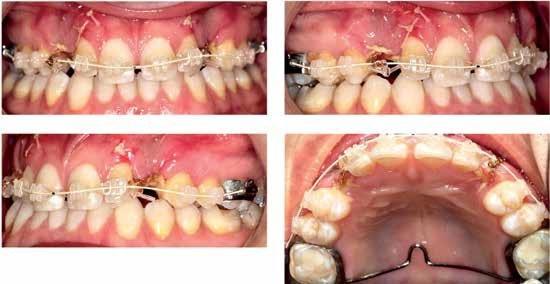
Фото 3: Реализация принципов прицепной механики.
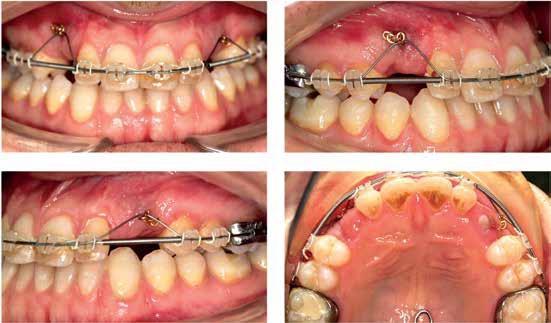
Этиология нарушения прикуса – дентоальвеолярные причины:
- Сильная скученность зубов на верхней дуге и слабо выраженная скученность зубов нижней челюсти из-за диспропорции размеров зубов и челюстей
- Нарушение резорбции молочных клыков
- Патология, препятствующая прорезыванию клыков - альвеолярная кость / фиброзная ткань / киста
- Боковые резцы немного меньше среднего размера
- Влияние генетических факторов?
Цели лечения
С учетом изменений лицевого профиля:
- Улучшение профиля лица (выравнивание верхних и нижних передних зубов для обеспечения лучшей поддержки мягких тканей).
С учетом стоматологических изменения:
- Поддержка хорошего уровня гигиены полости рта и здорового общего состояние зубов.
- Формирование места для верхних клыков.
- Коррекция скученности и выравнивание зубных дуг.
- Коррекция соотношения моляров.
- Коррекция уровня горизонтального и вертикального перекрытия.
- Ретенция достигнутого результата.
План лечения
1. Стабилизация и профилактика
Данный этап лечения включал весь комплекс диагностических процедур и также проведение двух процедур профессиональной гигиены для формирования гигиенического состояния полости рта, наиболее способствующего достижению успешного результата ортодонтического лечения.
2. Варианты ортодонтического лечения
- Без активного лечения
- Хирургическое обнажение клыков и их тракция за счет несъемной ортодонтической аппаратуры - комплексное лечение
- Удаление молочных клыков
- Обнажение и обработка поверхности постоянных клыков
- Фиксация транснебной дуги для дополнительного вертикального анкоража
- Установка брекетов на верхнюю и нижнюю челюсть и выравнивание положения постоянных клыков в зубной дуге.
- Хирургическое удаление ретинированных постоянных клыков, ретенция пространства под установку дентальных имплантатов, реабилитация посредством несъемных ортопедических конструкций с опорой на внутрикостные титановые элементы.
- Удаление временных клыков, удаление постоянных клыков и выравнивание зубной дуги при помощи брекетов. Модификация формы первых премоляров для имитации клыков.
- Трансальвеолярная трансплантация и хирургическая репозиция.
3. Постоянная ретенция
Прозрачные ретейнеры на верхнюю и нижнюю челюсти формируются посредством вакуумного пресса, и используются на протяжении первого года после лечения постоянно, а на протяжении дальнейшего периода времени – только ночью. Ретенция в области клыков обеспечивается за счет лингвально расположенной ортодонтической проволоки из нержавеющей стали диаметром 0,0175 дюйма.
Постоянная ретенция должна продолжаться на протяжении 12 месяцев, после этого можно перейти на использование ретейнера только в ночное время (еще на протяжении 12 месяцев), и только через 2 года после завершения лечения пациент может использовать ретейнеры на протяжении как минимум 4 ночей в неделю.
4. Френэктомия
5. Протетическая фаза лечения
Отбеливание и бондинг пятен по режущему краю центральных резцов.
Начало лечения
Пациент был проинформирован о всех преимуществах и рисках, связанных с ортодонтическим лечением, включая таковые, ассоциированные с плохим уровнем гигиены полости рта, влиянием кариеса, пародонтальных поражений, резорбцией корня, поражением пульпы отдельных зубов, развитием анкилоза и дисфункции ВНЧС. В данном клиническом случае отмечался повышенный риск развития анкилоза верхних клыков и потребности в проведении дополнительного хирургического вмешательства для их удаления. Наличие подобных осложнений ассоциировано с дополнительными расходами, потребностью в закрытии пространства в проекции клыков, и возможностью формирования черных треугольников в профиле улыбки.
Пациент выбрал вариант лечения, который предполагал удаление молочных клыков, хирургическое обнажение постоянных клыков и дальнейшую их ортодонтическую тракцию. Учитывая факт того, что пациент часто общался с подчиненными, он сначала больше склонялся к варианту лечения, предусматривающем удаление и молочных, и постоянных клыков с дальнейшей установкой имплантатов, что позволило бы значительно сократить время лечения. Однако, после нескольких обсуждений он все же согласился на проведение лечения с тракцией клыков и выравниванием их положения в зубной дуге.
Дизайн несъемного ортодонтического аппарата
Ортодонтическая тяга необходима для смещения ретинированных зубов в структуру зубной дуги. Формирования подобной тяги можно достичь посредством съемной и несъемной ортодонтической аппаратуры. В данном клиническом случае мы использовали несъемный вариант ортодонтического аппарата.
- Планирование позиции брекетов
- Установка предварительно отрегулированных аппаратов Edgewise на верхнюю и нижнюю челюсти
- Применение керамических конструкций на верхней челюсти и металлических на нижней (из-за глубокого прикуса)
- Применение MBT брекетов с размером слота 0,022” x 0,028”. Брекет MBT + 7º был использован для обеспечения достаточного губного торка корня. Верхние клыки находились в проекции линии зубной дуги, поэтому торк в области корня не должен был спровоцировать каких-либо значительных клинических трудностей. Брекеты MBT для нижних резцов характеризуются величиной торка в -6º, что в данном случае не являлось идеальным значением, поскольку зубы уже были несколько наклонены назад, и их более эффективного выравнивания можно было бы достичь с помощью -1º брекета Andrews или Roth.
Выравнивание клыков
Ортодонтический аппарат на верхнюю челюсть был зафиксирован перед началом процедуры хирургического обнажения клыков. При этом в проекции прорезывания клыков была обеспечена ретенция достаточного межзубного пространства. Выравнивание и коррекция ретроклинации передних зубов верхней челюсти позволили добиться формирования надлежащего пространства в структуре зубного ряда. Первичную тягу обеспечивали за счет пружинной дуги, которую заменяли каждые две недели. После этого использовали принцип прицепной механики посредством проволоки из нержавеющей стали размером 0,019x0,025 дюйма в качестве базовой дуги/стабилизирующей дуги и никель-титановой проволоки диаметром 0,014 дюйма, которая шла поверх базовой дуги, и соединялась с лигатурами для уменьшения уровня трения. Через шесть месяцев после начала лечения мы провели повторную ортопантоммографию для определения объема движения клыков и исключения факта развития анкилоза.
Анкораж
Транснебная дуга (TPA) была сконструирована с помощью проволоки из нержавеющей стали 0,9 мм в диаметре, припаянной к слегка увеличенным лентам на верхних первых молярах. TPA имеет несколько клинических применений, но в данном случае она использовалась для обеспечения вертикальной фиксации при вытягивании клыков в линию зубной дуги.
Хирургическая процедура
Процедуры удаления временных клыков, обнажения постоянных клыков и фиксации золотой цепочки проводили под седацией. Пациент отказался от варианта полной анестезии, и учитывая благоприятное положение проблемных клыков по отношению к зубной дуге, все хирургические манипуляции были проведены под седацией. Кроме того, пациенту также проводилась местная анестезия с адреналином посредством инфильтрации тканей с небной и вестибулярной сторон области вмешательства. После этого приступили к полнослойному обнажению слизистопериостального лоскута с небной стороны. Длина разреза выходила за границы проекции вмешательства, как минимум, на длину двух зубов с каждой стороны от ретинированных клыков. После идентификации положения клыков провели остеотомию альвеолярной кости с обнажением поверхности зубов до уровня цементно-эмалевого соединения. Следующий этап вмешательства предполагал бондинг золотой цепочки к поверхности клыка. В ходе адгезивной обработки обеспечивали полную сухость рабочего поля. Формированию таких условий сопутствовало использование местных анестетиков и высокоскоростных аспираторов. Для бондинга могут применяться как одноэтапные, так и двухэтапные системы адгезивов. После нанесения композита на поверхность брекета последний приклеивали к поверхности клыка. Цепочку следует прикреплять ближе к верхушке коронки, нежели к области цементно-эмалевой границы. После фиксации в структуре небных тканей формируют отверстие для цепочки, которую протягивают через их толщину. В конце проводят ушивание лоскута резорбируемыми швами и присоединяют цепочку к дуге, при этом контролируя ее исключение из окклюзионного взаимодействия.
После операции пациенту был предписан прием анальгетиков и полоскание полости рта теплым физиологическим раствором. Через 2 дня после операции провели первый контрольный осмотр. После заживления тканей приступали к непосредственному формированию тяги и продолжению ортодонтической фазы лечения.
Ретенция
Ретейнеры в форме плетеной проволоки из нержавеющей стали диаметром 0,0175 дюйма фиксировали в проекции верхних и нижних клыков (коаксиально). Верхний ретейнер был необходим для предотвращения раскрытия области диастемы. На протяжении первых 12 месяцев ретейнеры использовали постоянно, потом на протяжении последующих 112 месяцев – только ночью, и в дальнейшем – на протяжении минимум 4 ночей в неделю.
Френэктомия
Процедура была выполнена под местной анестезией. Идеальным периодом для проведения френэктомии является период после достижения результата со стабилизацией ровного положения зуба в дуге и закрытием диастемы. Таким образом, в процессе заживления мягких тканей снижается риск возможного нарушения позиции зубов по причине рубцевания. При этом необходимо помнить, что достижение успешного результата френэктомии возможно лишь после полного удаления низлежащей фиброзной ткани. Но независимо от того, насколько качественно выполнена френэктомия, существует высокий риск рецидива диастемы, поэтому обязательным является использование ретейнера для профилактики подобных осложнений.
Фото 4: Удаление транснёбной дуги, используемой в качестве дополнительного анкоража.
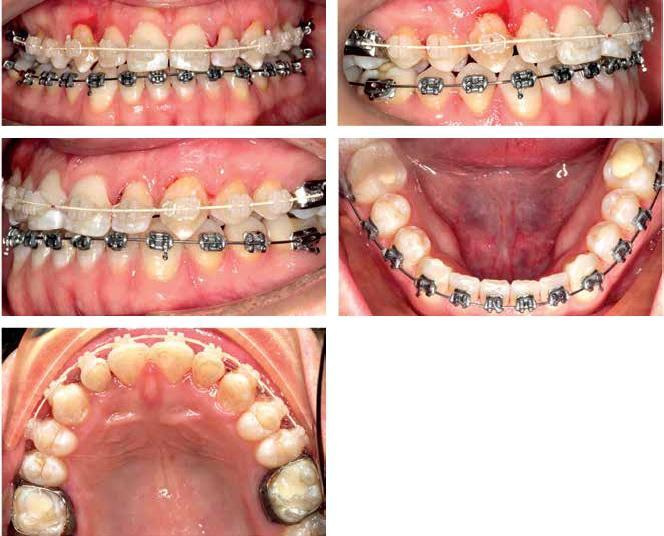
Фото 5: Вид после снятия ортодонтической аппаратуры.
Процесс отбеливания
Для отбеливания пациенту были изготовлены индивидуальные каппы и предоставлен 6% гель Pola. Для достижения прогнозированного результата (оттенка В1) пациенту было рекомендовано пользоваться каппами на протяжении 15 дней. Через 4 недели после завершения отбеливания была начата фаза фиксации брекетов. Проведение бондинга поверхности зубов в более ранний период считается компрометированным, поскольку резидуальный атомарный кислород, присутствующий в эмали и дентине, ограничивает возможности для инфильтрации и полной полимеризации бонда после процедуры отбеливания. Отсрочка этапа фиксации брекетов также позволяет достичь полной нормализации оттенка зуба, которого удалось достичь в результате отбеливания.
Реставрация
Для оптимизации этапа реставрации был изготовлен силиконовый шаблон с сформированными в нем пространствами с небной стороны и со стороны режущего края. После фиксации коффердама приступили к формированию уступа в форме шампфера шириной в 0,5-1,0 мм со щечной стороны зуба. Для удаления пелликулы апризматической эмали и внешних пятен использовали метод воздушной абразии частицами алюминий оксида размером в 27 микрон. После нанесения и смывания 35% ортофосфорной кислоты поверхность обрабатывали адгезивом, просушивали для удаления излишков растворителя и полимеризировали на протяжении 20 секунд. Реставрацию проводили оттенками А1 и В1 материала Venus Pearl (Kulzer) по технике послойного восстановления. Самый верхний слой полимеризовали на протяжении 60 секунд под слоем глицерина. После коррекции прикуса полировку обеспечивали за счет полировочных дисков и насадок. Сразу же после бондинга провели фиксацию ретейнера Essix на верхней челюсти.
Фото 6: Вид через 3 месяца после лечения.
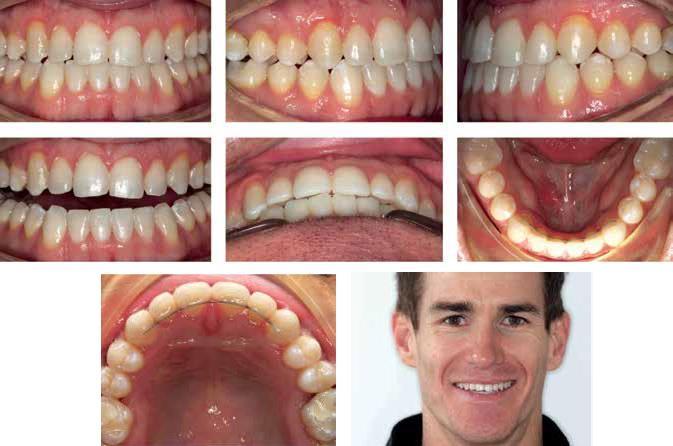
Фото 7: Вид до и после реставрации.
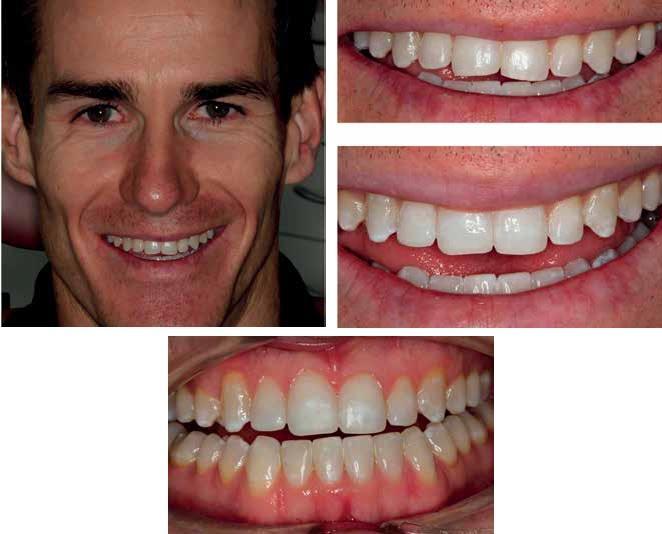
Фото 8: Вид через 1 год после лечения.
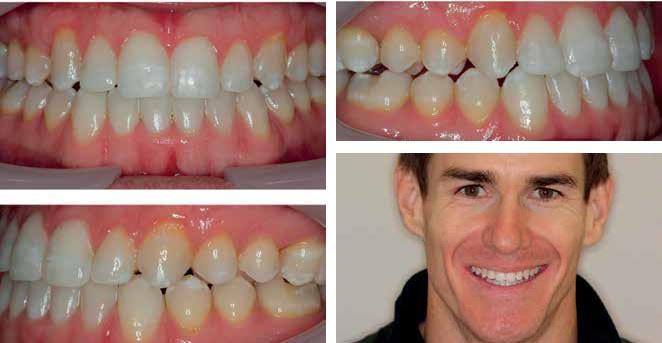
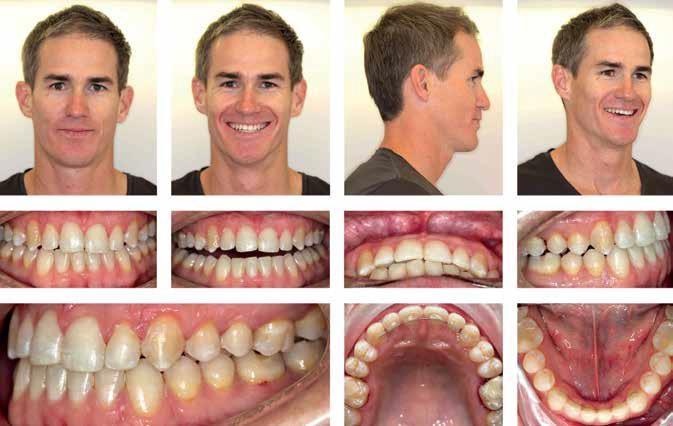
Фото 9: Вид через 2 года после лечения.
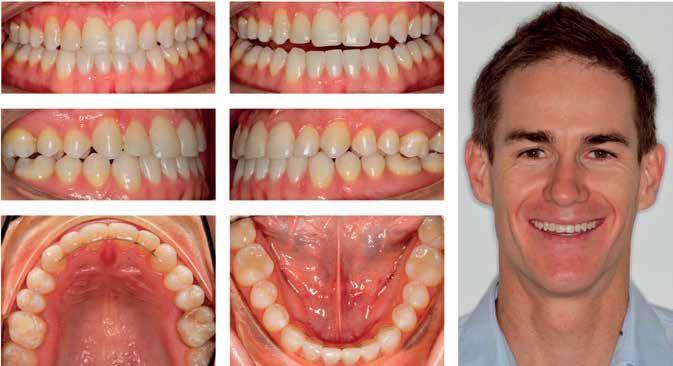
Фото 10: Вид через 3 года после лечения.
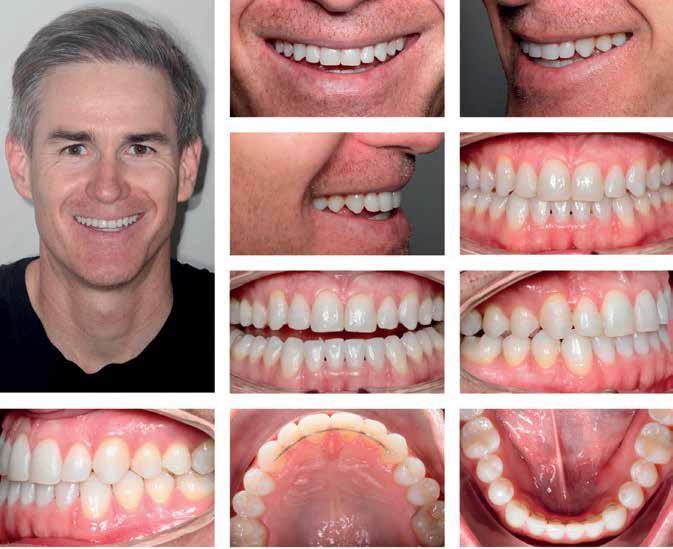
Прогноз стабильности
Стабильность исправленного неправильного прикуса зависит от:
- Возраста
- Возможности развития анкилоза клыков
- Адекватного взаимоотношения дистальных сегментов челюстей
- Наличия надлежащего междурезцового угла
- Наличия пространства
- Параллельного направления корней
- Здорового состояния зубов и тканей пародонта.
- Соблюдение предложенного режима лечения и ретенции
- Обеспечения длительной ретенции для предотвращения повторного развития скученности зубов и формирования диастемы.
Оценка результатов лечения
- Коллегиальная оценка состояния до начала лечения (по шкале PAR): 27
- Коллегиальная оценка состояния после окончания лечения (по шкале PAR): 2
- Процентное снижение показателей шкалы PAR: 93%.
Послеоперационная оценка
У пациента отмечалось благоприятное улучшение состояния прикуса. Он был крайне мотивирован и всячески помогал в ходе процесса лечения.
Параметры окклюзии:
- Междурезцовое соотношение: I класс
- Уровень горизонтального перекрытия (мм): 2 мм
- Уровень вертикального перекрытия: средний, полный до уровня зуба.
- Центральные линии: центральные линии зубного ряда и лица совпадают
- Соотношение моляров справа: I класс
- Соотношение моляров слева: I класс
- Перекрёстный прикус: отсутствует
- Смещения: отсутствуют
Функциональные окклюзионные параметры:
- Клыковое введение справа и слева, блоков с неработающей стороны не отмечается
- Дизокклюзия в дистальных участках при переднем введении
Межклыковая ширина до лечения:
- Верхняя челюсть: 33 мм
- Нижняя челюсть: 27 мм.
Межклыковая ширина после лечения:
- Верхняя челюсть: 37 мм
- Нижняя челюсти: 28 мм.
Межмолярная ширина до лечения:
- Верхняя челюсть: 58 мм
- Нижняя челюсти: 51 мм.
Межмолярная ширина после лечения:
- Верхняя челюсть: 59 мм
- Нижняя челюсть: 51 мм.
Трудности, возникающие при лечении
Уровень гигиены полости рта
Даже с учетом того, что уровень гигиены полости рта пациента до лечения было достаточно хорошим, в ходе ортодонтического вмешательства было обнаружено, что пациенту достаточно сложно поддерживать такой уровень. На клинических фото видно, что в процессе лечения у пациента отмечались признаки воспаления окружающих десен. Мы всячески мотивировали пациента в потребности проведения процедуры профессиональной гигиены полости рта каждые 3 месяца для снижения риска развития кариеса, пародонтологических осложнений и нарушений эстетического профиля десен, особенно в области ортодонтически перемещенных зубов.
Размер передних зубов
Wayne A Bolton предложил метод изучения отличий в ширине передних зубов верхней и нижней челюсти. Результаты такого анализа позволяют определить оптимальное соотношения между челюстями, учитывая фактический размер зубов. Данные анализа Болтона, проведенного для описанного выше клинического случая, свидетельствовали о величине соотношения в 83,33 при идеальном соотношение в 77,2 +/- 1,65. Полученные результаты свидетельствовали о том, что верхние боковые резцы характеризовались шириной всего лишь в 6 мм, что несколько меньше, чем средние показатели. Изначально пациент не хотел изменять параметры боковых резцов, что позволило бы врачу достичь оптимальной геометрии в передних участках верхней челюсти и сформировало бы условия для выравнивания зубов на нижней челюсти.
Глубокий прикус
Коррекция глубокого прикуса у взрослого пациента является довольно трудной клинической задачей. В описанном выше случае мы не могли провести процедуру интрузии нижних резцов, однако должны были обеспечить коррекцию их положения (проклинацию). Объем проклинации, в свою очередь, зависел от доступности места в зубной дуге. В имеющихся условиях без коррекции формы боковых резцов достичь эффективного результата лечения глубокого прикуса было бы достаточно сложно.
Белые пятна
В анамнезе пациента отмечался факт травмы передних зубов в детском возрасте. Травма могла послужить причиной развития белых пятен в проекции режущего края центральных резцов.
Соотношение «риск-выгода»
Преимущества ортодонтического лечения:
- Психологические
- Стоматологические
- Функциональные.
Улыбка является важным компонентом лица, и неправильный прикус может повлиять на уровень самооценки пациента и уровень его социального взаимодействия. Коррекция неправильного прикуса у пациентов молодого возраста способствует улучшению психологического состояния и значительно повышает их уровень уверенности в себе.
Некоторые из основных факторов риска ортодонтического лечения в данном клиническом случае предусматривали следующие:
- декальцификация – риск развития таковой был снижен за счет поддержания оптимального уровня гигиены полости рта;
- формирование открытых пространств после закрытия срединной диастемы, а также возможная ротация клыков – риск развития таковых был купирован за счет обеспечения адекватной ретенции.
При трудностях перемещения ретинированных клыков необходимо в ходе мониторинга проводить периодическую рентгенографию области их локализации на предмет потенциального наличия кисты или развития признаков резорбции корней смежных боковых резцов.
Выводы
Ортодонтическое лечение в последние годы стало более популярным среди взрослых пациентов, которые в свою очередь стали более заботиться об эстетическом виде зубов. Вышеописанный пациент является типичным взрослым пациентом молодого возраста, который не смог получить надлежащего ортодонтического лечения будучи еще подростком, и теперь, учитывая уровень его финансовой независимости, захотел улучшить эстетический профиль улыбки. Учитывая все возможные альтернативные варианты лечения и ассоциированые риски, пациент на протяжении нескольких лет собирал информацию об особенностях собственного клинического случая, и в конце концов решил пройти через процесс реабилитации по комплексному протоколу вмешательства. Период активного лечения был достаточно долгим и изнурительным, но все же благодаря тесному сотрудничеству врача и пациента, удалось добиться успешного и прогнозированного результата.
Автор: Shivani Patel (Лондон, Великобритания)
40-летний пациент обратился за стоматологической помощью с легкой формой ІІІ класса соотношения резцов при І классе скелетных соотношений и средними показателями вертикальных пропорций лица. В области верхней челюсти отмечалась тяжелая форма скученности зубов, в то время как на нижней челюсти скученность была лишь незначительно выраженной. Объем горизонтального перекрытия был редуцирован, а вертикального – наоборот, повышен с двухчелюстной ретроклинацией зубов (наклоном зубов назад). Лечение продолжалось на протяжении 2 лет. Моляры соотносились по III классу с правой стороны, и по І классу – с левой стороны. На верхней челюсти также отмечалась ретенция молочных клыков, в то время как постоянные клыки оставались непрорезанными с левой и правой сторон. Протокол реабилитации включал хирургическое вмешательство, направленное на индукцию прорезывания клыков, и лечение по технике Edgewise на нижней и верхней челюстях.

Диагностический этап лечения
Пациент жаловался на наличие у него молочных зубов, которые демонстрировали определенную степень подвижности и искажали внешний профиль улыбки. На момент обращения к стоматологу он занимал пост главного исполнительного директора в своей компании, и хотел, чтобы все сотрудники воспринимали его серьёзно. Однако, улыбка пациента визуально не соответствовала профилю его лица и возрасту. Изначально пациент уже обращался за стоматологической помощью 4 года назад, однако в то время он так и не смог определиться с наиболее подходящим для него вариантом реабилитации. Данные анамнеза свидетельствовали о соматически здоровом состоянии пациента.
Оценка внеротовых параметров
Оценка скелетных параметров
- Скелетный паттерн I класса
- Средние показатели вертикальных скелетных соотношений
- Отсутствие признаков асимметрии.
Оценка состояния мягких тканей
Губы
- Губы в состояние покоя не смыкались.
- Профиль мягких тканей выглядел хорошо. Однако внешне можно было предположить наличие у пациента двухчелюстной ретроклинации зубов – их наклона назад, что, в свою очередь, компрометировало надлежащую поддержку губ.
Нос
- Величина носогубного угла характеризовалась средним значением.
Язык
- Патологических изменений не обнаружено.
Речь
- Патологических изменений не обнаружено.
Оценка височно-нижнечелюстного сустава (ВНЧС)
- Патологических изменений не обнаружено.
- Максимальное открытие рта: на 42 мм.
Оценка внутриротововых параметров
Гигиена полости рта и здоровье зубов
- Уровень гигиены полости рта хороший
- В области некоторых дистальных зубов отмечаются реставрации. Все остальные зубы витальные без признаков каких-либо патологий.
Оценка состояния мягких тканей
- Десны и слизистая оболочка не демонстрируют признаков патологии.
Непрорезавшиеся зубы
- Все зубы, кроме постоянных клыков на верхней челюсти, полностью прорезались
Состояние зубной дуги и оценка наличия пространства
Верхнечелюстная дуга
- В переднем сегменте верхней челюсти отмечается выраженная скученность зубов и их ретроклинация.
- Молочные клыки демонстрируют II степень подвижности.
- В дистальных сегментах верхней челюсти отмечается незначительная скученность зубов, в основном – в проекции премоляров.
- В переднем участке также отмечается срединная диастема шириной в 2,4 мм с низким прикреплением уздечки губы.
Нижнечелюстная дуга
- В переднем сегменте нижней челюсти отмечается незначительная скученность зубов и их ретроклинация.
- В дистальных сегментах нижней челюсти патологий зубного ряда не обнаружено.
Анализ Болтона (оценка пропорциональности соотношения ширины фронтальных зубов)
3(9мм) 2(6мм) 1(9мм) 1(9мм) 2(6мм) 3(9мм)
3(8мм) 2(6мм) 1(6мм) 1(6мм) 2(6мм) 3(8мм)
Итого 83,33 (идеальное соотношение 77,2 +/- 1,65).
По данным анализа Болтона диагностировано несоответствие пропорциональности соотношения ширины фронтальных зубов. Данный результат вызван тем, что размер латеральных резцов меньше среднего.
Окклюзионные отношения
- Соотношение резцов: по III классу.
- Уровень горизонтального перекрытия: 1,5 мм
- Уровень вертикального перекрытия: повышенный, полный до уровня зубов
- Центральные линии зубов и лица совпадают.
Соотношение зубов в дистальных сегментах
Моляры:
- Слева: полное соотношение по I классу
- Справа: полное соотношение по III классу.
Клыки:
- Слева: I класс соотношений
- Справа: I класс соотношений
Перекрестное соотношение:
- отсутствует.
Смещения:
- отсутствуют.
Другие особенности, на которые следует обратить внимание:
- Пятна по режущему краю верхних резцов.
- Травмы в анамнезе (в детском возрасте).
Межклыковая ширина
- Верхняя челюсть: 33 мм
- Нижняя челюсть: 27 мм.
Межмолярная ширина
- Верхняя челюсти: 58 мм
- Нижняя челюсти: 51 мм.
Специальные методы диагностики
1. Исходные клинические фотографии
2. Исходные рентгенограммы.
- Разные проекции
- Ортопантомография
- Длиннофокусная периапикальная рентгенография
- Непрорезаные зубы: верхние клыки с правой (UR3) и левой (UL3) сторон
- Признаков адентии не зарегистрировано
- Наличия патологий не зарегистрировано.
Другие важные рентгенографические данные:
- резорбция корней молочных моляров с правой и левой стороны верхней челюсти.
Диагностические модели
Несколько лет назад полученные модели были отравлены в лабораторию для оцифровки и потерялись.
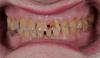
Фото 1: Данные рентгенографии, полученные до начала лечения.

Резюме данных рентгенологической диагностики
В ходе анализа ортопантомограммы не обнаружили никаких нарушений пародонтологического статуса, кроме импакции постоянных клыков верхней челюсти и резорбции корней молочных клыков. Исходя из данных ортопантомограммы, можно было предположить, что постоянные клыки расположены близко к своей идеальной оси, а их апексы расположены в выгодной позиции для дальнейшего передвижения зубов. Для определения положения зубов были сделаны снимки с использованием принципа горизонтального параллакса методом длиннофокусной периапикальной рентгенографии. Полученные таким образом снимки являются более точными с диагностической точки зрения. По данным предыдущих исследований, использование принципа горизонтального параллакса позволяет идентифицировать объективную позицию клыков в 83% клинических случаев по сравнению с 68% случаев позитивной идентификации положения при реализации принципа вертикального параллакса (Armstrong et al, 2003). При оценке позиции ретинированных клыков и прогноза их прорезывания необходимо учитывать ряд факторов:
- щечно-небное положение зубов;
- положение апекса;
- расстояние от края коронки до окклюзионной плоскости;
- наклон зуба по отношению к длинной оси;
- близость зуба к срединной линии.
Учитывая все эти факторы, было установлено, что верхний левый клык находиться по линии дуги, а его коронка не демонстрирует никаких изменений положения по отношению к положению апекса латерального резца на двух рентгенограммах, полученных в разных проекциях. Коронка же верхнего клыка с правой стороны наклонена несколько в небном направлении. Коронки обоих зубов потенциально можно было обнажить с вестибулярной стороны для формирования дальнейшей тяги.
Полученные прицельные рентгенограммы не демонстрировали никаких признаков наличия кист или резорбции корней в области ретинированных клыков. Однако следует помнить, что до 12% случаев ретенции клыков характеризуются резорбцией корня смежного бокового резца. Данные, полученные при помощи компьютерной томографии (КТ), еще выше: исходя из трехмерных изображений, до 48% боковых резцов характеризуются наличием признаков резорбции корня при непрорезанном состоянии постоянных клыков (Ericson and Kurol, 2000). Факторами риска резорбции корней боковых резцов являются:
- женский пол;
- возраст младше 14 лет;
- горизонтальное положение ретинированных клыков;
- медиальное положение коронки клыка по отношению к срединной линии бокового резца.
В данном клиническом случаев дополнительное КТ-исследование не являлось аргументированным, учитывая риск дополнительной рентгенологической нагрузки для пациента.
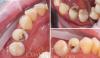
Фото 2: Обнажение и адгезивная обработка поверхности клыков.

Фото 3: Реализация принципов прицепной механики.

Этиология нарушения прикуса – дентоальвеолярные причины:
- Сильная скученность зубов на верхней дуге и слабо выраженная скученность зубов нижней челюсти из-за диспропорции размеров зубов и челюстей
- Нарушение резорбции молочных клыков
- Патология, препятствующая прорезыванию клыков - альвеолярная кость / фиброзная ткань / киста
- Боковые резцы немного меньше среднего размера
- Влияние генетических факторов?
Цели лечения
С учетом изменений лицевого профиля:
- Улучшение профиля лица (выравнивание верхних и нижних передних зубов для обеспечения лучшей поддержки мягких тканей).
С учетом стоматологических изменения:
- Поддержка хорошего уровня гигиены полости рта и здорового общего состояние зубов.
- Формирование места для верхних клыков.
- Коррекция скученности и выравнивание зубных дуг.
- Коррекция соотношения моляров.
- Коррекция уровня горизонтального и вертикального перекрытия.
- Ретенция достигнутого результата.
План лечения
1. Стабилизация и профилактика
Данный этап лечения включал весь комплекс диагностических процедур и также проведение двух процедур профессиональной гигиены для формирования гигиенического состояния полости рта, наиболее способствующего достижению успешного результата ортодонтического лечения.
2. Варианты ортодонтического лечения
- Без активного лечения
- Хирургическое обнажение клыков и их тракция за счет несъемной ортодонтической аппаратуры - комплексное лечение
- Удаление молочных клыков
- Обнажение и обработка поверхности постоянных клыков
- Фиксация транснебной дуги для дополнительного вертикального анкоража
- Установка брекетов на верхнюю и нижнюю челюсть и выравнивание положения постоянных клыков в зубной дуге.
- Хирургическое удаление ретинированных постоянных клыков, ретенция пространства под установку дентальных имплантатов, реабилитация посредством несъемных ортопедических конструкций с опорой на внутрикостные титановые элементы.
- Удаление временных клыков, удаление постоянных клыков и выравнивание зубной дуги при помощи брекетов. Модификация формы первых премоляров для имитации клыков.
- Трансальвеолярная трансплантация и хирургическая репозиция.
3. Постоянная ретенция
Прозрачные ретейнеры на верхнюю и нижнюю челюсти формируются посредством вакуумного пресса, и используются на протяжении первого года после лечения постоянно, а на протяжении дальнейшего периода времени – только ночью. Ретенция в области клыков обеспечивается за счет лингвально расположенной ортодонтической проволоки из нержавеющей стали диаметром 0,0175 дюйма.
Постоянная ретенция должна продолжаться на протяжении 12 месяцев, после этого можно перейти на использование ретейнера только в ночное время (еще на протяжении 12 месяцев), и только через 2 года после завершения лечения пациент может использовать ретейнеры на протяжении как минимум 4 ночей в неделю.
4. Френэктомия
5. Протетическая фаза лечения
Отбеливание и бондинг пятен по режущему краю центральных резцов.
Начало лечения
Пациент был проинформирован о всех преимуществах и рисках, связанных с ортодонтическим лечением, включая таковые, ассоциированные с плохим уровнем гигиены полости рта, влиянием кариеса, пародонтальных поражений, резорбцией корня, поражением пульпы отдельных зубов, развитием анкилоза и дисфункции ВНЧС. В данном клиническом случае отмечался повышенный риск развития анкилоза верхних клыков и потребности в проведении дополнительного хирургического вмешательства для их удаления. Наличие подобных осложнений ассоциировано с дополнительными расходами, потребностью в закрытии пространства в проекции клыков, и возможностью формирования черных треугольников в профиле улыбки.
Пациент выбрал вариант лечения, который предполагал удаление молочных клыков, хирургическое обнажение постоянных клыков и дальнейшую их ортодонтическую тракцию. Учитывая факт того, что пациент часто общался с подчиненными, он сначала больше склонялся к варианту лечения, предусматривающем удаление и молочных, и постоянных клыков с дальнейшей установкой имплантатов, что позволило бы значительно сократить время лечения. Однако, после нескольких обсуждений он все же согласился на проведение лечения с тракцией клыков и выравниванием их положения в зубной дуге.
Дизайн несъемного ортодонтического аппарата
Ортодонтическая тяга необходима для смещения ретинированных зубов в структуру зубной дуги. Формирования подобной тяги можно достичь посредством съемной и несъемной ортодонтической аппаратуры. В данном клиническом случае мы использовали несъемный вариант ортодонтического аппарата.
- Планирование позиции брекетов
- Установка предварительно отрегулированных аппаратов Edgewise на верхнюю и нижнюю челюсти
- Применение керамических конструкций на верхней челюсти и металлических на нижней (из-за глубокого прикуса)
- Применение MBT брекетов с размером слота 0,022” x 0,028”. Брекет MBT + 7º был использован для обеспечения достаточного губного торка корня. Верхние клыки находились в проекции линии зубной дуги, поэтому торк в области корня не должен был спровоцировать каких-либо значительных клинических трудностей. Брекеты MBT для нижних резцов характеризуются величиной торка в -6º, что в данном случае не являлось идеальным значением, поскольку зубы уже были несколько наклонены назад, и их более эффективного выравнивания можно было бы достичь с помощью -1º брекета Andrews или Roth.
Выравнивание клыков
Ортодонтический аппарат на верхнюю челюсть был зафиксирован перед началом процедуры хирургического обнажения клыков. При этом в проекции прорезывания клыков была обеспечена ретенция достаточного межзубного пространства. Выравнивание и коррекция ретроклинации передних зубов верхней челюсти позволили добиться формирования надлежащего пространства в структуре зубного ряда. Первичную тягу обеспечивали за счет пружинной дуги, которую заменяли каждые две недели. После этого использовали принцип прицепной механики посредством проволоки из нержавеющей стали размером 0,019x0,025 дюйма в качестве базовой дуги/стабилизирующей дуги и никель-титановой проволоки диаметром 0,014 дюйма, которая шла поверх базовой дуги, и соединялась с лигатурами для уменьшения уровня трения. Через шесть месяцев после начала лечения мы провели повторную ортопантоммографию для определения объема движения клыков и исключения факта развития анкилоза.
Анкораж
Транснебная дуга (TPA) была сконструирована с помощью проволоки из нержавеющей стали 0,9 мм в диаметре, припаянной к слегка увеличенным лентам на верхних первых молярах. TPA имеет несколько клинических применений, но в данном случае она использовалась для обеспечения вертикальной фиксации при вытягивании клыков в линию зубной дуги.
Хирургическая процедура
Процедуры удаления временных клыков, обнажения постоянных клыков и фиксации золотой цепочки проводили под седацией. Пациент отказался от варианта полной анестезии, и учитывая благоприятное положение проблемных клыков по отношению к зубной дуге, все хирургические манипуляции были проведены под седацией. Кроме того, пациенту также проводилась местная анестезия с адреналином посредством инфильтрации тканей с небной и вестибулярной сторон области вмешательства. После этого приступили к полнослойному обнажению слизистопериостального лоскута с небной стороны. Длина разреза выходила за границы проекции вмешательства, как минимум, на длину двух зубов с каждой стороны от ретинированных клыков. После идентификации положения клыков провели остеотомию альвеолярной кости с обнажением поверхности зубов до уровня цементно-эмалевого соединения. Следующий этап вмешательства предполагал бондинг золотой цепочки к поверхности клыка. В ходе адгезивной обработки обеспечивали полную сухость рабочего поля. Формированию таких условий сопутствовало использование местных анестетиков и высокоскоростных аспираторов. Для бондинга могут применяться как одноэтапные, так и двухэтапные системы адгезивов. После нанесения композита на поверхность брекета последний приклеивали к поверхности клыка. Цепочку следует прикреплять ближе к верхушке коронки, нежели к области цементно-эмалевой границы. После фиксации в структуре небных тканей формируют отверстие для цепочки, которую протягивают через их толщину. В конце проводят ушивание лоскута резорбируемыми швами и присоединяют цепочку к дуге, при этом контролируя ее исключение из окклюзионного взаимодействия.
После операции пациенту был предписан прием анальгетиков и полоскание полости рта теплым физиологическим раствором. Через 2 дня после операции провели первый контрольный осмотр. После заживления тканей приступали к непосредственному формированию тяги и продолжению ортодонтической фазы лечения.
Ретенция
Ретейнеры в форме плетеной проволоки из нержавеющей стали диаметром 0,0175 дюйма фиксировали в проекции верхних и нижних клыков (коаксиально). Верхний ретейнер был необходим для предотвращения раскрытия области диастемы. На протяжении первых 12 месяцев ретейнеры использовали постоянно, потом на протяжении последующих 112 месяцев – только ночью, и в дальнейшем – на протяжении минимум 4 ночей в неделю.
Френэктомия
Процедура была выполнена под местной анестезией. Идеальным периодом для проведения френэктомии является период после достижения результата со стабилизацией ровного положения зуба в дуге и закрытием диастемы. Таким образом, в процессе заживления мягких тканей снижается риск возможного нарушения позиции зубов по причине рубцевания. При этом необходимо помнить, что достижение успешного результата френэктомии возможно лишь после полного удаления низлежащей фиброзной ткани. Но независимо от того, насколько качественно выполнена френэктомия, существует высокий риск рецидива диастемы, поэтому обязательным является использование ретейнера для профилактики подобных осложнений.
Фото 4: Удаление транснёбной дуги, используемой в качестве дополнительного анкоража.

Фото 5: Вид после снятия ортодонтической аппаратуры.

Процесс отбеливания
Для отбеливания пациенту были изготовлены индивидуальные каппы и предоставлен 6% гель Pola. Для достижения прогнозированного результата (оттенка В1) пациенту было рекомендовано пользоваться каппами на протяжении 15 дней. Через 4 недели после завершения отбеливания была начата фаза фиксации брекетов. Проведение бондинга поверхности зубов в более ранний период считается компрометированным, поскольку резидуальный атомарный кислород, присутствующий в эмали и дентине, ограничивает возможности для инфильтрации и полной полимеризации бонда после процедуры отбеливания. Отсрочка этапа фиксации брекетов также позволяет достичь полной нормализации оттенка зуба, которого удалось достичь в результате отбеливания.
Реставрация
Для оптимизации этапа реставрации был изготовлен силиконовый шаблон с сформированными в нем пространствами с небной стороны и со стороны режущего края. После фиксации коффердама приступили к формированию уступа в форме шампфера шириной в 0,5-1,0 мм со щечной стороны зуба. Для удаления пелликулы апризматической эмали и внешних пятен использовали метод воздушной абразии частицами алюминий оксида размером в 27 микрон. После нанесения и смывания 35% ортофосфорной кислоты поверхность обрабатывали адгезивом, просушивали для удаления излишков растворителя и полимеризировали на протяжении 20 секунд. Реставрацию проводили оттенками А1 и В1 материала Venus Pearl (Kulzer) по технике послойного восстановления. Самый верхний слой полимеризовали на протяжении 60 секунд под слоем глицерина. После коррекции прикуса полировку обеспечивали за счет полировочных дисков и насадок. Сразу же после бондинга провели фиксацию ретейнера Essix на верхней челюсти.
Фото 6: Вид через 3 месяца после лечения.

Фото 7: Вид до и после реставрации.

Фото 8: Вид через 1 год после лечения.

Фото 9: Вид через 2 года после лечения.

Фото 10: Вид через 3 года после лечения.

Прогноз стабильности
Стабильность исправленного неправильного прикуса зависит от:
- Возраста
- Возможности развития анкилоза клыков
- Адекватного взаимоотношения дистальных сегментов челюстей
- Наличия надлежащего междурезцового угла
- Наличия пространства
- Параллельного направления корней
- Здорового состояния зубов и тканей пародонта.
- Соблюдение предложенного режима лечения и ретенции
- Обеспечения длительной ретенции для предотвращения повторного развития скученности зубов и формирования диастемы.
Оценка результатов лечения
- Коллегиальная оценка состояния до начала лечения (по шкале PAR): 27
- Коллегиальная оценка состояния после окончания лечения (по шкале PAR): 2
- Процентное снижение показателей шкалы PAR: 93%.
Послеоперационная оценка
У пациента отмечалось благоприятное улучшение состояния прикуса. Он был крайне мотивирован и всячески помогал в ходе процесса лечения.
Параметры окклюзии:
- Междурезцовое соотношение: I класс
- Уровень горизонтального перекрытия (мм): 2 мм
- Уровень вертикального перекрытия: средний, полный до уровня зуба.
- Центральные линии: центральные линии зубного ряда и лица совпадают
- Соотношение моляров справа: I класс
- Соотношение моляров слева: I класс
- Перекрёстный прикус: отсутствует
- Смещения: отсутствуют
Функциональные окклюзионные параметры:
- Клыковое введение справа и слева, блоков с неработающей стороны не отмечается
- Дизокклюзия в дистальных участках при переднем введении
Межклыковая ширина до лечения:
- Верхняя челюсть: 33 мм
- Нижняя челюсть: 27 мм.
Межклыковая ширина после лечения:
- Верхняя челюсть: 37 мм
- Нижняя челюсти: 28 мм.
Межмолярная ширина до лечения:
- Верхняя челюсть: 58 мм
- Нижняя челюсти: 51 мм.
Межмолярная ширина после лечения:
- Верхняя челюсть: 59 мм
- Нижняя челюсть: 51 мм.
Трудности, возникающие при лечении
Уровень гигиены полости рта
Даже с учетом того, что уровень гигиены полости рта пациента до лечения было достаточно хорошим, в ходе ортодонтического вмешательства было обнаружено, что пациенту достаточно сложно поддерживать такой уровень. На клинических фото видно, что в процессе лечения у пациента отмечались признаки воспаления окружающих десен. Мы всячески мотивировали пациента в потребности проведения процедуры профессиональной гигиены полости рта каждые 3 месяца для снижения риска развития кариеса, пародонтологических осложнений и нарушений эстетического профиля десен, особенно в области ортодонтически перемещенных зубов.
Размер передних зубов
Wayne A Bolton предложил метод изучения отличий в ширине передних зубов верхней и нижней челюсти. Результаты такого анализа позволяют определить оптимальное соотношения между челюстями, учитывая фактический размер зубов. Данные анализа Болтона, проведенного для описанного выше клинического случая, свидетельствовали о величине соотношения в 83,33 при идеальном соотношение в 77,2 +/- 1,65. Полученные результаты свидетельствовали о том, что верхние боковые резцы характеризовались шириной всего лишь в 6 мм, что несколько меньше, чем средние показатели. Изначально пациент не хотел изменять параметры боковых резцов, что позволило бы врачу достичь оптимальной геометрии в передних участках верхней челюсти и сформировало бы условия для выравнивания зубов на нижней челюсти.
Глубокий прикус
Коррекция глубокого прикуса у взрослого пациента является довольно трудной клинической задачей. В описанном выше случае мы не могли провести процедуру интрузии нижних резцов, однако должны были обеспечить коррекцию их положения (проклинацию). Объем проклинации, в свою очередь, зависел от доступности места в зубной дуге. В имеющихся условиях без коррекции формы боковых резцов достичь эффективного результата лечения глубокого прикуса было бы достаточно сложно.
Белые пятна
В анамнезе пациента отмечался факт травмы передних зубов в детском возрасте. Травма могла послужить причиной развития белых пятен в проекции режущего края центральных резцов.
Соотношение «риск-выгода»
Преимущества ортодонтического лечения:
- Психологические
- Стоматологические
- Функциональные.
Улыбка является важным компонентом лица, и неправильный прикус может повлиять на уровень самооценки пациента и уровень его социального взаимодействия. Коррекция неправильного прикуса у пациентов молодого возраста способствует улучшению психологического состояния и значительно повышает их уровень уверенности в себе.
Некоторые из основных факторов риска ортодонтического лечения в данном клиническом случае предусматривали следующие:
- декальцификация – риск развития таковой был снижен за счет поддержания оптимального уровня гигиены полости рта;
- формирование открытых пространств после закрытия срединной диастемы, а также возможная ротация клыков – риск развития таковых был купирован за счет обеспечения адекватной ретенции.
При трудностях перемещения ретинированных клыков необходимо в ходе мониторинга проводить периодическую рентгенографию области их локализации на предмет потенциального наличия кисты или развития признаков резорбции корней смежных боковых резцов.
Выводы
Ортодонтическое лечение в последние годы стало более популярным среди взрослых пациентов, которые в свою очередь стали более заботиться об эстетическом виде зубов. Вышеописанный пациент является типичным взрослым пациентом молодого возраста, который не смог получить надлежащего ортодонтического лечения будучи еще подростком, и теперь, учитывая уровень его финансовой независимости, захотел улучшить эстетический профиль улыбки. Учитывая все возможные альтернативные варианты лечения и ассоциированые риски, пациент на протяжении нескольких лет собирал информацию об особенностях собственного клинического случая, и в конце концов решил пройти через процесс реабилитации по комплексному протоколу вмешательства. Период активного лечения был достаточно долгим и изнурительным, но все же благодаря тесному сотрудничеству врача и пациента, удалось добиться успешного и прогнозированного результата.
Автор: Shivani Patel (Лондон, Великобритания)






























































































































































1 комментарий
Нужно было провести сепарацию передних зубов нижней челюсти. У клыков 0,5 мм, у передних центральных резцов 0,4 мм. Нижний второй резец в норме по расчётам приложения Dentotyp. Расчёты индекса Болтона из-за неточны мезиодистальных замеров коронок зубов не позволили коллеге определить точную сепарацию зубов нижней челюсти. По данным приложении Dentotyp при ширине центрального верхнего резца в 9 мм генетический детерминированная ширина коронок зубов 12/22 составляет 6,65 мм, 13/23 будет 8,2 мм, 41/31 -5,6мм, 42/32-6,0 мм, 43/33- 6,82мм. При использовании искусственного интеллекта Dentotyp позволила бы коллеге сократить время лечения и закончить лечение быстрее, а также получить идеальные окклюзионные контакты.