Пациенты, нуждающиеся в переходе от своих естественных зубов к дентальным имплантатам представляют определенную сложность для врача-стоматолога. Во время представления различных планов восстановления окклюзии, врач должен остановиться на том, который будет наиболее полно удовлетворять все потребности пациента. Съемные либо не съемные конструкции могут быть идеальными вариантами для пациента, в зависимости от конкретной клинической картины. Пациентам, которые заинтересованы больше в не съемном протезировании, но, возможно, не могут себе позволить данный вариант лечения с финансовой точки зрения в качестве альтернативы могут рассмотреть съемное протезирование. В данной статье рассматриваются наилучшие стратегии планирования лечения для пациентов, заинтересованных в тотальном протезировании при помощи дентальных имплантатов, а также представлены отдельные клинические случаи с применением данных протоколов лечения.
Возможные варианты тотального протезирования зубных дуг
Существует несколько моделей постановки имплантатов в условиях полной вторичной адентии у пациента либо у пациента с большим количеством разрушенных зубов. Они включают в себя полные не съемные конструкции с фиксацией в толще мягких тканей, тотальные замещающие конструкции с частичной фиксацией при помощи дентальных имплантатов, протезы с опорой на дентальные имплантаты, несъёмное тотальное протезирование (гибридное), также единичные конструкции - коронки, либо не съемный частичный протез. Исторический обзор проводимого ранее лечения при помощи дентальных имплантатов показывает, что многие пациенты были успешно вылечены как с применением конструкций, частичной опорой которых служили имплантаты, так и при тотальном протезировании дентальными имплантатами зубных дуг для перехода от естественной окклюзии либо полной потере зубов.
Пациенты обращающиеся в клинику с запросом или нуждающиеся в тотальной реконструкции окклюзии при помощи съемных либо не съемных конструкций часто имеют дефекты зубных рядов различной степени тяжести. Несколько факторов влияют на процесс принятия решения пациентом относительно того, какая конструкция предпочтительнее для него, но решающим для врача является конечно же с чем пациенту будет более комфортно: со съемным либо фиксированным протезом во рту. Если пациент поддерживает съемную конструкцию, то его удовлетворенность результатом идентична тому, если бы было выбрано тотальное протезирование, что подтверждается результатами опубликованных долгосрочных исследований. Пациенты предпочитающие не съемное протезирование в большей степени заинтересованы в поддержании функции жевания, стабильности самого протеза и возможности употреблять более твердую и хрустящую пищу. С другой стороны, те, кто выбирает съемные конструкции стремятся больше к простоте, эстетике, фонетике и легкости очистки. Данные критерии были рассмотрены в различных долгосрочных исследованиях пациентов, прошедших дентальную имплантацию
Оценка лечения
Перед хирургическими манипуляциями и работами по реконструкции прикуса для составления подробного плана лечения пациентам в терминальной стадии потери зубов необходимо провести тщательное обследование, а также нужно перед планированием операции оценить количество требуемого, для осуществления имплантации, места в зубном ряду, что бы понять является ли пациент подходящей кандидатурой для осуществления дентальной имплантации. Исследование конкретных целей лечения пациента до проведения каких либо хирургических манипуляций также важно как и осмотр зубных рядов или альвеолярных гребней пациента. Полноценная диагностика является важным первым шагом в лечении пациента с целью обеспечения оптимального конечного результата. Ненадлежащее планирование лечения на самых первых этапах может привести результату далекому от идеала. Пациенты нуждающиеся в тотальном протезировании и реконструкции зубных дуг зачастую имеют хронические заболевания ввиду длительного отсутствия зубов и испытывают определенный страх и тревогу относительно стоматологических вмешательств, особенно хирургических манипуляций. Известно, что пациенты имеют достаточно высокие ожидания относительно дентальной имплантации, многие хотят получить результат, который будет одновременно функциональным, эстетичным, безболезненным, долговечным и может быть достигнут по разумной цене.
Пациенты выбирающие дентальную имплантацию обычно предпочитают данный вид лечения ввиду значительного и быстрого улучшения качества их жизни, после сравнении стоимости данной манипуляции. Протезирование нижней зубной дуги при помощи конструкций с опорой на дентальные имплантаты зарекомендовало себя как безопасный и долгосрочный способ лечения.
Кроме того протезирование с опорой на дентальные имплантаты является общепризнанным методом выбора первого порядка для восстановления целостности нижней зубной дуги по оценке многочисленных исследований экономической эффективности.
Планирование количества и расположения имплантатов
Применение последовательных и логичных диагностических шагов при планировании лечения при помощи дентальных имплантатов имеет важное значение и может существенно отразиться на его результате. Выверенное количество опорных имплантатов на ряду с их надлежащим позиционированием, углом наклона, распределением по дуге, наряду с правильной системой фиксации - вот ключевые факторы улучшения качества конечного результата. Исторически сложилось так, что многие авторы выступали за установку двух зубных имплантатов в межзубном пространстве переднего отдела нижней челюсти в качестве "стандарта де-факто" при тотальном протезировании на имплантатах. В то время как уровень удовлетворённости пациента при такой схеме протезирования был довольно высок дальнейшие исследования показали, что пациенты могут быть также или даже более удовлетворены при использовании дополнительного количества имплантатов в качестве опоры на протяжении всей зубной дуги верхней или нижней челюсти. В верхнечелюстной дуге количество имплантатов является важным фактором, поскольку многие пациенты хотели бы уменьшить границы прилегания своего протеза к небу. В случаях когда пациент просит максимально уменьшить границы опоры протеза на небо рекомендуется применение четырех-шести имплантатов объединенных между собой либо частичной либо полной мобилизацией.
Правила установки дентальных имплантатов для тотального протезирования основываются на особенностях анатомии либо на не подтвержденной информации. Протез с опорой на 2 имплантата исторически использовался с дентальными имплантатами помещенными в поднадкостничное пространство для замещения примерной позиции клыков. Применение дентальных имплантатов именно в данной локализации обычно усугубляется многолетним опытом использования пациентом частичных либо полных протезов, что в конце концов приводит к значительной резорбции альвеолярного гребня. Условиях резорбции альвеолярного гребня предпочтительнее использовать имплантаты с минимальным сечением, т.е. менее трех миллиметров в диаметре, это может быть оптимальным решением по сравнению с использованием имплантатов большего диаметра в сочетании с процедурой аутотрансплантации. В боковых отделах, где ширина альвеолярного гребня больше, а длина часто ограничена оптимально использовать более короткие имплантаты. Распределение нагрузки в самой конструкции и обеспечение достаточного расстояния между имплантатами являются важными факторами, влияющими на стабильность проводимой имплантации, чем протяженнее конструкция с достаточным количеством пространства между опорными имплантатами, тем, как правило, стабильнее удерживается протез во рту. Когда имеется возможность установки имплантатов позади ментально отверстия в трех-четырех случаях такого позиционирования имплантатов стабильность всей конструкции значительно повышается, также как и при постановке имплантатов дистальнее в области вторых премоляров, первых или вторых моляров.
Увеличение количества опоры в конструкции и расстояния между элементами может быть клинически значимо, если учитывать как данные качества влияют на такие физические свойства как долговечность и стабильность, также как и на не физические свойства- привыкание пациента и его удовлетворенность протезом. Большее количество имплантатов в конструкции положительно влияет на качество жизни пациента и его удовлетворенность результатом протезирования, это касается как восстановления верхней, так и нижней зубной дуги. Рассматривая вопрос увеличения опоры в конструкции при имплантации зубной дуги, к примеру от четырех до шести, врачи часто размещают их по зубной дуге таким образом, что бы улучшить кровообращение в месте постановки имплантатов, то есть с большим расстоянием между звеньями. Оптимальной позицией имплантатов на верхней челюсти принято считать проекцию первого либо второго моляра, а также проекцию первого либо второго премоляра и проекции латеральных резцов; на нижней челюсти оптимальными позициями постановки имплантатов являются проекция первых моляров и клыков (фото 1).
Фото 1. Продемонстрировано лучшее положение имплантатов у пациентов с замещающими конструкциями на верхнем и нижнем зубном ряду верхнечелюстной дуге идеальными позициями являются первые/вторые коренные зубы, первые/вторые премоляры и боковые резцы. В дуге нижней челюсти идеальными позициями являются первые моляры и клыки.
Для постановки имплантов в близи важных анатомических образований таких как верхнечелюстные пазухи и нервы лучше выбирать короткие имплантаты большего сечения и устанавливать их в боковых отделах гребня верхней и нижней челюсти. В переднем отделе верхней и нижней челюсти меньше критических образований, структура кости более узкая и плотная. В такой ситуации при протезировании в переднем отделе лучше выбирать длинные имплантаты меньшего сечения. Имплантаты с агрессивной резьбой, большим количеством завитков и возможностью коррекции балки предпочтительнее использовать в боковых отделах альвеолярного гребня на верхней и нижней челюсти. Импланты с узкой резьбой и менее агрессивным дизайном, как правило более предпочтительны для переднего отдела верхней и нижней зубной дуги.
Во время лечения пациентов при помощи частичного съемного протезирования с опорой на четыре или более имплантатов в зубной дуге врачи всегда оставляют за собой возможность коррекции конструкции и перехода к фиксированной конструкции протеза в будущем. В то время как съемные и не съемные протезы могут быть одинаково позитивно восприняты пациентом беспокойство и страх перед съемной конструкцией может повлиять на желание пациента пользоваться съемными протезами. Однако высокая стоимость и длительная хирургическая подготовка может повлиять на решение пациента относительно лечения при помощи не съемных конструкций. В тех случаях, когда пациент колеблется между двумя вариантами возможность преобразования частичной съемной конструкции в не съемный протез даже после проведенной имплантации и реставрации отдельных зубов является бонусом. Таким образом настороженность и неуверенность пациентов по поводу предстоящей имплантации уменьшается, зная, что у них есть такой запасной вариант.
Клинического случай. Лечение при помощи съемного протезирования и двойной дуги
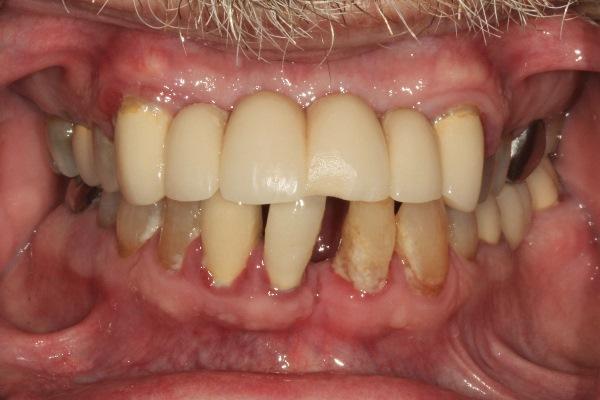
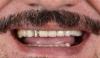
58-летний пациент мужского пола с сохраненными зубами на верхней и нижней челюсти обратился в клинику с беспокойством о возможном обширном стоматологическом вмешательстве. При клиническом обследовании выявлено наличие нескольких коронок, частичного съемного протеза, также множественные реставрации зубов. В добавок, у него были опасения касательно его пародонтального статуса после многочисленных процедур кюретажа корней (фото 2). В ходе обследования установлено, что хоть зубы пациента и не были сильно поражены кариесом либо разрушены, но у него был диагностирован генерализованный пародонтит средней и тяжелой степени.
Фото 2. Пациент был заинтересован в восстановлении зубного ряда частично-съемными конструкциями с опорой на имплантаты, так как имел обширные дефекты зубного ряда верхней и нижней челюсти ввиду имевшихся у него проблем пародонта.
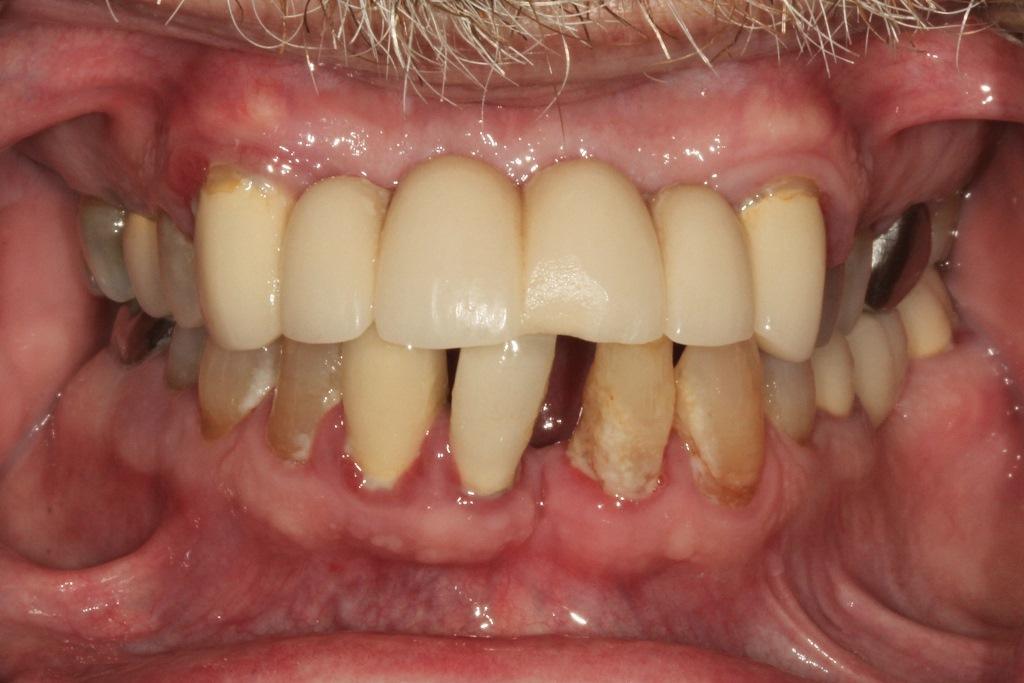
Учитывая отягощённый пародонтологический анамнез и опасения повторных процедур кюретажа и/или возможной хирургической пластики пародонта пациент предпочел полное удаление зубов и замещение их дентальными имплантатами вместо консервативного лечения. В течении 15 лет он регулярно посещал пародонтолога для процедур снятия зубных отложений и кюретажа корней по мере того, как его состояние ухудшалось. Пациент и его лечащий пародонтолог обсудили возможность костной пластики и более точечных процедур. Однако пациент был заинтересован в быстром лечении, которое бы не включало пародонтологический уход.
Пациент подчеркнул, что он заинтересован в не съемном протезировании, но был обеспокоен стоимостью данного вида лечения и уточнил по поводу более доступного варианта лечения. После обстоятельного обсуждения возможностей лечения в данном случае пациенту были предложены два варианта. Первый вариант: протезирование верхней и нижней зубной дуги гибридными конструкциями с опорой на дентальные имплантаты и винтовой фиксацией (all-on x). Вторым вариантом было протезирование зубных дуг с опорой на 4 или 6 дентальных имплантатов на верхней челюсти и 2 либо 4 имплантата на нижней челюсти. Пациент заинтересовался первым вариантом, однако, когда ему озвучили стоимость данного лечения он выбрал второй вариант включающий частично съемный протез в конструкции. Было заранее спланировано и оговорено количество и расположение дентальных имплантатов и пациент выбрал максимальное количество имплантатов в дуге, что бы при необходимости иметь возможности перейти на тотальную конструкцию с опорой на имплантаты в будущем при его желании.
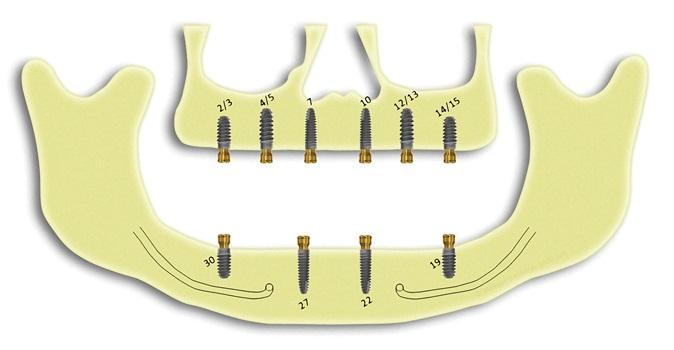
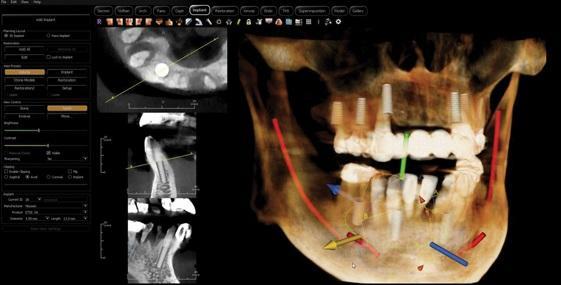
С помощью внутриротового оптического сканера (TRIOS, 3Shape, [альтернативно: iTero, Align Technology; i700, Medit]) были получены цифровые модели верхней и нижней челюсти пациента. Также был проведен фотопротокол и проведена конусно-лучевая компьютерная томография (КЛКТ). Изображения КЛКТ обрабатывались при помощи программного обеспечения для планирования постановки зубных имплантатов Invivo, Anatomage, [альтернативно: Implant Studio, 3Shape; exoplan, exocad]), таким образом было смоделировано позиционирование имплантатов на широком протяжении зубной дуги верхней и нижней челюсти (фото 3). Был создан виртуальный шаблон постановки имплантатов в проекции зубов: 2, 4, 6, 11, 13, и 15 соответственно расположению лунок и коней зубов на верхней челюсти, также спланирована установка конструкций в области зубов: 19, 22, 27 и 30 в соответствии с расположением лунок и корней данных зубов на нижней челюсти.
Фото 3. После проведения КЛКТ исследования был создан виртуальный шаблон постановки имплантатов на всем протяжении верхнего и нижнего зубного ряда.
Пациент явился для удаления зубов и немедленной имплантации. После введения анестетика (лидокаин) все зубы верхней и нижней челюсти были удалены. Сразу после извлечения была проведена остеотомия в области постановки имплантов и были установлены дентальные имплантаты системы (ETIII SA, Hiossen, [альтернативно: LOCATOR Zest Dental Solutions; Legacy3TM, Implant Direct]). Все вживленные имплантаты были первично стабильны введены в кость под углом 30 Нсм и выше. На винт каждого имплантата была помещена заглушка и помещен остеопластический материал (Xenograft). Десна была ушита хромовыми нитями, затем были установлены иммедиат протезы. Пациенту была рекомендована жидкая диета с употреблением преимущественно мягкой пищи излишней жевательной нагрузки на период остеоинтеграции, примерно 2-3 месяца.
Пациент вернулся в клинику для оценки степени интеграции имплантатов и их экспозиции. После выполнения крестобразных разрезов установлены формирователи десны в области имплантатов. Во время вскрытия десны были произведены измерения от верхней части головки имплантата до верхней границы мягких тканей. Через две недели были установлены абатменты протезов LOCATOR R-Tx, Zest Dental Solutions, [альтернативно: ERA, Sterngold; Hader, Preat]) соответственно тому уровню границ мягких тканей, что был измерен ранее (фото 4, 5).
Фото 4. Установленные абатменты на верхней челюсти.
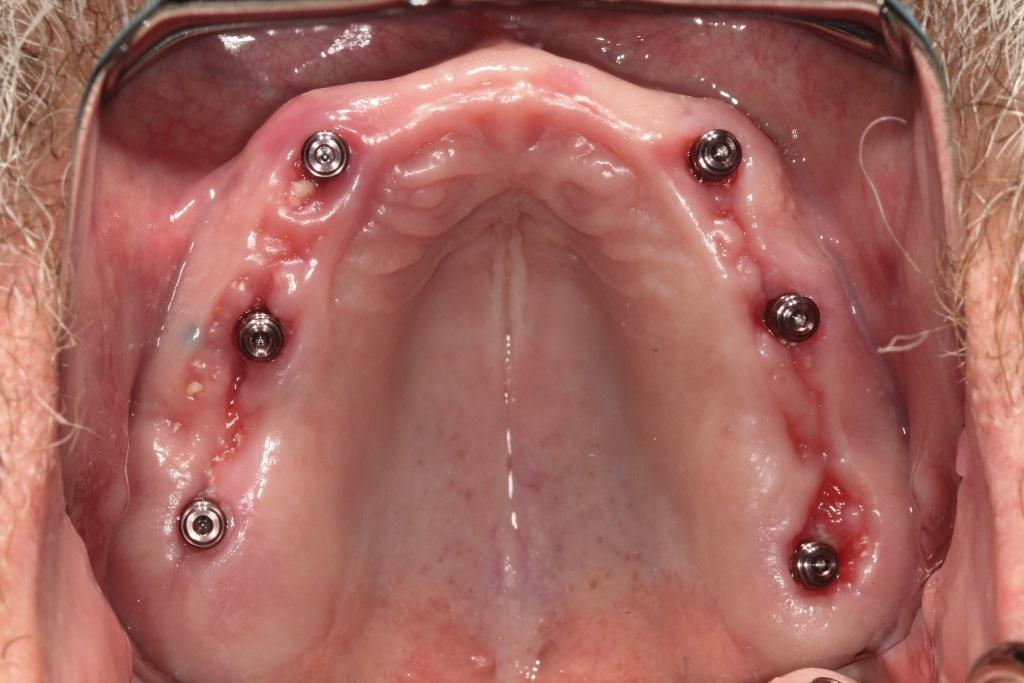
Фото 5. Установленные абатменты на нижней челюсти.
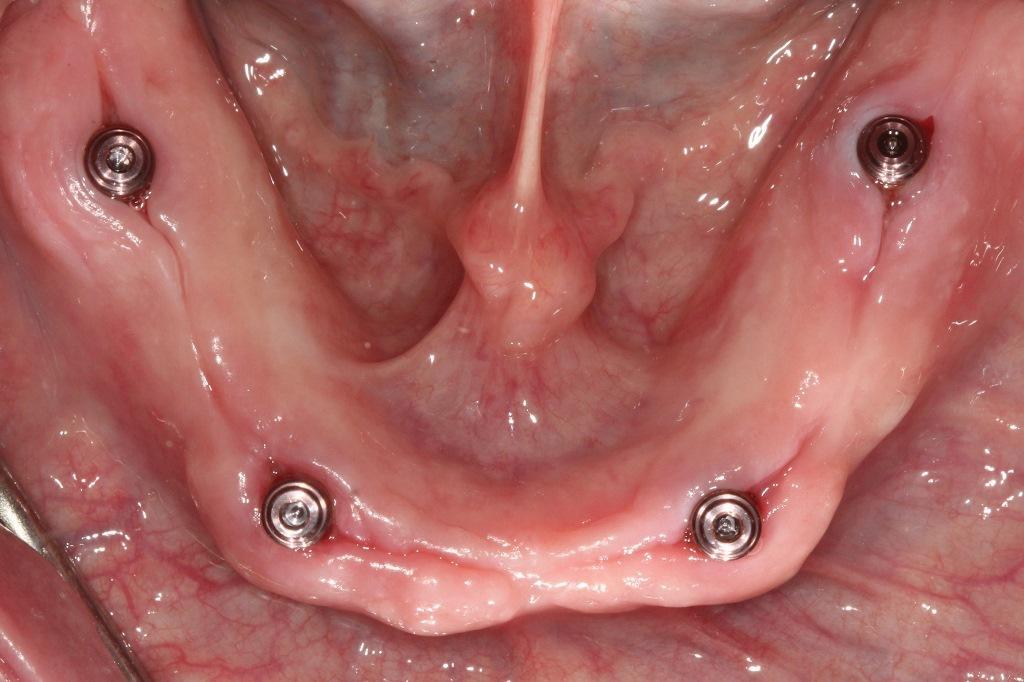
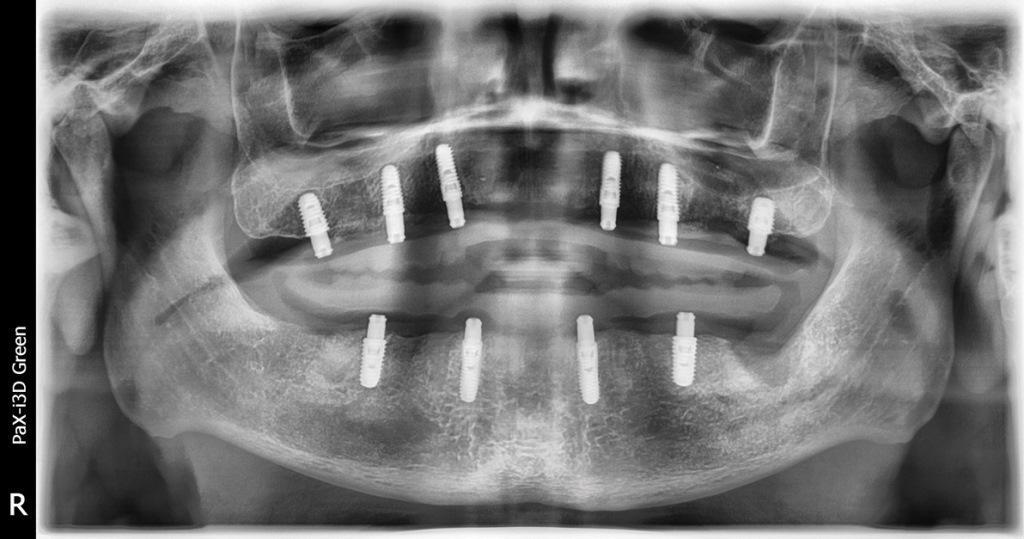
После установки абатментов выполнена контрольная ортопантомограмма, с целью проверки правильности крепления абатментов к телу имплантатов (фото 6).
Фото 6. Панорамная рентгенограмма подтвердила полную адаптацию абатментов к имплантатам до закручивания абатментов.
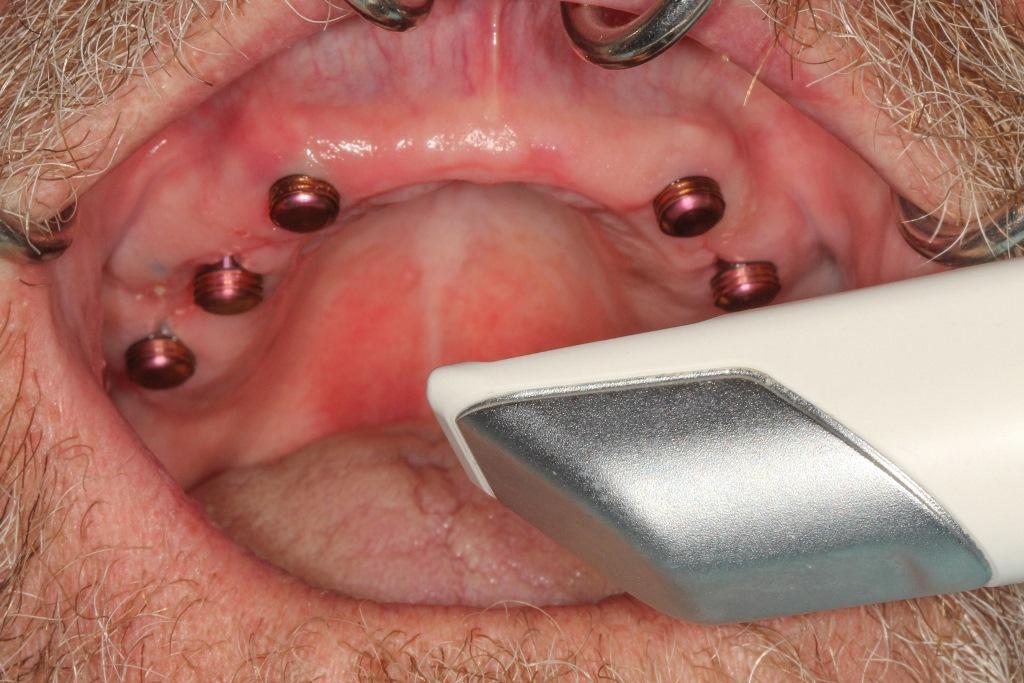
Абатменты были установлены под определенным углом наклона в соответствии с рекомендациями производителя на каждый абатмент была установлено защитное покрытие (фото 7).
Фото 7. Абатменты были закрыты корпусными заглушками и было проведено оптическое внутриротовое сканирование.
Сканирование зубных дуг выполнено при помощи внутриротового сканера. Временные коронки были сняты и заменены на силиконовый материал (CHAIRSIDE Soft, Zest Dental Solutions, [альтернатива: Coe-SoftTM, GC America; Ufi Gel SC, Voco]). Внутренние и боковые поверхности протезного ложа верхней и нижней челюстей были также оптически просканированы с помощью внутриротового сканера.
Файлы оптического сканирования были конвертированы для работы в программе планирования зуботехнической лаборатории (Dental System, 3Shape, [альтернативно: DWOS Dental Software, Straumann Group; DentalCAD, exocad]) затем проведено виртуальное моделирование будущей конструкции каркаса (фото 8).
Фото 8. Каркасы зубных протезов верхней и нижней челюсти, разработанные с помощью программного обеспечения в зуботехнической лаборатории, были напечатаны на 3d принтере с помощью кобальт-хромового сплава.
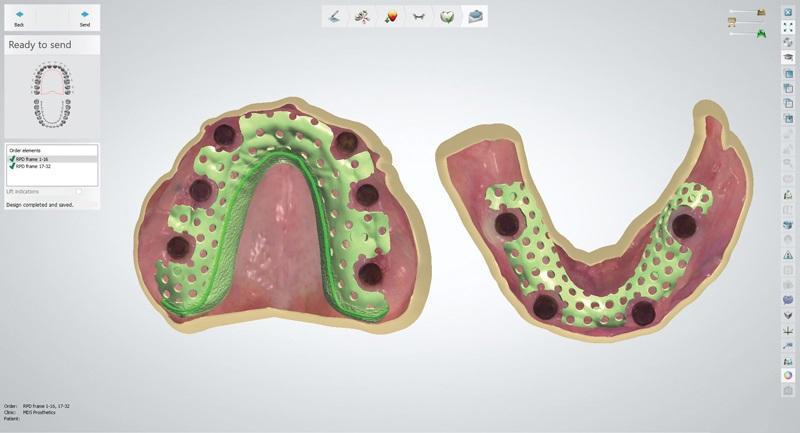
Разработанные конструкции каркасов были отправлены в зуботехническую лабораторию для 3D-печати каркасов из кобальт-хрома. Используя существующие временные зубные протезы в качестве ориентира, зубные протезы (Pala Mondial, Kulzer, [альтернативно: Veracia SA, Shofu; SR Vivodent, Ivoclar Vivadent]) были помещены на готовые каркасы и оценены пациентом, утвердившим окончательную работу с точки зрения эстетики и расположения зубов (фото 9). Протезы были изготовлены с использованием общепринятых методов обработки акрилом.
Фото 9. Готовые конструкции зубных протезов с базисом из акриловой смолы и искусственных зубов.
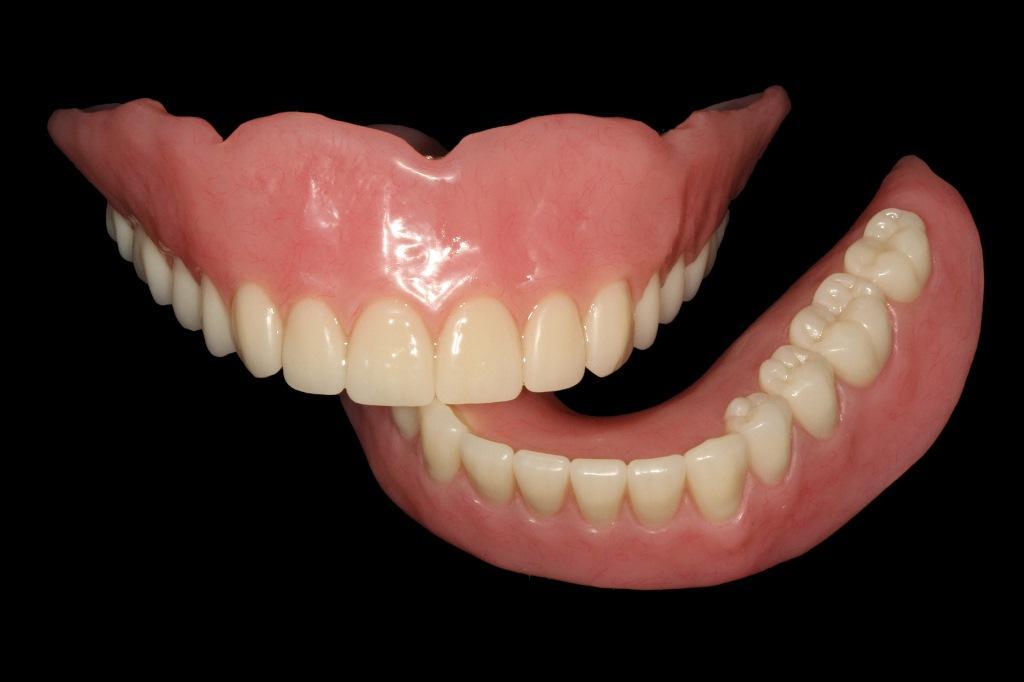
На следующий прием пациент пришел для установки финальной конструкции. Субструктура коронковой части абатмента была заполнена композитным материалом Материал для обработки крепления CHAIRSIDE, Zest Dental Solutions, [альтернативно: Quick Up, Voco; Pattern Resin, GC America]) заполняя все мерные канавки (фото 10).
Фото 10. Готовые конструкции зубных протезов с базисом из акриловой смолы и искусственных зубов.
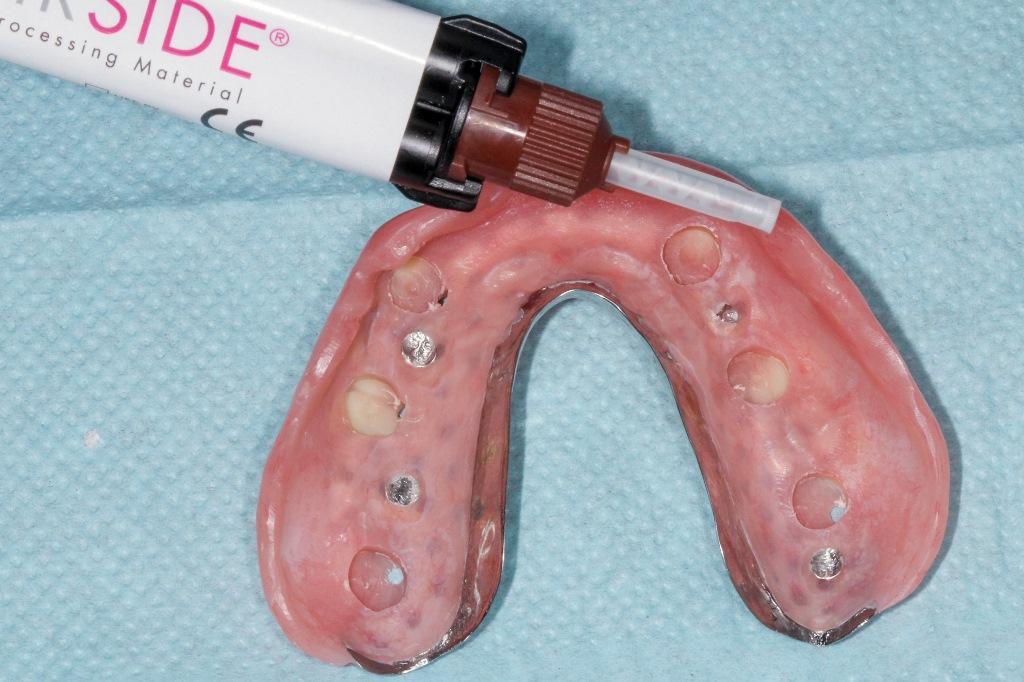
Протезы были примерены на беззубые альвеолярные гребни, затем к ним были прикреплены коронки непосредственно в полости рта. После окончательной полимеризации направлявшие втулки были удалены, а на их место помещены нейлоновые нейлоновые втулки средней жесткости (фото 11).
Фото 11. Направляющие втулки были заменены на прочные нейлоновые втулки.
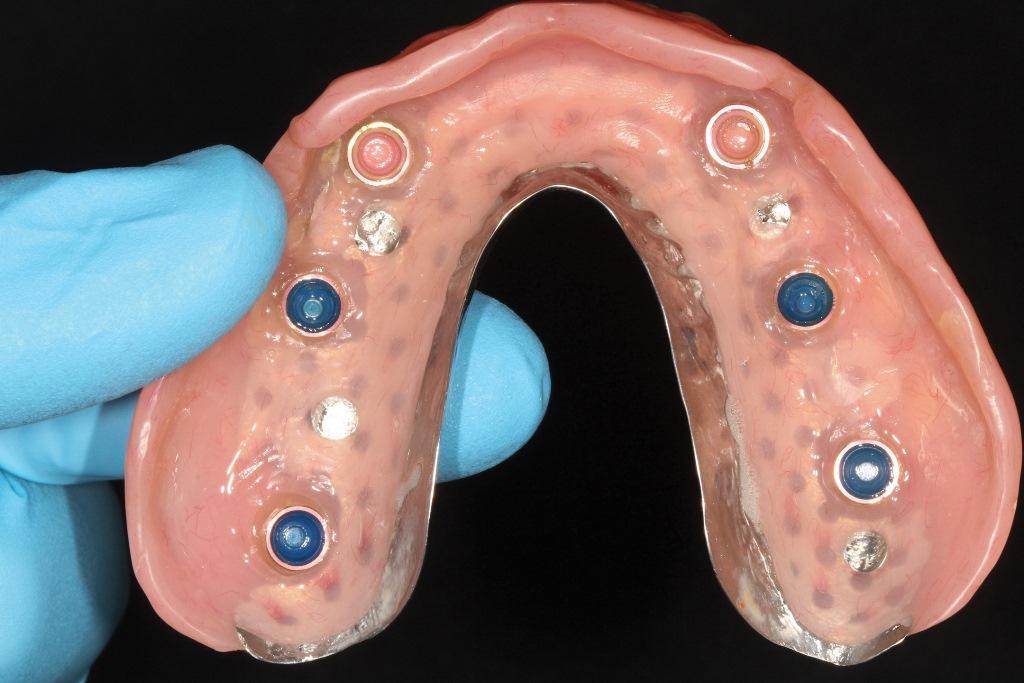
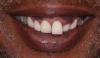
Пациенту были даны инструкции о том как одевать и извлекать протез. Он остался доволен внешним видом протеза и тем как он сел в полость рта (фото 12).
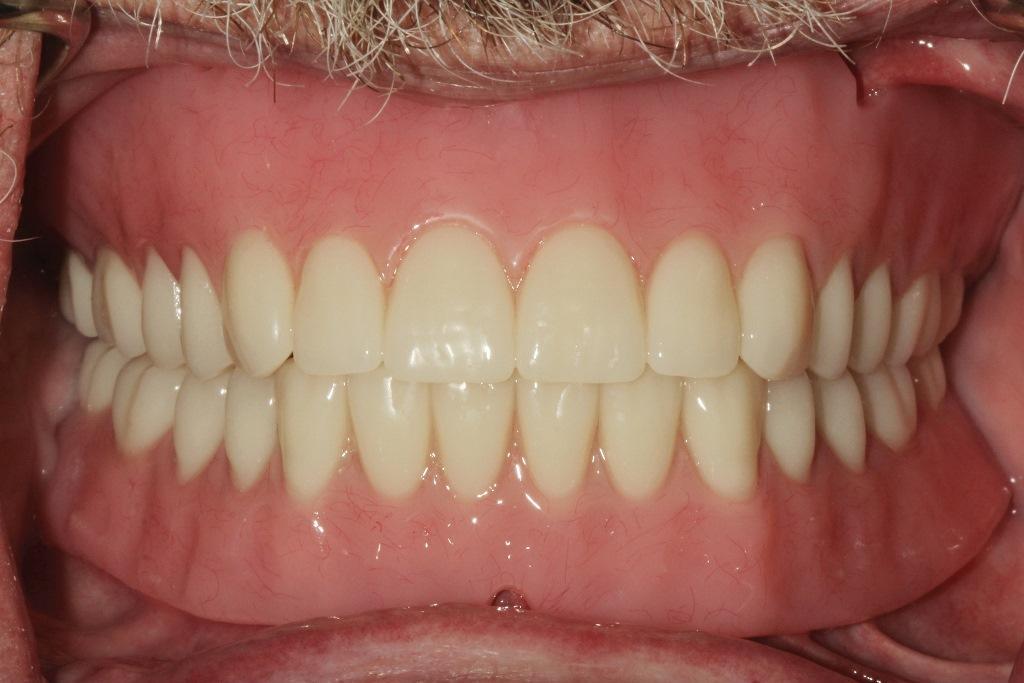
Фото 12. На повторном приеме примерно через 2 недели после окончания лечения пациент отметил, что он удовлетворен эстетикой, посадкой, функциональностью и установкой/ удалением протезов.
Во время контрольного посещения пациент сообщил о том, что ему комфортно, он с легкостью снимает и одевает протез, а также о его общей удовлетворенностью стабильностью протеза в полости рта во время жевания и речи. Примерно через год пациент посетил клинику для оценки динамики, по его словам, протезы хорошо справляются со своей задачей и на данный момент он не готов переходить к не съемным конструкциям во рту. Он подчеркнул, что ему полностью комфортно с его протезом, он удовлетворен конечным результатом протезирования, также он доволен тем, что у него все еще есть возможность перехода от съемной конструкции к не съемной, если у него будет желание.
Заключение
Тотальная реконструкция зубных дуг с помощью частично-съемных конструкций с опорой на имплантаты - это предсказуемое лечение с хорошим результатом в долгосрочной перспективе, для тех пациентов, которые предпочитают съемное протезирование. Пациенты нуждающиеся в тотальном протезировании зубных дуг при помощи имплантатов часто не уверены какая конструкция будет лучше при переходе от естественных зубов к протезам съемная или не съемная. Для некоторых пациентов принятие данного решения вызывает сильное беспокойство и страх перед дальнейшим лечением. В данной статье был представлен клинический случай лечения пациента частично-съемными протезами с опорой на имплантаты на обеих челюстях. В то время как пациент был удовлетворен результатом протезирования, уверенность в том, что он все еще может перейти от съемной аппаратуры к не съемной, была основным стимулом для продолжения лечения. Благодаря большому количеству опорных имплантатов и протяженности самой конструкции результат протезирования был стабилен с точки зрения пациента, который в будущем может быть трансформирован в полностью не съемную конструкцию.
Автор: Michael D. Scherer, DMD, MS
Производители:
Пациенты, нуждающиеся в переходе от своих естественных зубов к дентальным имплантатам представляют определенную сложность для врача-стоматолога. Во время представления различных планов восстановления окклюзии, врач должен остановиться на том, который будет наиболее полно удовлетворять все потребности пациента. Съемные либо не съемные конструкции могут быть идеальными вариантами для пациента, в зависимости от конкретной клинической картины. Пациентам, которые заинтересованы больше в не съемном протезировании, но, возможно, не могут себе позволить данный вариант лечения с финансовой точки зрения в качестве альтернативы могут рассмотреть съемное протезирование. В данной статье рассматриваются наилучшие стратегии планирования лечения для пациентов, заинтересованных в тотальном протезировании при помощи дентальных имплантатов, а также представлены отдельные клинические случаи с применением данных протоколов лечения.

Возможные варианты тотального протезирования зубных дуг
Существует несколько моделей постановки имплантатов в условиях полной вторичной адентии у пациента либо у пациента с большим количеством разрушенных зубов. Они включают в себя полные не съемные конструкции с фиксацией в толще мягких тканей, тотальные замещающие конструкции с частичной фиксацией при помощи дентальных имплантатов, протезы с опорой на дентальные имплантаты, несъёмное тотальное протезирование (гибридное), также единичные конструкции - коронки, либо не съемный частичный протез. Исторический обзор проводимого ранее лечения при помощи дентальных имплантатов показывает, что многие пациенты были успешно вылечены как с применением конструкций, частичной опорой которых служили имплантаты, так и при тотальном протезировании дентальными имплантатами зубных дуг для перехода от естественной окклюзии либо полной потере зубов.
Пациенты обращающиеся в клинику с запросом или нуждающиеся в тотальной реконструкции окклюзии при помощи съемных либо не съемных конструкций часто имеют дефекты зубных рядов различной степени тяжести. Несколько факторов влияют на процесс принятия решения пациентом относительно того, какая конструкция предпочтительнее для него, но решающим для врача является конечно же с чем пациенту будет более комфортно: со съемным либо фиксированным протезом во рту. Если пациент поддерживает съемную конструкцию, то его удовлетворенность результатом идентична тому, если бы было выбрано тотальное протезирование, что подтверждается результатами опубликованных долгосрочных исследований. Пациенты предпочитающие не съемное протезирование в большей степени заинтересованы в поддержании функции жевания, стабильности самого протеза и возможности употреблять более твердую и хрустящую пищу. С другой стороны, те, кто выбирает съемные конструкции стремятся больше к простоте, эстетике, фонетике и легкости очистки. Данные критерии были рассмотрены в различных долгосрочных исследованиях пациентов, прошедших дентальную имплантацию
Оценка лечения
Перед хирургическими манипуляциями и работами по реконструкции прикуса для составления подробного плана лечения пациентам в терминальной стадии потери зубов необходимо провести тщательное обследование, а также нужно перед планированием операции оценить количество требуемого, для осуществления имплантации, места в зубном ряду, что бы понять является ли пациент подходящей кандидатурой для осуществления дентальной имплантации. Исследование конкретных целей лечения пациента до проведения каких либо хирургических манипуляций также важно как и осмотр зубных рядов или альвеолярных гребней пациента. Полноценная диагностика является важным первым шагом в лечении пациента с целью обеспечения оптимального конечного результата. Ненадлежащее планирование лечения на самых первых этапах может привести результату далекому от идеала. Пациенты нуждающиеся в тотальном протезировании и реконструкции зубных дуг зачастую имеют хронические заболевания ввиду длительного отсутствия зубов и испытывают определенный страх и тревогу относительно стоматологических вмешательств, особенно хирургических манипуляций. Известно, что пациенты имеют достаточно высокие ожидания относительно дентальной имплантации, многие хотят получить результат, который будет одновременно функциональным, эстетичным, безболезненным, долговечным и может быть достигнут по разумной цене.
Пациенты выбирающие дентальную имплантацию обычно предпочитают данный вид лечения ввиду значительного и быстрого улучшения качества их жизни, после сравнении стоимости данной манипуляции. Протезирование нижней зубной дуги при помощи конструкций с опорой на дентальные имплантаты зарекомендовало себя как безопасный и долгосрочный способ лечения.
Кроме того протезирование с опорой на дентальные имплантаты является общепризнанным методом выбора первого порядка для восстановления целостности нижней зубной дуги по оценке многочисленных исследований экономической эффективности.
Планирование количества и расположения имплантатов
Применение последовательных и логичных диагностических шагов при планировании лечения при помощи дентальных имплантатов имеет важное значение и может существенно отразиться на его результате. Выверенное количество опорных имплантатов на ряду с их надлежащим позиционированием, углом наклона, распределением по дуге, наряду с правильной системой фиксации - вот ключевые факторы улучшения качества конечного результата. Исторически сложилось так, что многие авторы выступали за установку двух зубных имплантатов в межзубном пространстве переднего отдела нижней челюсти в качестве "стандарта де-факто" при тотальном протезировании на имплантатах. В то время как уровень удовлетворённости пациента при такой схеме протезирования был довольно высок дальнейшие исследования показали, что пациенты могут быть также или даже более удовлетворены при использовании дополнительного количества имплантатов в качестве опоры на протяжении всей зубной дуги верхней или нижней челюсти. В верхнечелюстной дуге количество имплантатов является важным фактором, поскольку многие пациенты хотели бы уменьшить границы прилегания своего протеза к небу. В случаях когда пациент просит максимально уменьшить границы опоры протеза на небо рекомендуется применение четырех-шести имплантатов объединенных между собой либо частичной либо полной мобилизацией.
Правила установки дентальных имплантатов для тотального протезирования основываются на особенностях анатомии либо на не подтвержденной информации. Протез с опорой на 2 имплантата исторически использовался с дентальными имплантатами помещенными в поднадкостничное пространство для замещения примерной позиции клыков. Применение дентальных имплантатов именно в данной локализации обычно усугубляется многолетним опытом использования пациентом частичных либо полных протезов, что в конце концов приводит к значительной резорбции альвеолярного гребня. Условиях резорбции альвеолярного гребня предпочтительнее использовать имплантаты с минимальным сечением, т.е. менее трех миллиметров в диаметре, это может быть оптимальным решением по сравнению с использованием имплантатов большего диаметра в сочетании с процедурой аутотрансплантации. В боковых отделах, где ширина альвеолярного гребня больше, а длина часто ограничена оптимально использовать более короткие имплантаты. Распределение нагрузки в самой конструкции и обеспечение достаточного расстояния между имплантатами являются важными факторами, влияющими на стабильность проводимой имплантации, чем протяженнее конструкция с достаточным количеством пространства между опорными имплантатами, тем, как правило, стабильнее удерживается протез во рту. Когда имеется возможность установки имплантатов позади ментально отверстия в трех-четырех случаях такого позиционирования имплантатов стабильность всей конструкции значительно повышается, также как и при постановке имплантатов дистальнее в области вторых премоляров, первых или вторых моляров.
Увеличение количества опоры в конструкции и расстояния между элементами может быть клинически значимо, если учитывать как данные качества влияют на такие физические свойства как долговечность и стабильность, также как и на не физические свойства- привыкание пациента и его удовлетворенность протезом. Большее количество имплантатов в конструкции положительно влияет на качество жизни пациента и его удовлетворенность результатом протезирования, это касается как восстановления верхней, так и нижней зубной дуги. Рассматривая вопрос увеличения опоры в конструкции при имплантации зубной дуги, к примеру от четырех до шести, врачи часто размещают их по зубной дуге таким образом, что бы улучшить кровообращение в месте постановки имплантатов, то есть с большим расстоянием между звеньями. Оптимальной позицией имплантатов на верхней челюсти принято считать проекцию первого либо второго моляра, а также проекцию первого либо второго премоляра и проекции латеральных резцов; на нижней челюсти оптимальными позициями постановки имплантатов являются проекция первых моляров и клыков (фото 1).
Фото 1. Продемонстрировано лучшее положение имплантатов у пациентов с замещающими конструкциями на верхнем и нижнем зубном ряду верхнечелюстной дуге идеальными позициями являются первые/вторые коренные зубы, первые/вторые премоляры и боковые резцы. В дуге нижней челюсти идеальными позициями являются первые моляры и клыки.

Для постановки имплантов в близи важных анатомических образований таких как верхнечелюстные пазухи и нервы лучше выбирать короткие имплантаты большего сечения и устанавливать их в боковых отделах гребня верхней и нижней челюсти. В переднем отделе верхней и нижней челюсти меньше критических образований, структура кости более узкая и плотная. В такой ситуации при протезировании в переднем отделе лучше выбирать длинные имплантаты меньшего сечения. Имплантаты с агрессивной резьбой, большим количеством завитков и возможностью коррекции балки предпочтительнее использовать в боковых отделах альвеолярного гребня на верхней и нижней челюсти. Импланты с узкой резьбой и менее агрессивным дизайном, как правило более предпочтительны для переднего отдела верхней и нижней зубной дуги.
Во время лечения пациентов при помощи частичного съемного протезирования с опорой на четыре или более имплантатов в зубной дуге врачи всегда оставляют за собой возможность коррекции конструкции и перехода к фиксированной конструкции протеза в будущем. В то время как съемные и не съемные протезы могут быть одинаково позитивно восприняты пациентом беспокойство и страх перед съемной конструкцией может повлиять на желание пациента пользоваться съемными протезами. Однако высокая стоимость и длительная хирургическая подготовка может повлиять на решение пациента относительно лечения при помощи не съемных конструкций. В тех случаях, когда пациент колеблется между двумя вариантами возможность преобразования частичной съемной конструкции в не съемный протез даже после проведенной имплантации и реставрации отдельных зубов является бонусом. Таким образом настороженность и неуверенность пациентов по поводу предстоящей имплантации уменьшается, зная, что у них есть такой запасной вариант.
Клинического случай. Лечение при помощи съемного протезирования и двойной дуги
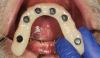
58-летний пациент мужского пола с сохраненными зубами на верхней и нижней челюсти обратился в клинику с беспокойством о возможном обширном стоматологическом вмешательстве. При клиническом обследовании выявлено наличие нескольких коронок, частичного съемного протеза, также множественные реставрации зубов. В добавок, у него были опасения касательно его пародонтального статуса после многочисленных процедур кюретажа корней (фото 2). В ходе обследования установлено, что хоть зубы пациента и не были сильно поражены кариесом либо разрушены, но у него был диагностирован генерализованный пародонтит средней и тяжелой степени.
Фото 2. Пациент был заинтересован в восстановлении зубного ряда частично-съемными конструкциями с опорой на имплантаты, так как имел обширные дефекты зубного ряда верхней и нижней челюсти ввиду имевшихся у него проблем пародонта.

Учитывая отягощённый пародонтологический анамнез и опасения повторных процедур кюретажа и/или возможной хирургической пластики пародонта пациент предпочел полное удаление зубов и замещение их дентальными имплантатами вместо консервативного лечения. В течении 15 лет он регулярно посещал пародонтолога для процедур снятия зубных отложений и кюретажа корней по мере того, как его состояние ухудшалось. Пациент и его лечащий пародонтолог обсудили возможность костной пластики и более точечных процедур. Однако пациент был заинтересован в быстром лечении, которое бы не включало пародонтологический уход.
Пациент подчеркнул, что он заинтересован в не съемном протезировании, но был обеспокоен стоимостью данного вида лечения и уточнил по поводу более доступного варианта лечения. После обстоятельного обсуждения возможностей лечения в данном случае пациенту были предложены два варианта. Первый вариант: протезирование верхней и нижней зубной дуги гибридными конструкциями с опорой на дентальные имплантаты и винтовой фиксацией (all-on x). Вторым вариантом было протезирование зубных дуг с опорой на 4 или 6 дентальных имплантатов на верхней челюсти и 2 либо 4 имплантата на нижней челюсти. Пациент заинтересовался первым вариантом, однако, когда ему озвучили стоимость данного лечения он выбрал второй вариант включающий частично съемный протез в конструкции. Было заранее спланировано и оговорено количество и расположение дентальных имплантатов и пациент выбрал максимальное количество имплантатов в дуге, что бы при необходимости иметь возможности перейти на тотальную конструкцию с опорой на имплантаты в будущем при его желании.
С помощью внутриротового оптического сканера (TRIOS, 3Shape, [альтернативно: iTero, Align Technology; i700, Medit]) были получены цифровые модели верхней и нижней челюсти пациента. Также был проведен фотопротокол и проведена конусно-лучевая компьютерная томография (КЛКТ). Изображения КЛКТ обрабатывались при помощи программного обеспечения для планирования постановки зубных имплантатов Invivo, Anatomage, [альтернативно: Implant Studio, 3Shape; exoplan, exocad]), таким образом было смоделировано позиционирование имплантатов на широком протяжении зубной дуги верхней и нижней челюсти (фото 3). Был создан виртуальный шаблон постановки имплантатов в проекции зубов: 2, 4, 6, 11, 13, и 15 соответственно расположению лунок и коней зубов на верхней челюсти, также спланирована установка конструкций в области зубов: 19, 22, 27 и 30 в соответствии с расположением лунок и корней данных зубов на нижней челюсти.
Фото 3. После проведения КЛКТ исследования был создан виртуальный шаблон постановки имплантатов на всем протяжении верхнего и нижнего зубного ряда.

Пациент явился для удаления зубов и немедленной имплантации. После введения анестетика (лидокаин) все зубы верхней и нижней челюсти были удалены. Сразу после извлечения была проведена остеотомия в области постановки имплантов и были установлены дентальные имплантаты системы (ETIII SA, Hiossen, [альтернативно: LOCATOR Zest Dental Solutions; Legacy3TM, Implant Direct]). Все вживленные имплантаты были первично стабильны введены в кость под углом 30 Нсм и выше. На винт каждого имплантата была помещена заглушка и помещен остеопластический материал (Xenograft). Десна была ушита хромовыми нитями, затем были установлены иммедиат протезы. Пациенту была рекомендована жидкая диета с употреблением преимущественно мягкой пищи излишней жевательной нагрузки на период остеоинтеграции, примерно 2-3 месяца.
Пациент вернулся в клинику для оценки степени интеграции имплантатов и их экспозиции. После выполнения крестобразных разрезов установлены формирователи десны в области имплантатов. Во время вскрытия десны были произведены измерения от верхней части головки имплантата до верхней границы мягких тканей. Через две недели были установлены абатменты протезов LOCATOR R-Tx, Zest Dental Solutions, [альтернативно: ERA, Sterngold; Hader, Preat]) соответственно тому уровню границ мягких тканей, что был измерен ранее (фото 4, 5).
Фото 4. Установленные абатменты на верхней челюсти.

Фото 5. Установленные абатменты на нижней челюсти.

После установки абатментов выполнена контрольная ортопантомограмма, с целью проверки правильности крепления абатментов к телу имплантатов (фото 6).
Фото 6. Панорамная рентгенограмма подтвердила полную адаптацию абатментов к имплантатам до закручивания абатментов.

Абатменты были установлены под определенным углом наклона в соответствии с рекомендациями производителя на каждый абатмент была установлено защитное покрытие (фото 7).
Фото 7. Абатменты были закрыты корпусными заглушками и было проведено оптическое внутриротовое сканирование.

Сканирование зубных дуг выполнено при помощи внутриротового сканера. Временные коронки были сняты и заменены на силиконовый материал (CHAIRSIDE Soft, Zest Dental Solutions, [альтернатива: Coe-SoftTM, GC America; Ufi Gel SC, Voco]). Внутренние и боковые поверхности протезного ложа верхней и нижней челюстей были также оптически просканированы с помощью внутриротового сканера.
Файлы оптического сканирования были конвертированы для работы в программе планирования зуботехнической лаборатории (Dental System, 3Shape, [альтернативно: DWOS Dental Software, Straumann Group; DentalCAD, exocad]) затем проведено виртуальное моделирование будущей конструкции каркаса (фото 8).
Фото 8. Каркасы зубных протезов верхней и нижней челюсти, разработанные с помощью программного обеспечения в зуботехнической лаборатории, были напечатаны на 3d принтере с помощью кобальт-хромового сплава.

Разработанные конструкции каркасов были отправлены в зуботехническую лабораторию для 3D-печати каркасов из кобальт-хрома. Используя существующие временные зубные протезы в качестве ориентира, зубные протезы (Pala Mondial, Kulzer, [альтернативно: Veracia SA, Shofu; SR Vivodent, Ivoclar Vivadent]) были помещены на готовые каркасы и оценены пациентом, утвердившим окончательную работу с точки зрения эстетики и расположения зубов (фото 9). Протезы были изготовлены с использованием общепринятых методов обработки акрилом.
Фото 9. Готовые конструкции зубных протезов с базисом из акриловой смолы и искусственных зубов.

На следующий прием пациент пришел для установки финальной конструкции. Субструктура коронковой части абатмента была заполнена композитным материалом Материал для обработки крепления CHAIRSIDE, Zest Dental Solutions, [альтернативно: Quick Up, Voco; Pattern Resin, GC America]) заполняя все мерные канавки (фото 10).
Фото 10. Готовые конструкции зубных протезов с базисом из акриловой смолы и искусственных зубов.

Протезы были примерены на беззубые альвеолярные гребни, затем к ним были прикреплены коронки непосредственно в полости рта. После окончательной полимеризации направлявшие втулки были удалены, а на их место помещены нейлоновые нейлоновые втулки средней жесткости (фото 11).
Фото 11. Направляющие втулки были заменены на прочные нейлоновые втулки.

Пациенту были даны инструкции о том как одевать и извлекать протез. Он остался доволен внешним видом протеза и тем как он сел в полость рта (фото 12).
Фото 12. На повторном приеме примерно через 2 недели после окончания лечения пациент отметил, что он удовлетворен эстетикой, посадкой, функциональностью и установкой/ удалением протезов.

Во время контрольного посещения пациент сообщил о том, что ему комфортно, он с легкостью снимает и одевает протез, а также о его общей удовлетворенностью стабильностью протеза в полости рта во время жевания и речи. Примерно через год пациент посетил клинику для оценки динамики, по его словам, протезы хорошо справляются со своей задачей и на данный момент он не готов переходить к не съемным конструкциям во рту. Он подчеркнул, что ему полностью комфортно с его протезом, он удовлетворен конечным результатом протезирования, также он доволен тем, что у него все еще есть возможность перехода от съемной конструкции к не съемной, если у него будет желание.
Заключение
Тотальная реконструкция зубных дуг с помощью частично-съемных конструкций с опорой на имплантаты - это предсказуемое лечение с хорошим результатом в долгосрочной перспективе, для тех пациентов, которые предпочитают съемное протезирование. Пациенты нуждающиеся в тотальном протезировании зубных дуг при помощи имплантатов часто не уверены какая конструкция будет лучше при переходе от естественных зубов к протезам съемная или не съемная. Для некоторых пациентов принятие данного решения вызывает сильное беспокойство и страх перед дальнейшим лечением. В данной статье был представлен клинический случай лечения пациента частично-съемными протезами с опорой на имплантаты на обеих челюстях. В то время как пациент был удовлетворен результатом протезирования, уверенность в том, что он все еще может перейти от съемной аппаратуры к не съемной, была основным стимулом для продолжения лечения. Благодаря большому количеству опорных имплантатов и протяженности самой конструкции результат протезирования был стабилен с точки зрения пациента, который в будущем может быть трансформирован в полностью не съемную конструкцию.
Автор: Michael D. Scherer, DMD, MS































































































































































0 комментариев