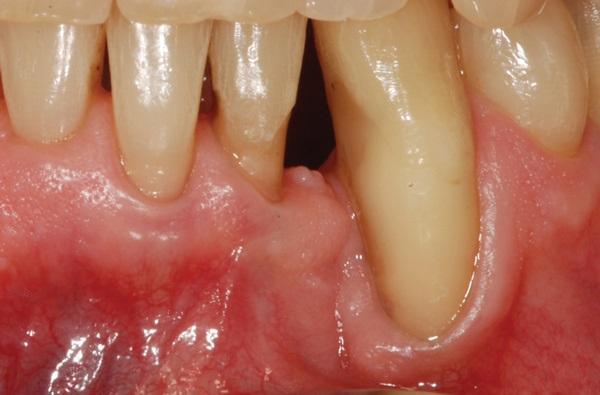
Пародонтит является хроническим заболеванием, которое провоцирует деструкцию альвеолярной кости, потерю пародонтального прикрепления, повышения уровня подвижности зуба и в конце концов – его потерю. Причиной патологии являются бактерии, колонизирующие поверхность зубов, которые у восприимчивых пациентов провоцируют воспаление мягких тканей и потерю поддерживающей костной ткани.
Современные биоинженерные подходы к регенерации пародонта
В последнее время области применения биоинженерии значительно расширились, формируя все новые возможности для реконструкции человеческих тканей. Цель пародонтальной регенерации состоит в том, чтобы восстановить поддерживающие структуры пародонта и стабилизировать их функцию. Современные тренды реконструкции пародонтальных дефектов включают применение мембран, каркасов, костных заменителей и основных принципов биологии. Регенерация тканей пародонта в наше время базируется на принципах направленной костной/тканевой регенерации (НКР/НТР), суть которой состоит в применении мембран для сепарации клеток, влияющих на формирование костных и мягких тканей. Такие биологические барьеры ограничивают проникновение быстро растущих клеток эпителия в структуру костного дефекта, таким образом создавая условия для формирования и репопуляции клеток пародонтальной связки. В последнее время для этой цели используются не только физические барьеры, но и определенные активные вещества, по типе антибиотиков и факторов роста.
В свою очередь, каркасы (скэффолды) обеспечивают механическую поддержку для улучшения процесса регенерации тканей и восстановления участков утраченной кости. Конфигурация каркаса должна быть адаптирована, чтобы не только поддерживать трехмерную структуру дефекта, но также должна характеризоваться набором и других свойств: определенные уровнем деградации, промоции остеогенных механизмов и механизмов ангиогенеза. Кроме того, материал скэффолда должен стимулировать пролиферацию и миграцию окружающих клеток для формирования новой ткани, которая бы ничем не отличалась от интактной кости.
Костные заменители являются примерами каркасов, которые часто используются в клинической практике. Они могут быть классифицированы на аутогенные (собран у того же пациента), аллогенные (собран от представителя того же вида), ксеногенные (собран от представителя другого вида) и синтетические/аллопластические. Каждый из этих видов характеризуется специфическими свойствами остеоиндукции, остеокондукции и остеогенеза. Их также можно использовать в качестве переносчиков стромальных и стволовых клеток, которые в последнее время являются предметом многочисленных исследований.
Важную роль в процессе регенерации принимают и биологические медиаторы, которые по сути являются молекулами с определённой биологической активностью. Примерами таковых являются факторы роста, стволовые клетки, генные агенты. Факторы роста прикрепляются к рецепторам на мембранах клеток и влияют на их функцию, индуцируя формирование тканей и регенерацию кости. Примерами факторов роста, которые используются при регенераторной терапии пародонта, являются дериват эмалевой матрицы (EMD), фактор роста тромбоцитов (PDGF), костные морфогенетические белки (BMP), фактор роста эндотелия сосудов (VEGF) и трансформирующий фактор роста бета (TGF-β). Факторы роста работают локально на участке их внесения, и таким образом способствуют формированию тканей. Клинические испытания продемонстрировали, что использование PDGF, фактора роста фибробластов (FGF) -2 и других факторов способствует оптимизации процесса регенерации.
Новые методы лечения: стволовые клетки и генная терапия
В настоящее время существует несколько ограничений, связанных с использованием биологи активных факторов для восстановления дефектов костной ткани. Эти ограничения включают короткий период полураспада факторов роста, ограниченный контроль над высвобождением и распределением белков, и потенциальное быстрое снижение концентрации белка по всей среде применения и вне ее границ. Генная терапия позволяет доставляться биологически активные факторы конкретно в область вмешательства и при этом увеличивать период их действия посредством генной модификации клеток; таким образом удается разрешить некоторые из вышеперечисленных ограничений использования факторов роста. Иными слова, генная терапия позволяет усилить действие факторов роста посредством клеточной экспрессии интересующего белка (например, PDGF, BMPs и VEGF) с использованием вектора, который доставляет ген конкретного белка в клетки и влияет на последующую клеточную активность. Эти влияния могут модифицировать процессы миграции клеток, их пролиферации, дифференциации и синтеза в течение длительного периода времени. В качестве векторов могут выступать аденоассоциированные вирусы, аденовирусы, бакуловирусы, плазмиды и ретровирусы. Эти векторы модифицируя действие морфогенетических белков, фактора роста фибробластов, факторов роста, полученных из тромбоцитов и факторов роста сосудистого эпителия, могут воздействовать на конкретные клетки мишени – цементобласты, клетки эндотелия, остеобласты и клетки пародонтальной связки. Доставка данных векторов может проводится посредством трехмерного биопринтинга, непосредственно в область вмешательства, в структуре биологического каркаса и системно через кровоток. BMP и VEGF являются двумя из наиболее исследованных факторов, которые проявляются потенциал в процессе заживления и регенерации дефектных участков костной ткани. Использование аденовирус-опосредованной системы доставки генов для BMP-7 на поверхность титана способствует более динамичной дифференцировке и миграции костных клеток.
Клеточная терапия предусматривает использование новых клеток в структуре костного дефекта для стимуляции процесса регенерации. Такими клетками могут выступать соматические или стволовые аналоги. Соматические клетки получают из внутренних органов человека, кожи, костей, крови и соединительной ткани, поэтому данные клетки не характеризуются возможностью самовосстановления и значительным потенциалом к дифференциации. Стволовые клетки в свою очередь, наоборот, владея всем вышеперечисленным более активно способствуют процессу регенерации. Их получают из костного мозга, жировой ткани, пульпы зуба пульпу или пародонтальной связки. Недавние исследования доказали возможность получения плюрипотентных стволовых клеток (iPSCs), а также специализированных клеток для восстановления кости (также называемых ixmyelocel-T) и клеток, полученных из надкостницы, для индукции регенерации тканей. Анализ клеток ixmyelocel-T в ходе рандомизированного контролируемого клинического исследования, в котором проводили процессу синус-лифта, подтвердил эффективность их применения. Ixmyelocel-T получают из обогащенных CD90 + и CD14 + клеток костного мозга, которые обладают уникальной способностью к экспрессии маркеров для восстановления и регенерации тканей. В исследовании в двух группах пациентов проводилась субантральная аугментация, но в одной группе в структуре бета-трикальций фосфатного скэффолда использовали еще и стволовые клетки, а в другой – лишь сам биологический каркас. Через четыре месяца данные гистологического исследования и КЛКТ-анализа подтвердили лучшее качестве костной ткани, полученное в ходе регенерации с использованием индуцирующих клеток (фото 1-2). Таким образом удалось подтвердить, что использование сигнальных агентов способствует оптимизации процесса регенерации тканей через специфическую доставку стволовых клеток в область дефекта.
Фото 1. Трехмерная реконструкция гайморовой пазухи с маркировкой области аугментации в контрольной группе.
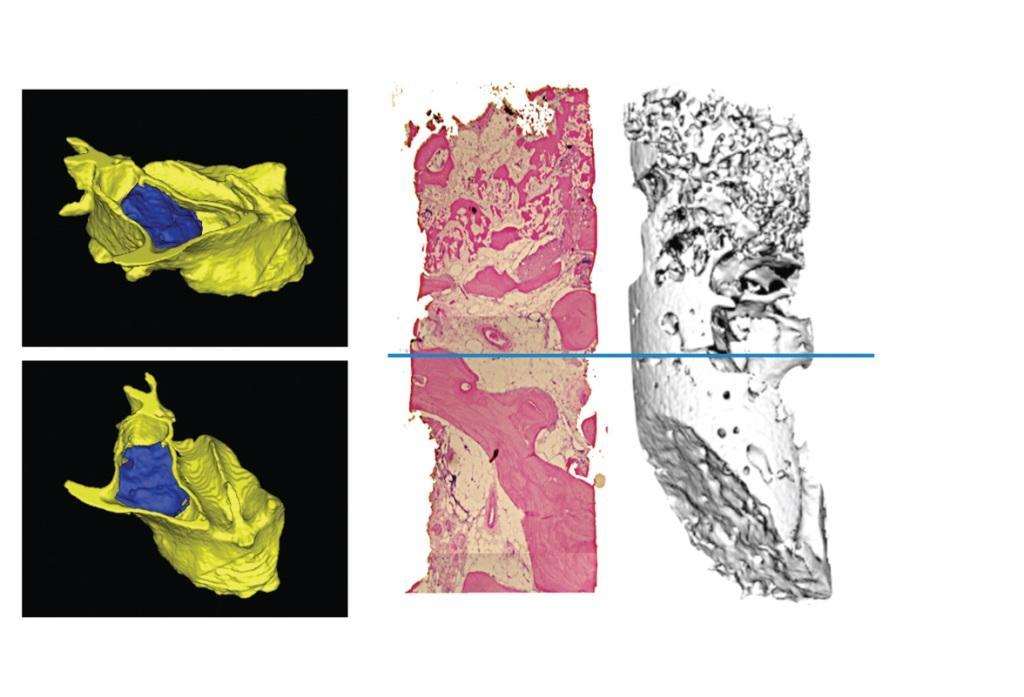
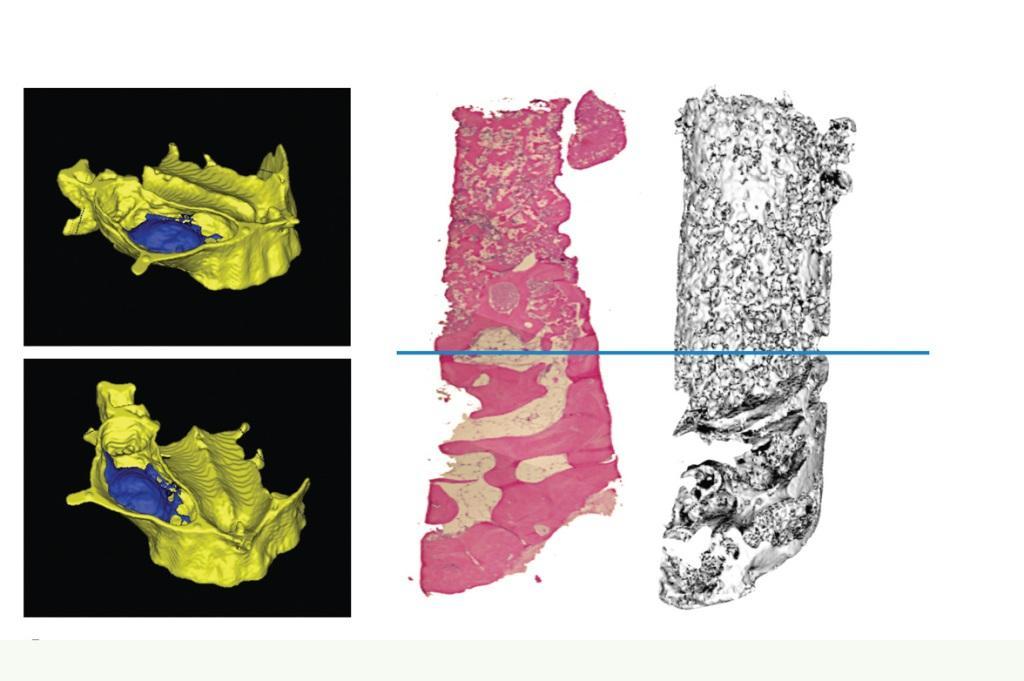
Фото 2. Трехмерная реконструкция гайморовой пазухи с маркировкой области аугментации в группе использования стволовых клеток. Данные микроКТ образцов биопсии свидетельствуют о более высоком уровне минерализации в группе использования стволовых клеток по сравнению с группой, в которой проводилась классическая аугментация.
Трехмерная печать и инновационный дизайн каркасов
Трехмерная печать, также называемая аддитивным производством, позволяет использовать различные материалы, включая металлы и полимеры, для создания трехмерных структур с определённой геометрии. Формирование 3D-конструкций достигается путем печати с помощью струйных, лазерных или экструзивных методов, используя для этого самые различные материалы. Печатаемые конструкции моделируются в программном обеспечение для автоматизированного проектирования (CAD), или же с использованием программ для обработки результатом компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Хотя ранее для каркасов в большинстве случаев применяли синтетические полимеры, в последнее время удалось добиться возможностей принтинга живых клеток в структуре каркасов, что усложнило процесс производства подобных конструкций, но улучшило их биологические свойства.
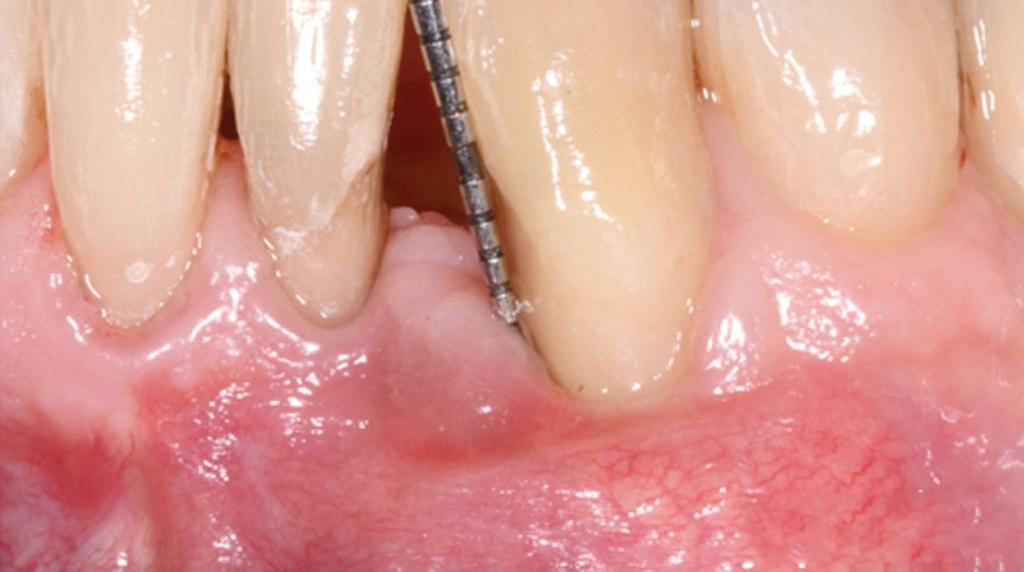
Синтетические полимеры, по типу поликапролактона (PCL) и поли-L-молочная кислоты (PLA), могут быть комбинированы с природными полимерами, по типу гидроксиапатита и β-трикальцийфосфата, таким образом удается добиться двухфазной природы биологический каркасов с учетом необходимых механических свойств и параметров биодеградации. Недавно были опубликованы результаты первичного исследования, в котором использовали трёхмерную напечатанную модель из PCL для восстановления большого пародонтального дефекта в сочетании с совместным использованием PDGF (фото 3-20).
Фото 3. Исходный вид клинической ситуации.
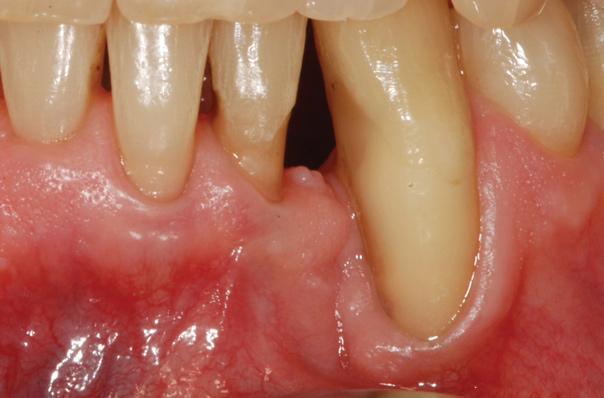
Фото 4. Трехмерная модель дефекта.
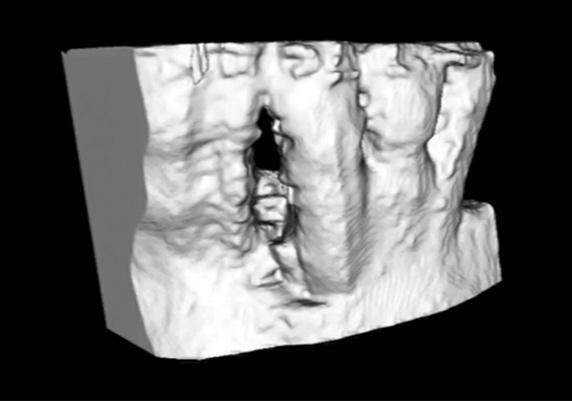
Фото 5. Вид смоделированного трехмерного CAD-каркаса.

Фото 6. Вид смоделированного трехмерного CAD-каркаса.

Фото 7. Вид смоделированного трехмерного CAD-каркаса.

Фото 8. Срез при подсадке каркаса в область дефекта.
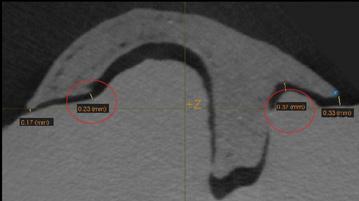
Фото 9. Срез при подсадке каркаса в область дефекта.
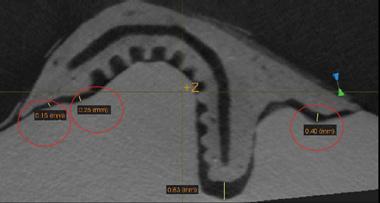
Фото 10. Срез при подсадке каркаса в область дефекта.
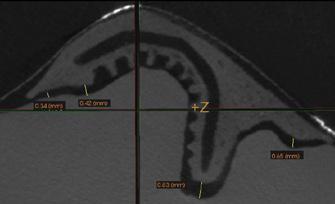
Фото 11. Схематическое изображение области аугментации.
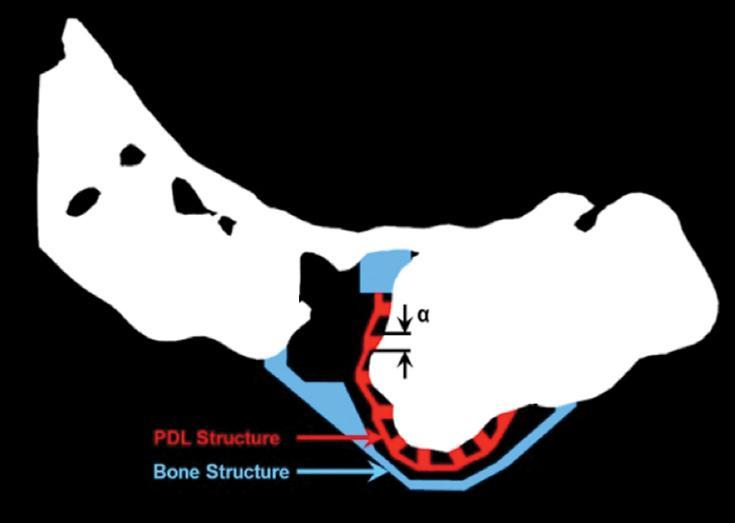
Фото 12. Вид модели после подсадки каркаса.

Фото 13. Клинический вид дефекта.
Фото 14. Установка матрицы каркаса.
Фото 15. Фиксация каркаса.
Фото 16. Установка каркаса.
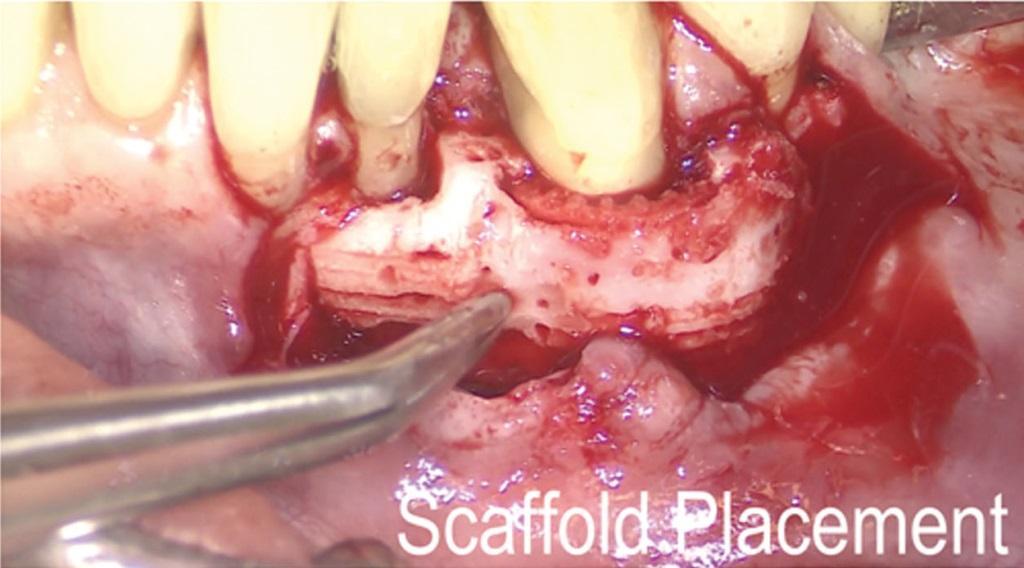
Фото 17. Ушивание области вмешательства.
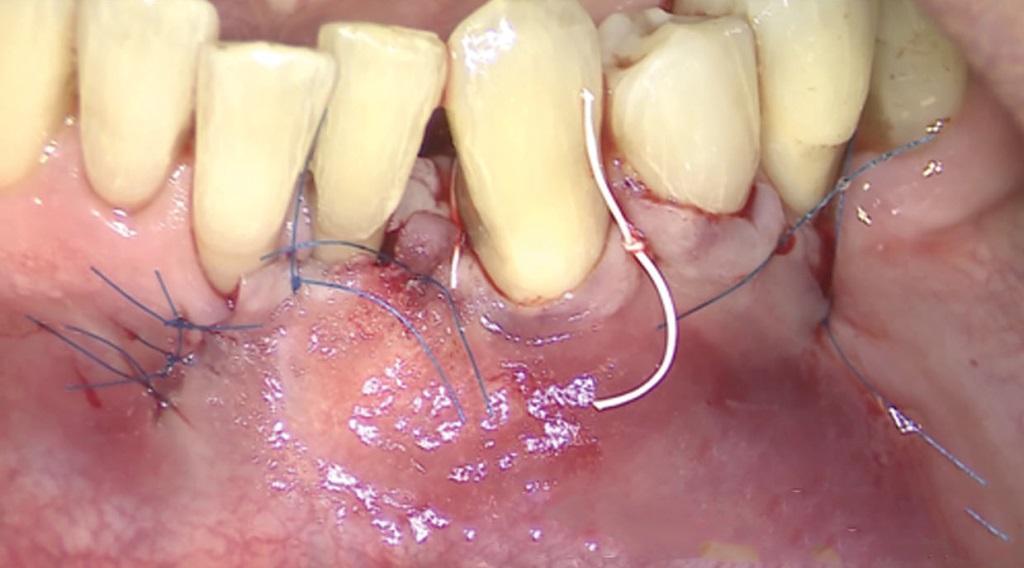
Фото 18. Вид через 2 месяца.
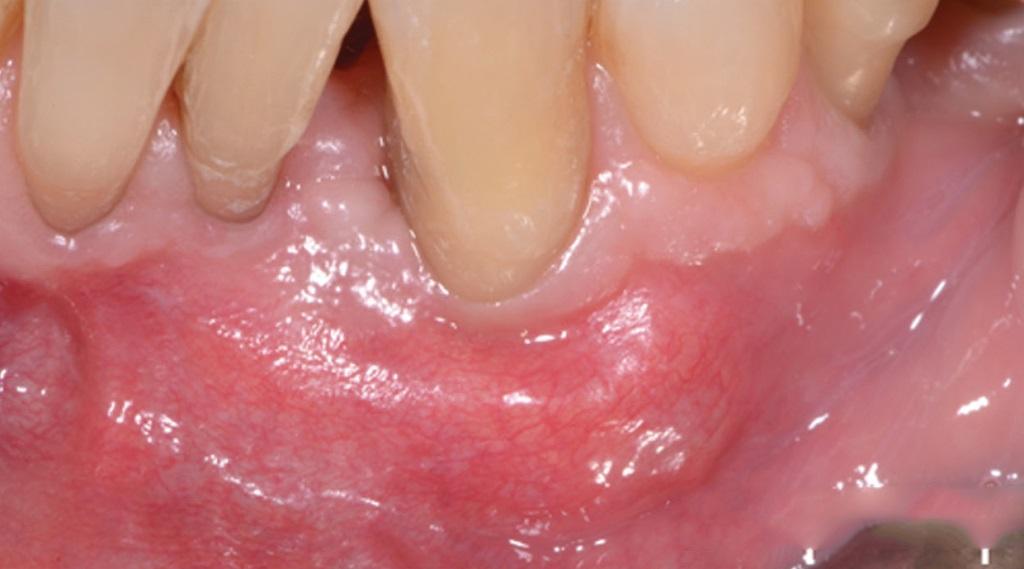
Фото 19. Вид через 6 месяцев.
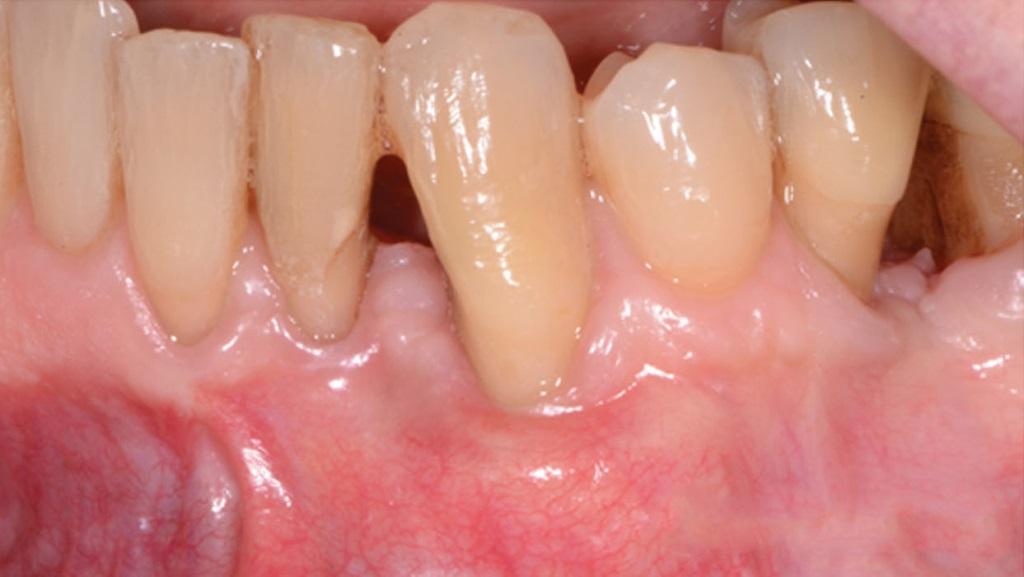
Фото 20. Вид через 1 год.
Каркас был изготовлен посредством селективного лазерного спекания, что позволило сплавить порошок в модель, на основе таковой сформированной CAD-программе по результатам КЛКТ-диагностики пациента. Подобный подходя являются многообещающим для трехмерной печати для индивидуальных архитектурных каркасов, которые могут быть адаптированы к конкретным индивидуальным условиям костного дефекта. В дополнение к возможности выбора различных материалов в ходе трехмерного принтинга могут быть воссозданы различные макро- и микроструктуры, которые позволяют направлять процесс регенерации. Формирование микроуглублений в структуре каркаса позволяет правильно спозиционировать положение будущей пародонтальной связки. Кроме того, благодаря разным параметрам пористости конструкции удается сформировать вокруг нее адекватную микроархитектуру костной ткани, корректируя процессы васкуляризации и биодеградации еще на этапах планирования вмешательства. Учитывая, что пародонт состоит из нескольких разных типов тканей, целесообразно в ходе трехмерной печали дифференцировать области будущего формирования костной ткани, и участки будущего восстановления непосредственного пародонтальной связки. Таким образом, используемые конструкции могут усложняться до дизайна двух- и трехфазных, предусматривающих наличие участков для восстановления цемента/дентина, а также связки и альвеолярной кости. При этом, каждая отдельная область каркаса может использоваться для репопуляции ее разными видами клеток, необходимых для регенерации разных типов тканей.
Будущие направления
За последнее десятилетие ученым удалось добиться значительного прорыва и успеха в биоинженерии пародонтальной регенерации с использованием различных биологической агентов, клеточной терапии, конструкций каркасов, полученным посредством трехмерного принтинга. Будущее состоит и внедрения всех этих технологий в клиническую практику, что позволит в значительной мере улучшить качество стоматологической помощи, предоставляемую пациентам. В определенной мере, мы уже сейчас можем утверждать, что будущее наступило!
Авторы:
Tobias Fretwurst, DDS, DMD
Lena Larsson, PhD
Shan Huey Yu, DDS
Sophia P. Pilipchuk, MS
Darnell Kaigler, DDS, MS, PhD
William V. Giannobile, DDS, DMSc
Пародонтит является хроническим заболеванием, которое провоцирует деструкцию альвеолярной кости, потерю пародонтального прикрепления, повышения уровня подвижности зуба и в конце концов – его потерю. Причиной патологии являются бактерии, колонизирующие поверхность зубов, которые у восприимчивых пациентов провоцируют воспаление мягких тканей и потерю поддерживающей костной ткани.

Современные биоинженерные подходы к регенерации пародонта
В последнее время области применения биоинженерии значительно расширились, формируя все новые возможности для реконструкции человеческих тканей. Цель пародонтальной регенерации состоит в том, чтобы восстановить поддерживающие структуры пародонта и стабилизировать их функцию. Современные тренды реконструкции пародонтальных дефектов включают применение мембран, каркасов, костных заменителей и основных принципов биологии. Регенерация тканей пародонта в наше время базируется на принципах направленной костной/тканевой регенерации (НКР/НТР), суть которой состоит в применении мембран для сепарации клеток, влияющих на формирование костных и мягких тканей. Такие биологические барьеры ограничивают проникновение быстро растущих клеток эпителия в структуру костного дефекта, таким образом создавая условия для формирования и репопуляции клеток пародонтальной связки. В последнее время для этой цели используются не только физические барьеры, но и определенные активные вещества, по типе антибиотиков и факторов роста.
В свою очередь, каркасы (скэффолды) обеспечивают механическую поддержку для улучшения процесса регенерации тканей и восстановления участков утраченной кости. Конфигурация каркаса должна быть адаптирована, чтобы не только поддерживать трехмерную структуру дефекта, но также должна характеризоваться набором и других свойств: определенные уровнем деградации, промоции остеогенных механизмов и механизмов ангиогенеза. Кроме того, материал скэффолда должен стимулировать пролиферацию и миграцию окружающих клеток для формирования новой ткани, которая бы ничем не отличалась от интактной кости.
Костные заменители являются примерами каркасов, которые часто используются в клинической практике. Они могут быть классифицированы на аутогенные (собран у того же пациента), аллогенные (собран от представителя того же вида), ксеногенные (собран от представителя другого вида) и синтетические/аллопластические. Каждый из этих видов характеризуется специфическими свойствами остеоиндукции, остеокондукции и остеогенеза. Их также можно использовать в качестве переносчиков стромальных и стволовых клеток, которые в последнее время являются предметом многочисленных исследований.
Важную роль в процессе регенерации принимают и биологические медиаторы, которые по сути являются молекулами с определённой биологической активностью. Примерами таковых являются факторы роста, стволовые клетки, генные агенты. Факторы роста прикрепляются к рецепторам на мембранах клеток и влияют на их функцию, индуцируя формирование тканей и регенерацию кости. Примерами факторов роста, которые используются при регенераторной терапии пародонта, являются дериват эмалевой матрицы (EMD), фактор роста тромбоцитов (PDGF), костные морфогенетические белки (BMP), фактор роста эндотелия сосудов (VEGF) и трансформирующий фактор роста бета (TGF-β). Факторы роста работают локально на участке их внесения, и таким образом способствуют формированию тканей. Клинические испытания продемонстрировали, что использование PDGF, фактора роста фибробластов (FGF) -2 и других факторов способствует оптимизации процесса регенерации.
Новые методы лечения: стволовые клетки и генная терапия
В настоящее время существует несколько ограничений, связанных с использованием биологи активных факторов для восстановления дефектов костной ткани. Эти ограничения включают короткий период полураспада факторов роста, ограниченный контроль над высвобождением и распределением белков, и потенциальное быстрое снижение концентрации белка по всей среде применения и вне ее границ. Генная терапия позволяет доставляться биологически активные факторы конкретно в область вмешательства и при этом увеличивать период их действия посредством генной модификации клеток; таким образом удается разрешить некоторые из вышеперечисленных ограничений использования факторов роста. Иными слова, генная терапия позволяет усилить действие факторов роста посредством клеточной экспрессии интересующего белка (например, PDGF, BMPs и VEGF) с использованием вектора, который доставляет ген конкретного белка в клетки и влияет на последующую клеточную активность. Эти влияния могут модифицировать процессы миграции клеток, их пролиферации, дифференциации и синтеза в течение длительного периода времени. В качестве векторов могут выступать аденоассоциированные вирусы, аденовирусы, бакуловирусы, плазмиды и ретровирусы. Эти векторы модифицируя действие морфогенетических белков, фактора роста фибробластов, факторов роста, полученных из тромбоцитов и факторов роста сосудистого эпителия, могут воздействовать на конкретные клетки мишени – цементобласты, клетки эндотелия, остеобласты и клетки пародонтальной связки. Доставка данных векторов может проводится посредством трехмерного биопринтинга, непосредственно в область вмешательства, в структуре биологического каркаса и системно через кровоток. BMP и VEGF являются двумя из наиболее исследованных факторов, которые проявляются потенциал в процессе заживления и регенерации дефектных участков костной ткани. Использование аденовирус-опосредованной системы доставки генов для BMP-7 на поверхность титана способствует более динамичной дифференцировке и миграции костных клеток.
Клеточная терапия предусматривает использование новых клеток в структуре костного дефекта для стимуляции процесса регенерации. Такими клетками могут выступать соматические или стволовые аналоги. Соматические клетки получают из внутренних органов человека, кожи, костей, крови и соединительной ткани, поэтому данные клетки не характеризуются возможностью самовосстановления и значительным потенциалом к дифференциации. Стволовые клетки в свою очередь, наоборот, владея всем вышеперечисленным более активно способствуют процессу регенерации. Их получают из костного мозга, жировой ткани, пульпы зуба пульпу или пародонтальной связки. Недавние исследования доказали возможность получения плюрипотентных стволовых клеток (iPSCs), а также специализированных клеток для восстановления кости (также называемых ixmyelocel-T) и клеток, полученных из надкостницы, для индукции регенерации тканей. Анализ клеток ixmyelocel-T в ходе рандомизированного контролируемого клинического исследования, в котором проводили процессу синус-лифта, подтвердил эффективность их применения. Ixmyelocel-T получают из обогащенных CD90 + и CD14 + клеток костного мозга, которые обладают уникальной способностью к экспрессии маркеров для восстановления и регенерации тканей. В исследовании в двух группах пациентов проводилась субантральная аугментация, но в одной группе в структуре бета-трикальций фосфатного скэффолда использовали еще и стволовые клетки, а в другой – лишь сам биологический каркас. Через четыре месяца данные гистологического исследования и КЛКТ-анализа подтвердили лучшее качестве костной ткани, полученное в ходе регенерации с использованием индуцирующих клеток (фото 1-2). Таким образом удалось подтвердить, что использование сигнальных агентов способствует оптимизации процесса регенерации тканей через специфическую доставку стволовых клеток в область дефекта.
Фото 1. Трехмерная реконструкция гайморовой пазухи с маркировкой области аугментации в контрольной группе.

Фото 2. Трехмерная реконструкция гайморовой пазухи с маркировкой области аугментации в группе использования стволовых клеток. Данные микроКТ образцов биопсии свидетельствуют о более высоком уровне минерализации в группе использования стволовых клеток по сравнению с группой, в которой проводилась классическая аугментация.

Трехмерная печать и инновационный дизайн каркасов
Трехмерная печать, также называемая аддитивным производством, позволяет использовать различные материалы, включая металлы и полимеры, для создания трехмерных структур с определённой геометрии. Формирование 3D-конструкций достигается путем печати с помощью струйных, лазерных или экструзивных методов, используя для этого самые различные материалы. Печатаемые конструкции моделируются в программном обеспечение для автоматизированного проектирования (CAD), или же с использованием программ для обработки результатом компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Хотя ранее для каркасов в большинстве случаев применяли синтетические полимеры, в последнее время удалось добиться возможностей принтинга живых клеток в структуре каркасов, что усложнило процесс производства подобных конструкций, но улучшило их биологические свойства.
Синтетические полимеры, по типу поликапролактона (PCL) и поли-L-молочная кислоты (PLA), могут быть комбинированы с природными полимерами, по типу гидроксиапатита и β-трикальцийфосфата, таким образом удается добиться двухфазной природы биологический каркасов с учетом необходимых механических свойств и параметров биодеградации. Недавно были опубликованы результаты первичного исследования, в котором использовали трёхмерную напечатанную модель из PCL для восстановления большого пародонтального дефекта в сочетании с совместным использованием PDGF (фото 3-20).
Фото 3. Исходный вид клинической ситуации.

Фото 4. Трехмерная модель дефекта.

Фото 5. Вид смоделированного трехмерного CAD-каркаса.

Фото 6. Вид смоделированного трехмерного CAD-каркаса.

Фото 7. Вид смоделированного трехмерного CAD-каркаса.

Фото 8. Срез при подсадке каркаса в область дефекта.

Фото 9. Срез при подсадке каркаса в область дефекта.

Фото 10. Срез при подсадке каркаса в область дефекта.

Фото 11. Схематическое изображение области аугментации.

Фото 12. Вид модели после подсадки каркаса.

Фото 13. Клинический вид дефекта.

Фото 14. Установка матрицы каркаса.

Фото 15. Фиксация каркаса.

Фото 16. Установка каркаса.

Фото 17. Ушивание области вмешательства.

Фото 18. Вид через 2 месяца.

Фото 19. Вид через 6 месяцев.

Фото 20. Вид через 1 год.

Каркас был изготовлен посредством селективного лазерного спекания, что позволило сплавить порошок в модель, на основе таковой сформированной CAD-программе по результатам КЛКТ-диагностики пациента. Подобный подходя являются многообещающим для трехмерной печати для индивидуальных архитектурных каркасов, которые могут быть адаптированы к конкретным индивидуальным условиям костного дефекта. В дополнение к возможности выбора различных материалов в ходе трехмерного принтинга могут быть воссозданы различные макро- и микроструктуры, которые позволяют направлять процесс регенерации. Формирование микроуглублений в структуре каркаса позволяет правильно спозиционировать положение будущей пародонтальной связки. Кроме того, благодаря разным параметрам пористости конструкции удается сформировать вокруг нее адекватную микроархитектуру костной ткани, корректируя процессы васкуляризации и биодеградации еще на этапах планирования вмешательства. Учитывая, что пародонт состоит из нескольких разных типов тканей, целесообразно в ходе трехмерной печали дифференцировать области будущего формирования костной ткани, и участки будущего восстановления непосредственного пародонтальной связки. Таким образом, используемые конструкции могут усложняться до дизайна двух- и трехфазных, предусматривающих наличие участков для восстановления цемента/дентина, а также связки и альвеолярной кости. При этом, каждая отдельная область каркаса может использоваться для репопуляции ее разными видами клеток, необходимых для регенерации разных типов тканей.
Будущие направления
За последнее десятилетие ученым удалось добиться значительного прорыва и успеха в биоинженерии пародонтальной регенерации с использованием различных биологической агентов, клеточной терапии, конструкций каркасов, полученным посредством трехмерного принтинга. Будущее состоит и внедрения всех этих технологий в клиническую практику, что позволит в значительной мере улучшить качество стоматологической помощи, предоставляемую пациентам. В определенной мере, мы уже сейчас можем утверждать, что будущее наступило!
Авторы:
Tobias Fretwurst, DDS, DMD
Lena Larsson, PhD
Shan Huey Yu, DDS
Sophia P. Pilipchuk, MS
Darnell Kaigler, DDS, MS, PhD
William V. Giannobile, DDS, DMSc
































































































































































0 комментариев