Рецессия десен представляет собой апикальную миграцию десневого края, сопровождаемую обнажением поверхности корня зуба. При данной патологии снижаются параметры ширины прикрепленной десны, а также уменьшается уровень глубины зубодесневой борозды с вестибулярной стороны.
В представленном клиническом случае продемонстрировали хирургическую технику закрытия участков рецессии десен посредством слоя надкостницы, сформированного в форме отсепарированного лоскута на ножке.
Клинический случай
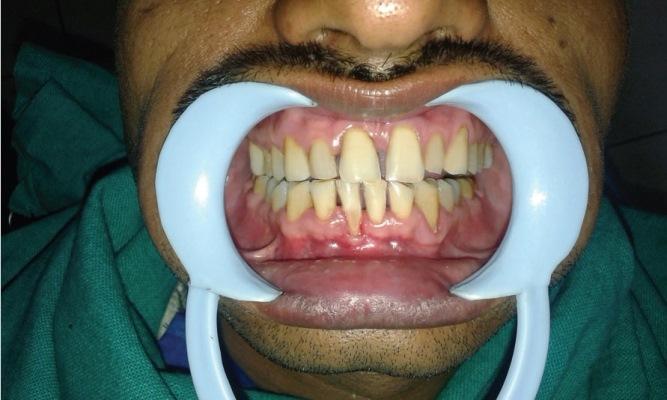
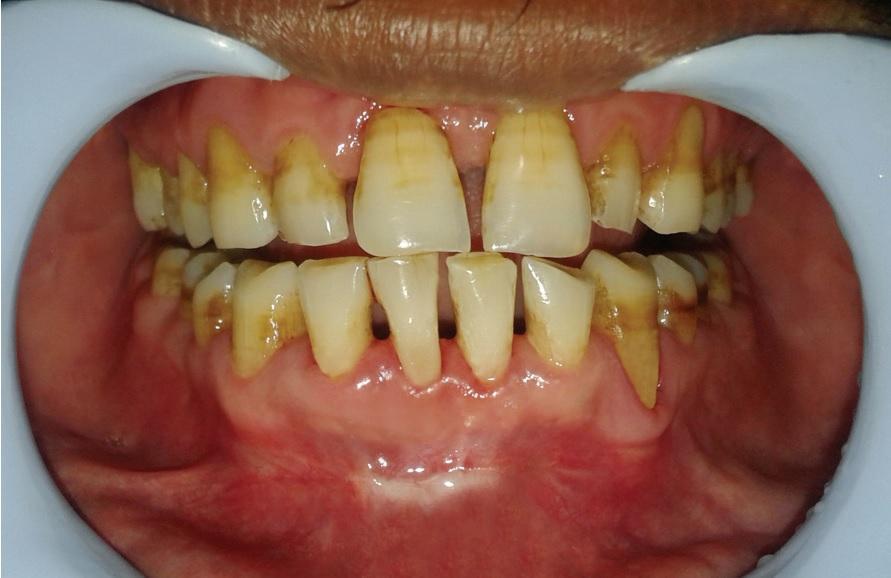
32-летний пациент обратился за помощью на кафедру пародонтологии с основной жалобой на рецессию десен во фронтальном участке нижней челюсти (фото 1). При клиническом осмотре в области правого центрального резца была диагностирована рецессия десен 4 миллиметра в ширину и 5 мм в глубину (2 тип рецессии по Миллеру). При этом проблемный зуб не демонстрировал признаков патологической подвижности, а пациент аргументировал возникновение поражения как результат травматического повреждения зубной щеткой, вследствие чего в проблемном участке также наблюдался дефицит ширины прикрепленных десен. Тщательный анализ результатов обследования общесоматического состояния, клинического осмотра и рутинных лабораторных исследований крови констатировал отсутствие каких-либо сопутствующих патологий, что позволило предположить, что у пациента отсутствуют какие-либо противопоказания к проведению пародонтальной хирургии. Пациент прошел через первую фазу комплексного лечения, а последующее оперативное вмешательство было запланировано через 3 недели после проведения полной гигиенической чистки. Больному также было предписано использование жесткой ночной каппы для профилактики брукзисма и сопутствующих ему функциональных нарушений
Фото 1: Вид перед вмешательством.
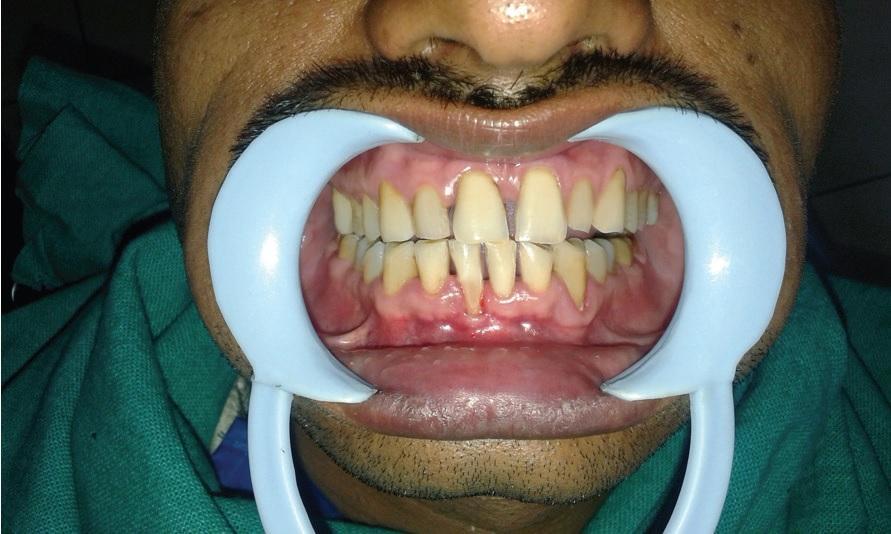
Фото 2: II класс рецессии по Миллеру: ширина дефекта 4 мм.
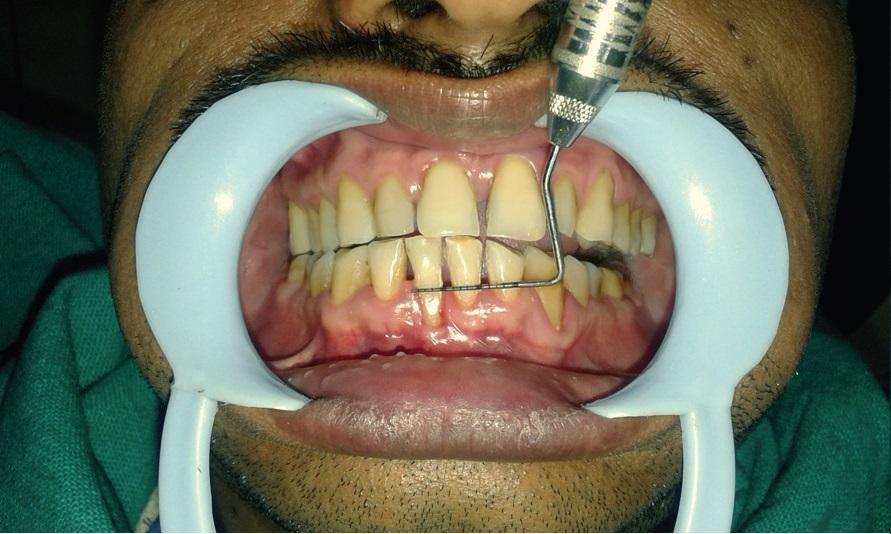
Фото 3: II класс рецессии по Миллеру: глубина дефекта 5 мм.
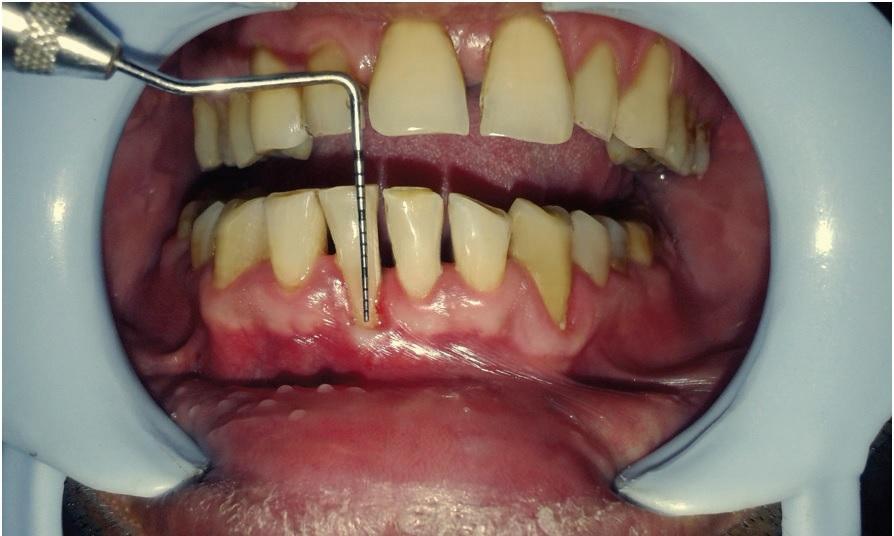
После обработки кожи лица 10% раствором бетадина, а полости рта 10 мл раствором 0,2% хлоргексидина в течение 1 минуты была произведена двусторонняя блокада подбородочного нерва посредством применения 2% лидокаина с концентрацией адреналина 1:80000. После этого с использованием 15 размера лезвия Bart Parker произвели горизонтальный разрез на уровне мукогингивальной границы от левого до правого клыка нижней челюсти, стараясь минимально повредить при этом область прикрепленных десен. Расщепленный лоскут отсепарировали посредством рассечения мышечных волокон и надлежащих тканей от слоя периоста. В реципиентном участке провели апикальное расширение десневой борозды путем расщепления переднего слоя десны до уровня вестибулярного разреза, сформировав, таким образом, своеобразный туннель (фото 4). Для этой процедуры использовали также 15 BP лезвие. Обратный косой разрез был произведен через всю толщу мягких тканей по краю участка рецессии.
Фото 4: Формирование туннеля
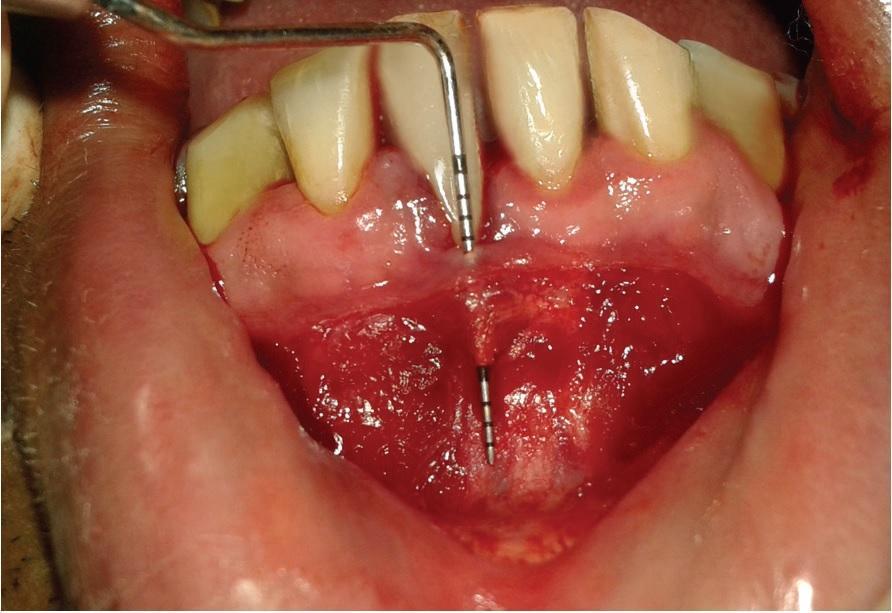
На уровне мукогингивальной границы провели сепарацию полоски периоста, преднамеренно сформировав фенестрацию и обнажив участок кости, но при этом сохранив связь лоскута с костью и оставшейся частью надкостницы (фото 5). Таким образом, был отсепарирован своеобразный лоскут на ножке. Очистку обнаженной поверхности корня проводили с использованием универсальной кюреты Columbia #2R-2L (Hu-Friedy), параллельно обрабатывая ее раствором тетрациклина гидрохлорида концентрацией 100 мг / мл в течение 3 минут. После очистки периостальный лоскут на ножке спозиционировали вертикально, закрывая область рецессии, и перемещая его через сформированный туннель (фото 6). Лоскут пришили к участку реципиентной области, а вестибулярную часть десен зафиксировали апикальнее к тканям надкостницы на уровне ятрогенно сформированной фенестрации с помощью рассасывающихся швов 5-0 (Vicryl, Ethicon) (фото 7).
Фото 5: Периостальный лоскут на ножке, сформированный посредством частичной фенестрации.
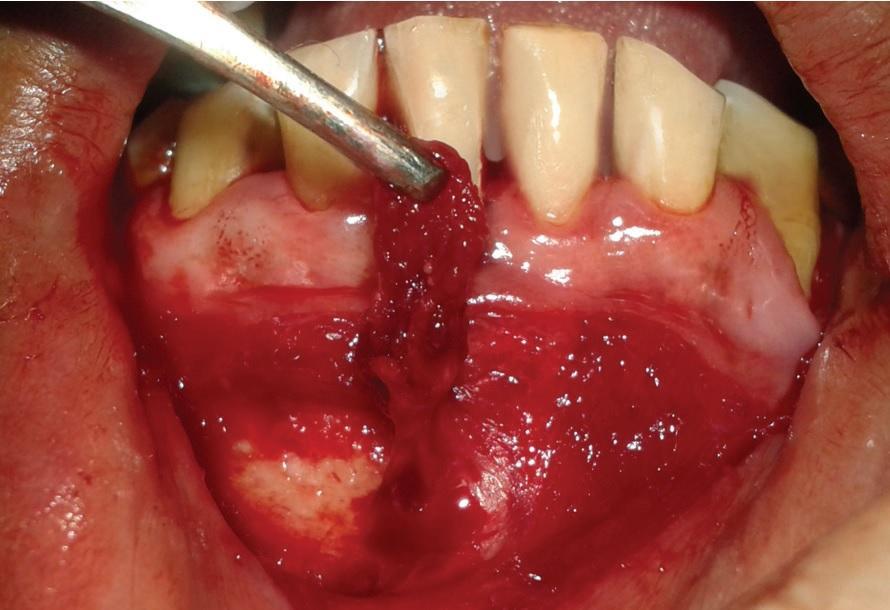
Фото 6: Периостальный лоскут на ножке, спозиционированный в область рецессии через сформированный туннель.
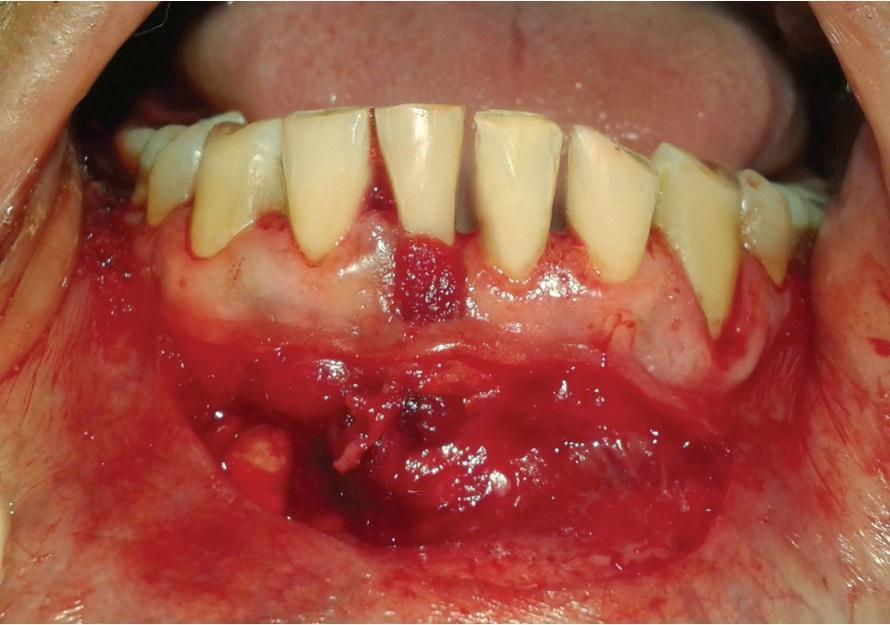
Фото 7: Ушивание области вмешательства с помощью рассасывающихся швов 5-0.
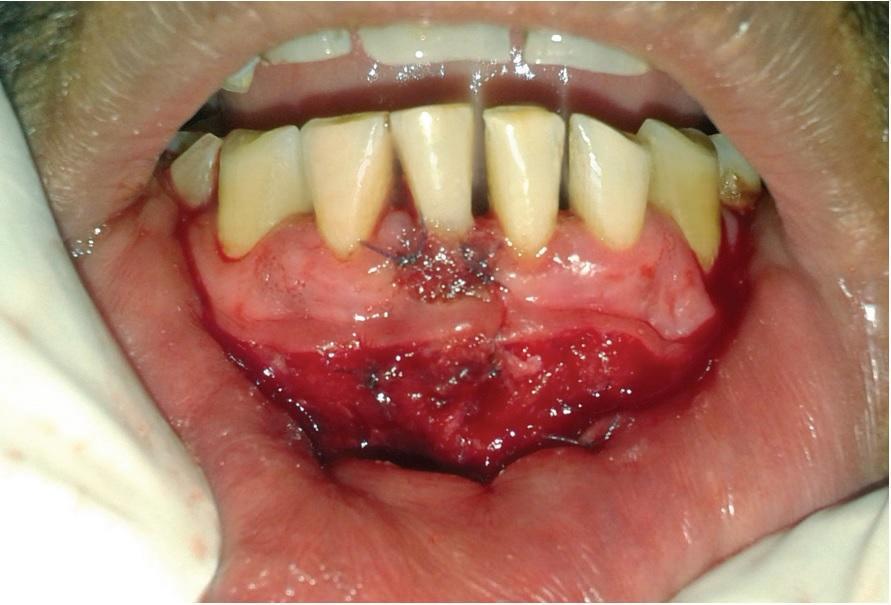
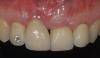
После этапа ушивания на область раны нанесли пародонтальную повязку (Coe-Pak; GC America Inc.), а пациенту предписали прием 500 мг амоксициллина, 500 мг парацетамола + 100 мг ацеклофенака и пробиотиков на протяжении 5 дней. Также было рекомендовано удержаться от чистки зубов в области хирургического вмешательства хотя бы первые две недели, а с целью гигиены полости рта использовать 0,2% раствор хлоргексидина два раза в день на протяжении 4 недель. Пародонтальную повязку Coe-Pak удалили через 10 дней после вмешательства, заживление раны проходило без осложнений с минимальным послеоперационным дискомфортом. Через 6 месяцев было зарегистрировано достаточное покрытие области рецессии восстановлеными мягкими тканями, при котором глубина пародонтального зондирования была минимальной, а область бывшего дефекта демонстрировала отличные эстетические результаты лечения (фото 8).
Фото 8: Вид области вмешательства через 6 месяцев после вмешательства.
Обсуждение
Хирургическое вмешательство при рецессии десен нацелено на то, чтобы снизить уровень чувствительности поверхности корня, минимизировать риск возникновения кариеса, увеличить площадь прикрепленной десны, а также улучшить эстетические параметры улыбки в проблемной области. Miller в 1987 году определил адекватное мягкотканное покрытие поверхности корня, как таковое, при котором край профиля десен покрывает участок цементно-эмалевой границы зуба, глубина зубодесневой борозды не превышает 2 мм, мягкие ткани характеризуются соответствующей силой прикрепления к структуре зуба, а при зондировании не возникает симптомов кровотечения. Wennström и Zucchelli (1996) в свою очередь установили, что восстановление или повышение уровня десневого покрытия хотя бы на миллиметр уже следует считать эффективным, но большинство доступных на сегодня методов пародонтальной хирургии не обеспечивают достаточных критериев прогнозируемости и успешности подобных манипуляций. Надкостница представляет собой хорошо васкуляризированную ткань, состоящую из 2-х слоев: внутреннего, содержащего многочисленные остеобласты и клетки-предшественники костной ткани, и наружного волокнистого, состоящего из плотных коллагеновых волокон и фибробластов. Кроме того, в результате исследований было установлено, что клетки периоста способны выделять фактор роста эндотелия сосудов, стимулируя, таким образом, процесс ангиогенеза. Таким образом, периост представляет собой некий кладезь для регенерации ран, обеспечивающий инициацию и прогрессирование процессов фиброгенеза и остеогенеза. Кроме того, слой надкостницы также играет роль своеобразного плацдарма для регенерации нервов, отвечающих за функциональность вышележащих тканей десны, слизистой оболочки или трансплантата.
Заживление ран после мукогингивальных операций зависит от полноценности формирования кровяного сгустка, реваскуляризации и восстановления необходимого уровня кровоснабжения. Поэтому логично, что васкуляризированный трансплантат обеспечивает лучшие результаты лечения, чем таковой без надлежащей сосудистой поддержки, следовательно, надкостница является наиболее подходящим биологическим полем для формирования лоскута для восстановления покрытия обнаженных поверхностей корней. Кроме того, достаточный уровень васкуляризации периоста минимизирует риск возникновения некроза тканей трансплантата.
Rajpal и Shah раннее уже сообщали об успешности использования перистального лоскута на ножке для восстановления мягкотканного покрытия корня в клиническом случае II класса рецессии по Миллеру. Результат лечения, полученный в вышеописанном клиническом случае, аналогичен полученному Rajpal и Shah. Кроме того, Mahajan сообщал даже об успешности лечения многочисленных участков рецессии с использованием васкуляризированных лоскутов, сформированных из надкостницы. Регенеративный потенциал надкостницы, в свою очередь, был детально изучен целым рядом исследователей: Lekovic и Verma успешно использовали периост в качестве барьерной мембраны для лечения 2 типа фуркационных дефектов корней, а Kumar сообщил о более эффективном процессе регенерации с использованием аллопластического трансплантата и надкостницы в качестве аналогичного покрытия. Singhal даже доказал, что использование периостального лоскута на ножке для выполнения внутрикостных дефектов, уменьшает объем таковых на 48,88%, что было зарегистрировано через 6 месяцев после проведения пародонтального вмешательства.
Использование периостального лоскута на ножке, как правило, не провоцирует возникновения какого-либо дополнительного послеоперационного дискомфорта у пациента, хотя в практике были зафиксированы случаи, когда формировался чрезмерный отек или видимые экхимозы. Подобных осложнений можно избежать при бережном обращении с тканями, посредством минимизации времени оперативного вмешательства, избегая чрезмерной сепарации лоскута, и обеспечивая надлежащий уровень гемостаза перед процедурой ушивания.
Преимущества использования периостального лоскута на ножке состоят в следующих аспектах: восстановления оптимального уровня глубины зубодесневой борозды и мягкотканного покрытия корня можно добиться выполнением лишь одной процедуры; травмирование лишь смежной области периоста обеспечивает целостность отдаленных анатомических структур, что, таким образом, минимизирует послеоперационный дискомфорт и риск возникновения осложнений; возможность получения достаточного количества ткани трансплантата, смежной с участком сформированного дефекта; адекватный уровень кровоснабжения лоскута и минимальный риск возможного инфицирования, возникновения некроза или отторжения трансплантата; возможность обеспечения максимальной удовлетворенности пациента результатами лечения.
Таким образом, предложенный метод использования периостального лоскута на ножке для восстановления мягкотканного покрытия поверхности корней обеспечивает успешный и прогнозируемый альтернативный клинический подход к лечению локализованных рецессий десен при недостаточной вестибулярной глубине зубодесневой борозды. Недостатки данной техники связаны лишь с тем, что она может быть использована лишь для лечения рецессии одиночных зубов и требует высокого профессионального уровня хирургического мастерства.
Авторы: Shubham Kumar, Krishna Kumar Gupta, Rahul Agrawal, Pratima Srivastava, Shalabh Soni (Индия)
Рецессия десен представляет собой апикальную миграцию десневого края, сопровождаемую обнажением поверхности корня зуба. При данной патологии снижаются параметры ширины прикрепленной десны, а также уменьшается уровень глубины зубодесневой борозды с вестибулярной стороны.

В представленном клиническом случае продемонстрировали хирургическую технику закрытия участков рецессии десен посредством слоя надкостницы, сформированного в форме отсепарированного лоскута на ножке.
Клинический случай
32-летний пациент обратился за помощью на кафедру пародонтологии с основной жалобой на рецессию десен во фронтальном участке нижней челюсти (фото 1). При клиническом осмотре в области правого центрального резца была диагностирована рецессия десен 4 миллиметра в ширину и 5 мм в глубину (2 тип рецессии по Миллеру). При этом проблемный зуб не демонстрировал признаков патологической подвижности, а пациент аргументировал возникновение поражения как результат травматического повреждения зубной щеткой, вследствие чего в проблемном участке также наблюдался дефицит ширины прикрепленных десен. Тщательный анализ результатов обследования общесоматического состояния, клинического осмотра и рутинных лабораторных исследований крови констатировал отсутствие каких-либо сопутствующих патологий, что позволило предположить, что у пациента отсутствуют какие-либо противопоказания к проведению пародонтальной хирургии. Пациент прошел через первую фазу комплексного лечения, а последующее оперативное вмешательство было запланировано через 3 недели после проведения полной гигиенической чистки. Больному также было предписано использование жесткой ночной каппы для профилактики брукзисма и сопутствующих ему функциональных нарушений
Фото 1: Вид перед вмешательством.

Фото 2: II класс рецессии по Миллеру: ширина дефекта 4 мм.

Фото 3: II класс рецессии по Миллеру: глубина дефекта 5 мм.

После обработки кожи лица 10% раствором бетадина, а полости рта 10 мл раствором 0,2% хлоргексидина в течение 1 минуты была произведена двусторонняя блокада подбородочного нерва посредством применения 2% лидокаина с концентрацией адреналина 1:80000. После этого с использованием 15 размера лезвия Bart Parker произвели горизонтальный разрез на уровне мукогингивальной границы от левого до правого клыка нижней челюсти, стараясь минимально повредить при этом область прикрепленных десен. Расщепленный лоскут отсепарировали посредством рассечения мышечных волокон и надлежащих тканей от слоя периоста. В реципиентном участке провели апикальное расширение десневой борозды путем расщепления переднего слоя десны до уровня вестибулярного разреза, сформировав, таким образом, своеобразный туннель (фото 4). Для этой процедуры использовали также 15 BP лезвие. Обратный косой разрез был произведен через всю толщу мягких тканей по краю участка рецессии.
Фото 4: Формирование туннеля

На уровне мукогингивальной границы провели сепарацию полоски периоста, преднамеренно сформировав фенестрацию и обнажив участок кости, но при этом сохранив связь лоскута с костью и оставшейся частью надкостницы (фото 5). Таким образом, был отсепарирован своеобразный лоскут на ножке. Очистку обнаженной поверхности корня проводили с использованием универсальной кюреты Columbia #2R-2L (Hu-Friedy), параллельно обрабатывая ее раствором тетрациклина гидрохлорида концентрацией 100 мг / мл в течение 3 минут. После очистки периостальный лоскут на ножке спозиционировали вертикально, закрывая область рецессии, и перемещая его через сформированный туннель (фото 6). Лоскут пришили к участку реципиентной области, а вестибулярную часть десен зафиксировали апикальнее к тканям надкостницы на уровне ятрогенно сформированной фенестрации с помощью рассасывающихся швов 5-0 (Vicryl, Ethicon) (фото 7).
Фото 5: Периостальный лоскут на ножке, сформированный посредством частичной фенестрации.

Фото 6: Периостальный лоскут на ножке, спозиционированный в область рецессии через сформированный туннель.

Фото 7: Ушивание области вмешательства с помощью рассасывающихся швов 5-0.

После этапа ушивания на область раны нанесли пародонтальную повязку (Coe-Pak; GC America Inc.), а пациенту предписали прием 500 мг амоксициллина, 500 мг парацетамола + 100 мг ацеклофенака и пробиотиков на протяжении 5 дней. Также было рекомендовано удержаться от чистки зубов в области хирургического вмешательства хотя бы первые две недели, а с целью гигиены полости рта использовать 0,2% раствор хлоргексидина два раза в день на протяжении 4 недель. Пародонтальную повязку Coe-Pak удалили через 10 дней после вмешательства, заживление раны проходило без осложнений с минимальным послеоперационным дискомфортом. Через 6 месяцев было зарегистрировано достаточное покрытие области рецессии восстановлеными мягкими тканями, при котором глубина пародонтального зондирования была минимальной, а область бывшего дефекта демонстрировала отличные эстетические результаты лечения (фото 8).
Фото 8: Вид области вмешательства через 6 месяцев после вмешательства.

Обсуждение
Хирургическое вмешательство при рецессии десен нацелено на то, чтобы снизить уровень чувствительности поверхности корня, минимизировать риск возникновения кариеса, увеличить площадь прикрепленной десны, а также улучшить эстетические параметры улыбки в проблемной области. Miller в 1987 году определил адекватное мягкотканное покрытие поверхности корня, как таковое, при котором край профиля десен покрывает участок цементно-эмалевой границы зуба, глубина зубодесневой борозды не превышает 2 мм, мягкие ткани характеризуются соответствующей силой прикрепления к структуре зуба, а при зондировании не возникает симптомов кровотечения. Wennström и Zucchelli (1996) в свою очередь установили, что восстановление или повышение уровня десневого покрытия хотя бы на миллиметр уже следует считать эффективным, но большинство доступных на сегодня методов пародонтальной хирургии не обеспечивают достаточных критериев прогнозируемости и успешности подобных манипуляций. Надкостница представляет собой хорошо васкуляризированную ткань, состоящую из 2-х слоев: внутреннего, содержащего многочисленные остеобласты и клетки-предшественники костной ткани, и наружного волокнистого, состоящего из плотных коллагеновых волокон и фибробластов. Кроме того, в результате исследований было установлено, что клетки периоста способны выделять фактор роста эндотелия сосудов, стимулируя, таким образом, процесс ангиогенеза. Таким образом, периост представляет собой некий кладезь для регенерации ран, обеспечивающий инициацию и прогрессирование процессов фиброгенеза и остеогенеза. Кроме того, слой надкостницы также играет роль своеобразного плацдарма для регенерации нервов, отвечающих за функциональность вышележащих тканей десны, слизистой оболочки или трансплантата.
Заживление ран после мукогингивальных операций зависит от полноценности формирования кровяного сгустка, реваскуляризации и восстановления необходимого уровня кровоснабжения. Поэтому логично, что васкуляризированный трансплантат обеспечивает лучшие результаты лечения, чем таковой без надлежащей сосудистой поддержки, следовательно, надкостница является наиболее подходящим биологическим полем для формирования лоскута для восстановления покрытия обнаженных поверхностей корней. Кроме того, достаточный уровень васкуляризации периоста минимизирует риск возникновения некроза тканей трансплантата.
Rajpal и Shah раннее уже сообщали об успешности использования перистального лоскута на ножке для восстановления мягкотканного покрытия корня в клиническом случае II класса рецессии по Миллеру. Результат лечения, полученный в вышеописанном клиническом случае, аналогичен полученному Rajpal и Shah. Кроме того, Mahajan сообщал даже об успешности лечения многочисленных участков рецессии с использованием васкуляризированных лоскутов, сформированных из надкостницы. Регенеративный потенциал надкостницы, в свою очередь, был детально изучен целым рядом исследователей: Lekovic и Verma успешно использовали периост в качестве барьерной мембраны для лечения 2 типа фуркационных дефектов корней, а Kumar сообщил о более эффективном процессе регенерации с использованием аллопластического трансплантата и надкостницы в качестве аналогичного покрытия. Singhal даже доказал, что использование периостального лоскута на ножке для выполнения внутрикостных дефектов, уменьшает объем таковых на 48,88%, что было зарегистрировано через 6 месяцев после проведения пародонтального вмешательства.
Использование периостального лоскута на ножке, как правило, не провоцирует возникновения какого-либо дополнительного послеоперационного дискомфорта у пациента, хотя в практике были зафиксированы случаи, когда формировался чрезмерный отек или видимые экхимозы. Подобных осложнений можно избежать при бережном обращении с тканями, посредством минимизации времени оперативного вмешательства, избегая чрезмерной сепарации лоскута, и обеспечивая надлежащий уровень гемостаза перед процедурой ушивания.
Преимущества использования периостального лоскута на ножке состоят в следующих аспектах: восстановления оптимального уровня глубины зубодесневой борозды и мягкотканного покрытия корня можно добиться выполнением лишь одной процедуры; травмирование лишь смежной области периоста обеспечивает целостность отдаленных анатомических структур, что, таким образом, минимизирует послеоперационный дискомфорт и риск возникновения осложнений; возможность получения достаточного количества ткани трансплантата, смежной с участком сформированного дефекта; адекватный уровень кровоснабжения лоскута и минимальный риск возможного инфицирования, возникновения некроза или отторжения трансплантата; возможность обеспечения максимальной удовлетворенности пациента результатами лечения.
Таким образом, предложенный метод использования периостального лоскута на ножке для восстановления мягкотканного покрытия поверхности корней обеспечивает успешный и прогнозируемый альтернативный клинический подход к лечению локализованных рецессий десен при недостаточной вестибулярной глубине зубодесневой борозды. Недостатки данной техники связаны лишь с тем, что она может быть использована лишь для лечения рецессии одиночных зубов и требует высокого профессионального уровня хирургического мастерства.
Авторы: Shubham Kumar, Krishna Kumar Gupta, Rahul Agrawal, Pratima Srivastava, Shalabh Soni (Индия)






























































































































































0 комментариев