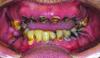
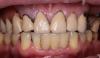
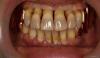
Первоначально пациентка была обследована у врача-ортопеда Harry Randel, затем у пародотолога Robert Levine. 65-летняя некурящая женщина по показателям соматического здоровья относилась к 3 классу классификации, предложенной Американским сообществом анестезиологов: у нее наблюдались ощущения тревоги/депрессии, симптомы остеоартрита, фибромиалгии, гипотиреоза, а в анамнезе – мышечно-лицевые болевые дисфункции (фото 1-3).
Фото 1
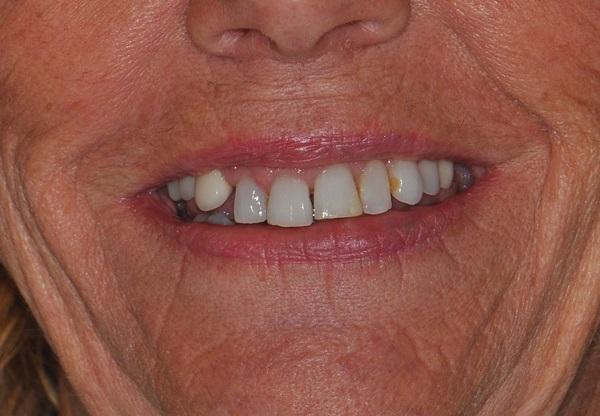
В нашей клинике дополнительно была обсуждена возможность реабилитации при помощи гибридных реставраций по концепции Straumann Pro Arch, которая предусматривает наклон дистальных имплантатов с целью ухода от таких анатомических структур как дно гайморовой пазухи и ментальные отверстия. Данная концепция лечения минимизирует количество необходимых хирургических вмешательств, а также помогает максимально сократить количество используемых имплантатов, требуемых для поддержки несъемной гибридной конструкции. Уровень линии губ имел среднюю или максимальную высоту в состоянии улыбки с учетом имеющейся двухуровневой нарушенной окклюзионной плоскости. В области верхних и нижних зубов также наблюдался феномен суперпрорезывания (FDI: № 12, 11, 21, 22 и № 41-43, США: № 7-10 и № 25-27), который провоцировал при этом глубокое перекрытие на 6 мм (фото 2).
Фото 2
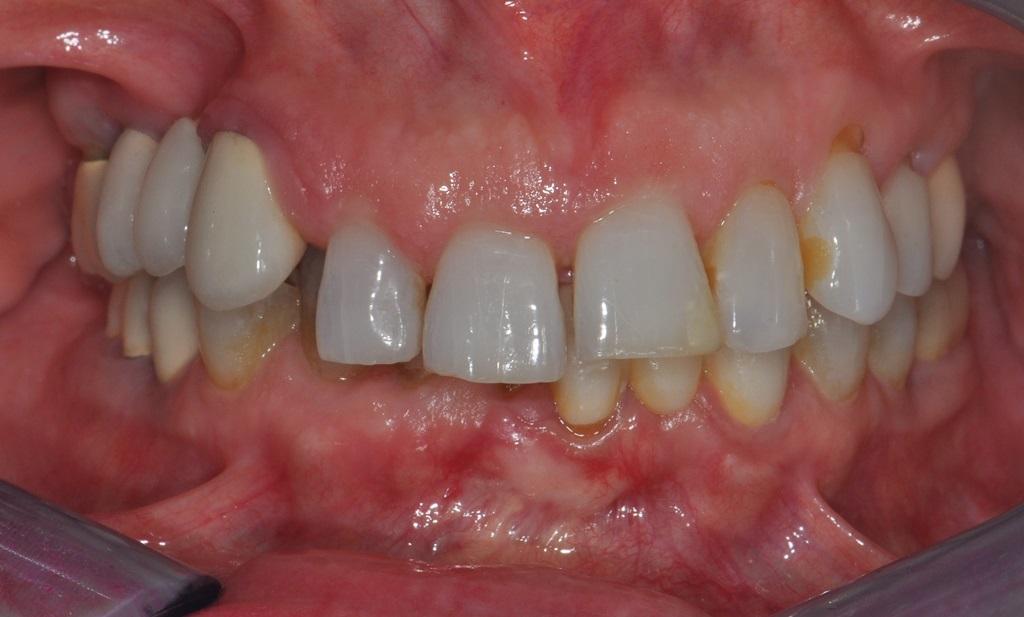
Первый класс соотношения клыков был зарегистрирован при 6 мм перекрытия и 6 мм глубокого прикуса. Также из-за приема соответствующих препаратов у пациентки был отмечен синдром сухого рта, который, очевидно, и стал причиной прогрессирования рецидивирующего кариеса. Глубина пародонтального зондирования на верхней челюсти варьировала в диапазоне от 4 до 7 мм, а на нижней – от 4 до 6 мм, при этом в ходе зондирования было отмечено умеренное или тяжелое кровотечение. В области зуба № 6 (FDI: № 13) клинически была отмечена вертикальная трещина, а в области всех верхних зубов – подвижность в пределах 2-3 градусов (№3, 7-13, 20-26 и 29 (FDI: # 16, 12, 11, 21-25, 31- 35, 41-42 и 45). Со слов пациентки, она всегда имела проблемы с деснами.
В результате клинического осмотра был поставлен следующий диагноз: генерализированный пародонтит средней степени; генерализированный рецидивирующий кариес, связанный с синдромом сухого рта из-за приема соответствующих препаратов; потеря вертикальных параметров окклюзии в дистальном участке. Прогноз для всех оставшихся зубов пациентки был безнадежным.
Фото 3
План лечения
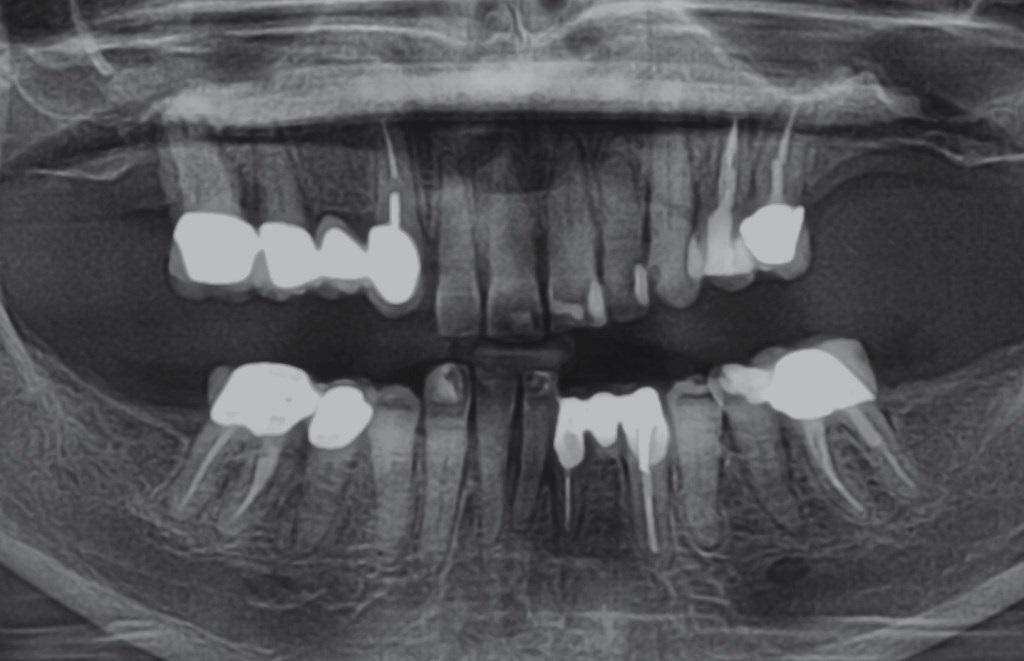
1. Провести КЛКТ-сканирование областей верхней и нижней челюстей для определения качества и количества кости, а также имеющихся анатомических ограничений (фото 4).
2. Провести изучение особенностей артикуляции диагностических моделей с последующим изготовлением полных диагностических протезов на верхнюю и нижнюю челюсти, а также направляющего хирургического шаблона.
3. Мультидисциплинарное планирование протокола будущего лечения с использованием конических имплантатов Straumann Bone Level (BLT) с формированием адекватных окклюзионных соотношений в области первых моляров. Изготовление провизорных конструкций, армированных металлом, будет проведено непрямым методом в лабораторных условиях.
4. Реализация координированного подхода к реабилитации с учетом хирургических (Robert Levine), ортопедических (Harry Randel) и лабораторных аспектов, а также конструкционных особенностей выбранной имплантологический системы (Straumann USA, Андовер). Пациент был проинформирован о возможной необходимости использования одного или даже двух полных протезов во время фазы заживления тканей, если полученного уровня торка имплантатов будет недостаточно для немедленной нагрузки интраоссальных опор. Подобная ситуация может быть спровоцирована несоответствующим качеством или количеством костной ткани, а также необходимостью проведения обширной двухэтапной костной пластики с использованием барьерных мембран и принципов направленной костной регенерации. Подобный подход является крайне важным особенно для пациентов, нуждающихся в установке четырех имплантатов, два из которых в дистальных отделах часто не обеспечивают необходимого уровня торка из-за параметров окружающей костной ткани. Использование более длинных и узких титановых конструкций с возможностью их наклона помогает избежать необходимости в проведении дополнительных хирургических манипуляций.
5. Фиксация временных конструкций.
6. Повторные визиты каждые 2-3 недели с целью пародонтологического контроля, поддержки адекватного уровня гигиены и ирригации через 6 недель после первичного вмешательства. Окклюзионная коррекция может быть проведена в ходе соответствующих повторных визитов, учитывая динамику адаптации пациента к заново сформированным параметрам высоты прикуса. Определённое время также необходимо для стабилизации состояния жевательных мышц и ВНЧС.
7. Завершение лечения через 3 месяца после хирургического вмешательства. Поскольку пациент в течение зимнего периода будет во Флориде, окончательный этап лечения пришлось перенести на весенний период.
8. Поддерживающая пародонтальная терапия каждые 3 месяца.
Фото 4
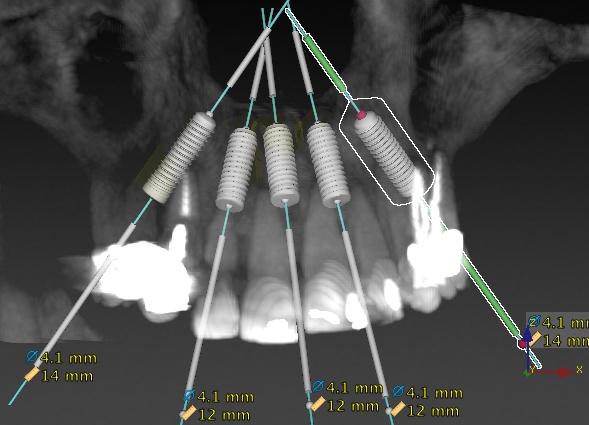
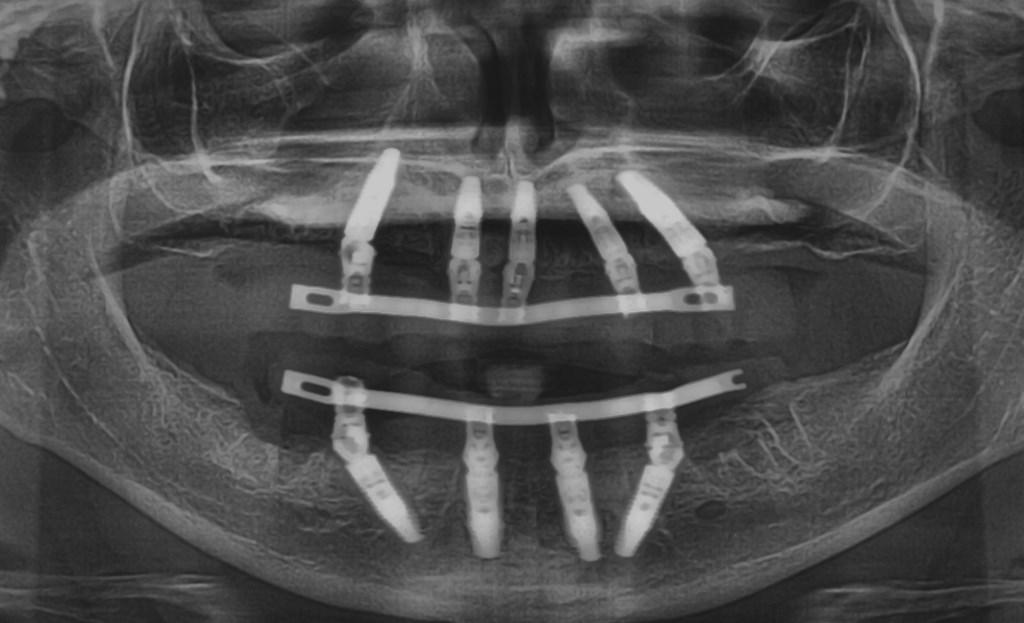
На основе анализа данных КЛКТ было решено установить 5 имплантатов в области верхней челюсти: на месте зуба № 4 (FDI: № 15) – наклоненный, № 7 (FDI: № 12), между № 8 и № 9 (FDI: № 11 и № 21) – посредине, № 10 и № 12 (FDI: № 22 и № 24) – наклоненный после вертикальной редукции костной тканин для воссоздания места под будущие протетические конструкции). В области нижней челюсти планировалось установить 4 имплантата (на месте зуба № 21 (FDI: № 34) - наклоненный, № 23 (FDI № 32), № 26 (FDI: № 42), и № 28 (FDI: № 44) - наклоненный). Планируемое положение каждого имплантата было максимально палатинальным в области верхней челюсти, и как можно более язычным в области нижней челюсти. Это позволяло сместить отверстие доступа к винту в наиболее эстетически и функционально выгодном направлении. Кроме того, подобная позиция инфраконструкции обеспечивает достаточное их расстояние от щечных кортикальных пластинок на 2-3 мм, что крайне важно для долгосрочной поддержки костной ткани с вестибулярной стороны. При дефиците 2 мм костной ткани со стороны щечной пластинки рекомендуется проводить аугментацию, которая позволит замедлить процесс редукции объема резидуального гребня путем использования медленно резорбирующего неорганического трансплантата из бычьей кости и биодеградируемой коллагеновой мембраны. Данная мембрана является легкой для контурирования и оптимально гибкой во влажной среде полости рта. Кроме того, важно обеспечить еще и как минимум 2 мм перекрытия имплантатов мягкими тканями, дефицит которых также ассоциирован с риском развития рецессии и резорбции костного гребня. Для мягкотканой аугментации, в свою очередь, можно использовать соединительнотканные трансплантаты, собранные из области неба или бугра челюсти, и помещенные под толщу вестибулярного лоскута во время операции. В качестве альтернативы для утолщения слизистой также можно применить соединительнотканный аллотрансплантат или толстый слой коллагенового материала.
Хирургическое назначение
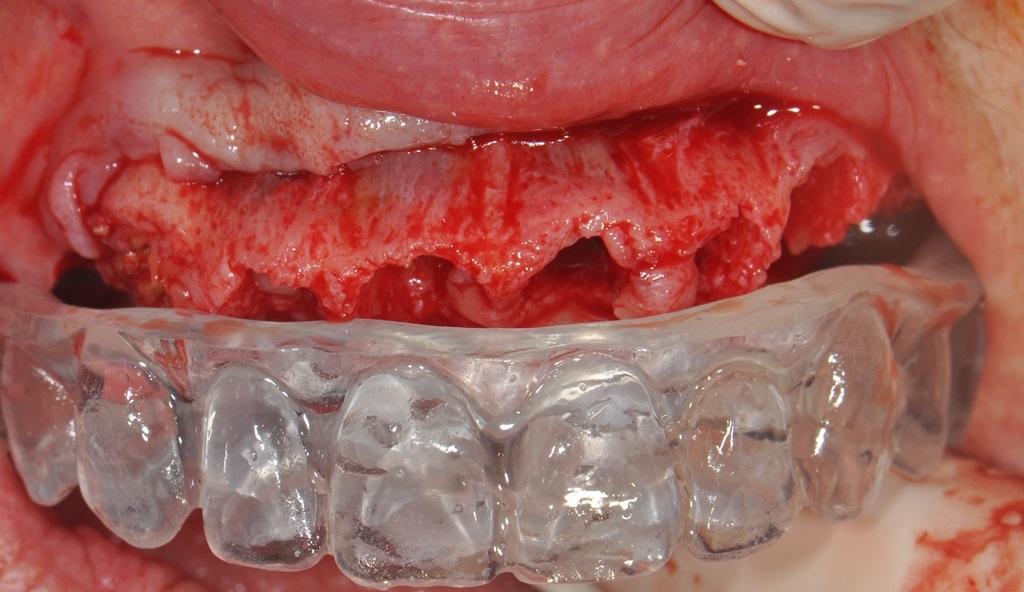
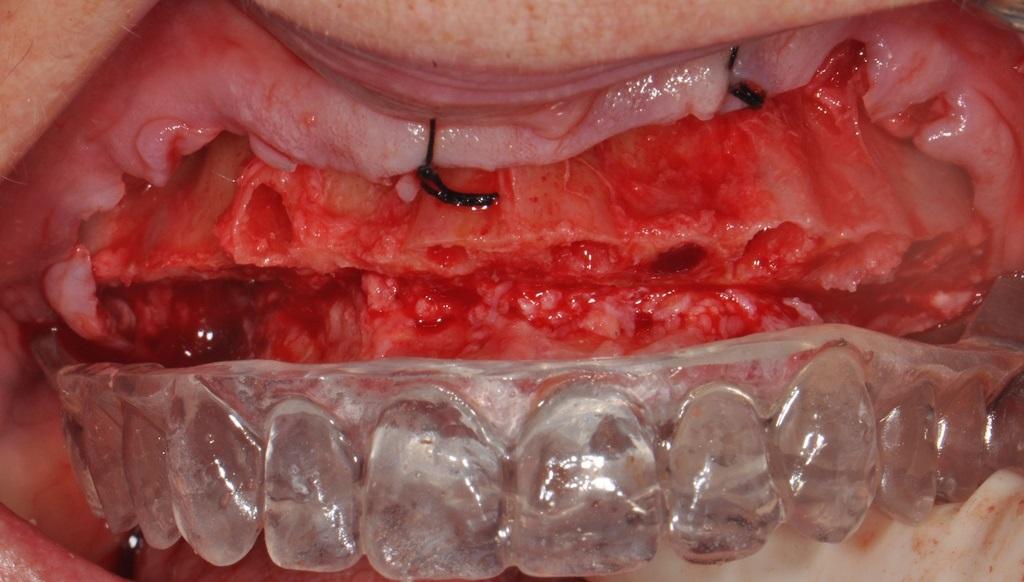
Перед хирургическим вмешательством пациенту была проведена процедура премедикации (триазолам 0,25 мг), также ему был предписан амоксициллин, порционная упаковка стероидного препарата, хлоргексидин глюконат для полосканий за час до начала операции. В области подбородка и носа были нанесены маркерные точки, по которым определяли оптимальную высоту прикуса дополнительно используя стерильный шпатель. После проведения анестезии на верхней челюсти отсепарировали полный лоскут, который пришили к слизистой оболочек щеки при помощи 4-0 шелковых нитей: таким образом, удалось улучшить хирургический доступ и визуализацию рабочего поля. С целью минимизации травмы щечной кортикальной пластинки зубы удаляли при помощи PIEZOSURGERY (Mectron: Columbus, OH) с использованием насадок EX 1, Ex 2 и Micro saw: OT7S-3. Дегрануляцию лунок проводили посредством насадки ОТ4, обеспечивая при этом тщательную ирригацию. После посадки хирургического направляющего шаблона он удерживался на месте ассистентом. Хирургическую редукцию кости проводили от области зуба № 3 (FDI: № 16) до зуба № 14 (FDI: № 26) с использованием того же пьезотома и насадки OT7. Цель данной манипуляции также состояла в том, чтобы обеспечить достаточное пространство под будущую ортопедическую конструкцию, требующую как минимум 10-12 мм высоты. Область вмешательства была расширена за пределы предполагаемой длины консольной части конструкции, чтобы обеспечить ее прочность и соответствующую толщину в областях нависающей части реставрации (фото 5 - 6).
Фото 5 - 6
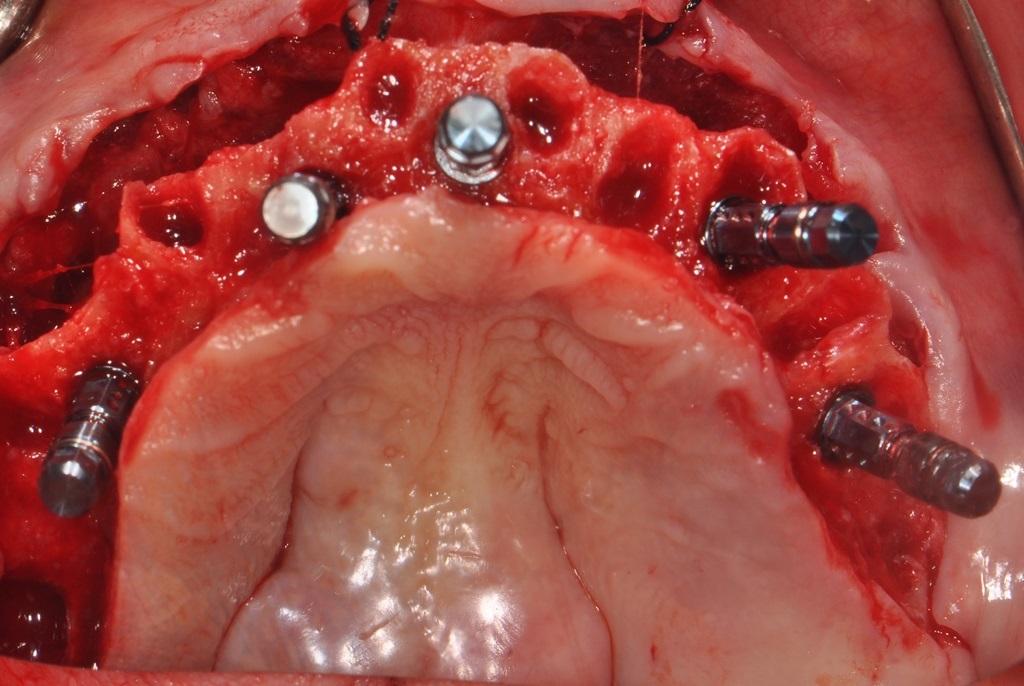
Менеджмент тканей в области нижней челюсти проводили по аналогичному алгоритму, дополнительно проводя билатеральную редукцию костных выступов альвеолярного гребня при помощи насадки OT7. После этого проводили процедуру остеотомии и установку титановых инфраконструкций в соответствии с протоколом производителя и в следующем порядке: FDI № 15, № 12, № 11, № 21, № 23, № 25, № 34, № 32, № 42 / США: № 4, № 7, № 8-9, № 11, № 13, № 21, № 23, № 26. Торк всех конструкций превышал 35Нсм, кроме имплантата, установленного на месте зуба № 28 (FDI: № 44), в области которого удалось достичь показателей торка в 20 Нсм. Все установленные имплантаты были 4,1 мм в диаметре и 14 мм в длину, за исключением прямых конструкций в области зубов № 12, № 11, № 21 и № 23 / США: № 7, № 8-9 и № 11, которые были 12 мм в длину (фото 7).
Фото 7
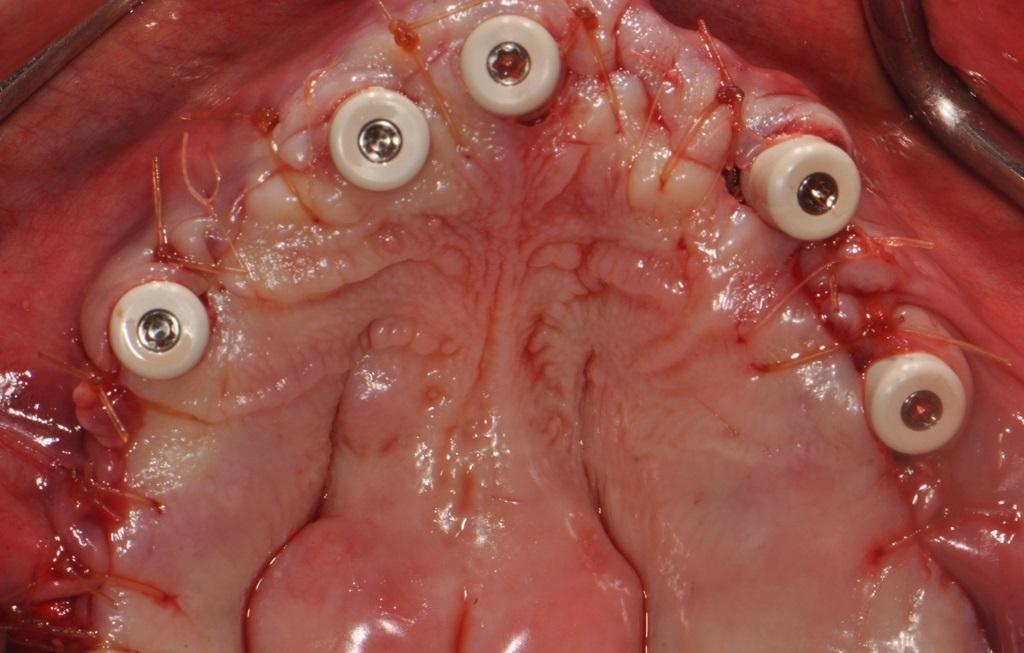
Перед установкой SRA угловых 17° и 30° абатментов проводили профилизацию костной ткани, что позволило установить супраконструкции с величиной торка в 35 Нсм. Использование костных профайлеров Straumann с соответствующими соединениями Narrow Connection (NC) или Regular Connection (RC) было критически важным аспектом для достижения правильной посадки используемых в данном случае SRA абатментов (каждый высотой 2,5 мм): прямых (в области зубов FDI: № 32, № 42 / США: № 23, № 26; с 17° наклоном в области зубов FDI: № 15, № 12, № 11, № 21 / США: № 4, № 7, № 8-9; с 30° наклоном в области зубов FDI: № 23, № 25, № 34 и № 44 / США: № 11, № 13, № 21 и № 28. Были установлены высокие формирователи десен (фото 8), после чего провели проверку протезов для оценки наличия необходимого объема под розовую пластмассовую часть конструкции.
Фото 8
Все лунки и щели с вестибулярных сторон имплантатов были аугментированы при помощи костного трансплантата. Перед наложением швов лоскуты несколько модифицировали, чтобы предупредить перекрытие формирователей мягкими тканями. Подобный подход не только сопутствует заживлению области вмешательства, но и помогает визуализировать область абатментов, что крайне важно при последующей установке провизорных реставраций. Ушивание раны проводили резорбируемым 4-0 хромированным кетгутом и викриловыми швами 5-0 Vicryl (Ethicon: Johnson & Johnson). После этого пациент был сразу направлен к доктору Dr. Randel для координации последующего повторного визита с целью протезирования. Как уже было описано выше, врач был ответственен за проведение таких манипуляций как регистрация прикуса, получение оттисков и модификацию полного съемного протеза в провизорную конструкцию, армированную металлическим каркасом по технике непрямой провинализации.
Команда наших докторов практикует цельнодуговую реабилитацию пациента по протоколу немедленной нагрузки с опорой на 5-8 имплантатов (в зависимости от типа супраконструкции) с 1994 года. На ранних этапах (1994-1996) в нашей клинике широко использовалась техника непрямой провинализации, которая является более удобной для всех участников терапевтического процесса, включая пациента. Все этапы лечения строго координировались между лечащими врачами, технической лабораторией и представителем Straumann для реализации междисциплинарного подхода в ходе стоматологической реабилитации. По своему принципу это напоминало точную совместную работу музыкантов симфонического оркестра, где каждый качественно выполнял свою партию, поддерживая весь оркестр. Многие из наших пациентов описывают данный протокол лечения как наиболее незаметный и наименее дискомфортный от самого начала и до момента достижения конечного результата.
Визит с целью ортопедической реабилитации к Др. Randel (ортопед).
В ходе данного визита сначала были проверены первичные протезы пациента. С помощью пасты определяли отсутствие контактов между внутренней поверхностью протеза и высокими формирователями десен (фото 9).
Фото 9
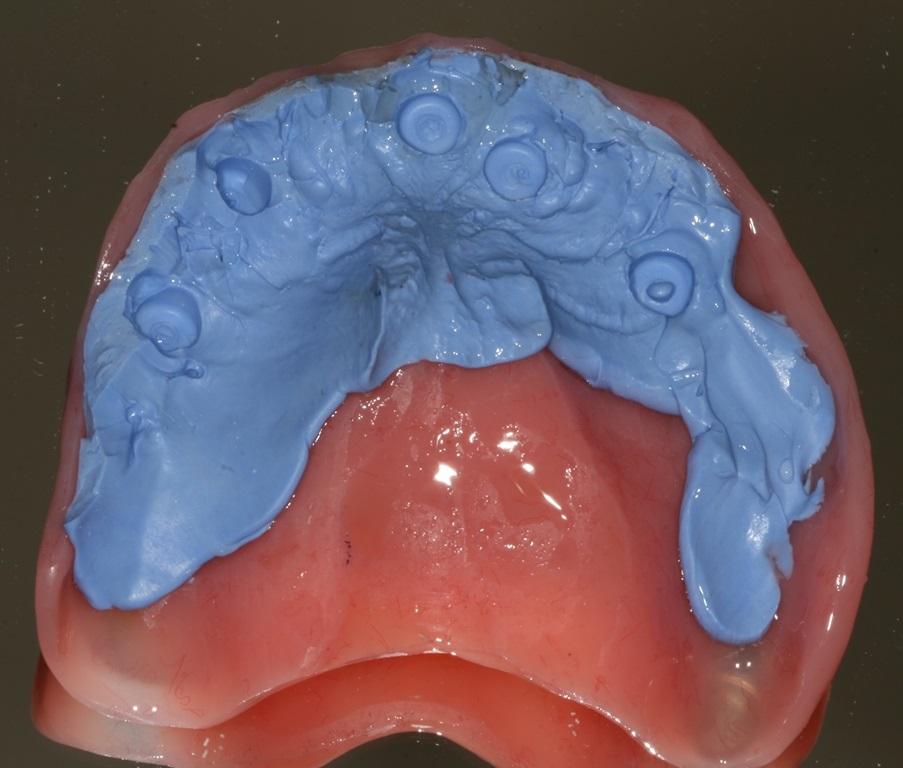
После этого провели определение вертикального параметра прикуса, позицию режущего края, срединную линию, плоскость окклюзии и центральное соотношение при фиксации протезов в полости рта. При необходимости проводились соответствующие коррекции. Для передачи информации в техническую лабораторию были получены фотографии протеза в полости рта на разных этапах диагностики. Материал, который использовался для регистрации контактов с формирователями десен, и полученный из него мини-оттиск будет в дальнейшем использоваться на новых моделях при установке последующих формирователей. Таким образом, прежний регистрат прикуса поможет сохранить параметры вертикальной величины окклюзии и центрального соотношения при установленных протезах с учетом позиции и высоты самих формирователей. Для подтверждения центрального соотношения провели повторную регистрацию прикуса, после чего удалили формирователи десен и получили оттиск техникой открытой ложки. При отсутствии возможности визуального контроля между абатментом имплантата и трансфером необходимо проводить дополнительную рентгенологическую верификацию. Трансферы были получены с использованием индивидуализированной ложки и жесткого оттискного материала, в данном случае – полиэфира. После того, как первичные протезы и оттиски были доставлены в лабораторию, начался процесс конверсии конструкций в их армированные аналоги с возможностью винтовой фиксации для использования в качестве провизорных реставраций. Данный процесс был закончен на протяжении 24 часов. На следующий день протезы уже были установлены (фото 10), а адекватность их посадки проверяли с помощью ортопантомографии (фото 11).
Фото 10 - 11
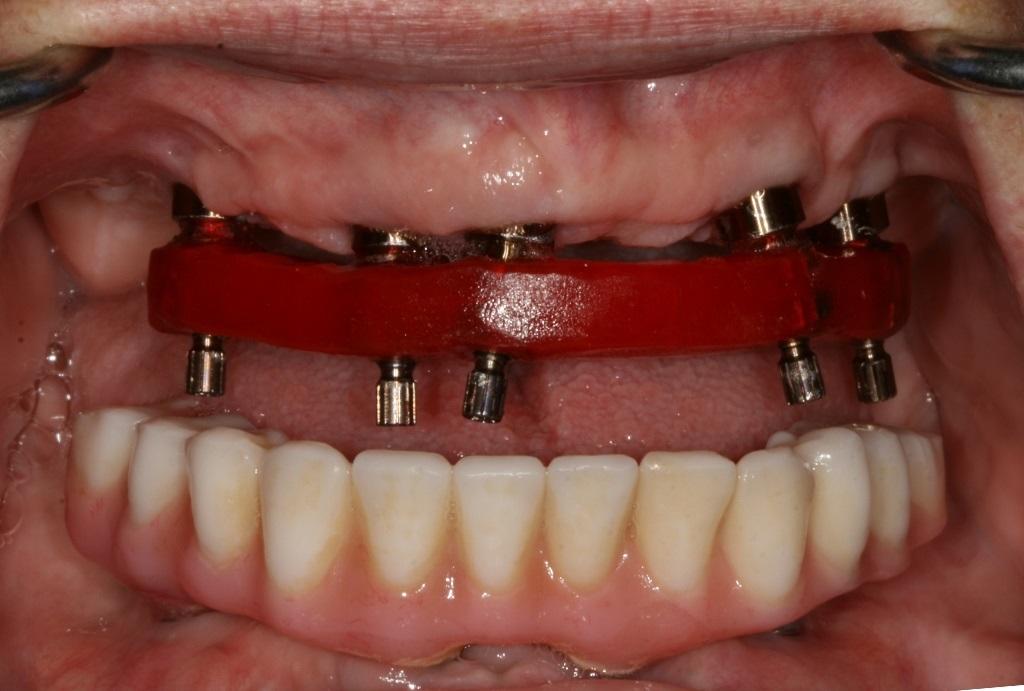
После выполнения всех необходимых окклюзионных коррекций пациенту был назначен повторный визит через 2-3 недели с целью контроля гигиены полости рта и удаления образовавшегося зубного налета. Коррекцию окклюзионных параметров проводили по мере необходимости. Симптомы нарушения в области ВНЧС продолжали редуцировать на протяжении 3 недель, пока полностью не стабилизировались. Пациенту также был предоставлен ирригатор с целью поддержания оптимального уровня гигиены. Поскольку в зимнее время пациент находился во Флориде, обычный 3-месячный протокол лечения просто пришлось модифицировать в 4,5-месячный. Провизорные протезы были удалены, после чего проводили проверку окклюзии при помощи верификационных ключей GC (фото 12), изготовленных по первичных моделях пациента. При трудностях пассивной посадки ключи можно было обрезать и адаптировать.
Фото 12
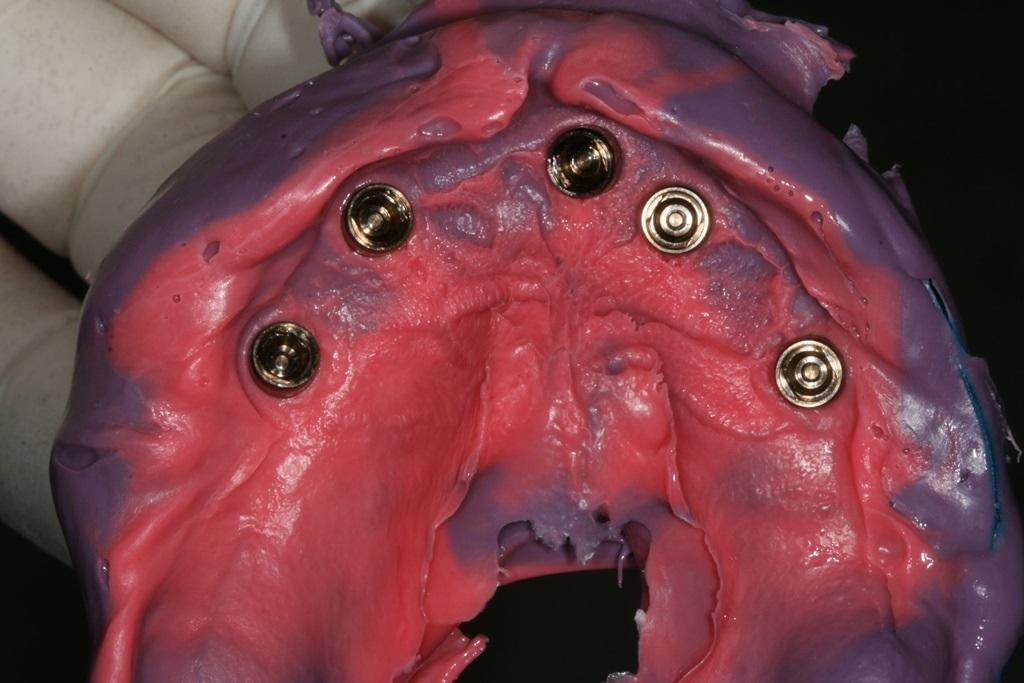
После достижения оптимального пути введения для переноса параметров соотношения конструкций и имплантатов использовали индивидуализированные оттискные ложки (фото 13). В ходе последующих визитов были достигнуты оптимальные показатели высоты прикуса и центрального соотношения, а также проводилась проверка эстетических, фонетических и окклюзионных параметров перед началом фрезеровки окончательной конструкции протеза (фото 14).
Фото 13 - 14
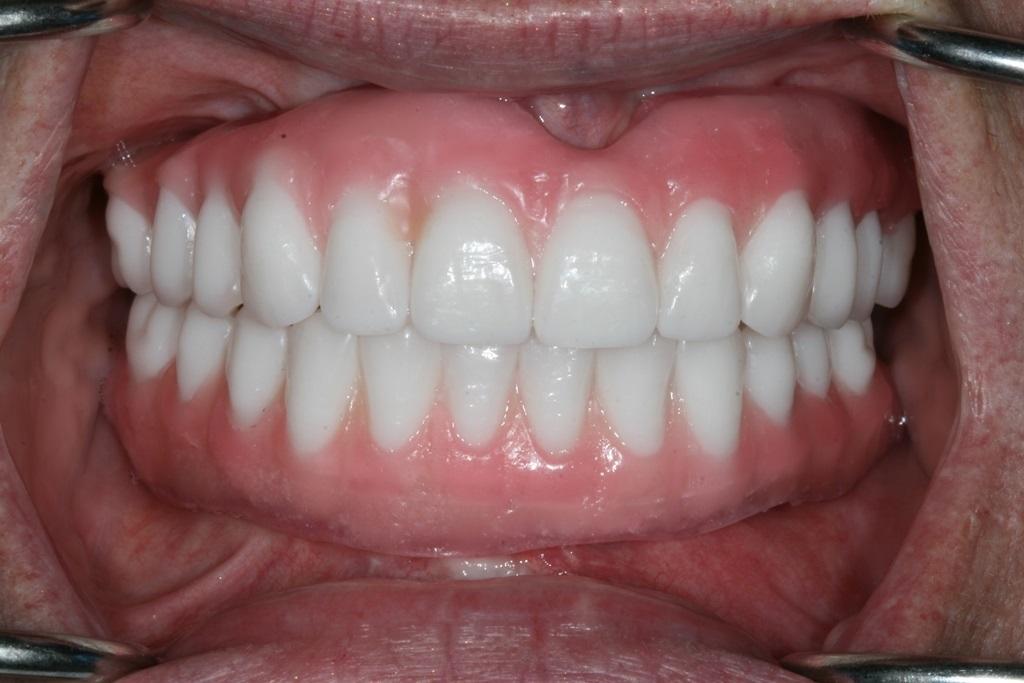
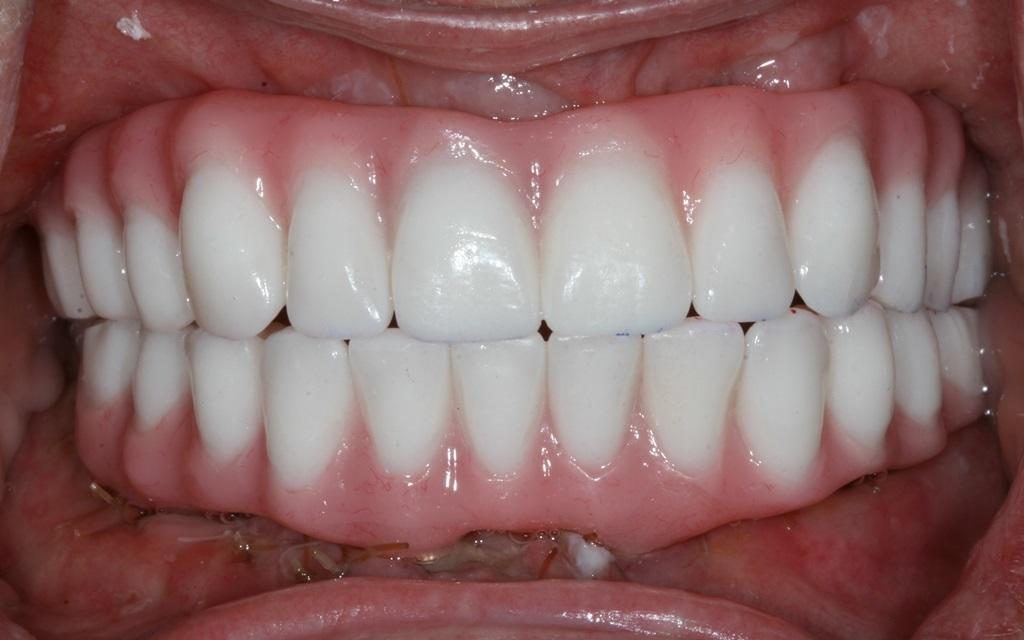
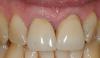
Также было важно подтвердить позицию зубов перед началом моделировки супраструктуры, чтобы достичь оптимального соотношения между параметрами розовой и белой эстетики. В ходе последующего визита удалили формирователи десен, которые очистили при помощи хлоргексидина. На фото 15 продемонстрировано состояние мягких тканей перед фиксацией ортопедической конструкции. После посадки протеза проверяли параметры высоты прикуса, эстетики, фонетики и окклюзионных взаимоотношений. Винты были затянуты до 15 Нсм, а отверстия доступа заполнили тефлоновой лентой на 2 мм, после чего ее перекрывали мягким композитным материалом по типу Telio или Fermit для достижения оптимальной герметизации. Для профилактики окклюзионных осложнений пациенту изготовили ночные каппы. Окончательный результат лечения изображен на фото 15-18. В ходе последующих визитов проверяли эффективность функционирования протезов и потребность коррекции акриловых составляющих. После последних коррекций мягкий материал, используемый для герметизации отверстий доступа, заменили на более надежный твердый композит.
Фото 15 - 18
Выводы
В данной статье представлен клинический случай реализации концепции Complex-SAC Straumann Pro Arch. Преимущества данного подхода состоят в реализации мультидисциплинарного алгоритма лечения, которые базируются на основных принципах сообщества ITI. Использование имплантатов типа bone level, характеризующихся уникальной стабильностью, позволяет не только провести немедленную процедуру имплантации в лунки зубов, но также избежать возможных осложнений на анатомически важных участках (в области гайморовой пазухи, носонебного и ментального отверстий, канала нижнечелюстного нерва). Кроме того, конусный дизайн имплантатов помогает избежать апикальных фенестраций при наличии поднутрений кости во фронтальном участке, что остается одной из проблем обычных прямых инфраконструкций. Пошаговый протокол помогает обеспечить успешный результат долгосрочной прогнозированной стоматологической реабилитации пациента даже в особо сложных клинических случаях.
Авторы:
Robert A. Levine
Harry Randel
Филадельфия, США
Производители:
Первоначально пациентка была обследована у врача-ортопеда Harry Randel, затем у пародотолога Robert Levine. 65-летняя некурящая женщина по показателям соматического здоровья относилась к 3 классу классификации, предложенной Американским сообществом анестезиологов: у нее наблюдались ощущения тревоги/депрессии, симптомы остеоартрита, фибромиалгии, гипотиреоза, а в анамнезе – мышечно-лицевые болевые дисфункции (фото 1-3).
Фото 1

В нашей клинике дополнительно была обсуждена возможность реабилитации при помощи гибридных реставраций по концепции Straumann Pro Arch, которая предусматривает наклон дистальных имплантатов с целью ухода от таких анатомических структур как дно гайморовой пазухи и ментальные отверстия. Данная концепция лечения минимизирует количество необходимых хирургических вмешательств, а также помогает максимально сократить количество используемых имплантатов, требуемых для поддержки несъемной гибридной конструкции. Уровень линии губ имел среднюю или максимальную высоту в состоянии улыбки с учетом имеющейся двухуровневой нарушенной окклюзионной плоскости. В области верхних и нижних зубов также наблюдался феномен суперпрорезывания (FDI: № 12, 11, 21, 22 и № 41-43, США: № 7-10 и № 25-27), который провоцировал при этом глубокое перекрытие на 6 мм (фото 2).
Фото 2

Первый класс соотношения клыков был зарегистрирован при 6 мм перекрытия и 6 мм глубокого прикуса. Также из-за приема соответствующих препаратов у пациентки был отмечен синдром сухого рта, который, очевидно, и стал причиной прогрессирования рецидивирующего кариеса. Глубина пародонтального зондирования на верхней челюсти варьировала в диапазоне от 4 до 7 мм, а на нижней – от 4 до 6 мм, при этом в ходе зондирования было отмечено умеренное или тяжелое кровотечение. В области зуба № 6 (FDI: № 13) клинически была отмечена вертикальная трещина, а в области всех верхних зубов – подвижность в пределах 2-3 градусов (№3, 7-13, 20-26 и 29 (FDI: # 16, 12, 11, 21-25, 31- 35, 41-42 и 45). Со слов пациентки, она всегда имела проблемы с деснами.
В результате клинического осмотра был поставлен следующий диагноз: генерализированный пародонтит средней степени; генерализированный рецидивирующий кариес, связанный с синдромом сухого рта из-за приема соответствующих препаратов; потеря вертикальных параметров окклюзии в дистальном участке. Прогноз для всех оставшихся зубов пациентки был безнадежным.
Фото 3

План лечения
1. Провести КЛКТ-сканирование областей верхней и нижней челюстей для определения качества и количества кости, а также имеющихся анатомических ограничений (фото 4).
2. Провести изучение особенностей артикуляции диагностических моделей с последующим изготовлением полных диагностических протезов на верхнюю и нижнюю челюсти, а также направляющего хирургического шаблона.
3. Мультидисциплинарное планирование протокола будущего лечения с использованием конических имплантатов Straumann Bone Level (BLT) с формированием адекватных окклюзионных соотношений в области первых моляров. Изготовление провизорных конструкций, армированных металлом, будет проведено непрямым методом в лабораторных условиях.
4. Реализация координированного подхода к реабилитации с учетом хирургических (Robert Levine), ортопедических (Harry Randel) и лабораторных аспектов, а также конструкционных особенностей выбранной имплантологический системы (Straumann USA, Андовер). Пациент был проинформирован о возможной необходимости использования одного или даже двух полных протезов во время фазы заживления тканей, если полученного уровня торка имплантатов будет недостаточно для немедленной нагрузки интраоссальных опор. Подобная ситуация может быть спровоцирована несоответствующим качеством или количеством костной ткани, а также необходимостью проведения обширной двухэтапной костной пластики с использованием барьерных мембран и принципов направленной костной регенерации. Подобный подход является крайне важным особенно для пациентов, нуждающихся в установке четырех имплантатов, два из которых в дистальных отделах часто не обеспечивают необходимого уровня торка из-за параметров окружающей костной ткани. Использование более длинных и узких титановых конструкций с возможностью их наклона помогает избежать необходимости в проведении дополнительных хирургических манипуляций.
5. Фиксация временных конструкций.
6. Повторные визиты каждые 2-3 недели с целью пародонтологического контроля, поддержки адекватного уровня гигиены и ирригации через 6 недель после первичного вмешательства. Окклюзионная коррекция может быть проведена в ходе соответствующих повторных визитов, учитывая динамику адаптации пациента к заново сформированным параметрам высоты прикуса. Определённое время также необходимо для стабилизации состояния жевательных мышц и ВНЧС.
7. Завершение лечения через 3 месяца после хирургического вмешательства. Поскольку пациент в течение зимнего периода будет во Флориде, окончательный этап лечения пришлось перенести на весенний период.
8. Поддерживающая пародонтальная терапия каждые 3 месяца.
Фото 4

На основе анализа данных КЛКТ было решено установить 5 имплантатов в области верхней челюсти: на месте зуба № 4 (FDI: № 15) – наклоненный, № 7 (FDI: № 12), между № 8 и № 9 (FDI: № 11 и № 21) – посредине, № 10 и № 12 (FDI: № 22 и № 24) – наклоненный после вертикальной редукции костной тканин для воссоздания места под будущие протетические конструкции). В области нижней челюсти планировалось установить 4 имплантата (на месте зуба № 21 (FDI: № 34) - наклоненный, № 23 (FDI № 32), № 26 (FDI: № 42), и № 28 (FDI: № 44) - наклоненный). Планируемое положение каждого имплантата было максимально палатинальным в области верхней челюсти, и как можно более язычным в области нижней челюсти. Это позволяло сместить отверстие доступа к винту в наиболее эстетически и функционально выгодном направлении. Кроме того, подобная позиция инфраконструкции обеспечивает достаточное их расстояние от щечных кортикальных пластинок на 2-3 мм, что крайне важно для долгосрочной поддержки костной ткани с вестибулярной стороны. При дефиците 2 мм костной ткани со стороны щечной пластинки рекомендуется проводить аугментацию, которая позволит замедлить процесс редукции объема резидуального гребня путем использования медленно резорбирующего неорганического трансплантата из бычьей кости и биодеградируемой коллагеновой мембраны. Данная мембрана является легкой для контурирования и оптимально гибкой во влажной среде полости рта. Кроме того, важно обеспечить еще и как минимум 2 мм перекрытия имплантатов мягкими тканями, дефицит которых также ассоциирован с риском развития рецессии и резорбции костного гребня. Для мягкотканой аугментации, в свою очередь, можно использовать соединительнотканные трансплантаты, собранные из области неба или бугра челюсти, и помещенные под толщу вестибулярного лоскута во время операции. В качестве альтернативы для утолщения слизистой также можно применить соединительнотканный аллотрансплантат или толстый слой коллагенового материала.
Хирургическое назначение
Перед хирургическим вмешательством пациенту была проведена процедура премедикации (триазолам 0,25 мг), также ему был предписан амоксициллин, порционная упаковка стероидного препарата, хлоргексидин глюконат для полосканий за час до начала операции. В области подбородка и носа были нанесены маркерные точки, по которым определяли оптимальную высоту прикуса дополнительно используя стерильный шпатель. После проведения анестезии на верхней челюсти отсепарировали полный лоскут, который пришили к слизистой оболочек щеки при помощи 4-0 шелковых нитей: таким образом, удалось улучшить хирургический доступ и визуализацию рабочего поля. С целью минимизации травмы щечной кортикальной пластинки зубы удаляли при помощи PIEZOSURGERY (Mectron: Columbus, OH) с использованием насадок EX 1, Ex 2 и Micro saw: OT7S-3. Дегрануляцию лунок проводили посредством насадки ОТ4, обеспечивая при этом тщательную ирригацию. После посадки хирургического направляющего шаблона он удерживался на месте ассистентом. Хирургическую редукцию кости проводили от области зуба № 3 (FDI: № 16) до зуба № 14 (FDI: № 26) с использованием того же пьезотома и насадки OT7. Цель данной манипуляции также состояла в том, чтобы обеспечить достаточное пространство под будущую ортопедическую конструкцию, требующую как минимум 10-12 мм высоты. Область вмешательства была расширена за пределы предполагаемой длины консольной части конструкции, чтобы обеспечить ее прочность и соответствующую толщину в областях нависающей части реставрации (фото 5 - 6).
Фото 5 - 6


Менеджмент тканей в области нижней челюсти проводили по аналогичному алгоритму, дополнительно проводя билатеральную редукцию костных выступов альвеолярного гребня при помощи насадки OT7. После этого проводили процедуру остеотомии и установку титановых инфраконструкций в соответствии с протоколом производителя и в следующем порядке: FDI № 15, № 12, № 11, № 21, № 23, № 25, № 34, № 32, № 42 / США: № 4, № 7, № 8-9, № 11, № 13, № 21, № 23, № 26. Торк всех конструкций превышал 35Нсм, кроме имплантата, установленного на месте зуба № 28 (FDI: № 44), в области которого удалось достичь показателей торка в 20 Нсм. Все установленные имплантаты были 4,1 мм в диаметре и 14 мм в длину, за исключением прямых конструкций в области зубов № 12, № 11, № 21 и № 23 / США: № 7, № 8-9 и № 11, которые были 12 мм в длину (фото 7).
Фото 7

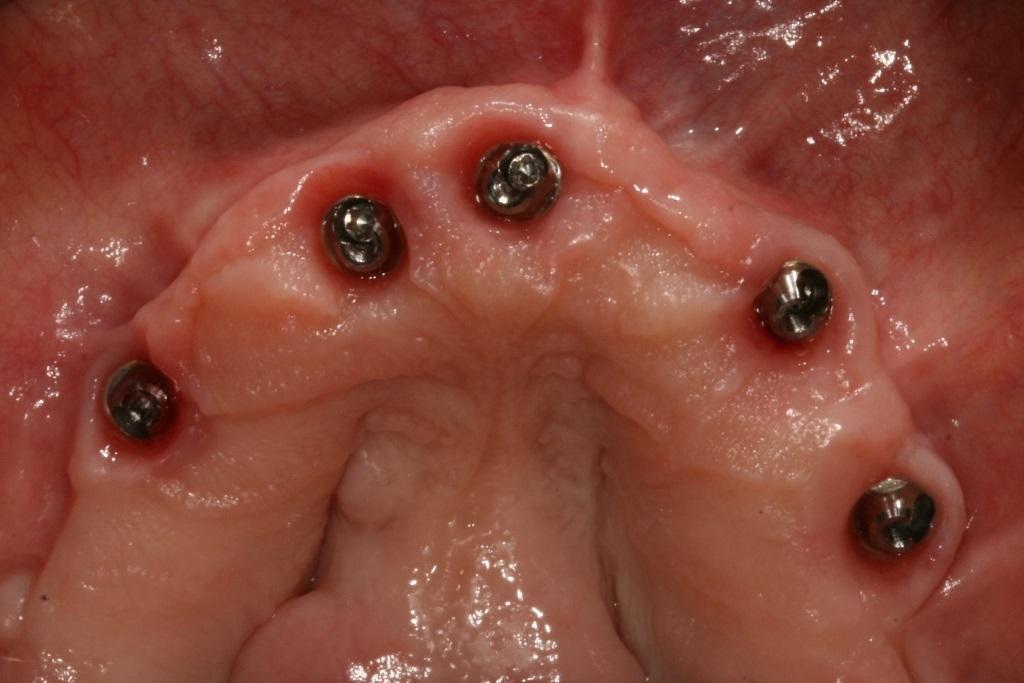
Перед установкой SRA угловых 17° и 30° абатментов проводили профилизацию костной ткани, что позволило установить супраконструкции с величиной торка в 35 Нсм. Использование костных профайлеров Straumann с соответствующими соединениями Narrow Connection (NC) или Regular Connection (RC) было критически важным аспектом для достижения правильной посадки используемых в данном случае SRA абатментов (каждый высотой 2,5 мм): прямых (в области зубов FDI: № 32, № 42 / США: № 23, № 26; с 17° наклоном в области зубов FDI: № 15, № 12, № 11, № 21 / США: № 4, № 7, № 8-9; с 30° наклоном в области зубов FDI: № 23, № 25, № 34 и № 44 / США: № 11, № 13, № 21 и № 28. Были установлены высокие формирователи десен (фото 8), после чего провели проверку протезов для оценки наличия необходимого объема под розовую пластмассовую часть конструкции.
Фото 8

Все лунки и щели с вестибулярных сторон имплантатов были аугментированы при помощи костного трансплантата. Перед наложением швов лоскуты несколько модифицировали, чтобы предупредить перекрытие формирователей мягкими тканями. Подобный подход не только сопутствует заживлению области вмешательства, но и помогает визуализировать область абатментов, что крайне важно при последующей установке провизорных реставраций. Ушивание раны проводили резорбируемым 4-0 хромированным кетгутом и викриловыми швами 5-0 Vicryl (Ethicon: Johnson & Johnson). После этого пациент был сразу направлен к доктору Dr. Randel для координации последующего повторного визита с целью протезирования. Как уже было описано выше, врач был ответственен за проведение таких манипуляций как регистрация прикуса, получение оттисков и модификацию полного съемного протеза в провизорную конструкцию, армированную металлическим каркасом по технике непрямой провинализации.
Команда наших докторов практикует цельнодуговую реабилитацию пациента по протоколу немедленной нагрузки с опорой на 5-8 имплантатов (в зависимости от типа супраконструкции) с 1994 года. На ранних этапах (1994-1996) в нашей клинике широко использовалась техника непрямой провинализации, которая является более удобной для всех участников терапевтического процесса, включая пациента. Все этапы лечения строго координировались между лечащими врачами, технической лабораторией и представителем Straumann для реализации междисциплинарного подхода в ходе стоматологической реабилитации. По своему принципу это напоминало точную совместную работу музыкантов симфонического оркестра, где каждый качественно выполнял свою партию, поддерживая весь оркестр. Многие из наших пациентов описывают данный протокол лечения как наиболее незаметный и наименее дискомфортный от самого начала и до момента достижения конечного результата.
Визит с целью ортопедической реабилитации к Др. Randel (ортопед).
В ходе данного визита сначала были проверены первичные протезы пациента. С помощью пасты определяли отсутствие контактов между внутренней поверхностью протеза и высокими формирователями десен (фото 9).
Фото 9

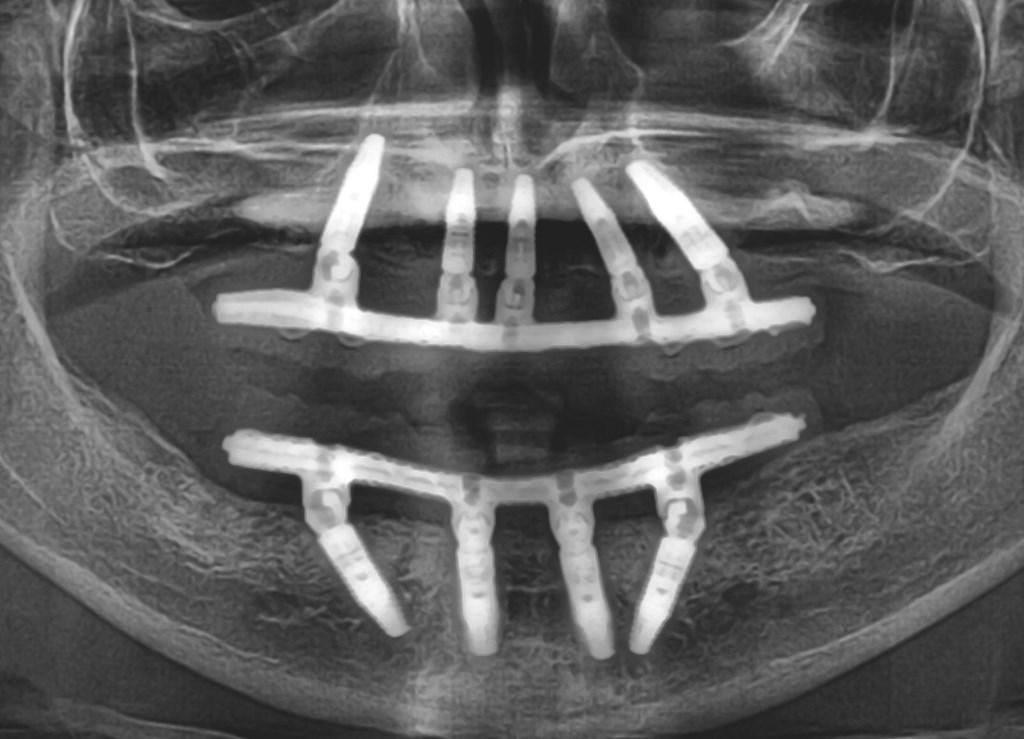
После этого провели определение вертикального параметра прикуса, позицию режущего края, срединную линию, плоскость окклюзии и центральное соотношение при фиксации протезов в полости рта. При необходимости проводились соответствующие коррекции. Для передачи информации в техническую лабораторию были получены фотографии протеза в полости рта на разных этапах диагностики. Материал, который использовался для регистрации контактов с формирователями десен, и полученный из него мини-оттиск будет в дальнейшем использоваться на новых моделях при установке последующих формирователей. Таким образом, прежний регистрат прикуса поможет сохранить параметры вертикальной величины окклюзии и центрального соотношения при установленных протезах с учетом позиции и высоты самих формирователей. Для подтверждения центрального соотношения провели повторную регистрацию прикуса, после чего удалили формирователи десен и получили оттиск техникой открытой ложки. При отсутствии возможности визуального контроля между абатментом имплантата и трансфером необходимо проводить дополнительную рентгенологическую верификацию. Трансферы были получены с использованием индивидуализированной ложки и жесткого оттискного материала, в данном случае – полиэфира. После того, как первичные протезы и оттиски были доставлены в лабораторию, начался процесс конверсии конструкций в их армированные аналоги с возможностью винтовой фиксации для использования в качестве провизорных реставраций. Данный процесс был закончен на протяжении 24 часов. На следующий день протезы уже были установлены (фото 10), а адекватность их посадки проверяли с помощью ортопантомографии (фото 11).
Фото 10 - 11


После выполнения всех необходимых окклюзионных коррекций пациенту был назначен повторный визит через 2-3 недели с целью контроля гигиены полости рта и удаления образовавшегося зубного налета. Коррекцию окклюзионных параметров проводили по мере необходимости. Симптомы нарушения в области ВНЧС продолжали редуцировать на протяжении 3 недель, пока полностью не стабилизировались. Пациенту также был предоставлен ирригатор с целью поддержания оптимального уровня гигиены. Поскольку в зимнее время пациент находился во Флориде, обычный 3-месячный протокол лечения просто пришлось модифицировать в 4,5-месячный. Провизорные протезы были удалены, после чего проводили проверку окклюзии при помощи верификационных ключей GC (фото 12), изготовленных по первичных моделях пациента. При трудностях пассивной посадки ключи можно было обрезать и адаптировать.
Фото 12

После достижения оптимального пути введения для переноса параметров соотношения конструкций и имплантатов использовали индивидуализированные оттискные ложки (фото 13). В ходе последующих визитов были достигнуты оптимальные показатели высоты прикуса и центрального соотношения, а также проводилась проверка эстетических, фонетических и окклюзионных параметров перед началом фрезеровки окончательной конструкции протеза (фото 14).
Фото 13 - 14


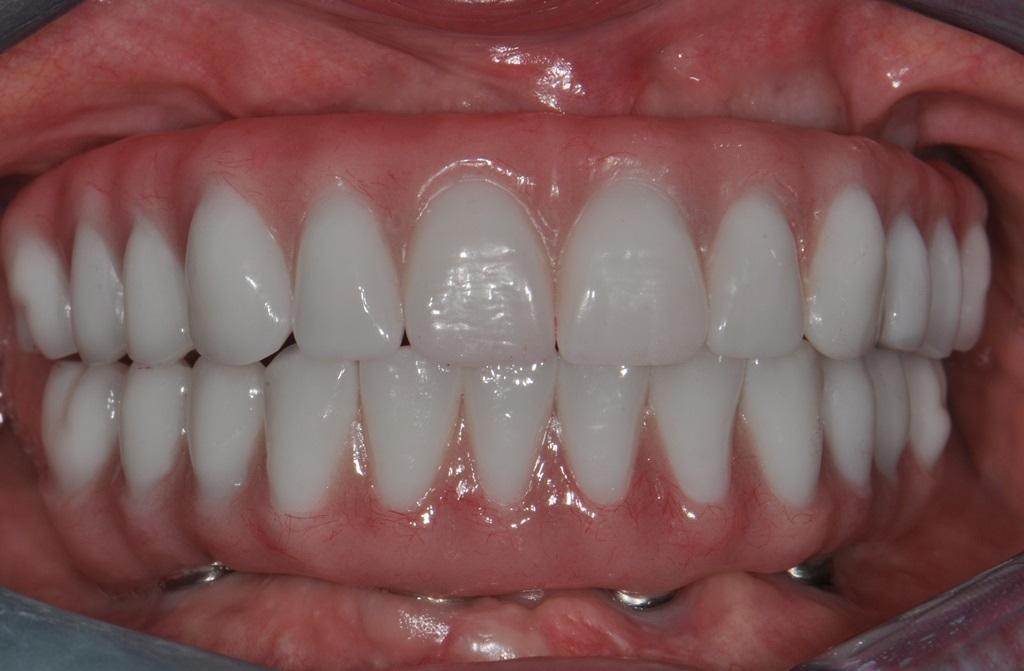
Также было важно подтвердить позицию зубов перед началом моделировки супраструктуры, чтобы достичь оптимального соотношения между параметрами розовой и белой эстетики. В ходе последующего визита удалили формирователи десен, которые очистили при помощи хлоргексидина. На фото 15 продемонстрировано состояние мягких тканей перед фиксацией ортопедической конструкции. После посадки протеза проверяли параметры высоты прикуса, эстетики, фонетики и окклюзионных взаимоотношений. Винты были затянуты до 15 Нсм, а отверстия доступа заполнили тефлоновой лентой на 2 мм, после чего ее перекрывали мягким композитным материалом по типу Telio или Fermit для достижения оптимальной герметизации. Для профилактики окклюзионных осложнений пациенту изготовили ночные каппы. Окончательный результат лечения изображен на фото 15-18. В ходе последующих визитов проверяли эффективность функционирования протезов и потребность коррекции акриловых составляющих. После последних коррекций мягкий материал, используемый для герметизации отверстий доступа, заменили на более надежный твердый композит.
Фото 15 - 18




Выводы
В данной статье представлен клинический случай реализации концепции Complex-SAC Straumann Pro Arch. Преимущества данного подхода состоят в реализации мультидисциплинарного алгоритма лечения, которые базируются на основных принципах сообщества ITI. Использование имплантатов типа bone level, характеризующихся уникальной стабильностью, позволяет не только провести немедленную процедуру имплантации в лунки зубов, но также избежать возможных осложнений на анатомически важных участках (в области гайморовой пазухи, носонебного и ментального отверстий, канала нижнечелюстного нерва). Кроме того, конусный дизайн имплантатов помогает избежать апикальных фенестраций при наличии поднутрений кости во фронтальном участке, что остается одной из проблем обычных прямых инфраконструкций. Пошаговый протокол помогает обеспечить успешный результат долгосрочной прогнозированной стоматологической реабилитации пациента даже в особо сложных клинических случаях.
Авторы:
Robert A. Levine
Harry Randel
Филадельфия, США






























































































































































0 комментариев