Цементобластома — это редкое доброкачественное новообразование, характеризующееся отложением цементообразной ткани в соединении с корнем зуба. На его долю приходится примерно 3% всех одонтогенных опухолей, которые в основном возникают на втором и третьем десятилетиях жизни без четкой половой принадлежности. Образование, как правило, затрагивает боковые зубы, при этом наиболее часто регистрируемым местом является жизнеспособный постоянный первый моляр нижней челюсти.
В этой статье описан клинический случай, первоначально направленный к эндодонтисту из-за подозрения на патологию эндодонтической этиологии. Однако в конечном счете был поставлен окончательный диагноз — цементобластома.
Описание клинического случая
Здоровая (класс I по Американскому обществу анестезиологов) 38-летняя пациентка была направлена в клинику эндодонтии для оценки рентгеноконтрастного поражения верхушки зуба. При общем осмотре было установлено, что пациентка находится в хорошем физическом состоянии. Она не сообщала ни о ежедневном приеме лекарств, ни об аллергии на них. Она сказала, что ее стоматолог общей практики определил рентгенопрозрачность верхушки зуба 3.5 на недавно полученном полном внутриротовом снимке (ПВС). С тех пор пациентка время от времени испытывала легкую болезненность при пальпации, связанную с зубом, но отрицала, что испытывал какую-либо спонтанную боль или дискомфорт от укуса. Хотя пациентка регулярно обращалась за профилактической помощью, она сообщила, что в течение предыдущих 10 лет не делала рентгенограмм зубов из-за многоплодной беременности.
Клиническое обследование
Как при внеротовом, так и при внутриротовом осмотре мягких тканей не было выявлено ни отека, ни изменения цвета, ни асимметрии. На нижних задних зубах левой челюсти имелись фарфоровые реставрации с частичным покрытием и здоровыми краями. При пальпации и перкуссии была выявлена легкая болезненность, связанная с зубами 3.5 и 3.6 соответственно. Испытание чувствительности пульпы с использованием аэрозоля с хладагентом (EdgeIce Pulp Vitality Spray, Edge Endo) позволило выявить кратковременную острую боль на зубах с 3.6 по 3.4. Все зубы отличались физиологической подвижностью, глубиной зондирования менее 4 мм по окружности и нормальной окклюзией. Никаких видимых трещин или переломов структуры зуба, отека мягких тканей или свищевых ходов обнаружено не было.
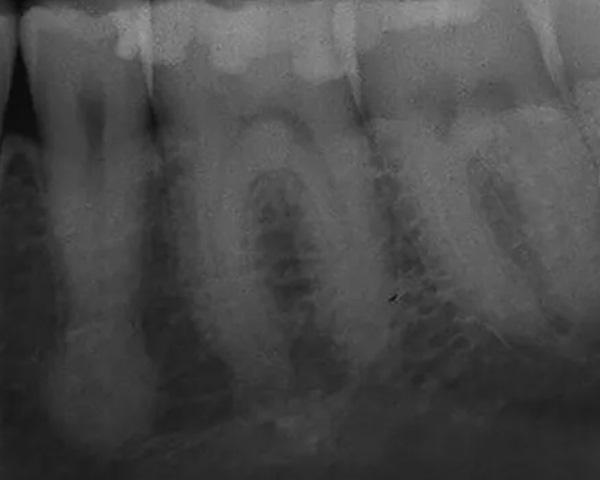
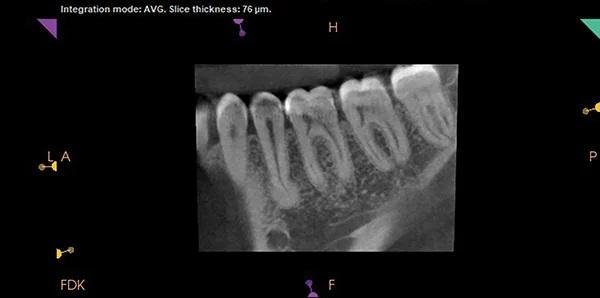
На внутриротовых рентгенограммах были обнаружены неглубокие реставрации с неповрежденными краями, без кариеса, с нормальным пространством периодонтальной связки (ППС), твердой пластинкой и костью, прилегающей к зубам 3.6 и 3.4, а также рентгенопрозрачность над вершиной зуба 3.5 (Фото 1). Конусно-лучевая компьютерная томография (КЛКТ) этой области выявила четко очерченное овоидное рентгеноконтрастное образование, расположенное на язычной стороне апикальной трети зуба 3.5. Очаг поражения не отличался от структуры корня и имел радиопрозрачный ореол по периферии (Фото 2 и Фото 3). Было заметно локальное истончение щечной кортикальной пластинки, что указывает на связанную с опухолью деградацию кортикальной кости из-за неопухолевого процесса, такого как гиперцементоз. Поскольку состояние пульпы было определено как нормальное, дифференциальный диагноз рентгеноконтрастности на тот момент включал цементобластому, периапикальную цементо-костную дисплазию, гиперцементоз и, что менее вероятно, склерозирующий остеомиелит. Пациент был незамедлительно направлен к челюстно-лицевому хирургу (ЧЛХ) для дальнейшего обследования и лечения.
Фото 1: Предоперационная 2-мерная периапикальная рентгенограмма, показывающая рентгенопрозрачность верхушки зуба 3.5.
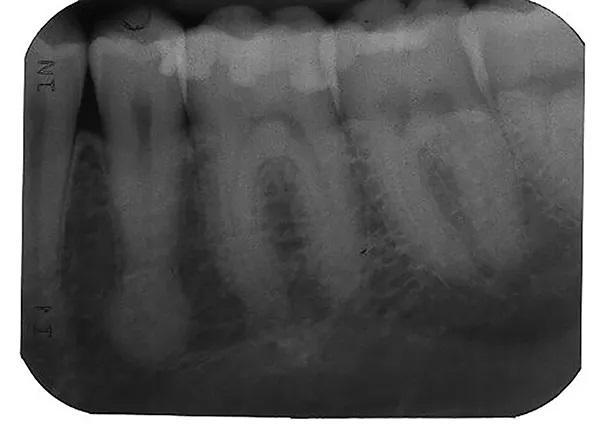
Фото 2: Коронарный срез КЛКТ, демонстрирующий степень рентгенопрозрачности.
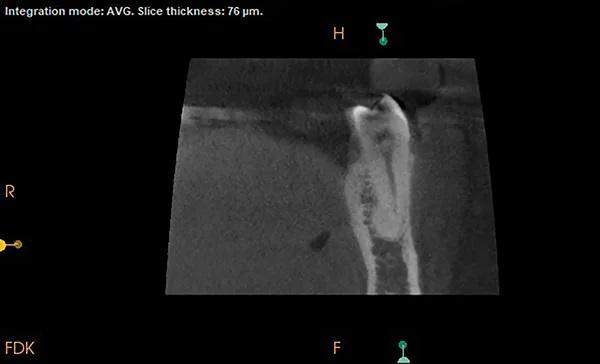
Фото 3: Сагиттальный срез КЛКТ, демонстрирующий степень рентгенопрозрачности.
ЧЛХ предложил пациенту варианты лечения, которые включали наблюдение, нехирургическое лечение корневых каналов (НХЛКК) с последующей апикальной хирургией (с биопсией) и хирургическим удалением с эксцизионной биопсией, костной пластикой и последующей установкой имплантата. Учитывая относительно большой размер поражения, хирург проинформировал пациента о непредсказуемом прогнозе при проведении НХЛКК с последующей апикальной хирургией и о том, что удаление является более предсказуемым вариантом. Из-за болезненности, связанной с зубом 3.5, пациентка решила провести удаление и эксцизионную биопсию.
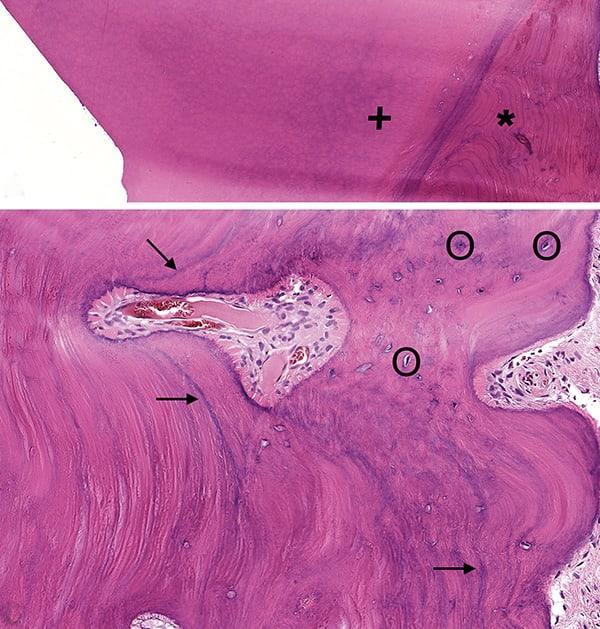
Во время операции зуб был удален отдельно от очага поражения, учитывая перелом двух сегментов во время люксации. Доступ к поражению был получен для удаления через боковое костное окно, при этом коронарно-щечная кортикальная пластинка оставалась неповрежденной. На патологоанатомический анализ были представлены зуб 3.5 и два фрагмента твердой коричневой ткани длиной 1,5 см и 0,8 см. Гистологическое исследование поражения выявило узелок из плотного материала, похожего на цемент, в центре, который содержал разрозненные увеличенные цементобласты по периферии и был тесно связан с корнем зуба. Общие признаки подтверждали диагноз цементобластомы (Фото 4 и Фото 5).
Фото. 4. (Изображение вверху) Гистологические особенности новообразования при биопсии. Непосредственно рядом с пораженным зубом (+) наблюдалось плотное разрастание, как правило, гипоцеллюлярного цемента (*) (окрашивание гематоксилином и эозином [ГЭ]).
Фото 5. (Изображение внизу) При большем увеличении повреждение состояло из минерализованного цемента с заметными базофильными границами перехода (стрелки). По периферии цементобласты были беспорядочно распределены в лакунах (круги) с тонкими слоями минерализованного матрикса и скудной прилегающей васкуляризированной волокнистой тканью (правая часть изображения, окрашивание ГЭ).
Обсуждение
Этот клинический случай иллюстрирует важность мультидисциплинарной помощи при оценке, диагностике и лечении сложной патологии, такой как цементобластома. Он демонстрирует, что практикующие стоматологи должны быть знакомы с широким спектром клинических исследований, чтобы как облегчить проведение широкой дифференциальной диагностики, так и предоставить пациентам соответствующее направление.
Клиническая и рентгенологическая картина поражения у пациента позволила провести дифференциальный диагноз с цементобластомой, эностозом, уплотняющим остеитом, гиперцементозом и периапикальной цементо-костной дисплазией. Рентгенологически цементобластома представляет собой четко очерченное рентгеноконтрастное образование, прикрепленное к корню зуба, с окружающей тонкой просвечивающей зоной. В частности, слияние очага с пораженным корнем без четкой границы между очагом и корнем является почти патогномоничным для этого образования — особенность, которая была очевидна при КЛКТ-сканировании пациента (Фото 2 и Фото 3). Дополнительные рентгенологические признаки цементобластомы могут включать резорбцию корня, связанную с давлением, костное расширение, потерю контура корня, смещение соседних зубов и анатомических структур, перфорацию кортикальной части кости и облитерацию ППД. Хотя рентгенологические признаки цементобластомы могут в значительной степени подтвердить диагноз, только биопсия позволяет по-настоящему отличить новообразование от других патологий, в частности гиперцементоза.
Гистологическое исследование пораженного участка пациента выявило плотное разрастание гипоцеллюлярного цемента непосредственно рядом с пораженным зубом (Фото 4). По периферии очаг поражения демонстрировал повышенную клеточность цементобластов в матриксе и фиброваскулярную строму, что соответствовало цементобластоме. Кроме того, в цементе были заметны базофильные границы перехода и каемка из цементобластов (Фото 5), что является еще одной особенностью, характерной для этого заболевания. Периферия цементобластомы обычно содержит ободок из соединительной ткани и столбики неминерализованной клеточной ткани, создавая, таким образом, просвечивающую зону, визуализируемую на рентгенограммах. Недавно было показано, что на молекулярном уровне цементобластома содержит перестройки генов FOS, сходные с морфологически схожими опухолями остеоидной остеомой и остеобластомой, что позволяет предположить, что эти образования могут представлять собой спектр проявлений одной и той же нозологии.
Основным дифференциально-диагностическим критерием в данном случае был гиперцементоз — неопухолевое разрастание цемента, поражающее корень зуба. Однако симптомы болезненности при пальпации и рентгенологическое истончение кортикальной кости скорее указывали на цементобластому. В то время как центральные участки поражения в данном случае гистологически напоминали гиперцементоз, на периферии увеличение клеточности цементобластов с небольшой дезорганизацией и тонким столбчатым расположением матрикса свидетельствовало в пользу диагноза цементобластомы. Другие основные рентгенологические дифференциальные диагнозы, конденсирующий остеит и периапикальная цементно-костная дисплазия, могут быть исключены из-за связи с живым зубом и отсутствия фиброзно-костного компонента гистологически соответственно.
Методом выбора при цементобластоме является полное хирургическое удаление новообразования с одновременным удалением пораженного зуба. Другие методы лечения, о которых сообщается в литературе, включают: резекцию единым блоком, ампутацию корня с одновременным удалением опухоли, выскабливание очага поражения без удаления зуба и лечение корневого канала с последующей апикоэктомией с одновременным удалением опухоли. Из-за обширности поражения в сочетании с опасениями хирурга пациентка выбрала хирургическое иссечение новообразования с одновременным удалением пораженного зуба.
Клинический исход этого случая в решающей степени зависел от сотрудничества многопрофильной команды специалистов-стоматологов. Учитывая, что очаг был первоначально выявлен во время обычной серии ПВС, нельзя недооценивать важную роль, которую врачи общей практики играют в выявлении сложной патологии. Обследование, проведенное эндодонтистом, исключило какие-либо эндодонтические причины симптомов пациента и обеспечило направление к соответствующей специальности для постановки окончательного диагноза и лечения. Междисциплинарное сотрудничество между эндодонтистами и челюстно-лицевыми хирургами помогло гарантировать, что этот пациент выбрал метод лечения, основанный на предсказуемых, научно обоснованных мерах. Этот случай подчеркивает важность междисциплинарной помощи при лечении сложной патологии.
Заключение
Цементобластома — это доброкачественное новообразование, поражающее постоянный первый моляр нижней челюсти, которое может проявляться болью и сопутствующим отеком периапикальной области. Эндодонтисты хорошо разбираются в диагностике зубной боли, и к ним часто направляют сложных пациентов со случаями, связанными с болезненными одонтогенными и неодонтогенными поражениями. Важно, чтобы врачи были осведомлены об этой нозологии и надлежащих стратегиях ведения пациентов, чтобы обеспечить клиническую помощь, основанную на фактических данных.
Этот клинический случай демонстрирует, как цементобластома, хотя и является редким заболеванием, может имитировать эндодонтическую патологию с потенциальной болью и рентгенологическими данными, затрагивающими периапикальные ткани. Стоматологи должны быть осведомлены об этой нозологии и ее проявлениях. Цементобластому следует учитывать при дифференциальной диагностике пациентов с совместимыми клиническими и рентгенологическими проявлениями.
Авторы:
Brooke Blicher, DMD
Darcy A. Kerr, MD
Rebekah Lucier Pryles, DMD
Rocco Addante, DMD
Shraya Sharma, DMD
Цементобластома — это редкое доброкачественное новообразование, характеризующееся отложением цементообразной ткани в соединении с корнем зуба. На его долю приходится примерно 3% всех одонтогенных опухолей, которые в основном возникают на втором и третьем десятилетиях жизни без четкой половой принадлежности. Образование, как правило, затрагивает боковые зубы, при этом наиболее часто регистрируемым местом является жизнеспособный постоянный первый моляр нижней челюсти.

В этой статье описан клинический случай, первоначально направленный к эндодонтисту из-за подозрения на патологию эндодонтической этиологии. Однако в конечном счете был поставлен окончательный диагноз — цементобластома.
Описание клинического случая
Здоровая (класс I по Американскому обществу анестезиологов) 38-летняя пациентка была направлена в клинику эндодонтии для оценки рентгеноконтрастного поражения верхушки зуба. При общем осмотре было установлено, что пациентка находится в хорошем физическом состоянии. Она не сообщала ни о ежедневном приеме лекарств, ни об аллергии на них. Она сказала, что ее стоматолог общей практики определил рентгенопрозрачность верхушки зуба 3.5 на недавно полученном полном внутриротовом снимке (ПВС). С тех пор пациентка время от времени испытывала легкую болезненность при пальпации, связанную с зубом, но отрицала, что испытывал какую-либо спонтанную боль или дискомфорт от укуса. Хотя пациентка регулярно обращалась за профилактической помощью, она сообщила, что в течение предыдущих 10 лет не делала рентгенограмм зубов из-за многоплодной беременности.
Клиническое обследование
Как при внеротовом, так и при внутриротовом осмотре мягких тканей не было выявлено ни отека, ни изменения цвета, ни асимметрии. На нижних задних зубах левой челюсти имелись фарфоровые реставрации с частичным покрытием и здоровыми краями. При пальпации и перкуссии была выявлена легкая болезненность, связанная с зубами 3.5 и 3.6 соответственно. Испытание чувствительности пульпы с использованием аэрозоля с хладагентом (EdgeIce Pulp Vitality Spray, Edge Endo) позволило выявить кратковременную острую боль на зубах с 3.6 по 3.4. Все зубы отличались физиологической подвижностью, глубиной зондирования менее 4 мм по окружности и нормальной окклюзией. Никаких видимых трещин или переломов структуры зуба, отека мягких тканей или свищевых ходов обнаружено не было.
На внутриротовых рентгенограммах были обнаружены неглубокие реставрации с неповрежденными краями, без кариеса, с нормальным пространством периодонтальной связки (ППС), твердой пластинкой и костью, прилегающей к зубам 3.6 и 3.4, а также рентгенопрозрачность над вершиной зуба 3.5 (Фото 1). Конусно-лучевая компьютерная томография (КЛКТ) этой области выявила четко очерченное овоидное рентгеноконтрастное образование, расположенное на язычной стороне апикальной трети зуба 3.5. Очаг поражения не отличался от структуры корня и имел радиопрозрачный ореол по периферии (Фото 2 и Фото 3). Было заметно локальное истончение щечной кортикальной пластинки, что указывает на связанную с опухолью деградацию кортикальной кости из-за неопухолевого процесса, такого как гиперцементоз. Поскольку состояние пульпы было определено как нормальное, дифференциальный диагноз рентгеноконтрастности на тот момент включал цементобластому, периапикальную цементо-костную дисплазию, гиперцементоз и, что менее вероятно, склерозирующий остеомиелит. Пациент был незамедлительно направлен к челюстно-лицевому хирургу (ЧЛХ) для дальнейшего обследования и лечения.
Фото 1: Предоперационная 2-мерная периапикальная рентгенограмма, показывающая рентгенопрозрачность верхушки зуба 3.5.

Фото 2: Коронарный срез КЛКТ, демонстрирующий степень рентгенопрозрачности.

Фото 3: Сагиттальный срез КЛКТ, демонстрирующий степень рентгенопрозрачности.

ЧЛХ предложил пациенту варианты лечения, которые включали наблюдение, нехирургическое лечение корневых каналов (НХЛКК) с последующей апикальной хирургией (с биопсией) и хирургическим удалением с эксцизионной биопсией, костной пластикой и последующей установкой имплантата. Учитывая относительно большой размер поражения, хирург проинформировал пациента о непредсказуемом прогнозе при проведении НХЛКК с последующей апикальной хирургией и о том, что удаление является более предсказуемым вариантом. Из-за болезненности, связанной с зубом 3.5, пациентка решила провести удаление и эксцизионную биопсию.
Во время операции зуб был удален отдельно от очага поражения, учитывая перелом двух сегментов во время люксации. Доступ к поражению был получен для удаления через боковое костное окно, при этом коронарно-щечная кортикальная пластинка оставалась неповрежденной. На патологоанатомический анализ были представлены зуб 3.5 и два фрагмента твердой коричневой ткани длиной 1,5 см и 0,8 см. Гистологическое исследование поражения выявило узелок из плотного материала, похожего на цемент, в центре, который содержал разрозненные увеличенные цементобласты по периферии и был тесно связан с корнем зуба. Общие признаки подтверждали диагноз цементобластомы (Фото 4 и Фото 5).
Фото. 4. (Изображение вверху) Гистологические особенности новообразования при биопсии. Непосредственно рядом с пораженным зубом (+) наблюдалось плотное разрастание, как правило, гипоцеллюлярного цемента (*) (окрашивание гематоксилином и эозином [ГЭ]).
Фото 5. (Изображение внизу) При большем увеличении повреждение состояло из минерализованного цемента с заметными базофильными границами перехода (стрелки). По периферии цементобласты были беспорядочно распределены в лакунах (круги) с тонкими слоями минерализованного матрикса и скудной прилегающей васкуляризированной волокнистой тканью (правая часть изображения, окрашивание ГЭ).

Обсуждение
Этот клинический случай иллюстрирует важность мультидисциплинарной помощи при оценке, диагностике и лечении сложной патологии, такой как цементобластома. Он демонстрирует, что практикующие стоматологи должны быть знакомы с широким спектром клинических исследований, чтобы как облегчить проведение широкой дифференциальной диагностики, так и предоставить пациентам соответствующее направление.
Клиническая и рентгенологическая картина поражения у пациента позволила провести дифференциальный диагноз с цементобластомой, эностозом, уплотняющим остеитом, гиперцементозом и периапикальной цементо-костной дисплазией. Рентгенологически цементобластома представляет собой четко очерченное рентгеноконтрастное образование, прикрепленное к корню зуба, с окружающей тонкой просвечивающей зоной. В частности, слияние очага с пораженным корнем без четкой границы между очагом и корнем является почти патогномоничным для этого образования — особенность, которая была очевидна при КЛКТ-сканировании пациента (Фото 2 и Фото 3). Дополнительные рентгенологические признаки цементобластомы могут включать резорбцию корня, связанную с давлением, костное расширение, потерю контура корня, смещение соседних зубов и анатомических структур, перфорацию кортикальной части кости и облитерацию ППД. Хотя рентгенологические признаки цементобластомы могут в значительной степени подтвердить диагноз, только биопсия позволяет по-настоящему отличить новообразование от других патологий, в частности гиперцементоза.
Гистологическое исследование пораженного участка пациента выявило плотное разрастание гипоцеллюлярного цемента непосредственно рядом с пораженным зубом (Фото 4). По периферии очаг поражения демонстрировал повышенную клеточность цементобластов в матриксе и фиброваскулярную строму, что соответствовало цементобластоме. Кроме того, в цементе были заметны базофильные границы перехода и каемка из цементобластов (Фото 5), что является еще одной особенностью, характерной для этого заболевания. Периферия цементобластомы обычно содержит ободок из соединительной ткани и столбики неминерализованной клеточной ткани, создавая, таким образом, просвечивающую зону, визуализируемую на рентгенограммах. Недавно было показано, что на молекулярном уровне цементобластома содержит перестройки генов FOS, сходные с морфологически схожими опухолями остеоидной остеомой и остеобластомой, что позволяет предположить, что эти образования могут представлять собой спектр проявлений одной и той же нозологии.
Основным дифференциально-диагностическим критерием в данном случае был гиперцементоз — неопухолевое разрастание цемента, поражающее корень зуба. Однако симптомы болезненности при пальпации и рентгенологическое истончение кортикальной кости скорее указывали на цементобластому. В то время как центральные участки поражения в данном случае гистологически напоминали гиперцементоз, на периферии увеличение клеточности цементобластов с небольшой дезорганизацией и тонким столбчатым расположением матрикса свидетельствовало в пользу диагноза цементобластомы. Другие основные рентгенологические дифференциальные диагнозы, конденсирующий остеит и периапикальная цементно-костная дисплазия, могут быть исключены из-за связи с живым зубом и отсутствия фиброзно-костного компонента гистологически соответственно.
Методом выбора при цементобластоме является полное хирургическое удаление новообразования с одновременным удалением пораженного зуба. Другие методы лечения, о которых сообщается в литературе, включают: резекцию единым блоком, ампутацию корня с одновременным удалением опухоли, выскабливание очага поражения без удаления зуба и лечение корневого канала с последующей апикоэктомией с одновременным удалением опухоли. Из-за обширности поражения в сочетании с опасениями хирурга пациентка выбрала хирургическое иссечение новообразования с одновременным удалением пораженного зуба.
Клинический исход этого случая в решающей степени зависел от сотрудничества многопрофильной команды специалистов-стоматологов. Учитывая, что очаг был первоначально выявлен во время обычной серии ПВС, нельзя недооценивать важную роль, которую врачи общей практики играют в выявлении сложной патологии. Обследование, проведенное эндодонтистом, исключило какие-либо эндодонтические причины симптомов пациента и обеспечило направление к соответствующей специальности для постановки окончательного диагноза и лечения. Междисциплинарное сотрудничество между эндодонтистами и челюстно-лицевыми хирургами помогло гарантировать, что этот пациент выбрал метод лечения, основанный на предсказуемых, научно обоснованных мерах. Этот случай подчеркивает важность междисциплинарной помощи при лечении сложной патологии.
Заключение
Цементобластома — это доброкачественное новообразование, поражающее постоянный первый моляр нижней челюсти, которое может проявляться болью и сопутствующим отеком периапикальной области. Эндодонтисты хорошо разбираются в диагностике зубной боли, и к ним часто направляют сложных пациентов со случаями, связанными с болезненными одонтогенными и неодонтогенными поражениями. Важно, чтобы врачи были осведомлены об этой нозологии и надлежащих стратегиях ведения пациентов, чтобы обеспечить клиническую помощь, основанную на фактических данных.
Этот клинический случай демонстрирует, как цементобластома, хотя и является редким заболеванием, может имитировать эндодонтическую патологию с потенциальной болью и рентгенологическими данными, затрагивающими периапикальные ткани. Стоматологи должны быть осведомлены об этой нозологии и ее проявлениях. Цементобластому следует учитывать при дифференциальной диагностике пациентов с совместимыми клиническими и рентгенологическими проявлениями.
Авторы:
Brooke Blicher, DMD
Darcy A. Kerr, MD
Rebekah Lucier Pryles, DMD
Rocco Addante, DMD
Shraya Sharma, DMD





























































































































































0 комментариев