Нехирургическое повторное эндодонтическое лечение (НХ ПЭЛ) является перспективным, однако недостаточно широко используемым методом ведения зубов с неудачей ранее проведенного эндодонтического лечения. Понимание современных достижений в эндодонтии и их влияния на исходы повторного лечения имеет ключевое значение для врачей, консультирующих пациентов, стремящихся сохранить собственные зубы. Современные методы визуализации, такие как конусно-лучевая компьютерная томография (КЛКТ), улучшают выявление и диагностику, обеспечивая высокую точность планирования лечения. На прогноз НХ ПЭЛ влияют такие факторы, как наличие апикального периодонтита, качество первичного лечения, неустраненные осложнения и объем сохраненных твердых тканей зуба. Современные технологии, включая использование операционного микроскопа, никель-титановых ротационных инструментов, ультразвуковой ирригации и методов термопластической обтурации, существенно повысили предсказуемость результатов повторного лечения. Последние исследования демонстрируют более высокие показатели выживаемости и успешности при применении этих современных подходов, что подчеркивает важность приоритетного рассмотрения повторного лечения по сравнению с удалением зуба при первичной неудаче эндодонтического лечения.
Естественный зубной ряд обеспечивает сохранение целостности оральной среды, поддерживает альвеолярную кость и обеспечивает высокую тактильную чувствительность и проприоцепцию, что имеет ключевое значение для эффективного жевания и общего здоровья полости рта. Кроме того, психологические преимущества сохранения собственных зубов, часто приводящие к большей удовлетворенности и уверенности пациента, нельзя недооценивать.
Однако в современной стоматологической практике среди многих клиницистов существует мнение, что дентальные имплантаты обеспечивают более благоприятный долгосрочный прогноз по сравнению с эндодонтическим повторным лечением. Данное представление может быть связано с более строгими критериями оценки исходов в эндодонтии, где, как правило, требуется отсутствие как клинических, так и рентгенологических признаков патологии, тогда как при подходе «удаление–имплантация» чаще оценивается выживаемость, а не успех лечения.
Недавнее ретроспективное исследование, проведенное в Школе стоматологии Университета Северной Каролины в Чапел-Хилл, проанализировало эндодонтически леченные зубы, замененные имплантатами. Было установлено, что более половины зубов, удаленных по причине неудачи эндодонтического лечения, могли рассматриваться как потенциальные кандидаты для повторного лечения, что подчеркивает недостаточное использование НХ ПЭЛ как метода сохранения значительной доли компрометированных зубов, ранее считавшихся неподлежащими лечению.
Неудачи эндодонтического лечения: причины и диагностика
Неудачи эндодонтического лечения в первую очередь обусловлены персистенцией микроорганизмов в системе корневых каналов, особенно в апикальной области. Установлено, что ряд грамположительных кокков, палочек и нитевидных формируют биопленки на стенках каналов, устойчивые к антимикробным воздействиям и способствующие персистированию инфекции. В частности, Enterococcus faecalis является наиболее часто выявляемым микроорганизмом в не заживающих апикальных очагах после эндодонтического лечения. Примечательно, что эти грамположительные факультативно-анаэробные кокки чаще встречаются при вторичной инфекции, чем при первичной. Выраженная способность Enterococcus faecalis выживать в присутствии внутриканальных антимикробных средств и формировать биопленки в условиях дефицита питательных веществ позволяет классифицировать его как оппортунистический патоген.
К другим значимым причинам неудач эндодонтического лечения относятся пропущенные или необработанные каналы, в которых сохраняются бактерии, способствующие реинфекции. Неполноценная механическая и медикаментозная обработка каналов, а также неадекватная обтурация также часто приводят к неудаче, поскольку создают условия для выживания и колонизации микроорганизмов в системе каналов. Кроме того, ятрогенные ошибки, такие как перелом инструментов, перфорации или коронковая негерметичность вследствие некачественных реставраций, могут нарушать герметичность системы корневых каналов, создавая пути для проникновения бактерий и последующего развития инфекции (фото 1). В результате формируются периапикальные очаги, обусловленные иммунным ответом организма пациента на микробные и воспалительные факторы.
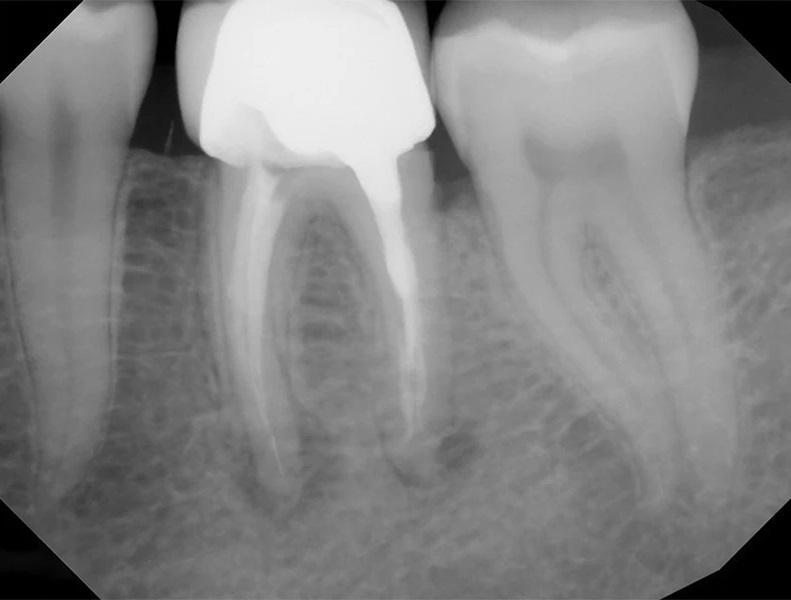
Фото 1. Клинический случай 1. Периапикальная рентгенограмма, демонстрирующая периапикальную патологию, связанную с зубом 36, обусловленную неустраненными осложнениями первичного нехирургического эндодонтического лечения, включая отлом инструмента и коронковую негерметичность. Неустраненные осложнения могут приводить к неудаче эндодонтического лечения и усложнять проведение нехирургического повторного лечения, делая его исходы менее предсказуемыми.
Эффективная диагностика неудач эндодонтического лечения основана на сочетании клинического обследования и современных методов визуализации. Регулярные контрольные визиты позволяют врачу отслеживать процесс заживления, выявлять появляющиеся симптомы и определять рентгенологические признаки неудачи, такие как сохраняющаяся или вновь возникающая периапикальная радиолюцентность. Конусно-лучевая компьютерная томография (КЛКТ) обеспечивает трехмерную визуализацию зубов и окружающих тканей и стала незаменимым инструментом для оценки послеоперационных результатов. Многочисленные исследования показывают, что КЛКТ позволяет более точно выявлять минимальные периапикальные изменения, неудовлетворительное качество пломбирования каналов и сложную анатомию корневой системы по сравнению с прицельной рентгенографией. Сочетание современных методов визуализации с тщательным диспансерным наблюдением позволяет диагностировать периапикальные заболевания на более ранних стадиях.
Предоперационные факторы, влияющие на прогноз повторного лечения
Существует ряд предоперационных факторов, существенно влияющих на прогноз нехирургического повторного эндодонтического лечения. Одним из ключевых факторов является наличие апикального периодонтита. Аналогично первичному эндодонтическому лечению, наличие апикального периодонтита до лечения негативно влияет на показатели успешности НХ ПЭЛ, снижая их с 93% до 80%. Особенно неблагоприятным прогностическим фактором являются крупные радиолюцентные очаги, поскольку они часто свидетельствуют о высокой микробной нагрузке или длительно существующей инфекции с сформировавшимися микробными сообществами, что значительно осложняет лечение.
Наличие четко определяемых проблем или технических ошибок при первичном эндодонтическом лечении также играет важную роль в прогнозировании исходов повторного лечения. Исследования показывают, что результаты повторного лечения часто обратно пропорциональны качеству первичного лечения. Когда причины неудачи первичного лечения очевидны и поддаются коррекции (например, пропущенный канал или неполная обтурация), прогноз повторного лечения, как правило, более предсказуем, поскольку возможна целенаправленная коррекция выявленных дефектов (фото 2–5).
Фото 2–5. Клинический случай 2. Выявляемые причины неудачи первичного эндодонтического лечения, как правило, ассоциированы с более предсказуемым исходом повторного лечения.
Фото 2: Предоперационная периапикальная рентгенограмма, демонстрирующая ранее не выявленную анатомию в зубе 36.
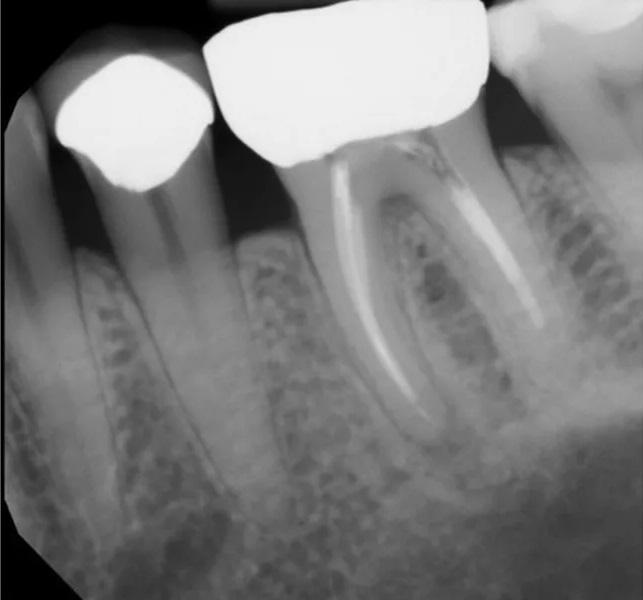
Фото 3: Предоперационная КЛКТ. Отмечаются неполное пломбирование и периапикальная радиолюцентность, связанные с медиальным каналом.
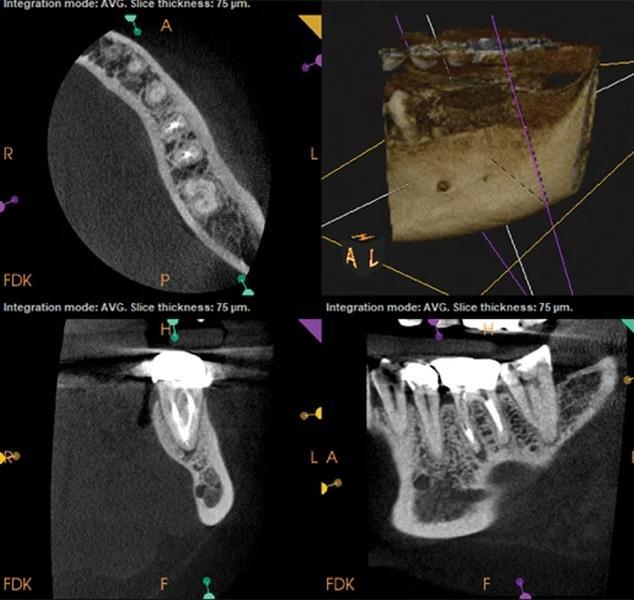
Фото 4: Периапикальная рентгенограмма сразу после лечения.
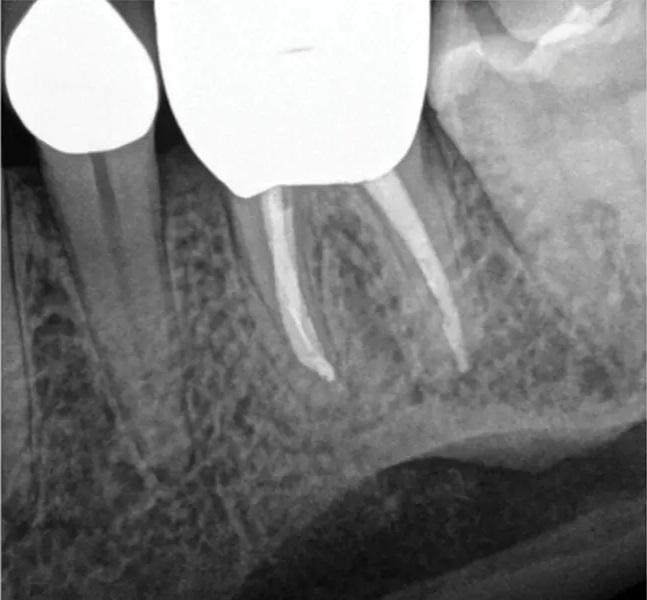
Фото 5: КЛКТ через 3 месяца после лечения. Отмечается регресс периапикальной патологии в области медиального канала.
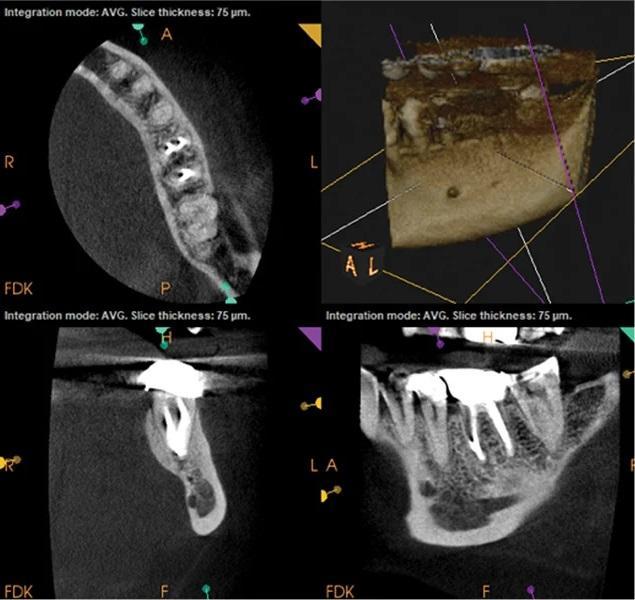
Неустраненные осложнения, такие как ранее возникшие перфорации, существенно влияют на исходы нехирургического повторного лечения. У пациентов с перфорациями, которые не были адекватно устранены на первичном этапе, прогноз повторного лечения менее предсказуем. Наличие перфорации усложняет герметизацию системы корневых каналов и контроль инфекции, что может негативно сказаться на общем успехе лечения.
Объем сохраненных твердых тканей зуба является еще одним ключевым фактором, влияющим на успех нехирургического повторного лечения. Исследование Al-Nuaimi и соавт. показало, что зубы с сохранением более 30% исходного объема коронковой части имеют значительно более благоприятный прогноз после повторного лечения по сравнению с зубами, у которых этот показатель составляет менее 30%. Достаточный объем оставшихся тканей обеспечивает лучшую прочность и поддержку реставрации, что критически важно для долгосрочного успеха лечения. Напротив, зубы со значительной утратой коронковой структуры более подвержены переломам и другим осложнениям, что может снижать эффективность повторного лечения.
НХ ПЭЛ с использованием современных технологий
В анализе выживаемости, проведенном Salehrabi и Rotstein на основе страховых данных Delta Dental, было установлено, что 5-летняя выживаемость почти 5 000 зубов после НХ ПЭЛ составила 89%. При оценке зубов не только по факту сохранности, но и по клинической функции, отсутствию симптомов и рентгенологических признаков патологии, результаты исследований варьируют. Метаанализ Torabinejad и соавт. показал диапазон успешности 74–85% в течение 4–6 лет на основе восьми исследований, опубликованных в период 1998–2008 гг. Такая вариабельность может быть обусловлена различиями в популяциях пациентов, клинических условиях (стационары, стоматологические факультеты, частные клиники), протоколах лечения и критериях оценки. Однако даже самое позднее исследование, включенное в метаанализ (82% успешности у 229 пациентов), охватывало лечение, выполненное в 1998–2001 гг., то есть до широкого внедрения современных технологий.
Современные эндодонтические технологии, включая достижения в области визуализации, инструментальной обработки и материалов, существенно повысили стандарты лечения и предсказуемость результатов как при нехирургическом первичном эндодонтическом лечении, так и при НХ ПЭЛ. Одним из наиболее значимых достижений стало внедрение операционного микроскопа. По последним данным, более 90% эндодонтистов используют микроскоп в своей практике, что значительно превышает показатели 1999 года, когда его применяли лишь 52% специалистов. Высокое увеличение и качественное освещение позволяют визуализировать сложную анатомию корневых каналов, включая перешейки, дополнительные каналы и микротрещины, которые трудно обнаружить при использовании бинокулярных луп. Кроме того, эргономика микроскопа способствует поддержанию комфортного положения врача, повышая концентрацию и снижая утомляемость при длительных вмешательствах.
Ротационные и реципрокные инструменты из никель-титанового сплава в значительной степени заменили традиционные стальные файлы. Их высокая гибкость и прочность обеспечивают более эффективную и безопасную обработку каналов, особенно при их искривлении. Современные протоколы ирригации, включая ультразвуковую активацию, дополнительно повысили эффективность очистки и дезинфекции системы корневых каналов. Рабочие части ультразвуковых инструментов в 5–10 раз меньше, чем у самых тонких шаровидных боров, а их узкий профиль и абразивное покрытие позволяют точно удалять минерализованные препятствия. Это обеспечивает эффективное и в то же время щадящее удаление обструкций, которые часто являются причиной персистирующей инфекции и неудач лечения.
В настоящее время для обтурации корневых каналов используется гуттаперча. Согласно опросу 1997 года, проведенному в 48 стоматологических школах США, наиболее часто преподаваемой техникой была холодная латеральная конденсация. В последние годы наблюдается переход к использованию термопластифицированной гуттаперчи. Концепция нагревания гуттаперчи для получения однородного и адаптируемого материала была предложена Schilder в 1960-х годах, после чего были разработаны такие методы, как техника непрерывной волны, инъекционная гуттаперча и системы с носителем. Исследования показывают, что эти методы обеспечивают более плотное заполнение в апикальной области и меньшее количество пустот, а также более точное воспроизведение анатомии корневого канала по сравнению с холодной латеральной конденсацией.
В сочетании с трехмерной диагностикой и современными герметиками и реставрационными материалами интеграция современных технологий существенно повысила показатели успешности и предсказуемость результатов НХ ПЭЛ. Недавнее исследование Университета Пенсильвании (2017–2020 гг.) показало более высокий уровень выживаемости зубов после НХ ПЭЛ — 92,4%. В другом проспективном исследовании, проведенном в Baylor College of Dentistry с использованием стандартизированного протокола (операционный микроскоп, NiTi-инструменты, ультразвуковая ирригация и термопластическая обтурация). Авторы также отметили значительное улучшение качества жизни пациентов и жевательной функции, успешность составила 90,4% через 2 года. При этом данный показатель может быть даже занижен. В предыдущих исследованиях успех часто оценивался по количеству корней, а не зубов, что могло приводить к завышению результатов. Поскольку в данном исследовании все зубы были многокорневыми, при оценке по отдельным корням показатель успешности, вероятно, был бы выше.
Заключение
Развитие современных эндодонтических технологий ознаменовало новую эпоху улучшения результатов НХ ПЭЛ. Традиционные методы, основанные преимущественно на ручной инструментальной обработке, ограниченных возможностях визуализации и базовых протоколах ирригации и обтурации, нередко демонстрировали вариабельные показатели успешности. На прогноз повторного лечения влияют такие факторы, как наличие апикального периодонтита, качество первичного лечения, неустраненные осложнения и объем сохраненных твердых тканей зуба. Однако внедрение современных технологий — операционного микроскопа, никель-титановых ротационных инструментов, ультразвуковой ирригации, методов термопластической обтурации, а также более точных диагностических средств, таких как КЛКТ — значительно расширило возможности клиницистов в успешном лечении эндодонтических неудач. Улучшенная визуализация, высокая точность и более тщательная обработка, обеспечиваемые современными методиками, позволяют сохранять зубы, которые ранее считались неподлежащими лечению. Последние исследования показывают, что использование этих современных подходов обеспечивает более высокие показатели выживаемости и успешности (92,4% и 90,4% соответственно), что убедительно подтверждает целесообразность приоритетного выбора НХ ПЭЛ как перспективного метода лечения при неудаче первичного эндодонтического вмешательства.
Авторы:
Ruojun Esther Wu, DMD Candidate
Brooke Blicher, DMD
Rebekah Lucier Pryles, DMD
Нехирургическое повторное эндодонтическое лечение (НХ ПЭЛ) является перспективным, однако недостаточно широко используемым методом ведения зубов с неудачей ранее проведенного эндодонтического лечения. Понимание современных достижений в эндодонтии и их влияния на исходы повторного лечения имеет ключевое значение для врачей, консультирующих пациентов, стремящихся сохранить собственные зубы. Современные методы визуализации, такие как конусно-лучевая компьютерная томография (КЛКТ), улучшают выявление и диагностику, обеспечивая высокую точность планирования лечения. На прогноз НХ ПЭЛ влияют такие факторы, как наличие апикального периодонтита, качество первичного лечения, неустраненные осложнения и объем сохраненных твердых тканей зуба. Современные технологии, включая использование операционного микроскопа, никель-титановых ротационных инструментов, ультразвуковой ирригации и методов термопластической обтурации, существенно повысили предсказуемость результатов повторного лечения. Последние исследования демонстрируют более высокие показатели выживаемости и успешности при применении этих современных подходов, что подчеркивает важность приоритетного рассмотрения повторного лечения по сравнению с удалением зуба при первичной неудаче эндодонтического лечения.

Естественный зубной ряд обеспечивает сохранение целостности оральной среды, поддерживает альвеолярную кость и обеспечивает высокую тактильную чувствительность и проприоцепцию, что имеет ключевое значение для эффективного жевания и общего здоровья полости рта. Кроме того, психологические преимущества сохранения собственных зубов, часто приводящие к большей удовлетворенности и уверенности пациента, нельзя недооценивать.
Однако в современной стоматологической практике среди многих клиницистов существует мнение, что дентальные имплантаты обеспечивают более благоприятный долгосрочный прогноз по сравнению с эндодонтическим повторным лечением. Данное представление может быть связано с более строгими критериями оценки исходов в эндодонтии, где, как правило, требуется отсутствие как клинических, так и рентгенологических признаков патологии, тогда как при подходе «удаление–имплантация» чаще оценивается выживаемость, а не успех лечения.
Недавнее ретроспективное исследование, проведенное в Школе стоматологии Университета Северной Каролины в Чапел-Хилл, проанализировало эндодонтически леченные зубы, замененные имплантатами. Было установлено, что более половины зубов, удаленных по причине неудачи эндодонтического лечения, могли рассматриваться как потенциальные кандидаты для повторного лечения, что подчеркивает недостаточное использование НХ ПЭЛ как метода сохранения значительной доли компрометированных зубов, ранее считавшихся неподлежащими лечению.
Неудачи эндодонтического лечения: причины и диагностика
Неудачи эндодонтического лечения в первую очередь обусловлены персистенцией микроорганизмов в системе корневых каналов, особенно в апикальной области. Установлено, что ряд грамположительных кокков, палочек и нитевидных формируют биопленки на стенках каналов, устойчивые к антимикробным воздействиям и способствующие персистированию инфекции. В частности, Enterococcus faecalis является наиболее часто выявляемым микроорганизмом в не заживающих апикальных очагах после эндодонтического лечения. Примечательно, что эти грамположительные факультативно-анаэробные кокки чаще встречаются при вторичной инфекции, чем при первичной. Выраженная способность Enterococcus faecalis выживать в присутствии внутриканальных антимикробных средств и формировать биопленки в условиях дефицита питательных веществ позволяет классифицировать его как оппортунистический патоген.
К другим значимым причинам неудач эндодонтического лечения относятся пропущенные или необработанные каналы, в которых сохраняются бактерии, способствующие реинфекции. Неполноценная механическая и медикаментозная обработка каналов, а также неадекватная обтурация также часто приводят к неудаче, поскольку создают условия для выживания и колонизации микроорганизмов в системе каналов. Кроме того, ятрогенные ошибки, такие как перелом инструментов, перфорации или коронковая негерметичность вследствие некачественных реставраций, могут нарушать герметичность системы корневых каналов, создавая пути для проникновения бактерий и последующего развития инфекции (фото 1). В результате формируются периапикальные очаги, обусловленные иммунным ответом организма пациента на микробные и воспалительные факторы.
Фото 1. Клинический случай 1. Периапикальная рентгенограмма, демонстрирующая периапикальную патологию, связанную с зубом 36, обусловленную неустраненными осложнениями первичного нехирургического эндодонтического лечения, включая отлом инструмента и коронковую негерметичность. Неустраненные осложнения могут приводить к неудаче эндодонтического лечения и усложнять проведение нехирургического повторного лечения, делая его исходы менее предсказуемыми.

Эффективная диагностика неудач эндодонтического лечения основана на сочетании клинического обследования и современных методов визуализации. Регулярные контрольные визиты позволяют врачу отслеживать процесс заживления, выявлять появляющиеся симптомы и определять рентгенологические признаки неудачи, такие как сохраняющаяся или вновь возникающая периапикальная радиолюцентность. Конусно-лучевая компьютерная томография (КЛКТ) обеспечивает трехмерную визуализацию зубов и окружающих тканей и стала незаменимым инструментом для оценки послеоперационных результатов. Многочисленные исследования показывают, что КЛКТ позволяет более точно выявлять минимальные периапикальные изменения, неудовлетворительное качество пломбирования каналов и сложную анатомию корневой системы по сравнению с прицельной рентгенографией. Сочетание современных методов визуализации с тщательным диспансерным наблюдением позволяет диагностировать периапикальные заболевания на более ранних стадиях.
Предоперационные факторы, влияющие на прогноз повторного лечения
Существует ряд предоперационных факторов, существенно влияющих на прогноз нехирургического повторного эндодонтического лечения. Одним из ключевых факторов является наличие апикального периодонтита. Аналогично первичному эндодонтическому лечению, наличие апикального периодонтита до лечения негативно влияет на показатели успешности НХ ПЭЛ, снижая их с 93% до 80%. Особенно неблагоприятным прогностическим фактором являются крупные радиолюцентные очаги, поскольку они часто свидетельствуют о высокой микробной нагрузке или длительно существующей инфекции с сформировавшимися микробными сообществами, что значительно осложняет лечение.
Наличие четко определяемых проблем или технических ошибок при первичном эндодонтическом лечении также играет важную роль в прогнозировании исходов повторного лечения. Исследования показывают, что результаты повторного лечения часто обратно пропорциональны качеству первичного лечения. Когда причины неудачи первичного лечения очевидны и поддаются коррекции (например, пропущенный канал или неполная обтурация), прогноз повторного лечения, как правило, более предсказуем, поскольку возможна целенаправленная коррекция выявленных дефектов (фото 2–5).
Фото 2–5. Клинический случай 2. Выявляемые причины неудачи первичного эндодонтического лечения, как правило, ассоциированы с более предсказуемым исходом повторного лечения.
Фото 2: Предоперационная периапикальная рентгенограмма, демонстрирующая ранее не выявленную анатомию в зубе 36.

Фото 3: Предоперационная КЛКТ. Отмечаются неполное пломбирование и периапикальная радиолюцентность, связанные с медиальным каналом.

Фото 4: Периапикальная рентгенограмма сразу после лечения.

Фото 5: КЛКТ через 3 месяца после лечения. Отмечается регресс периапикальной патологии в области медиального канала.

Неустраненные осложнения, такие как ранее возникшие перфорации, существенно влияют на исходы нехирургического повторного лечения. У пациентов с перфорациями, которые не были адекватно устранены на первичном этапе, прогноз повторного лечения менее предсказуем. Наличие перфорации усложняет герметизацию системы корневых каналов и контроль инфекции, что может негативно сказаться на общем успехе лечения.
Объем сохраненных твердых тканей зуба является еще одним ключевым фактором, влияющим на успех нехирургического повторного лечения. Исследование Al-Nuaimi и соавт. показало, что зубы с сохранением более 30% исходного объема коронковой части имеют значительно более благоприятный прогноз после повторного лечения по сравнению с зубами, у которых этот показатель составляет менее 30%. Достаточный объем оставшихся тканей обеспечивает лучшую прочность и поддержку реставрации, что критически важно для долгосрочного успеха лечения. Напротив, зубы со значительной утратой коронковой структуры более подвержены переломам и другим осложнениям, что может снижать эффективность повторного лечения.
НХ ПЭЛ с использованием современных технологий
В анализе выживаемости, проведенном Salehrabi и Rotstein на основе страховых данных Delta Dental, было установлено, что 5-летняя выживаемость почти 5 000 зубов после НХ ПЭЛ составила 89%. При оценке зубов не только по факту сохранности, но и по клинической функции, отсутствию симптомов и рентгенологических признаков патологии, результаты исследований варьируют. Метаанализ Torabinejad и соавт. показал диапазон успешности 74–85% в течение 4–6 лет на основе восьми исследований, опубликованных в период 1998–2008 гг. Такая вариабельность может быть обусловлена различиями в популяциях пациентов, клинических условиях (стационары, стоматологические факультеты, частные клиники), протоколах лечения и критериях оценки. Однако даже самое позднее исследование, включенное в метаанализ (82% успешности у 229 пациентов), охватывало лечение, выполненное в 1998–2001 гг., то есть до широкого внедрения современных технологий.
Современные эндодонтические технологии, включая достижения в области визуализации, инструментальной обработки и материалов, существенно повысили стандарты лечения и предсказуемость результатов как при нехирургическом первичном эндодонтическом лечении, так и при НХ ПЭЛ. Одним из наиболее значимых достижений стало внедрение операционного микроскопа. По последним данным, более 90% эндодонтистов используют микроскоп в своей практике, что значительно превышает показатели 1999 года, когда его применяли лишь 52% специалистов. Высокое увеличение и качественное освещение позволяют визуализировать сложную анатомию корневых каналов, включая перешейки, дополнительные каналы и микротрещины, которые трудно обнаружить при использовании бинокулярных луп. Кроме того, эргономика микроскопа способствует поддержанию комфортного положения врача, повышая концентрацию и снижая утомляемость при длительных вмешательствах.
Ротационные и реципрокные инструменты из никель-титанового сплава в значительной степени заменили традиционные стальные файлы. Их высокая гибкость и прочность обеспечивают более эффективную и безопасную обработку каналов, особенно при их искривлении. Современные протоколы ирригации, включая ультразвуковую активацию, дополнительно повысили эффективность очистки и дезинфекции системы корневых каналов. Рабочие части ультразвуковых инструментов в 5–10 раз меньше, чем у самых тонких шаровидных боров, а их узкий профиль и абразивное покрытие позволяют точно удалять минерализованные препятствия. Это обеспечивает эффективное и в то же время щадящее удаление обструкций, которые часто являются причиной персистирующей инфекции и неудач лечения.
В настоящее время для обтурации корневых каналов используется гуттаперча. Согласно опросу 1997 года, проведенному в 48 стоматологических школах США, наиболее часто преподаваемой техникой была холодная латеральная конденсация. В последние годы наблюдается переход к использованию термопластифицированной гуттаперчи. Концепция нагревания гуттаперчи для получения однородного и адаптируемого материала была предложена Schilder в 1960-х годах, после чего были разработаны такие методы, как техника непрерывной волны, инъекционная гуттаперча и системы с носителем. Исследования показывают, что эти методы обеспечивают более плотное заполнение в апикальной области и меньшее количество пустот, а также более точное воспроизведение анатомии корневого канала по сравнению с холодной латеральной конденсацией.
В сочетании с трехмерной диагностикой и современными герметиками и реставрационными материалами интеграция современных технологий существенно повысила показатели успешности и предсказуемость результатов НХ ПЭЛ. Недавнее исследование Университета Пенсильвании (2017–2020 гг.) показало более высокий уровень выживаемости зубов после НХ ПЭЛ — 92,4%. В другом проспективном исследовании, проведенном в Baylor College of Dentistry с использованием стандартизированного протокола (операционный микроскоп, NiTi-инструменты, ультразвуковая ирригация и термопластическая обтурация). Авторы также отметили значительное улучшение качества жизни пациентов и жевательной функции, успешность составила 90,4% через 2 года. При этом данный показатель может быть даже занижен. В предыдущих исследованиях успех часто оценивался по количеству корней, а не зубов, что могло приводить к завышению результатов. Поскольку в данном исследовании все зубы были многокорневыми, при оценке по отдельным корням показатель успешности, вероятно, был бы выше.
Заключение
Развитие современных эндодонтических технологий ознаменовало новую эпоху улучшения результатов НХ ПЭЛ. Традиционные методы, основанные преимущественно на ручной инструментальной обработке, ограниченных возможностях визуализации и базовых протоколах ирригации и обтурации, нередко демонстрировали вариабельные показатели успешности. На прогноз повторного лечения влияют такие факторы, как наличие апикального периодонтита, качество первичного лечения, неустраненные осложнения и объем сохраненных твердых тканей зуба. Однако внедрение современных технологий — операционного микроскопа, никель-титановых ротационных инструментов, ультразвуковой ирригации, методов термопластической обтурации, а также более точных диагностических средств, таких как КЛКТ — значительно расширило возможности клиницистов в успешном лечении эндодонтических неудач. Улучшенная визуализация, высокая точность и более тщательная обработка, обеспечиваемые современными методиками, позволяют сохранять зубы, которые ранее считались неподлежащими лечению. Последние исследования показывают, что использование этих современных подходов обеспечивает более высокие показатели выживаемости и успешности (92,4% и 90,4% соответственно), что убедительно подтверждает целесообразность приоритетного выбора НХ ПЭЛ как перспективного метода лечения при неудаче первичного эндодонтического вмешательства.
Авторы:
Ruojun Esther Wu, DMD Candidate
Brooke Blicher, DMD
Rebekah Lucier Pryles, DMD






























































































































































0 комментариев