Использование цельнокерамических реставраций в стоматологической практике за последние 30 лет стало одной из наиболее популярных манипуляций, благодаря особенным оптическим и эстетическим свойствам, износостойкости, цветостабильности, химической резистентности и биосовместимости данных ортопедических конструкций. Кроме того, не последнюю роль в прогнозированной эксплуатации подобных реставраций играет сила их адгезионного соединения с резидуальными твердыми тканями зубов, поэтому логично, что спрос на подобные эстетические конструкции заметно возрастает и используется в качестве альтернативы классическим металлокерамическим коронкам.
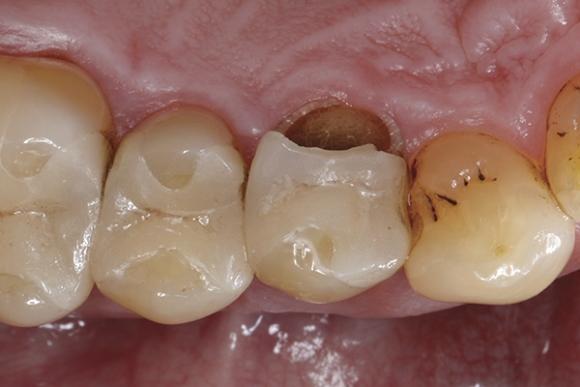
Клиническими показаниями к использованию цельнокерамических конструкций является изготовление вкладок, накладок, частичных и полных коронок, мостовидных конструкций, фронтальных и окклюзионных виниров для дистальной группы зубов. Использование данного типа реставраций в эстетически важной фронтальной области и функционально значимом дистальном участке челюсти характеризуется доказательной успешностью, исходя из результатов ряда проведенных научных исследований. Кроме того, цельнокерамические конструкции помогают решить проблему недостаточной полимеризации проблемных участков.
Но, с другой стороны, результат реабилитации с помощью цельнокерамических конструкций может быть скомпрометирован по причине как биологических (например, вторичный кариес, воспаление пульпы, заболевания пародонта), так и механических/технических (например, скол облицовочной керамики, объемный перелом керамики, перелом бугра опорного зуба, потеря ретенции) осложнений. Такие недостатки керамики как ее хрупкость, предрасположенность к образованию и распространению трещин, а также относительно низкая прочность на растяжение могут поставить под угрозу успешность использования эстетических реставраций по причине ошибок, возникших в ходе изготовления или неаргументированного использования данного типа конструкций. Нарушения микроструктуры керамики, которые, в свою очередь, компрометируют сам процесс лабораторного изготовления конструкций, могут привести к полным клиническим неудачам в ходе стоматологической реабилитации.
Кроме того, следует помнить, что бугры опорных зубов являются наиболее уязвимым местом эстетических восстановлений, а проблема сколов и переломов керамики остается одной из наиболее распространённых в клинической практике врача-стоматолога. Внутриротовое восстановление дефектов целькокерамических конструкций помогает сэкономить время как самого пациента, так и лечащего врача, не говоря уже о том, что данный подход является еще и более финансово выгодным. Не следует забывать также, что микроинвазивный алгоритм восстановления подобного типа конструкций позволяет максимально сохранить имеющиеся ткани опорных зубов и минимизировать объем необходимого повторного препарирования. Суть данного подхода состоит в том, чтобы обеспечить связь композитных материалов с остаточным объемом сохраненной керамики и с другими резидуальными структурами по типу дентина, эмали или даже металла. Соответственно, для каждого из этих субстратов существует свой специфический алгоритм обработки поверхности, который является предварительным этапом для обеспечения надлежащей связи с композитным материалом.
Предварительная обработка дефектных стеклокерамических реставраций до нанесения композитного материала может быть проведена посредством травления плавиковой кислотой или же путем нанесения трибохимического покрытия на основе двуокиси кремния (CoJet, 3M Oral Care). Протокол травления плавиковой кислотой-гелем с последующей силанизацией является достаточно надежным методом обработки, а также помогает улучшить адгезию между композитным материалом и полевошпатной, лейцит- и литийдисиликатной стеклокерамикой. Но не следует забывать и о негативном эффекте плавиковой кислоты, который заключается в раздражении мягких тканей полости рта: поскольку данный химический агент является одним из наиболее агрессивных неорганических кислот, его неосторожное использование может спровоцировать возникновение химического ожога с прогрессирующим некрозом слизистой и сопутствующими болевыми симптомами. Поэтому внутриротового применения фтористоводной кислоты все же лучше избегать, учитывая, что аналогично эффективного результата укрепления связи можно добиться и с использованием трибохимических принципов внутриротовой силикатизации и последующей силанизации. В таких случаях в качестве альтернативы плавиковой, можно использовать фторидфосфатную кислоту, сводя риск повреждения мягких тканей почти на нет. Однако, подобный новый протокол передагезивной обработки почему-то так и не приобрел значительной популярности среди практикующих врачей-стоматологов.
Воздушная абразия частицами оксида алюминия (Al2O3) также обеспечивает достаточно надежный и прогнозированный результат обработки поверхностей разных субстратов, а в отдельных случаях с этой же целью можно использовать алмазные или твердосплавные роторные инструменты, которые позитивно влияют на степень механической ретенции между разными эстетическими материалами. С другой стороны, обработка при помощи боров является несколько небезопасной по отношению к соседним зубам и к реставрациям, особенно в труднодоступных или недостаточно визуализированных участках зубного ряда. Но каким бы видом химического травления или первичной физической обработки поверхности не пользовался врач, ключевым фактором остается применение силанового агента для обеспечения ковалентной химической связи композита с керамическим материалом реставрации.
Бондинг к керамике обеспечивается как за счёт микромеханического соединения (которое формируется в результате травления кислотой), так и за счет силановой связи между материалом на основе кремния (керамикой) и материалом на основе углерода (композитом). Резистентность к возможному излому в области интерфейса композит-керамика в основном зависит именно от особенностей керамической микроструктуры и эффективности обработки керамической поверхности. Появление на рынке универсальных адгезивов позволило клиницистам с одинаковой эффективностью применять в клинической практике как самопротравливающие протоколы, так и протоколы по типу «протравить-и-промыть» в ходе селективного протравливания эмали или тотального одновременного протравливания тканей эмали и дентина. Некоторые из данных бондов в своем составе имеют также и силановый праймер, который обеспечивает химическую связь с диоксидом кремния в структуре керамики или же с метакрилоилоксидецил дигидрофосфатом в составе циркониевой керамики, исключая необходимость использования дополнительного силанизирующего агента. Данный подход является достаточно выгодным для процедуры внутриротового восстановления дефектных керамических реставраций, особенно в сложных клинических ситуациях, когда адгезионный эффект требуется реализировать как на различных тканях зуба (эмали или дентине), так и на субстратах самих конструкций (стеклокерамике, облицовочной керамике, оксидциркониевом колпачке или металлическом каркасе).
Большинство композитных материалов состоят из органической матрицы составных мономеров, характерных для обычных полиметилметакрилатов (например, бисфенол А-глицидилметакрилат [BISGMA], уретан диметакрилат [UDMA], триэтиленгликоль диметакрилат [TEGDMA]). В качестве альтернативных материалов также могут быть использованы композиты на основе силорановых смол и ормокеры (The Fraunhofer Insitute for Silicate Research ISC), которые, по своей сути, являются органически модифицированной керамикой. Запатентованная технология производства ормокеров базируется на использовании неметаллического неорганического материала, представляющего собой сеть связей Si-O-Si-стекла (магистральные молекулы) и органической фазы полимера. Технология Ormocer была разработана Институтом Фраунгофера для Silicate Research ISC в Вюрцбурге (Германия) и внедрена в практику в качестве реставрационного стоматологического материала в 1998 году. В более ранних стоматологических ормокерах для улучшения их манипуляционных особенностей использовали обычные метакрилаты в дополнение к уже известным инициаторам, стабилизаторам, пигментам и неорганическим частицам наполнителя. В более новых версиях ормокеров обычные диметакрилаты и наногибридные частицы наполнителя уже отсутствуют, а их, в свою очередь, заменяет чистая ормокерная матрица, которая обеспечивает низкие параметры полимеризационной усадки и усадочного напряжения, возникающие в ходе практических манипуляций.
В данном клиническом случае продемонстрировано восстановление дефектной керамической вкладки с проведением воздухо-абразивной трибохимической обработки, нанесением универсального адгезива и реставрацией проблемного участка ормокерным стоматологическим материалом.
Клинический случай
56-летний мужчина обратился за стоматологической помощью по поводу перелома небного бугра, смежного с областью стеклокерамической вкладки в первом премоляре верхней челюсти (фото 1). Основными причинами клинических неудач керамических вкладок, накладок или частичных коронок, являются объемные переломы реставраций, переломы зубов, возникновение постоперационных симптомов, а также вторичного кариеса. В естественных условиях переломы зубов, как правило, являются результатом суммации повторного действия функциональных стрессов, которые провоцируют возникновение трещин, распространяющихся от внутренних линий препарирования в направлении пришеечной области до цементно-эмалевой границы. Хотя переломы часто возникают и в абсолютно здоровых зубах, они все же более характерны для зубов, пораженных кариесом, или же восстановленных посредством реставраций. В свою очередь, перелом бугра возникает, как правило, по причине недостаточной поддержки естественных тканей внутрикоронковой реставрацией, которая, в свою очередь, провоцирует послабление маргинального гребня зуба. Трещины часто расширяются в мезиодистальном и оральном направлениях, поражая один или оба бугра, и, проходя через участки щечной и язычной борозд, заканчиваются в пришеечной области параллельно десневому краю или даже заходят немного вглубь видимой мягкотканой границы.
Фото 1. Перелом небного бугра, смежного с областью керамической реставрации.
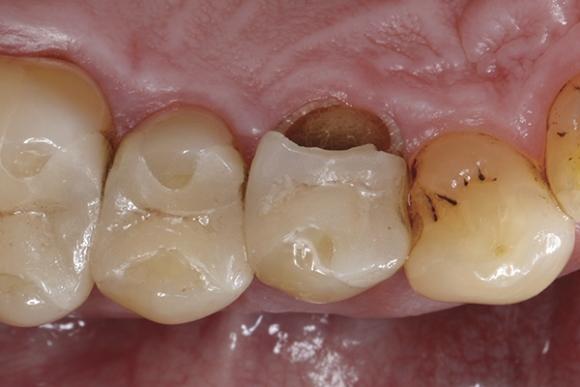
Так, текучий наногибридный ормокер нанесли по внутренней линии и углам области перелома бугра (фото 11), обеспечивая отличную адаптацию первой порции материала без образования пор и пустот благодаря низким параметрам вязкости композита. Эффективность подобного подхода уже неоднократно была описана в литературе. Первую порцию материала полимеризировали в течение 20 секунд (при интенсивности светового потока > 800 мВт / см²) (фото 12), после чего остаточный объем дефекта восстановили с использованием ормокера обычной вязкости, реставрируя утраченный небный бугор премоляра (фото 13). Для моделирования материала использовали чистый микробраш, стараясь максимально адаптировать ормокер к краю имеющейся керамической конструкции (фото 14). Полимеризацию последующих порций проводили также на протяжении 20 секунд (при аналогичной интенсивности света > 800 мВт / см²) (фото 15). Удалив сепарационные металлические матрицы, провели дополнительную полимеризацию с мезио-палатинальной и дистально-палатинальной сторон на протяжении 10 секунд в каждом участке, для того чтобы обеспечить полную конверсию материала в труднодоступных местах.
Фото 11. Нанесение текучего наногибридного ормокера по внутренней линии в месте слома.
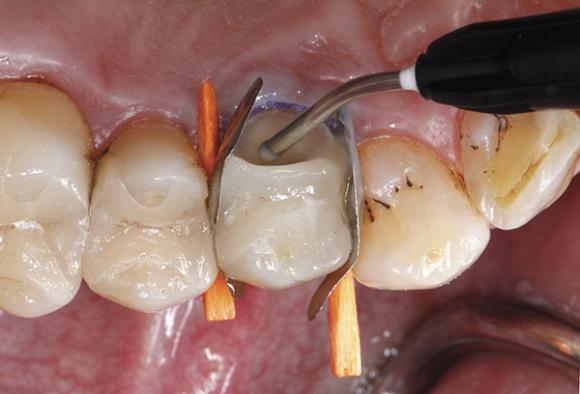
Фото 12. Полимеризация ормокера низкой вязкости на протяжении 20 секунд.
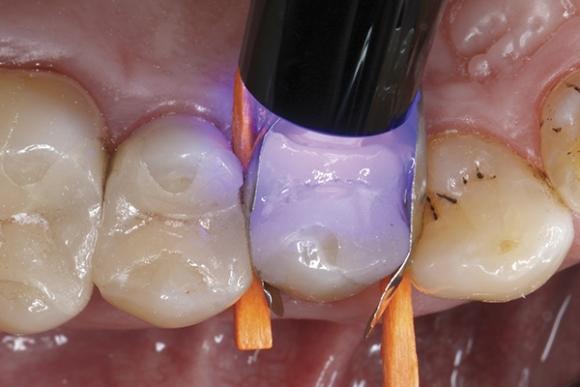
Фото 13. Нанесение ормокера обычной вязкости для восстановления небного бугра.
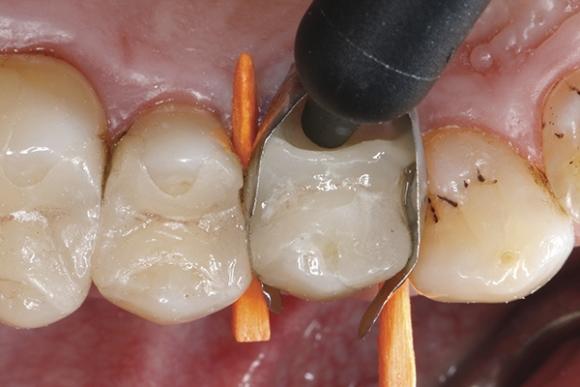
Фото 14. Адаптация реставрационного материала к краю керамической реставрации.
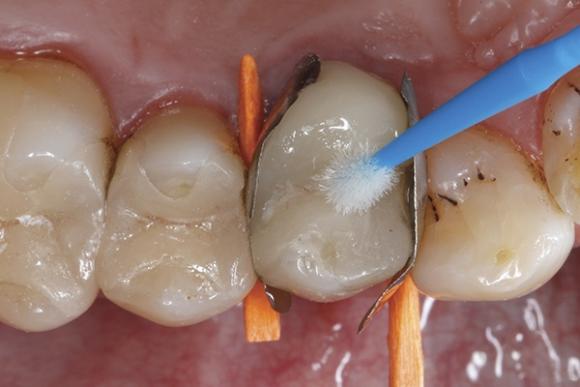
Фото 15. Полимеризация ормокера на протяжении 20 секунд.
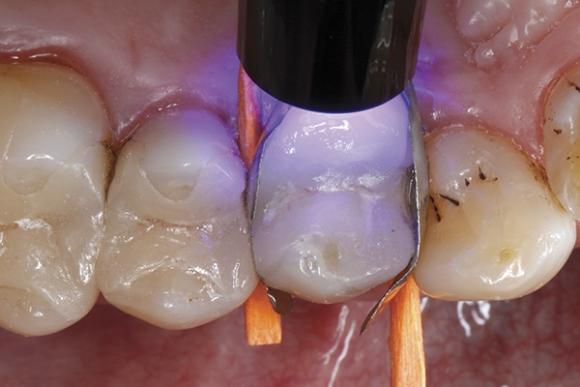
В данной клинической ситуации адгезивное соединение между керамической вкладкой и небным бугром не обеспечивало достаточной клинической эффективности в результате деградации бондингового интерфейса, что, очевидно, произошло по причине продолжительного действия окклюзионных и жевательных нагрузок со стороны зубов-антагонистов (фото 2). Полная сепарация небного бугра от керамической вкладки произошла, вероятней всего, по причине неадекватного распределения напряжений, что спровоцировало формирование и дальнейшее прогрессирование трещины в области адгезионного интерфейса и окончательный слом в области десневого края и, соответственно, разрушение несущей способности тканей опорного зуба. Кроме постоянно действующей функциональной нагрузки, перелом бугра мог произойти также под действием нефизиологических чрезмерных напряжений (в процессе бруксизма или кленчинга), по причине наличия преждевременных контактов и в ходе временной гидролитической деградации адгезивного слоя. Как бы там ни было, большинство переломов в области отреставрированных зубов случаются из-за проблем в области контакта между керамической конструкцией и структурами зуба. Не следует забывать и о роли крутого перехода между бугром и бороздкой верхнего премоляра, угол которого является предрасполагающим для формирования трещин, особенно в зубах c отпрепарированной полостью под будущую вкладку. При ограничении трещины до уровня десневого прикрепления прогноз лечения таковой является весьма благоприятным. Совсем другая ситуация, когда приходится восстанавливать не саму трещину, а весь сломанный бугор зуба, что уже является довольно сложной клинической задачей.
Фото 2. Вид с небной стороны.
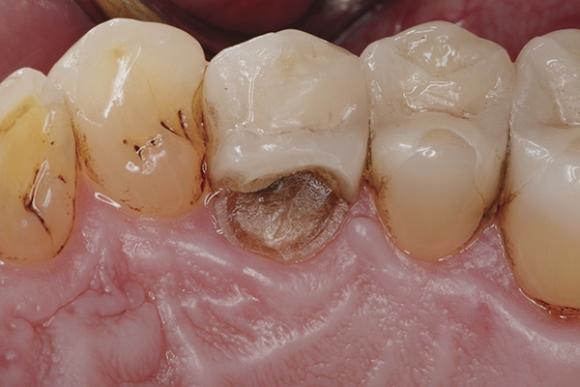
Так, в ходе клинического обследования была обнаружена чувствительность проблемного зуба на холодовой раздражитель и отсутствие какой-либо негативной реакции на перкуссию. После обсуждения с пациентом всех возможных алгоритмов ятрогенного вмешательства и финансовых аспектов лечения было принято решения восстановить утраченную структуру зуба с использованием ормокерного материала. На первом этапе провели полную очистку структуры зуба с использованием профилактической пасты без содержания фтора и резиновой чашечки. Затем удалили все ненадёжные резидуальные структуры зуба и сгладили имеющиеся острые края дефекта (фото 3). Для контроля позиции мягких тканей в ходе реставрации использовали ретракционную нить (фото 4), а с целью изоляции позиционировали металлические матрицы с дистальной и медиальной сторон, таким образом, обеспечивая защиту соседних зубов от ятрогенного повреждения в ходе последующих этапов лечения (фото 5).
Фото 3. Очистка области перелома бугра и сглаживание краев в области скола.
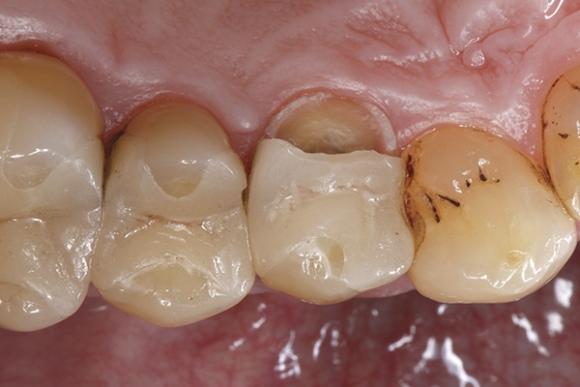
Фото 4. Для контроля мягких тканей использовали ретракционную нить.
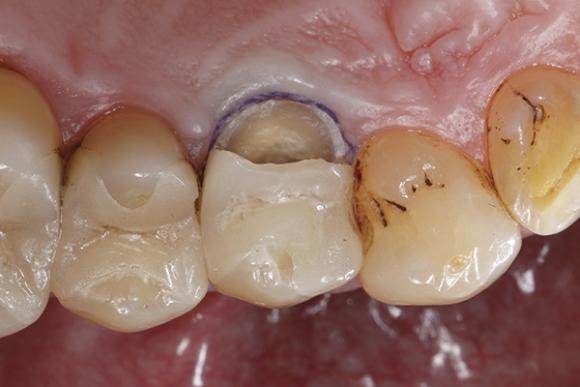
Фото 5. Установка матриц с проксимальных сторон.
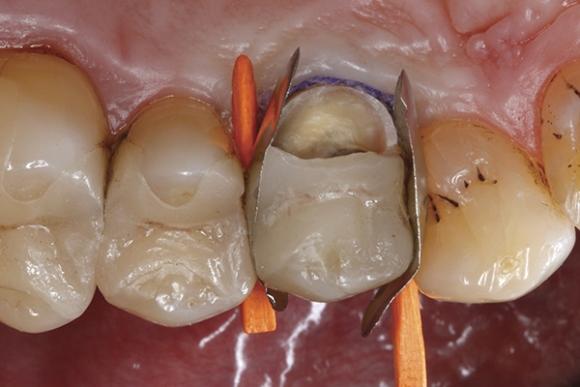
Внутреннюю поверхность керамической конструкции в области слома обрабатывали посредством воздушно-абразивного метода, после чего наносили специальное диоксид кремниевое покрытие (CoJet) (фото 6).
Фото 6. Обработка внутренней поверхности керамической реставрации посредством воздушной абразии.
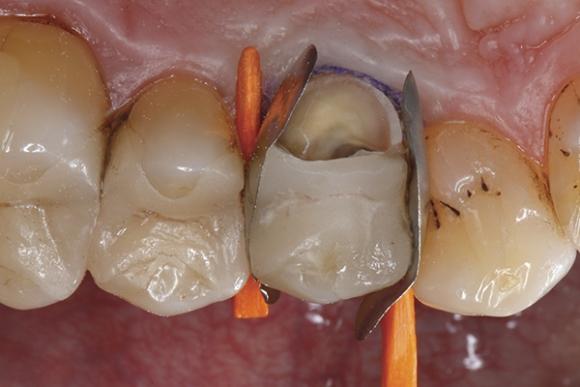
Последующую очистку проводили посредством воздушного потока. В качестве адгезионного агента использовали универсальный бонд. Данный агент поставляется в одной единственной бутылочке и подходит как для техник тотального, так и селективного протравливания твердых тканей. Кроме того, учитывая его химический состав, он также может быть использован для восстановления дефектных керамических реставраций без необходимости дополнительного использования керамического праймера. В данном клиническом случае адгезив использовали по технике самопротравливания: необходимое количество бонда распределили при помощи микробраша по всех контактирующих между собой поверхностях эмали, дентина и керамической вкладки в области переломанного бугра (фото 7). После того, как адгезив на протяжении 20 секунд тщательно втирали в твердые ткани зуба, а также в керамическую поверхность, приступили к аккуратному высушиванию адгезива с помощью струи воздуха (фото 8). Адгезив полимеризировали на протяжении 10 секунд (фото 9), в результате чего получили блестящую обработанную поверхность, равномерно покрытую слоем бонда (фото 10).
Фото 7. Нанесение универсального адгезива в области перелома на дентин, эмаль и поверхность самой реставрации.
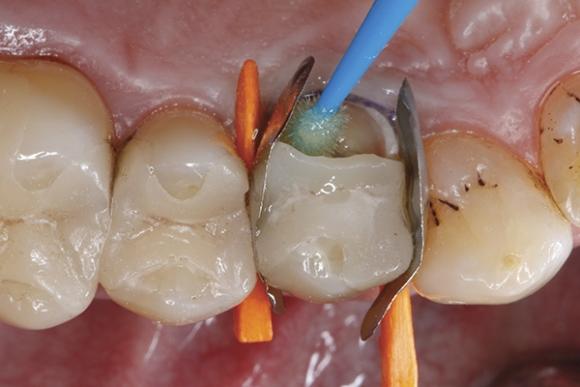
Фото 8. Удаление растворителя при помощи воздушного потока.
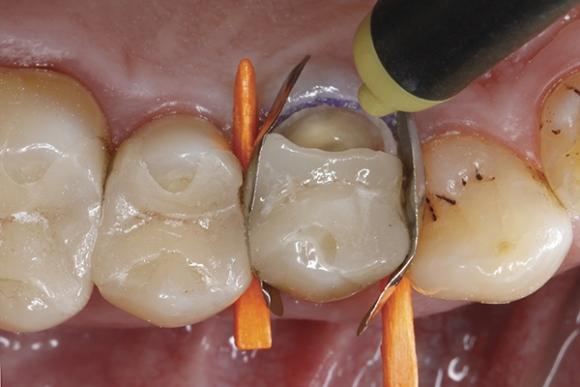
Фото 9. Полимеризация адгезива на протяжении 10 секунд.
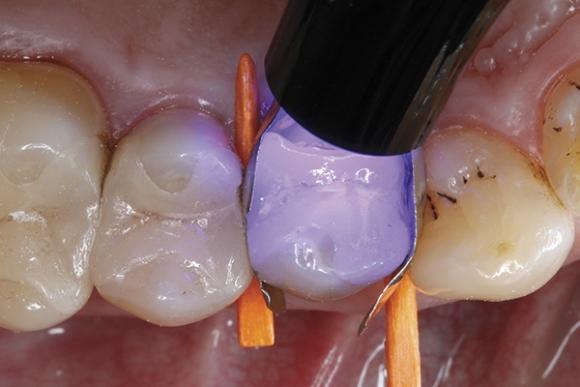
Фото 10. Блестящая поверхность свидетельствует о равномерном распределении адегзива.
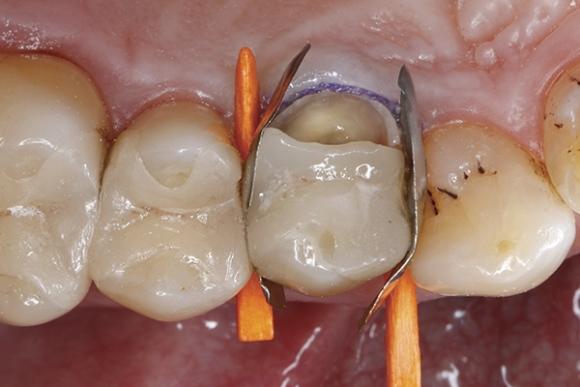
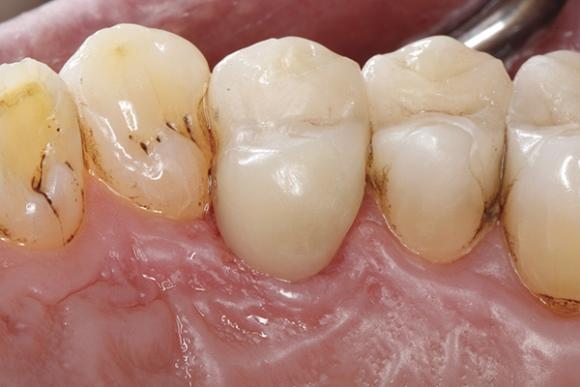
Дефицит адгезива хотя бы на одной из поверхностей в последующем может спровоцировать как минимум нарушение герметизации дентина и возникновение ассоциированной с ней послеоперационной чувствительности. При визуализации участков с недостаточным количеством адгезива нужно нанести на них дополнительную порцию связующего агента. Финишную обработку ормокерной реставрации проводили при помощи мелкозернистых алмазных боров-полиров и абразивных дисков. Дополнительно проверяли состояние окклюзии в динамичном и статическом состояниях и проводили необходимую коррекцию. При помощи боров с импрегнированными алмазными частицами удалось достичь максимального блеска эстетических реставраций, окончательный вид которых изображен на фото 16 и 17. Таким образом, врачу удалось восстановить первоначальную форму зуба с использованием надежного ормокерного материала.
Фото 16. Конструкция полностью имитирует форму и функцию зуба.
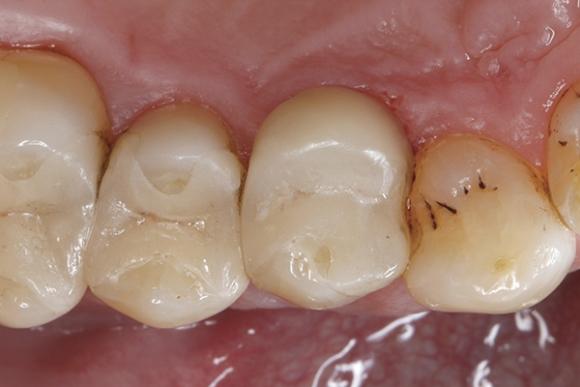
Фото 17. Вид с небной стороны.
Обсуждение
Лабораторные исследования продемонстрировали, что формирование глубоких препаровочных полостей типа МОД (мезиально-окклюзионно-дистальные) провоцирует ослабление зубов приблизительно на 59% по сравнению с исходными состоянием. При этом композитные и керамические реставрации не позволяют восстановить прежнюю резистетнтность зубной структуры в полной мере, хотя некоторые отчеты литературы и утверждают об обратном. Палатинальные бугры верхних премоляров характеризируются особенным риском возможного перелома, особенно с учетом их специфической формы, объема коронковой части, а также соотношения корня и коронки по сравнению с другими зубами жевательной группы. Каждое препарирование ослабляет структуру зуба, и как только целостность эмалевого покрытия нарушается, зуб становиться более восприимчивым к риску потенциального перелома. Наиболее определяющим фактором, влияющим на параметры риска, остается глубина нацеленной редукции твердых тканей, которая предусматривает ослабление маргинального бугоркового гребня при расширенном 2 классе кариозных дефектов.
Оптимальными реставрациями для восстановления обширных дефектов II класса остаются onlay-вкладки типа МОД с перекрытием жевательного бугра, таким образом, удается уменьшить эффект прогибания бугра под действием жевательной нагрузки, но насколько с данной целью целесообразно использовать реставрации типа inlay пока еще до конца не ясно. Лабораторные исследования свидетельствуют о том, что перекрытие бугра керамической реставраций не способствует лучшему укреплению зуба по сравнению с использованием с этой же целью частичных коронок. Контакт зубов-антагонистов с областью края керамической реставрации также может спровоцировать целостность маргинального прилегания в ходе их клинического функционирования, при этом значительно возрастает риск сколов и дезинтеграции ортопедической конструкции. После адгезивной фиксации качество краевой адаптации со временем ухудшается в результате действия гидролитических механизмов и механических напряжений. На определенном уровне возникает частичное нарушение контакта конструкции со стенкой зуба, формируются щелевидные дефекты, а также возрастает риск развития вторичного кариеса. Это может способствовать развитию и распространению трещин в самой керамической реставрации, что в худшем случае провоцирует перелом бугра, смежного с границей реставрации. По сути, наличие адгезивного бондинга обеспечивает передачу окклюзионной нагрузки из области вкладки на область структуры зуба, которые на тот момент уже являются функционально скомпрометированными. В то же время многие стоматологические школы в Европе и Северной Америке начали включать в свой учебный курс материалы, посвященные особенностям восстановления дефектных керамических реставраций с использованием композита, которые помогают избежать полной замены конструкции. Такой подход помогает сохранить больше резидуальных зубных структур, минимизируя количество необходимых посещений и общего времени лечения. Также подобный алгоритм является более финансово оправданным. С другой стороны, прогноз откорректированных дефектных реставраций все же лучше, нежели риск перелома таковых при полной замене вкладок или перспектива осложнений, связанных со вторичным кариесом. В ходе анализа было установлено, что восстановление дефектных реставраций прямо в полости рта через 1 год после коррекции демонстрирует довольно перспективные показатели. Прогноз восстановления дефектных реставраций зависит от множества факторов, среди которых степень защиты мягких тканей, адекватная обработка тканей перед бондингом, проведение соотвествующего адгезивного протокола, адаптивное использованием композита с достаточной его полимеризацией. Ремонт реставраций желательно проводить с использованием прямых композитов на основе метакрилатов, а также при помощи ормокеров, которые не содержат в своем составе обычных диметакрилатных структур.
Выводы
Возможности восстановления дефектных реставраций непосредственно в ротовой полости позволяют достичь успешных прогнозированных результатов коррекции прямых и непрямых стоматологических конструкций. Системы для восстановления сломов керамических и металлических реставраций помогают добиться долгосрочного успеха подобных ятрогенных вмешательств.
Авторы:
Juergen Manhart, Prof. Dr. med. dent.
Iris Frasheri, DDS
Производители:
Использование цельнокерамических реставраций в стоматологической практике за последние 30 лет стало одной из наиболее популярных манипуляций, благодаря особенным оптическим и эстетическим свойствам, износостойкости, цветостабильности, химической резистентности и биосовместимости данных ортопедических конструкций. Кроме того, не последнюю роль в прогнозированной эксплуатации подобных реставраций играет сила их адгезионного соединения с резидуальными твердыми тканями зубов, поэтому логично, что спрос на подобные эстетические конструкции заметно возрастает и используется в качестве альтернативы классическим металлокерамическим коронкам.

Клиническими показаниями к использованию цельнокерамических конструкций является изготовление вкладок, накладок, частичных и полных коронок, мостовидных конструкций, фронтальных и окклюзионных виниров для дистальной группы зубов. Использование данного типа реставраций в эстетически важной фронтальной области и функционально значимом дистальном участке челюсти характеризуется доказательной успешностью, исходя из результатов ряда проведенных научных исследований. Кроме того, цельнокерамические конструкции помогают решить проблему недостаточной полимеризации проблемных участков.
Но, с другой стороны, результат реабилитации с помощью цельнокерамических конструкций может быть скомпрометирован по причине как биологических (например, вторичный кариес, воспаление пульпы, заболевания пародонта), так и механических/технических (например, скол облицовочной керамики, объемный перелом керамики, перелом бугра опорного зуба, потеря ретенции) осложнений. Такие недостатки керамики как ее хрупкость, предрасположенность к образованию и распространению трещин, а также относительно низкая прочность на растяжение могут поставить под угрозу успешность использования эстетических реставраций по причине ошибок, возникших в ходе изготовления или неаргументированного использования данного типа конструкций. Нарушения микроструктуры керамики, которые, в свою очередь, компрометируют сам процесс лабораторного изготовления конструкций, могут привести к полным клиническим неудачам в ходе стоматологической реабилитации.
Кроме того, следует помнить, что бугры опорных зубов являются наиболее уязвимым местом эстетических восстановлений, а проблема сколов и переломов керамики остается одной из наиболее распространённых в клинической практике врача-стоматолога. Внутриротовое восстановление дефектов целькокерамических конструкций помогает сэкономить время как самого пациента, так и лечащего врача, не говоря уже о том, что данный подход является еще и более финансово выгодным. Не следует забывать также, что микроинвазивный алгоритм восстановления подобного типа конструкций позволяет максимально сохранить имеющиеся ткани опорных зубов и минимизировать объем необходимого повторного препарирования. Суть данного подхода состоит в том, чтобы обеспечить связь композитных материалов с остаточным объемом сохраненной керамики и с другими резидуальными структурами по типу дентина, эмали или даже металла. Соответственно, для каждого из этих субстратов существует свой специфический алгоритм обработки поверхности, который является предварительным этапом для обеспечения надлежащей связи с композитным материалом.
Предварительная обработка дефектных стеклокерамических реставраций до нанесения композитного материала может быть проведена посредством травления плавиковой кислотой или же путем нанесения трибохимического покрытия на основе двуокиси кремния (CoJet, 3M Oral Care). Протокол травления плавиковой кислотой-гелем с последующей силанизацией является достаточно надежным методом обработки, а также помогает улучшить адгезию между композитным материалом и полевошпатной, лейцит- и литийдисиликатной стеклокерамикой. Но не следует забывать и о негативном эффекте плавиковой кислоты, который заключается в раздражении мягких тканей полости рта: поскольку данный химический агент является одним из наиболее агрессивных неорганических кислот, его неосторожное использование может спровоцировать возникновение химического ожога с прогрессирующим некрозом слизистой и сопутствующими болевыми симптомами. Поэтому внутриротового применения фтористоводной кислоты все же лучше избегать, учитывая, что аналогично эффективного результата укрепления связи можно добиться и с использованием трибохимических принципов внутриротовой силикатизации и последующей силанизации. В таких случаях в качестве альтернативы плавиковой, можно использовать фторидфосфатную кислоту, сводя риск повреждения мягких тканей почти на нет. Однако, подобный новый протокол передагезивной обработки почему-то так и не приобрел значительной популярности среди практикующих врачей-стоматологов.
Воздушная абразия частицами оксида алюминия (Al2O3) также обеспечивает достаточно надежный и прогнозированный результат обработки поверхностей разных субстратов, а в отдельных случаях с этой же целью можно использовать алмазные или твердосплавные роторные инструменты, которые позитивно влияют на степень механической ретенции между разными эстетическими материалами. С другой стороны, обработка при помощи боров является несколько небезопасной по отношению к соседним зубам и к реставрациям, особенно в труднодоступных или недостаточно визуализированных участках зубного ряда. Но каким бы видом химического травления или первичной физической обработки поверхности не пользовался врач, ключевым фактором остается применение силанового агента для обеспечения ковалентной химической связи композита с керамическим материалом реставрации.
Бондинг к керамике обеспечивается как за счёт микромеханического соединения (которое формируется в результате травления кислотой), так и за счет силановой связи между материалом на основе кремния (керамикой) и материалом на основе углерода (композитом). Резистентность к возможному излому в области интерфейса композит-керамика в основном зависит именно от особенностей керамической микроструктуры и эффективности обработки керамической поверхности. Появление на рынке универсальных адгезивов позволило клиницистам с одинаковой эффективностью применять в клинической практике как самопротравливающие протоколы, так и протоколы по типу «протравить-и-промыть» в ходе селективного протравливания эмали или тотального одновременного протравливания тканей эмали и дентина. Некоторые из данных бондов в своем составе имеют также и силановый праймер, который обеспечивает химическую связь с диоксидом кремния в структуре керамики или же с метакрилоилоксидецил дигидрофосфатом в составе циркониевой керамики, исключая необходимость использования дополнительного силанизирующего агента. Данный подход является достаточно выгодным для процедуры внутриротового восстановления дефектных керамических реставраций, особенно в сложных клинических ситуациях, когда адгезионный эффект требуется реализировать как на различных тканях зуба (эмали или дентине), так и на субстратах самих конструкций (стеклокерамике, облицовочной керамике, оксидциркониевом колпачке или металлическом каркасе).
Большинство композитных материалов состоят из органической матрицы составных мономеров, характерных для обычных полиметилметакрилатов (например, бисфенол А-глицидилметакрилат [BISGMA], уретан диметакрилат [UDMA], триэтиленгликоль диметакрилат [TEGDMA]). В качестве альтернативных материалов также могут быть использованы композиты на основе силорановых смол и ормокеры (The Fraunhofer Insitute for Silicate Research ISC), которые, по своей сути, являются органически модифицированной керамикой. Запатентованная технология производства ормокеров базируется на использовании неметаллического неорганического материала, представляющего собой сеть связей Si-O-Si-стекла (магистральные молекулы) и органической фазы полимера. Технология Ormocer была разработана Институтом Фраунгофера для Silicate Research ISC в Вюрцбурге (Германия) и внедрена в практику в качестве реставрационного стоматологического материала в 1998 году. В более ранних стоматологических ормокерах для улучшения их манипуляционных особенностей использовали обычные метакрилаты в дополнение к уже известным инициаторам, стабилизаторам, пигментам и неорганическим частицам наполнителя. В более новых версиях ормокеров обычные диметакрилаты и наногибридные частицы наполнителя уже отсутствуют, а их, в свою очередь, заменяет чистая ормокерная матрица, которая обеспечивает низкие параметры полимеризационной усадки и усадочного напряжения, возникающие в ходе практических манипуляций.
В данном клиническом случае продемонстрировано восстановление дефектной керамической вкладки с проведением воздухо-абразивной трибохимической обработки, нанесением универсального адгезива и реставрацией проблемного участка ормокерным стоматологическим материалом.
Клинический случай
56-летний мужчина обратился за стоматологической помощью по поводу перелома небного бугра, смежного с областью стеклокерамической вкладки в первом премоляре верхней челюсти (фото 1). Основными причинами клинических неудач керамических вкладок, накладок или частичных коронок, являются объемные переломы реставраций, переломы зубов, возникновение постоперационных симптомов, а также вторичного кариеса. В естественных условиях переломы зубов, как правило, являются результатом суммации повторного действия функциональных стрессов, которые провоцируют возникновение трещин, распространяющихся от внутренних линий препарирования в направлении пришеечной области до цементно-эмалевой границы. Хотя переломы часто возникают и в абсолютно здоровых зубах, они все же более характерны для зубов, пораженных кариесом, или же восстановленных посредством реставраций. В свою очередь, перелом бугра возникает, как правило, по причине недостаточной поддержки естественных тканей внутрикоронковой реставрацией, которая, в свою очередь, провоцирует послабление маргинального гребня зуба. Трещины часто расширяются в мезиодистальном и оральном направлениях, поражая один или оба бугра, и, проходя через участки щечной и язычной борозд, заканчиваются в пришеечной области параллельно десневому краю или даже заходят немного вглубь видимой мягкотканой границы.
Фото 1. Перелом небного бугра, смежного с областью керамической реставрации.

Так, текучий наногибридный ормокер нанесли по внутренней линии и углам области перелома бугра (фото 11), обеспечивая отличную адаптацию первой порции материала без образования пор и пустот благодаря низким параметрам вязкости композита. Эффективность подобного подхода уже неоднократно была описана в литературе. Первую порцию материала полимеризировали в течение 20 секунд (при интенсивности светового потока > 800 мВт / см²) (фото 12), после чего остаточный объем дефекта восстановили с использованием ормокера обычной вязкости, реставрируя утраченный небный бугор премоляра (фото 13). Для моделирования материала использовали чистый микробраш, стараясь максимально адаптировать ормокер к краю имеющейся керамической конструкции (фото 14). Полимеризацию последующих порций проводили также на протяжении 20 секунд (при аналогичной интенсивности света > 800 мВт / см²) (фото 15). Удалив сепарационные металлические матрицы, провели дополнительную полимеризацию с мезио-палатинальной и дистально-палатинальной сторон на протяжении 10 секунд в каждом участке, для того чтобы обеспечить полную конверсию материала в труднодоступных местах.
Фото 11. Нанесение текучего наногибридного ормокера по внутренней линии в месте слома.

Фото 12. Полимеризация ормокера низкой вязкости на протяжении 20 секунд.

Фото 13. Нанесение ормокера обычной вязкости для восстановления небного бугра.

Фото 14. Адаптация реставрационного материала к краю керамической реставрации.

Фото 15. Полимеризация ормокера на протяжении 20 секунд.

В данной клинической ситуации адгезивное соединение между керамической вкладкой и небным бугром не обеспечивало достаточной клинической эффективности в результате деградации бондингового интерфейса, что, очевидно, произошло по причине продолжительного действия окклюзионных и жевательных нагрузок со стороны зубов-антагонистов (фото 2). Полная сепарация небного бугра от керамической вкладки произошла, вероятней всего, по причине неадекватного распределения напряжений, что спровоцировало формирование и дальнейшее прогрессирование трещины в области адгезионного интерфейса и окончательный слом в области десневого края и, соответственно, разрушение несущей способности тканей опорного зуба. Кроме постоянно действующей функциональной нагрузки, перелом бугра мог произойти также под действием нефизиологических чрезмерных напряжений (в процессе бруксизма или кленчинга), по причине наличия преждевременных контактов и в ходе временной гидролитической деградации адгезивного слоя. Как бы там ни было, большинство переломов в области отреставрированных зубов случаются из-за проблем в области контакта между керамической конструкцией и структурами зуба. Не следует забывать и о роли крутого перехода между бугром и бороздкой верхнего премоляра, угол которого является предрасполагающим для формирования трещин, особенно в зубах c отпрепарированной полостью под будущую вкладку. При ограничении трещины до уровня десневого прикрепления прогноз лечения таковой является весьма благоприятным. Совсем другая ситуация, когда приходится восстанавливать не саму трещину, а весь сломанный бугор зуба, что уже является довольно сложной клинической задачей.
Фото 2. Вид с небной стороны.

Так, в ходе клинического обследования была обнаружена чувствительность проблемного зуба на холодовой раздражитель и отсутствие какой-либо негативной реакции на перкуссию. После обсуждения с пациентом всех возможных алгоритмов ятрогенного вмешательства и финансовых аспектов лечения было принято решения восстановить утраченную структуру зуба с использованием ормокерного материала. На первом этапе провели полную очистку структуры зуба с использованием профилактической пасты без содержания фтора и резиновой чашечки. Затем удалили все ненадёжные резидуальные структуры зуба и сгладили имеющиеся острые края дефекта (фото 3). Для контроля позиции мягких тканей в ходе реставрации использовали ретракционную нить (фото 4), а с целью изоляции позиционировали металлические матрицы с дистальной и медиальной сторон, таким образом, обеспечивая защиту соседних зубов от ятрогенного повреждения в ходе последующих этапов лечения (фото 5).
Фото 3. Очистка области перелома бугра и сглаживание краев в области скола.

Фото 4. Для контроля мягких тканей использовали ретракционную нить.

Фото 5. Установка матриц с проксимальных сторон.

Внутреннюю поверхность керамической конструкции в области слома обрабатывали посредством воздушно-абразивного метода, после чего наносили специальное диоксид кремниевое покрытие (CoJet) (фото 6).
Фото 6. Обработка внутренней поверхности керамической реставрации посредством воздушной абразии.

Последующую очистку проводили посредством воздушного потока. В качестве адгезионного агента использовали универсальный бонд. Данный агент поставляется в одной единственной бутылочке и подходит как для техник тотального, так и селективного протравливания твердых тканей. Кроме того, учитывая его химический состав, он также может быть использован для восстановления дефектных керамических реставраций без необходимости дополнительного использования керамического праймера. В данном клиническом случае адгезив использовали по технике самопротравливания: необходимое количество бонда распределили при помощи микробраша по всех контактирующих между собой поверхностях эмали, дентина и керамической вкладки в области переломанного бугра (фото 7). После того, как адгезив на протяжении 20 секунд тщательно втирали в твердые ткани зуба, а также в керамическую поверхность, приступили к аккуратному высушиванию адгезива с помощью струи воздуха (фото 8). Адгезив полимеризировали на протяжении 10 секунд (фото 9), в результате чего получили блестящую обработанную поверхность, равномерно покрытую слоем бонда (фото 10).
Фото 7. Нанесение универсального адгезива в области перелома на дентин, эмаль и поверхность самой реставрации.

Фото 8. Удаление растворителя при помощи воздушного потока.

Фото 9. Полимеризация адгезива на протяжении 10 секунд.

Фото 10. Блестящая поверхность свидетельствует о равномерном распределении адегзива.

Дефицит адгезива хотя бы на одной из поверхностей в последующем может спровоцировать как минимум нарушение герметизации дентина и возникновение ассоциированной с ней послеоперационной чувствительности. При визуализации участков с недостаточным количеством адгезива нужно нанести на них дополнительную порцию связующего агента. Финишную обработку ормокерной реставрации проводили при помощи мелкозернистых алмазных боров-полиров и абразивных дисков. Дополнительно проверяли состояние окклюзии в динамичном и статическом состояниях и проводили необходимую коррекцию. При помощи боров с импрегнированными алмазными частицами удалось достичь максимального блеска эстетических реставраций, окончательный вид которых изображен на фото 16 и 17. Таким образом, врачу удалось восстановить первоначальную форму зуба с использованием надежного ормокерного материала.
Фото 16. Конструкция полностью имитирует форму и функцию зуба.

Фото 17. Вид с небной стороны.

Обсуждение
Лабораторные исследования продемонстрировали, что формирование глубоких препаровочных полостей типа МОД (мезиально-окклюзионно-дистальные) провоцирует ослабление зубов приблизительно на 59% по сравнению с исходными состоянием. При этом композитные и керамические реставрации не позволяют восстановить прежнюю резистетнтность зубной структуры в полной мере, хотя некоторые отчеты литературы и утверждают об обратном. Палатинальные бугры верхних премоляров характеризируются особенным риском возможного перелома, особенно с учетом их специфической формы, объема коронковой части, а также соотношения корня и коронки по сравнению с другими зубами жевательной группы. Каждое препарирование ослабляет структуру зуба, и как только целостность эмалевого покрытия нарушается, зуб становиться более восприимчивым к риску потенциального перелома. Наиболее определяющим фактором, влияющим на параметры риска, остается глубина нацеленной редукции твердых тканей, которая предусматривает ослабление маргинального бугоркового гребня при расширенном 2 классе кариозных дефектов.
Оптимальными реставрациями для восстановления обширных дефектов II класса остаются onlay-вкладки типа МОД с перекрытием жевательного бугра, таким образом, удается уменьшить эффект прогибания бугра под действием жевательной нагрузки, но насколько с данной целью целесообразно использовать реставрации типа inlay пока еще до конца не ясно. Лабораторные исследования свидетельствуют о том, что перекрытие бугра керамической реставраций не способствует лучшему укреплению зуба по сравнению с использованием с этой же целью частичных коронок. Контакт зубов-антагонистов с областью края керамической реставрации также может спровоцировать целостность маргинального прилегания в ходе их клинического функционирования, при этом значительно возрастает риск сколов и дезинтеграции ортопедической конструкции. После адгезивной фиксации качество краевой адаптации со временем ухудшается в результате действия гидролитических механизмов и механических напряжений. На определенном уровне возникает частичное нарушение контакта конструкции со стенкой зуба, формируются щелевидные дефекты, а также возрастает риск развития вторичного кариеса. Это может способствовать развитию и распространению трещин в самой керамической реставрации, что в худшем случае провоцирует перелом бугра, смежного с границей реставрации. По сути, наличие адгезивного бондинга обеспечивает передачу окклюзионной нагрузки из области вкладки на область структуры зуба, которые на тот момент уже являются функционально скомпрометированными. В то же время многие стоматологические школы в Европе и Северной Америке начали включать в свой учебный курс материалы, посвященные особенностям восстановления дефектных керамических реставраций с использованием композита, которые помогают избежать полной замены конструкции. Такой подход помогает сохранить больше резидуальных зубных структур, минимизируя количество необходимых посещений и общего времени лечения. Также подобный алгоритм является более финансово оправданным. С другой стороны, прогноз откорректированных дефектных реставраций все же лучше, нежели риск перелома таковых при полной замене вкладок или перспектива осложнений, связанных со вторичным кариесом. В ходе анализа было установлено, что восстановление дефектных реставраций прямо в полости рта через 1 год после коррекции демонстрирует довольно перспективные показатели. Прогноз восстановления дефектных реставраций зависит от множества факторов, среди которых степень защиты мягких тканей, адекватная обработка тканей перед бондингом, проведение соотвествующего адгезивного протокола, адаптивное использованием композита с достаточной его полимеризацией. Ремонт реставраций желательно проводить с использованием прямых композитов на основе метакрилатов, а также при помощи ормокеров, которые не содержат в своем составе обычных диметакрилатных структур.
Выводы
Возможности восстановления дефектных реставраций непосредственно в ротовой полости позволяют достичь успешных прогнозированных результатов коррекции прямых и непрямых стоматологических конструкций. Системы для восстановления сломов керамических и металлических реставраций помогают добиться долгосрочного успеха подобных ятрогенных вмешательств.
Авторы:
Juergen Manhart, Prof. Dr. med. dent.
Iris Frasheri, DDS































































































































































0 комментариев