Благодаря успешным результатам исследований регенераторного потенциала стволовых клеток врачи-стоматологи в настоящее время могут с достаточно высокой эффективностью использовать принципы направленной тканевой и клеточной инженерии в ходе выполнения манипуляций мягкотканной и твердотканной аугментации. Но даже с подобными технологиями вырастить зуб в искусственных условиях пока что не удалось, а восстановление его природной структуры возможно лишь посредством ятрогенного вмешательства и профилактики осложнений, связанных с потерей тех или иных анатомических элементов.
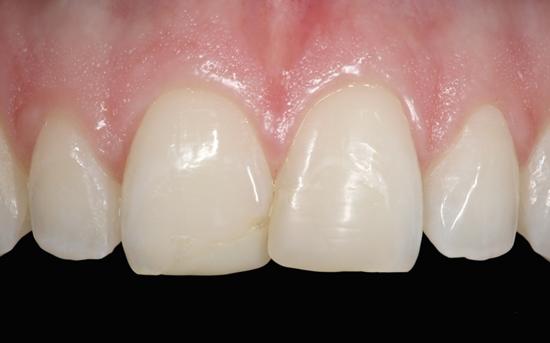
Адгезивная стоматология
Адгезивная стоматология подразумевает процесс бондинга прямых и непрямых реставраций к структуре зуба. Понимание самой сути процесса адгезии, как и особенностей адгезивного протокола к конструкциям разных типов, обеспечивает долгосрочный клинический успех подобного подхода в каждодневной практике врача-стоматолога. В разрезе взаимосвязи с эмалью и дентином бонды разных поколений обеспечивают разную клиническую эффективность, поэтому их преимущества и недостатки нужно обязательно учитывать в каждой отдельной клинической ситуации. Самопротравливающие адгезивы, в частности, двухэтапные системы, обеспечивают отличную прочность соединения с дентином, следовательно, их использование рекомендовано в случаях полостей, стенки которых преимущественно состоят именно из вышеупомянутого типа тканей. Бонды четвертого поколения, которые предполагают проведение предварительного этапа протравки посредством применения ортофосфорной кислоты, больше подходят для непрямых реставраций и в случаях полостей, состоящих преимущественно из эмали.
Но в любом случае первым шагом в процедуре лечения является постановка правильного диагноза и планирование будущего вмешательства, исходя из особенностей и условий каждой отдельной клинической ситуации. Препарирование зуба, в свою очередь, должно сохранять минимально инвазивный характер, обеспечивая целостность как можно большего объема естественных тканей, в частности эмали, которая является более предпочтительным субстратом для достижения высоких показателей адгезивной взаимосвязи с материалом реставрации. В случаях с препарированием под непрямые реставрации, врач должен стараться достичь баланса между необходимостью преднамеренной редукции некоторого объема тканей для обеспечения достаточного пространства под ортопедическую конструкцию и тем же биологическим принципом минимальной инвазивности вмешательства. При этом следует помнить, что контаминанты разной природы такие как ротовая жидкость, слюна или кровь значительно послабляют прочность адгезионной связи. Поэтому аспект оптимальной изоляции рабочего поля, например, посредством коффердама, является весьма важной технической составляющей адгезивного протокола.
Прямые композитные реставрации, как правило, показаны в случаях небольших или средних дефектов твердых тканей, в то время как более обширные поражения требуют выполнения непрямых конструкций: виниров, вкладок или накладок. Такой подход к выбору конструкции обоснован тем, что при значительных дефектах прямые композитные реставрации не могут обеспечить адекватного восстановления утраченных структур по причине значительных показателей полимеризационной усадки и уровней внутреннего напряжения.
Композиты и керамики являются наиболее популярными материалами для изготовления непрямых ортопедических конструкций. Для обеспечения адекватной силы сцепления с большинством непрямых реставраций требуется проведение дополнительной процедуры воздухо-абразивной обработки их поверхности, а также применение силанового агента. Основными используемыми в стоматологии подвидами керамики являются материалы на основе диоксида кремния (то есть, полевошпатная, лейцитукрепленная и литийдисиликатная керамика) и без состава такового (то есть, диоксид циркония или оксид алюминия).
Керамики на основе диоксида кремния, которые часто используются для изготовления виниров, предварительно требуют проведения процедуры протравки посредством применения фтористоводородной (плавиковой) кислоты с последующим применением силанового агента. Плавиковая кислота избирательно растворяет структуру стекла или слабых кристаллических компонентов керамики, чем обеспечивает пористость их поверхности, а, значит, и повышение уровня смачиваемости. Нанесение силанового связующего агента на протравленную керамическую поверхность помогает повысить силу адгезии между керамическим и композитным материалами путем соединения частиц оксида с органической составляющей матрицы композита посредством силоксановых химических связей.
Высокая прочность керамики на основе алюминия или циркония позволяет использовать для их фиксации цементы с обычным механизмом затвердевания, которые также успешно применяются при фиксации адгезивных ортопедических протезов. Однако методы бондинга, подходящие для керамики на основе диоксида кремния, не являются аналогично эффективными для высокопрочных вариантов керамики. В случае последних необходимо использовать воздухо-абразивную обработку поверхности посредством алюминиевых частиц и специальный керамический праймер, содержащий кислотный адгезивный мономер, который обеспечивает химическую связь с оксидами металлов. Обработка конструкций из двуокиси кремния посредством силанизации или химической активации также обеспечивает достаточно высокие клинические показатели прочности и взаимосвязи.
Клинический случай № 1
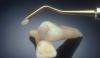
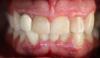
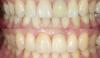
Клинический пример применения адгезивного протокола продемонстрирован алгоритмом фиксации виниров в области четырех верхних резцов с целью восстановления структуры и функции зубного ряда, а также эстетической составляющей улыбки. Прежние реставрации были удалены, а препарирование зубных тканей проводилось посредством консервативного подхода (фото 1 - 2). Внутренняя поверхность полевошпатных виниров была обработана плавиковой кислотой в течение 2 минут (фото 3), после чего ее тщательно промыли. После этого нанесли силановый агент (фото 4), а на фото 5 продемонстрирован уже окончательный результат реставрации после фиксации малоинвазивных конструкций.
Фото 1. Вид до вмешательства: дефектная реставрация в области центральных резцов.
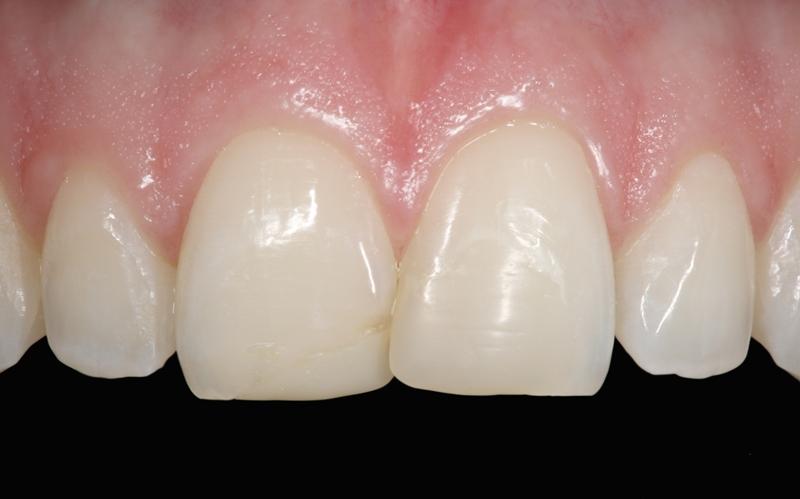
Фото 2. Препарирование под виниры.
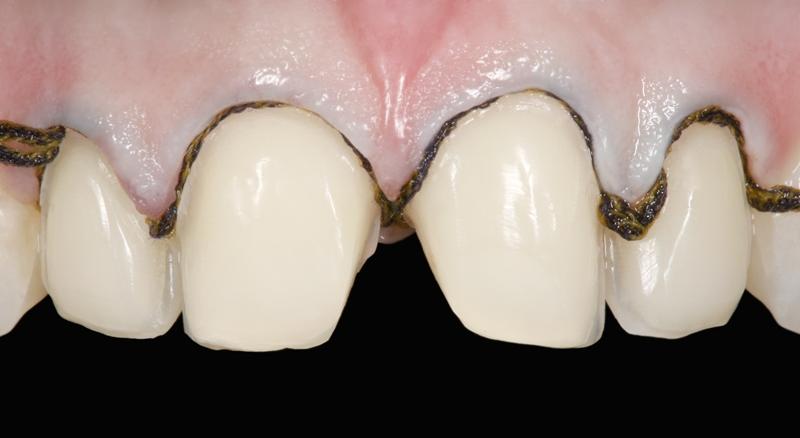
Фото 3. Керамические виниры протравливают плавиковой кислотой в течение двух минут.

Фото 4. Нанесение силанового агента.
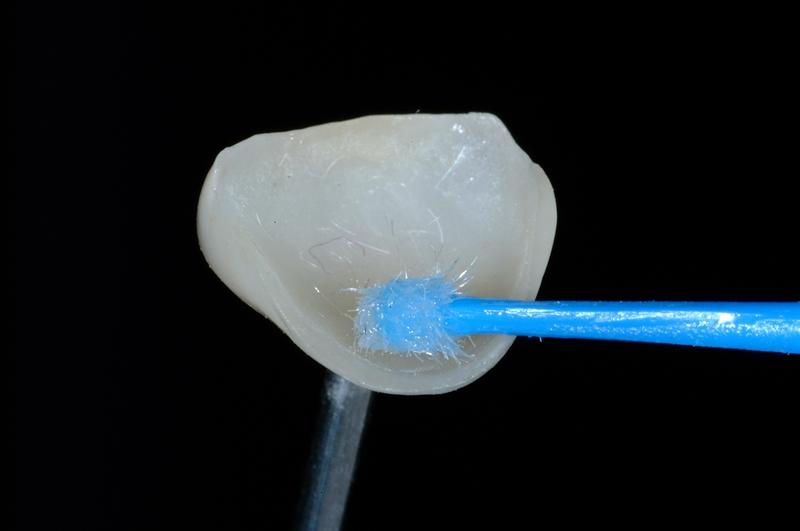
Фото 5. Вид окончательной реставрации: работа доктора Markus Blatz, техническая работа Cusp Dental Laboratory.
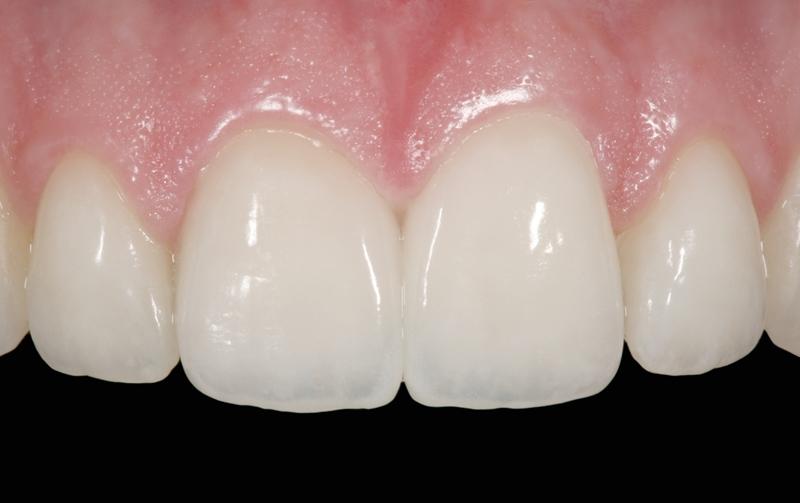
Клинический случай № 2
Конструкции из высокопрочной керамики часто могут быть использованы в клинических случаях, предполагающих изготовление адгезивных протезов для замещения частичной адентии, в качестве альтернативы обычным съемным или несъемным конструкциям, а также коронкам с опорой на имплантаты. Дефект зубного ряда в области двух нижних центральных резцов (фото 6) был замещен протезом из диоксида циркония с адгезивным механизмом фиксации (фото 7).
Фото 6. Вид до вмешательства: адентия двух нижних резцов.
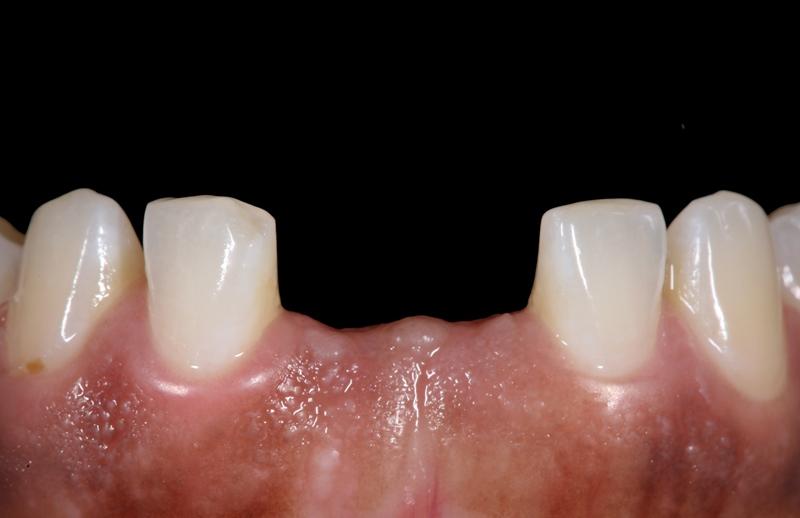
Фото 7. Адгезивный протез.
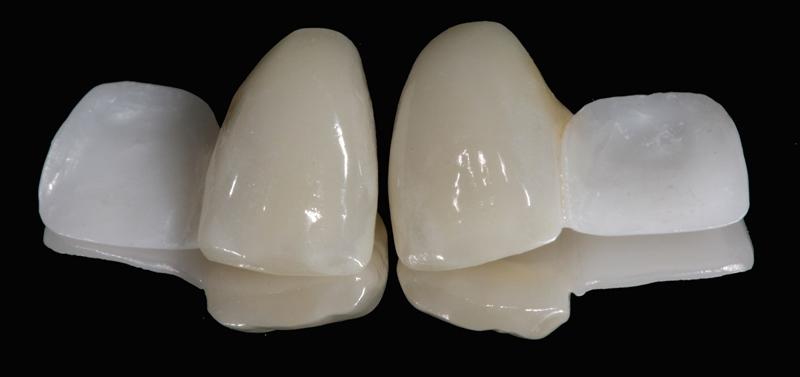
Клиническая практика показывает, что использование одиночного фиксатора более чем в 94% клинических случаев обеспечивает успешные результаты ретенции даже после 10-летнего функционирования конструкции, что в некоторых ситуациях превышает аналогичные показатели использования одновременно двух фиксаторов в составе таких же реставраций (67,3%). Однако, очевидно, что ключевым фактором качества фиксации является именно адекватное выполнение протокола бондинга, предусматривающего воздухо-абразивную обработку (фото 8) и применение специального керамического праймера (фото 9).
Фото 8. Воздухо-абразивная обработка частицами оксида алюминия.
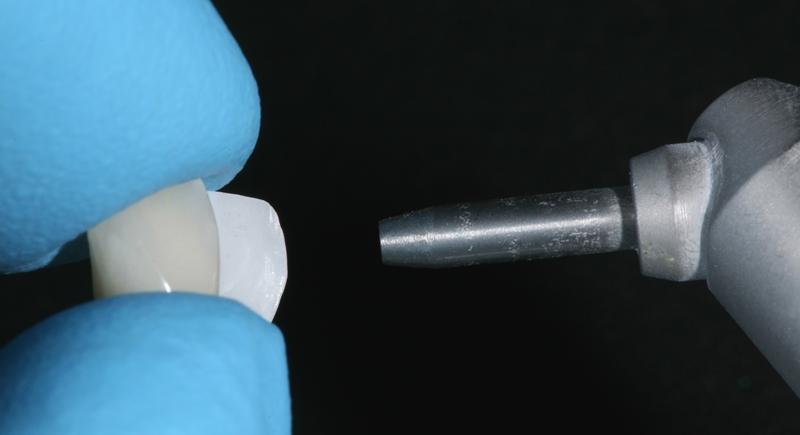
Фото 9. Нанесение керамического праймера.
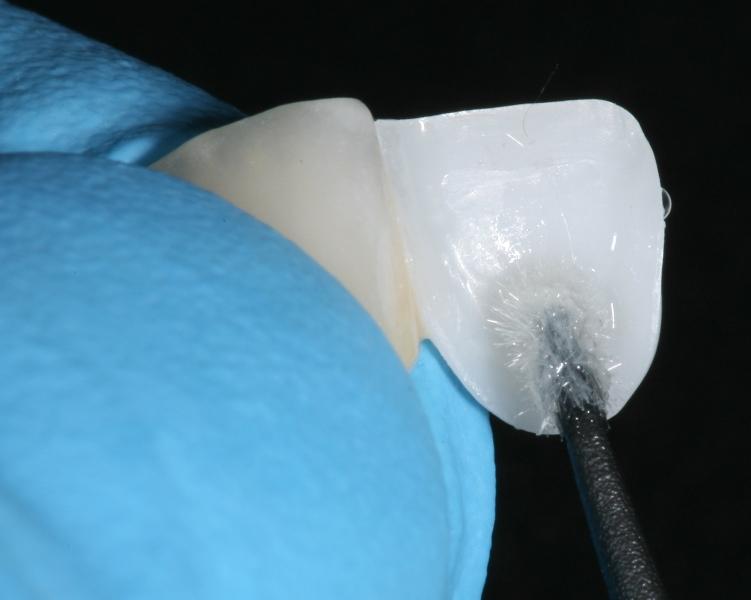
Фото 10-12 демонстрируют клинический результат практического применения вышеописанного протокола. Для фиксации тонких керамических виниров предпочтительно использовать светоотверждаемые композитные цементы, в то время как для более опаковых непрямых реставраций (толщиной более 2 мм) лучше подходят цементы двойного отверждения или их самоотверждаемые аналоги. Следует помнить, что при использовании данных фиксационных материалов, нужно обеспечить адекватную световую полимеризацию: как минимум по 60 секунд с каждой стороны реставрации. Появившиеся на рынке самоадгезивные цементы исключают необходимость проведения многоэтапного протокола бондинга, тем самым, упрощая клинический подход к фиксации конструкций. Однако, несмотря на ряд своих преимуществ, данные материалы не обеспечивают достаточной силы связи, что значительно сужает спектр показаний к их использованию в случае фиксации непрямых реставраций по типу виниров или адгезивных мостов. Самоадгезивные цементы являются материалами выбора для фиксации коронок и мостов с опорой на имплантаты.
Фото 10. Вид постоянных реставраций.
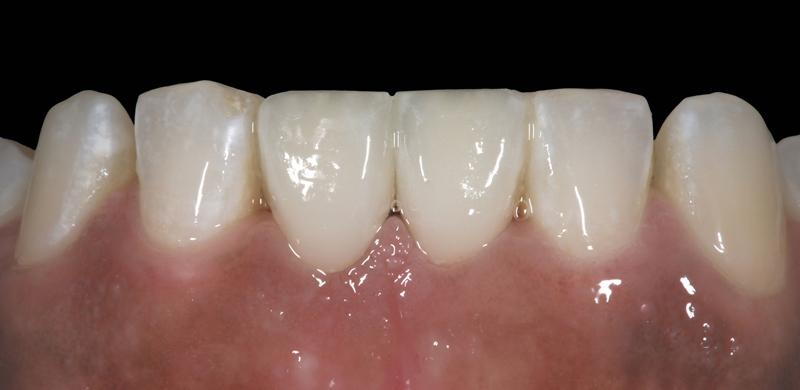
Фото 11. Вид постоянных реставраций (вид сбоку).
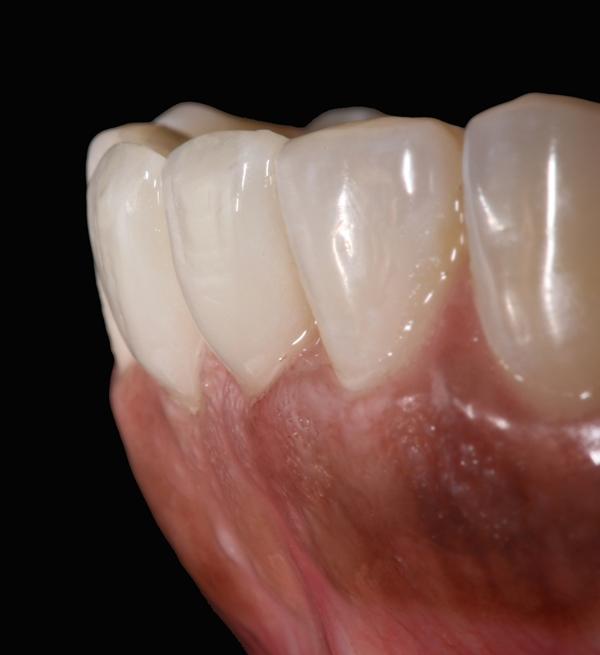
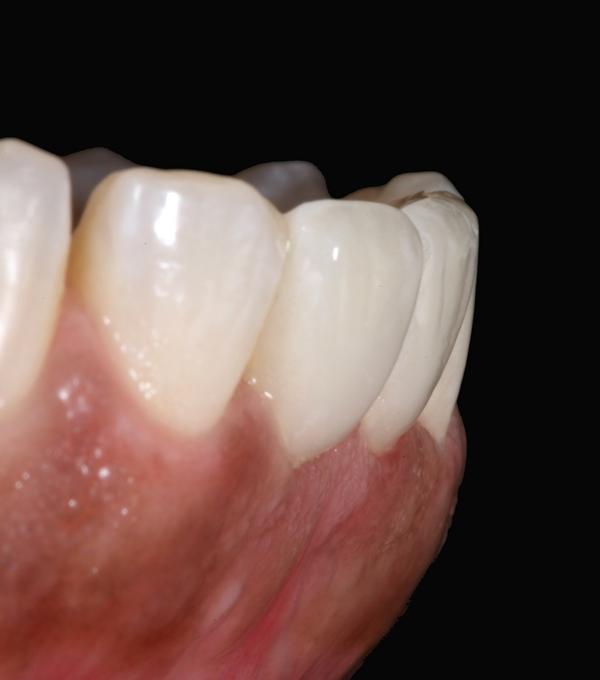
Фото 12. Вид постоянных реставраций (вид сбоку справа): работа доктора Markus Blatz, техническая работа Michael Bergler, MDT.
И пока полная регенерация пораженной структуры зубов еще не совсем доступна в клинической практике врача-стоматолога, реставрации являются единственным приемлемым вариантом восстановления функциональной целостности и эстетической гармонии зубного ряда и отдельных его составляющих. В то же время применение адгезивных протоколов минимизирует объем ятрогенного вмешательства, но для достижения прогнозируемых результатов важно не только выполнять процедуру строго по алгоритму, но и понимать фундаментальные принципы формирования взаимосвязи между структурой зуба и материалом пломбы или ортопедической конструкции, чтобы учесть конструктивные и технологические аспекты процедуры на разных этапах лечения.
Восстановление костных и пародонтальных тканей
В настоящее время врачи-стоматологи имеют возможность использовать рекомбинантные факторы роста в составе биодеградуемых и обычных рассасывающихся наполнителей для восстановления структуры костной и пародонтальных тканей и для направленной тканевой регенерации в области установки дентальных имплантатов. При этом в ходе подобных регенераторных процедур клиницисты должны учитывать влияние комбинированной терапии, отдельных факторов роста, типа костного трансплантата, форму и вид сформированной мембраны.
Комплексный подход помогает избежать необходимости в удалении здоровых тканей поддерживающего аппарата зуба в ходе оперативных вмешательств, а также минимизирует риск повреждения соседних мягких и твердых структур челюстей, таким образом, сохраняя каскад для последующего костного роста. Биологически активные молекулы, они же факторы роста, которые заполняют пространство дефекта, могут обеспечить как восстановление утраченных тканей для достижения оптимальных функциональных и эстетических параметров, так и улучшение качества уже существующей ткани, пострадавшей в ходе патологии или ятрогенного вмешательства.
Механизм действия рекомбинантного человеческого тромбоцитарного фактора роста BB (rhPDGF-BB) является следующим: после высвобождения данного фактора из клетки-носителя, он связывается с тирозинкиназным рецептором на клетке-реципиенте. Являясь соединением, активирующим хемотаксис стволовых клеток, фактор роста инициирует миграцию клеток-предшественников в область дефекта, а его митогенные способности стимулируют деление клеток и возрастание численности их популяции в пораженном участке. Первичная матрица, формирующаяся примерно через 6 месяцев, полностью преобразовываться в ткани периодонтального соединения.
Клинический случай № 3
60-летняя пациентка обратилась за помощью по поводу коррекции улыбки, но при этом отказалась от предложенного ей лечения с использованием ортодонтического подхода, вместо которого согласилась на выполнение винирных реставраций (фото 13).
Фото 13. Вид до вмешательства.
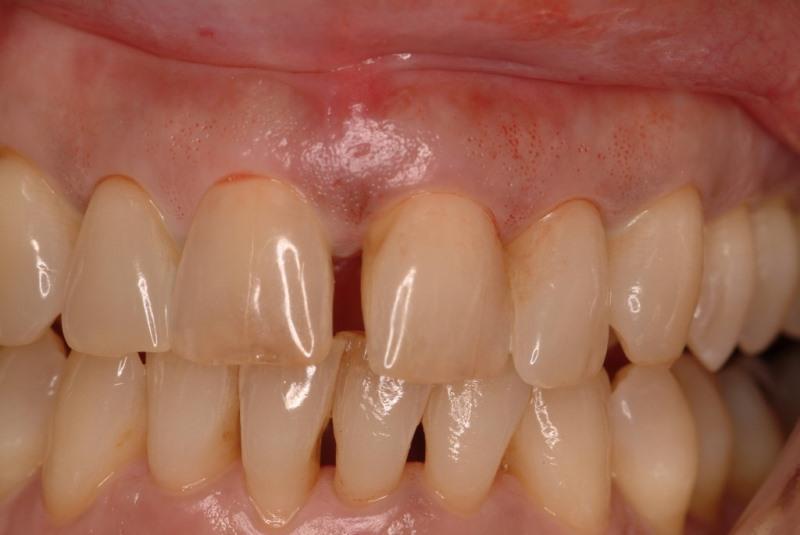
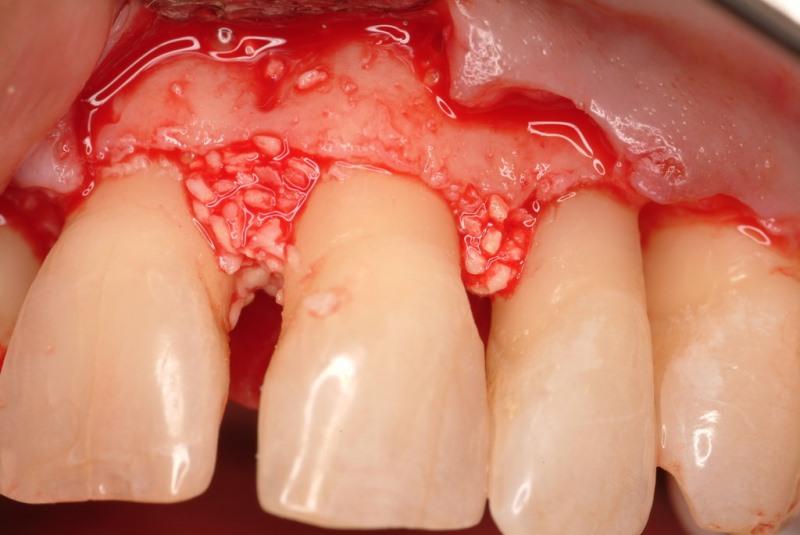
Однако, на первом этапе нужно было решить имеющуюся клиническую проблему в форме пародонтального кармана глубиной 8 мм. Врач-стоматолог, создав открытый доступ к поверхности корня, провел его ультразвуковую очистку, комбинированную с финишной обработкой и мануальным кюретажом. После этого минерализованной лиофилизированный костный аллотрансплантат насытили тромбоцитарными факторами роста (фото 14) и установили в область дефекта.
Фото 14. Костный аллотрансплантат, гидратированный факторами роста.
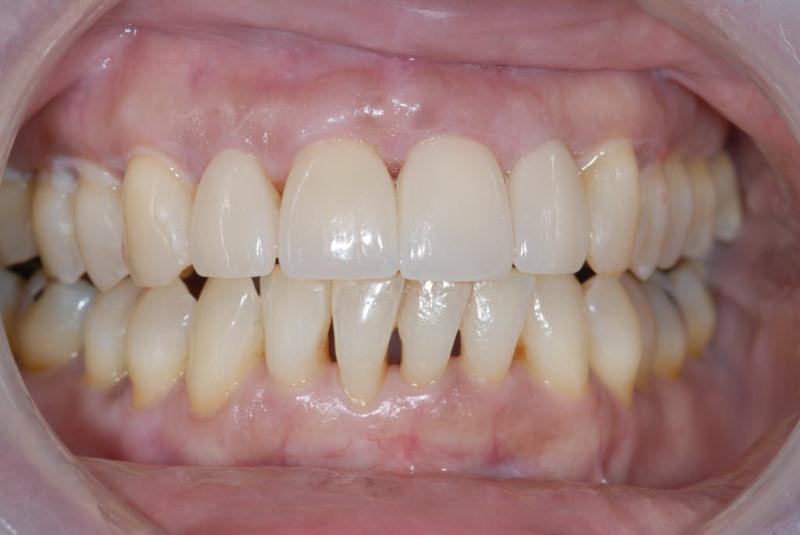
Факторы роста, инициируя хемотаксис стволовых клеток, обеспечили репопуляцию клеточного пула в области дефекта костной ткани. Перед ушиванием аллографт накрыли резорбируемой полилактидной мембраной, использовав, таким образом, принцип направленной тканевой регенерации (фото 15). Через 10 недель клинически было верифицировано восстановление дефекта. Хотя врачу и не удалось полностью избавиться от имеющейся рецессии, однако глубина зондирования в области прежнего поражения не превышала 2 мм, чего было достаточно для того, чтобы ортопед мог начать восстановительную фазу комплексного лечения. На момент написания статьи пародонтологический статус пациентки оставался стабильным, а зубной ряд – интактным (фото 16).
Фото 15. Фиксация резорбируемой мембраны в процессе закрытия внутрикостного дефекта.
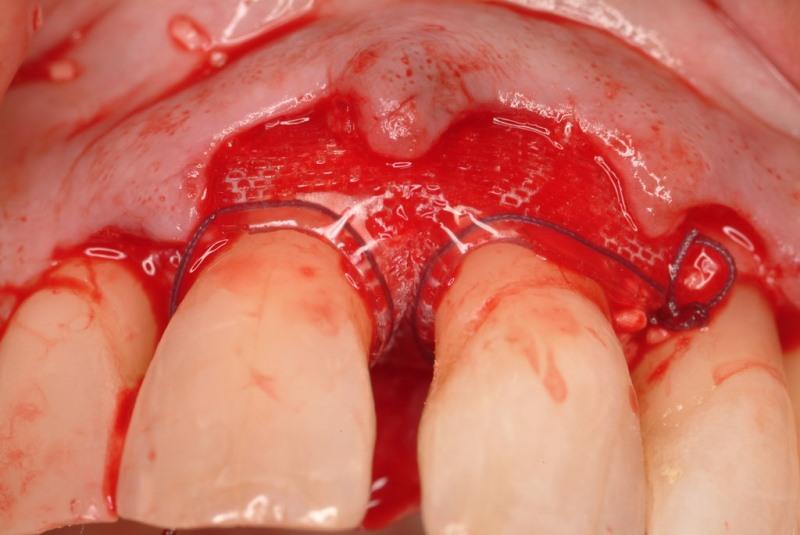
Фото 16. Вид постоянной реставрации (работа доктора B. Wilk, Калифорния).
Клинический случай № 4
В клиническом случае, проиллюстрированном на фото 17, визуализируется костный дефект, восстановление которого может вызвать сопутствующие эстетические и функциональные проблемы.
Фото 17. Костный дефект в области 27 зуба.
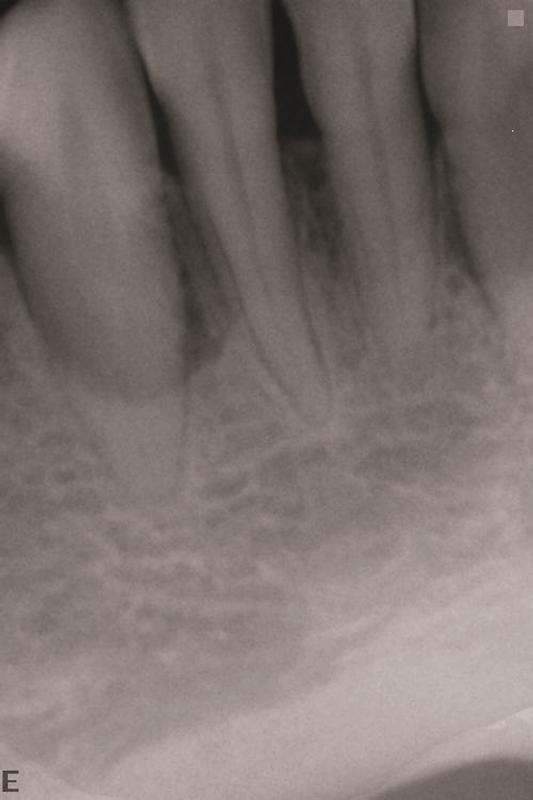
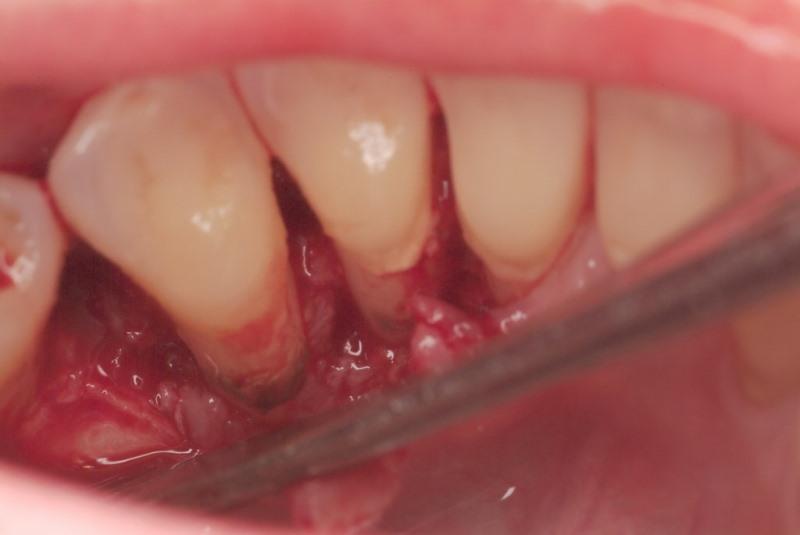
После консультации пациента у имплантолога по поводу замещения нижнего правого клыка было принято решение сохранить зуб, но при этом обеспечить адекватную местную терапию. Глубина зондирования язычной стороны зуба превышала физиологическую норму, а после сепарации лоскута были обнаружены отложения поддесневого зубного камня (фото 18).
Фото 18. Поддесневой камень и потеря костной ткани.
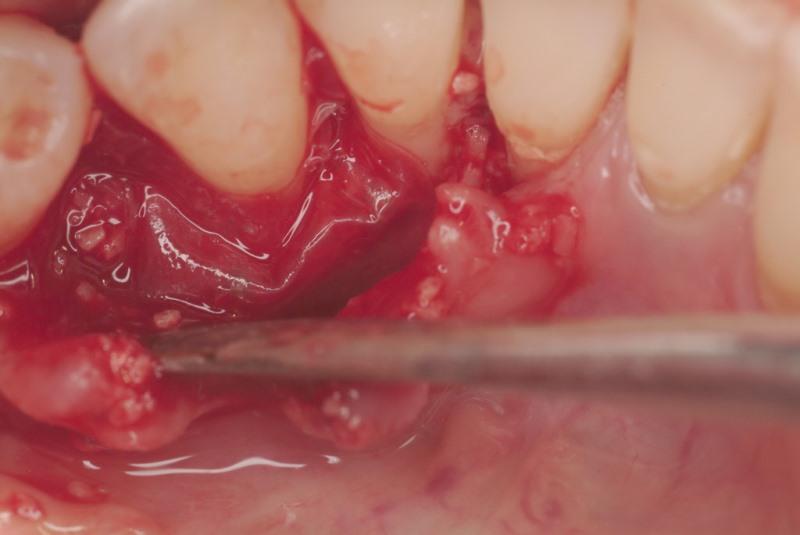
Но поскольку никаких других воспалительных осложнений обнаружено не было, то очистку дефекта проводили по протоколу, аналогичному описанному в клиническом случае №3, посредством ультразвуковой и механической обработки. После этого дефект обтурировали минерализованной лиофилизированной костью и заполнили наполнителем на основе тромбоцитарных факторов роста. Первичное помещение аллографта аргументировано тем, что любой фактор роста требует присутствия некого носителя для профилактики воспалительной реакции непосредственно на биологически активные молекулы. Подобная комбинация аллографта и факторов роста также была использована Rosen и коллегами, которые на ряде клинических примеров доказали эффективность данного подхода лечения внутрикостных дефектов (фото 19).
Фото 19. Мембрана из амниона-хориона адаптирована поверх костного трансплантата.
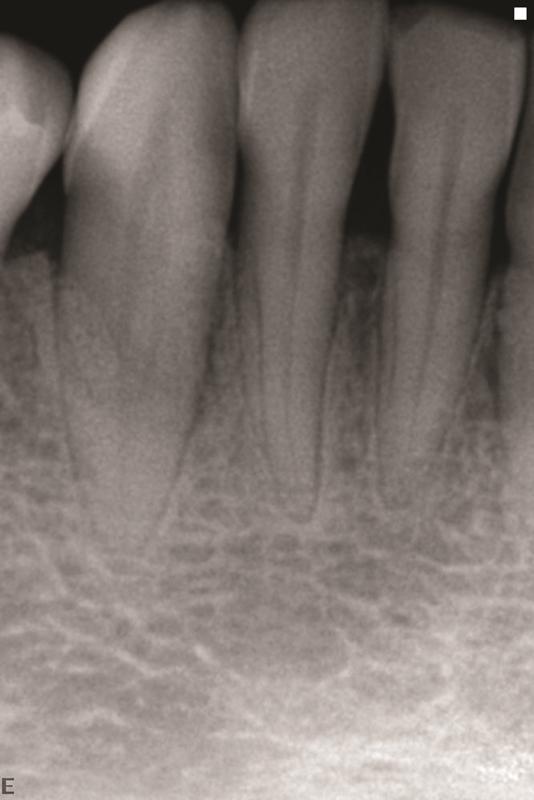
Закрытие раны осуществлялось первичным натяжением, а через 13 месяцев у пациентки были зарегистрированы оптимальные показатели стабильности клыка и минимальная глубина зубодесневой борозды, что может свидетельствовать о восстановлении дефекта (фото 20). Субъективно пациентка была рада тому, что зуб удалось сохранить и избежать экстракции.
Фото 20. Рентгенограмма через 13 месяцев после вмешательства: регенерация области дефекта.
Клинический случай № 5
Вместо того, чтобы восстановить мягкотканное покрытие поверхности корня обычным методом, хирург использовал ацеллюлярный дермальный матрикс, гидратированный факторами роста для восстановления области рецессии. Комбинирование rhPDGF-BB с аутогенными соединительнотканными трансплантатами уже было описано в литературе, однако в данном клиническом случае в качестве материала был использован аллографт, который помогает минимизировать объем вмешательства на собственных тканях пациента, а также обеспечивает возможность для восстановления мягкотканного покрытия корней зубов сразу в нескольких топографических участках.
McGuire и Scheyer для подобных целей использовали rhPDGF-BB с коллагеновой мембраной, доказав при этом аналогичную эффективность альтернативного подхода. Процедура включала в себя сепарацию лоскута, очистку и кондиционирование поверхности корня, а также фиксацию аллографта с факторами роста. Благодаря последним, удалось добиться корональной миграции тканей, а в ходе клинической оценки через 18 месяцев область рецессии, за исключением участка с задней стороны, почти полностью была восстановлена.
Клинический случай № 6
Как и в первом клиническом случае, 60-летнему пациенту была проведена открытая хирургическая обработка раны. После этого в область дефекта поместили аллопласт бета-трикальцийфосфата в комплексе с rhPDGF факторами роста. Затем область восстановления покрыли материалом амниона/хориона, и ушили. Хотя такой клинический подход не является достаточно аргументированным, Ridgway с коллегами пришли к выводу, что эффект восстановления костных тканей все же прослеживается, хотя последний может быть вызван лишь действием самих факторов роста без какой-либо роли трикальцийфосфата в замещение утраченной костной структуры. rhPDGF в свою очередь является не только митогеном, но также инициирует ускоренную дифференциацию стволовых клеток в специфические клетки костной ткани – остеобласты. Через год после вмешательства область рецессии была практически восстановлена, костный дефект был восстановлен, а зуб стабилизировался.
Костные морфогенетические белки
Для роста новых тканей необходимо участие специфических активных клеток, активация которых происходит через конкретный биологический сигнал. Кроме того, необходимо наличие некой матрицы, играющей роль каркаса для прироста тканей. В ходе регенераторного процесса роль стимулирующего сигнала может играть костный морфогенетический белок-2 (КМБ-2), обеспечивающий хемотаксис других клеток, непосредственно обеспечивающих процесс регенерации. КМБ-2 относится к семейству трансформирующих факторов роста, которые посредством активации процесса транскрипции в структуре клетки передают биосигнал необходимости экспрессии конкретных генов. Последние определяют конкретный механизм трансформации стволовых клеток в остеобласты. Коротко говоря, хемотаксичный эффект КМБ-2 обеспечивает реализацию процесса миграции клеток, в то время как его морфогенетические способности способствуют преобразованию пула клеток-предшественников в специализированные клетки костной ткани. Кроме того, КМБ-2 обеспечивает активацию фактора роста эндотелия сосудов, тем самым активируя процесс ангионеогенеза в нужном анатомическом участке. Важно обеспечить как можно более физиологическую реакцию деградации матрицы-носителя биологически активных молекул, чтобы никаким образом не нарушить процесс неообразования и ремоделирования кости. Резюмируя, можно сказать, что особенность КМБ-2 как морфогена состоит в том, что он не только обеспечивает репопуляцию области дефекта клетками-предшественниками, но при контакте с ним данные клетки преобразуются в активно действующие остеобласты, восстанавливающие утраченную раннее костную ткань. Этим он и отличается от других подобных факторов роста.
Клинический случай № 7
Пациент, которому 10 лет назад установили имплантаты в области нижней челюсти, обратился за помощью относительно возможности установки дополнительного имплантата в области зуба №3. На основе данных периапикальной рентгенографии врач пришел к выводу, что данный анатомический участок полностью подходит для установки титановой инфраконструкции (фото 21).
Фото 21. Рентгенограмма: дефицит кости в субантральной области.
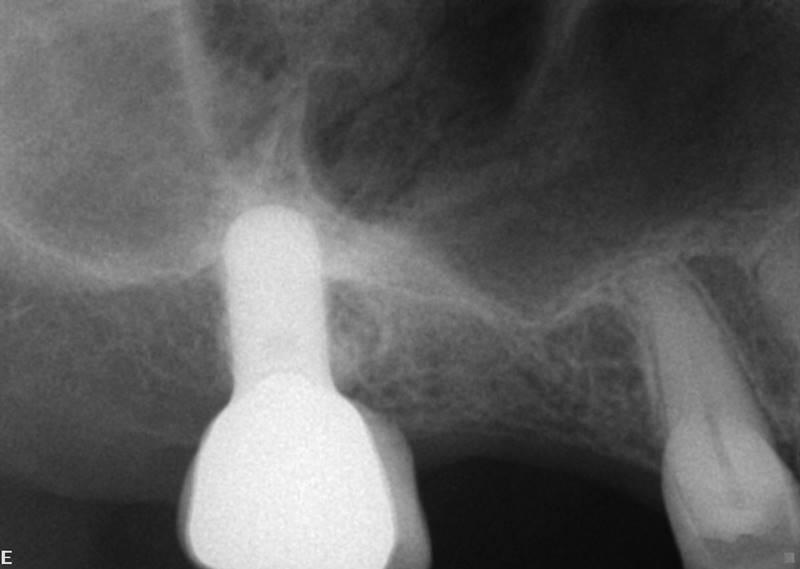
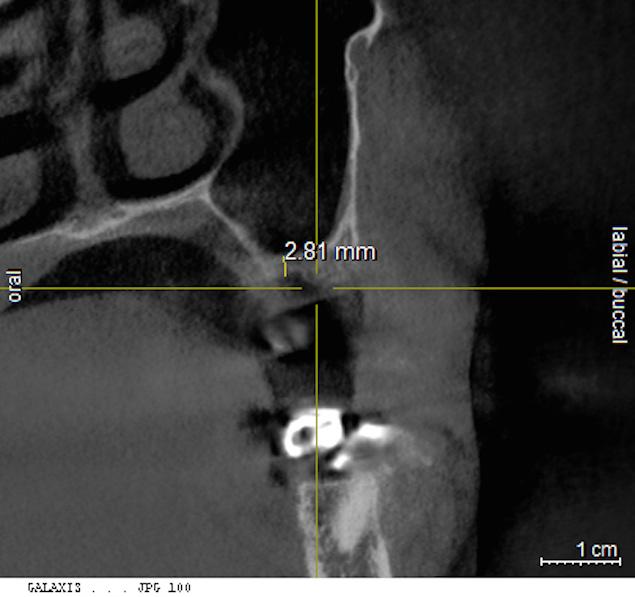
Но данные компьютерной томографии помогли определить, что ширина гребня не превышает даже 3 мм, следовательно, такого объема костной ткани недостаточно для установки имплантата (фото 22).
Фото 22. КЛКТ-срез: минимальная высота кости в области гайморовой пазухи.
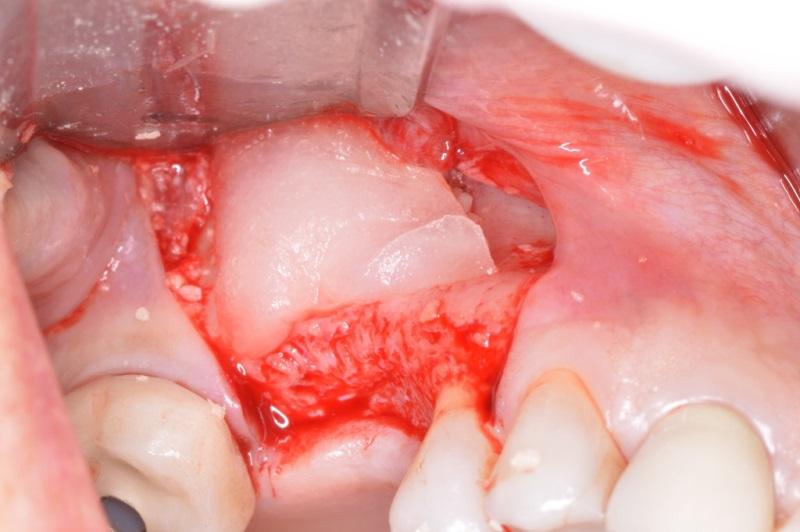
Froum и Tarnow в ходе своих исследований и клинических наблюдений пришли к выводу, что использование rhBMP-2 / ACS вместе с минерализованным костным аллотрансплантатом является весьма эффективным для выполнения процедуры синус-лифтинга. Marx и коллеги продемонстрировали клиническую успешность комбинации вышеуказанного фактора роста с минерализованным аллотрансплантатом и PRP-мембраной в ходе восстановления обширных дефектов костной структуры верхней челюсти. Учитывая критерий 4 мм, как минимальной ширины, необходимой для одномоментной установки имплантата, автор статьи провел процедуру латерального синус-лифтинга в данном клиническом случае. Адсорбируемую коллагеновую губку гидратировали посредством применения rhBMP-2 и использовали вместе с минерализованным костным аллотрансплантатом для диспозиции Шнайдеровой мембраны в области медиальной стенки пазухи. Часть rhBMP-2 / ACS была адаптирована поверх остеотомического доступа (фото 23).
Фото 23. Установка rhBMP-2/ACS в области латерального окна.
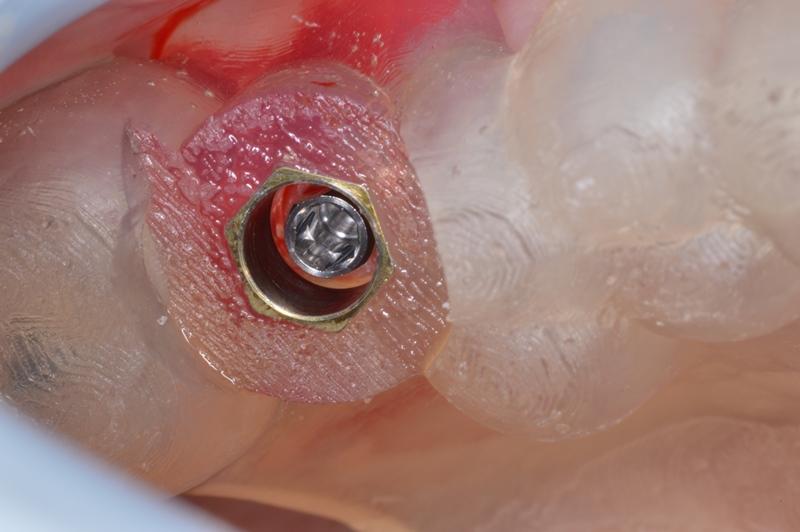
Через 5 месяцев после проведения данной процедуры, пациенту был установлен титановый имплантат (фото 24), на который через 3 месяца установили коронку с винтовой фиксацией.
Фото 24. Имплантация с использованием направляющих шаблонов, сформированных посредством компьютерного планирования манипуляции.
Выводы
Практикующие врачи должны быть проинформированы о вариациях методов лечения пациентов с полной или частичной адентией. Но суть общебиологического подхода сводится к тому, что зуб все-таки лучше сохранить, чем заменить терапевтической или ортопедической конструкцией. Возможности реконструктивной терапии позволяют достичь успешных результатов лечения у пациентов с нарушением целостности тканей пародонта, мукогингивального покрытия, а также с недостаточными костными параметрами гайморовой пазухи или альвеолярного гребня, что обеспечивает, таким образом, наиболее эффективный подход к подготовке тканей костного ложа к последующей процедуре имплантации.
Восстановление параметров комфорта, функциональности и эстетики у пациентов старше 40 лет, которым уже не посчастливилось с их первым мостовидным или частично-съемным протезом, является задачей весьма затруднительной даже для врачей-стоматологов с внушительным клиническим опытом. В большинстве случаев лучшее лечение состоит в том, чтобы стабилизировать зуб в области проблемного участка, а если имплантат уже установлен – обеспечить здоровое физиологическое состояние твердых и мягких тканей в периимплантатной области. Даже у тех пациентов, которые страдают врожденной адентией боковых резцов, использование регенераторных методов может помочь достичь адекватных параметров альвеолярного гребня, чтобы в будущем провести прогнозируемую процедуру имплантации. Достижению успешных результатов лечения в случаях хирургических вмешательств на тканях челюстно-лицевой области сопутствует использование биологических факторов роста и аллопластических материалов, комбинация которых открывает целый спектр перспектив реконструкции мягких и твердых тканей зубочелюстного аппарата.
Авторы:
Barry Levin, DDS
Markus B. Blatz, DMD, PhD
Благодаря успешным результатам исследований регенераторного потенциала стволовых клеток врачи-стоматологи в настоящее время могут с достаточно высокой эффективностью использовать принципы направленной тканевой и клеточной инженерии в ходе выполнения манипуляций мягкотканной и твердотканной аугментации. Но даже с подобными технологиями вырастить зуб в искусственных условиях пока что не удалось, а восстановление его природной структуры возможно лишь посредством ятрогенного вмешательства и профилактики осложнений, связанных с потерей тех или иных анатомических элементов.

Адгезивная стоматология
Адгезивная стоматология подразумевает процесс бондинга прямых и непрямых реставраций к структуре зуба. Понимание самой сути процесса адгезии, как и особенностей адгезивного протокола к конструкциям разных типов, обеспечивает долгосрочный клинический успех подобного подхода в каждодневной практике врача-стоматолога. В разрезе взаимосвязи с эмалью и дентином бонды разных поколений обеспечивают разную клиническую эффективность, поэтому их преимущества и недостатки нужно обязательно учитывать в каждой отдельной клинической ситуации. Самопротравливающие адгезивы, в частности, двухэтапные системы, обеспечивают отличную прочность соединения с дентином, следовательно, их использование рекомендовано в случаях полостей, стенки которых преимущественно состоят именно из вышеупомянутого типа тканей. Бонды четвертого поколения, которые предполагают проведение предварительного этапа протравки посредством применения ортофосфорной кислоты, больше подходят для непрямых реставраций и в случаях полостей, состоящих преимущественно из эмали.
Но в любом случае первым шагом в процедуре лечения является постановка правильного диагноза и планирование будущего вмешательства, исходя из особенностей и условий каждой отдельной клинической ситуации. Препарирование зуба, в свою очередь, должно сохранять минимально инвазивный характер, обеспечивая целостность как можно большего объема естественных тканей, в частности эмали, которая является более предпочтительным субстратом для достижения высоких показателей адгезивной взаимосвязи с материалом реставрации. В случаях с препарированием под непрямые реставрации, врач должен стараться достичь баланса между необходимостью преднамеренной редукции некоторого объема тканей для обеспечения достаточного пространства под ортопедическую конструкцию и тем же биологическим принципом минимальной инвазивности вмешательства. При этом следует помнить, что контаминанты разной природы такие как ротовая жидкость, слюна или кровь значительно послабляют прочность адгезионной связи. Поэтому аспект оптимальной изоляции рабочего поля, например, посредством коффердама, является весьма важной технической составляющей адгезивного протокола.
Прямые композитные реставрации, как правило, показаны в случаях небольших или средних дефектов твердых тканей, в то время как более обширные поражения требуют выполнения непрямых конструкций: виниров, вкладок или накладок. Такой подход к выбору конструкции обоснован тем, что при значительных дефектах прямые композитные реставрации не могут обеспечить адекватного восстановления утраченных структур по причине значительных показателей полимеризационной усадки и уровней внутреннего напряжения.
Композиты и керамики являются наиболее популярными материалами для изготовления непрямых ортопедических конструкций. Для обеспечения адекватной силы сцепления с большинством непрямых реставраций требуется проведение дополнительной процедуры воздухо-абразивной обработки их поверхности, а также применение силанового агента. Основными используемыми в стоматологии подвидами керамики являются материалы на основе диоксида кремния (то есть, полевошпатная, лейцитукрепленная и литийдисиликатная керамика) и без состава такового (то есть, диоксид циркония или оксид алюминия).
Керамики на основе диоксида кремния, которые часто используются для изготовления виниров, предварительно требуют проведения процедуры протравки посредством применения фтористоводородной (плавиковой) кислоты с последующим применением силанового агента. Плавиковая кислота избирательно растворяет структуру стекла или слабых кристаллических компонентов керамики, чем обеспечивает пористость их поверхности, а, значит, и повышение уровня смачиваемости. Нанесение силанового связующего агента на протравленную керамическую поверхность помогает повысить силу адгезии между керамическим и композитным материалами путем соединения частиц оксида с органической составляющей матрицы композита посредством силоксановых химических связей.
Высокая прочность керамики на основе алюминия или циркония позволяет использовать для их фиксации цементы с обычным механизмом затвердевания, которые также успешно применяются при фиксации адгезивных ортопедических протезов. Однако методы бондинга, подходящие для керамики на основе диоксида кремния, не являются аналогично эффективными для высокопрочных вариантов керамики. В случае последних необходимо использовать воздухо-абразивную обработку поверхности посредством алюминиевых частиц и специальный керамический праймер, содержащий кислотный адгезивный мономер, который обеспечивает химическую связь с оксидами металлов. Обработка конструкций из двуокиси кремния посредством силанизации или химической активации также обеспечивает достаточно высокие клинические показатели прочности и взаимосвязи.
Клинический случай № 1
Клинический пример применения адгезивного протокола продемонстрирован алгоритмом фиксации виниров в области четырех верхних резцов с целью восстановления структуры и функции зубного ряда, а также эстетической составляющей улыбки. Прежние реставрации были удалены, а препарирование зубных тканей проводилось посредством консервативного подхода (фото 1 - 2). Внутренняя поверхность полевошпатных виниров была обработана плавиковой кислотой в течение 2 минут (фото 3), после чего ее тщательно промыли. После этого нанесли силановый агент (фото 4), а на фото 5 продемонстрирован уже окончательный результат реставрации после фиксации малоинвазивных конструкций.
Фото 1. Вид до вмешательства: дефектная реставрация в области центральных резцов.

Фото 2. Препарирование под виниры.

Фото 3. Керамические виниры протравливают плавиковой кислотой в течение двух минут.

Фото 4. Нанесение силанового агента.

Фото 5. Вид окончательной реставрации: работа доктора Markus Blatz, техническая работа Cusp Dental Laboratory.

Клинический случай № 2
Конструкции из высокопрочной керамики часто могут быть использованы в клинических случаях, предполагающих изготовление адгезивных протезов для замещения частичной адентии, в качестве альтернативы обычным съемным или несъемным конструкциям, а также коронкам с опорой на имплантаты. Дефект зубного ряда в области двух нижних центральных резцов (фото 6) был замещен протезом из диоксида циркония с адгезивным механизмом фиксации (фото 7).
Фото 6. Вид до вмешательства: адентия двух нижних резцов.

Фото 7. Адгезивный протез.

Клиническая практика показывает, что использование одиночного фиксатора более чем в 94% клинических случаев обеспечивает успешные результаты ретенции даже после 10-летнего функционирования конструкции, что в некоторых ситуациях превышает аналогичные показатели использования одновременно двух фиксаторов в составе таких же реставраций (67,3%). Однако, очевидно, что ключевым фактором качества фиксации является именно адекватное выполнение протокола бондинга, предусматривающего воздухо-абразивную обработку (фото 8) и применение специального керамического праймера (фото 9).
Фото 8. Воздухо-абразивная обработка частицами оксида алюминия.

Фото 9. Нанесение керамического праймера.

Фото 10-12 демонстрируют клинический результат практического применения вышеописанного протокола. Для фиксации тонких керамических виниров предпочтительно использовать светоотверждаемые композитные цементы, в то время как для более опаковых непрямых реставраций (толщиной более 2 мм) лучше подходят цементы двойного отверждения или их самоотверждаемые аналоги. Следует помнить, что при использовании данных фиксационных материалов, нужно обеспечить адекватную световую полимеризацию: как минимум по 60 секунд с каждой стороны реставрации. Появившиеся на рынке самоадгезивные цементы исключают необходимость проведения многоэтапного протокола бондинга, тем самым, упрощая клинический подход к фиксации конструкций. Однако, несмотря на ряд своих преимуществ, данные материалы не обеспечивают достаточной силы связи, что значительно сужает спектр показаний к их использованию в случае фиксации непрямых реставраций по типу виниров или адгезивных мостов. Самоадгезивные цементы являются материалами выбора для фиксации коронок и мостов с опорой на имплантаты.
Фото 10. Вид постоянных реставраций.

Фото 11. Вид постоянных реставраций (вид сбоку).

Фото 12. Вид постоянных реставраций (вид сбоку справа): работа доктора Markus Blatz, техническая работа Michael Bergler, MDT.

И пока полная регенерация пораженной структуры зубов еще не совсем доступна в клинической практике врача-стоматолога, реставрации являются единственным приемлемым вариантом восстановления функциональной целостности и эстетической гармонии зубного ряда и отдельных его составляющих. В то же время применение адгезивных протоколов минимизирует объем ятрогенного вмешательства, но для достижения прогнозируемых результатов важно не только выполнять процедуру строго по алгоритму, но и понимать фундаментальные принципы формирования взаимосвязи между структурой зуба и материалом пломбы или ортопедической конструкции, чтобы учесть конструктивные и технологические аспекты процедуры на разных этапах лечения.
Восстановление костных и пародонтальных тканей
В настоящее время врачи-стоматологи имеют возможность использовать рекомбинантные факторы роста в составе биодеградуемых и обычных рассасывающихся наполнителей для восстановления структуры костной и пародонтальных тканей и для направленной тканевой регенерации в области установки дентальных имплантатов. При этом в ходе подобных регенераторных процедур клиницисты должны учитывать влияние комбинированной терапии, отдельных факторов роста, типа костного трансплантата, форму и вид сформированной мембраны.
Комплексный подход помогает избежать необходимости в удалении здоровых тканей поддерживающего аппарата зуба в ходе оперативных вмешательств, а также минимизирует риск повреждения соседних мягких и твердых структур челюстей, таким образом, сохраняя каскад для последующего костного роста. Биологически активные молекулы, они же факторы роста, которые заполняют пространство дефекта, могут обеспечить как восстановление утраченных тканей для достижения оптимальных функциональных и эстетических параметров, так и улучшение качества уже существующей ткани, пострадавшей в ходе патологии или ятрогенного вмешательства.
Механизм действия рекомбинантного человеческого тромбоцитарного фактора роста BB (rhPDGF-BB) является следующим: после высвобождения данного фактора из клетки-носителя, он связывается с тирозинкиназным рецептором на клетке-реципиенте. Являясь соединением, активирующим хемотаксис стволовых клеток, фактор роста инициирует миграцию клеток-предшественников в область дефекта, а его митогенные способности стимулируют деление клеток и возрастание численности их популяции в пораженном участке. Первичная матрица, формирующаяся примерно через 6 месяцев, полностью преобразовываться в ткани периодонтального соединения.
Клинический случай № 3
60-летняя пациентка обратилась за помощью по поводу коррекции улыбки, но при этом отказалась от предложенного ей лечения с использованием ортодонтического подхода, вместо которого согласилась на выполнение винирных реставраций (фото 13).
Фото 13. Вид до вмешательства.

Однако, на первом этапе нужно было решить имеющуюся клиническую проблему в форме пародонтального кармана глубиной 8 мм. Врач-стоматолог, создав открытый доступ к поверхности корня, провел его ультразвуковую очистку, комбинированную с финишной обработкой и мануальным кюретажом. После этого минерализованной лиофилизированный костный аллотрансплантат насытили тромбоцитарными факторами роста (фото 14) и установили в область дефекта.
Фото 14. Костный аллотрансплантат, гидратированный факторами роста.

Факторы роста, инициируя хемотаксис стволовых клеток, обеспечили репопуляцию клеточного пула в области дефекта костной ткани. Перед ушиванием аллографт накрыли резорбируемой полилактидной мембраной, использовав, таким образом, принцип направленной тканевой регенерации (фото 15). Через 10 недель клинически было верифицировано восстановление дефекта. Хотя врачу и не удалось полностью избавиться от имеющейся рецессии, однако глубина зондирования в области прежнего поражения не превышала 2 мм, чего было достаточно для того, чтобы ортопед мог начать восстановительную фазу комплексного лечения. На момент написания статьи пародонтологический статус пациентки оставался стабильным, а зубной ряд – интактным (фото 16).
Фото 15. Фиксация резорбируемой мембраны в процессе закрытия внутрикостного дефекта.

Фото 16. Вид постоянной реставрации (работа доктора B. Wilk, Калифорния).

Клинический случай № 4
В клиническом случае, проиллюстрированном на фото 17, визуализируется костный дефект, восстановление которого может вызвать сопутствующие эстетические и функциональные проблемы.
Фото 17. Костный дефект в области 27 зуба.

После консультации пациента у имплантолога по поводу замещения нижнего правого клыка было принято решение сохранить зуб, но при этом обеспечить адекватную местную терапию. Глубина зондирования язычной стороны зуба превышала физиологическую норму, а после сепарации лоскута были обнаружены отложения поддесневого зубного камня (фото 18).
Фото 18. Поддесневой камень и потеря костной ткани.

Но поскольку никаких других воспалительных осложнений обнаружено не было, то очистку дефекта проводили по протоколу, аналогичному описанному в клиническом случае №3, посредством ультразвуковой и механической обработки. После этого дефект обтурировали минерализованной лиофилизированной костью и заполнили наполнителем на основе тромбоцитарных факторов роста. Первичное помещение аллографта аргументировано тем, что любой фактор роста требует присутствия некого носителя для профилактики воспалительной реакции непосредственно на биологически активные молекулы. Подобная комбинация аллографта и факторов роста также была использована Rosen и коллегами, которые на ряде клинических примеров доказали эффективность данного подхода лечения внутрикостных дефектов (фото 19).
Фото 19. Мембрана из амниона-хориона адаптирована поверх костного трансплантата.

Закрытие раны осуществлялось первичным натяжением, а через 13 месяцев у пациентки были зарегистрированы оптимальные показатели стабильности клыка и минимальная глубина зубодесневой борозды, что может свидетельствовать о восстановлении дефекта (фото 20). Субъективно пациентка была рада тому, что зуб удалось сохранить и избежать экстракции.
Фото 20. Рентгенограмма через 13 месяцев после вмешательства: регенерация области дефекта.

Клинический случай № 5
Вместо того, чтобы восстановить мягкотканное покрытие поверхности корня обычным методом, хирург использовал ацеллюлярный дермальный матрикс, гидратированный факторами роста для восстановления области рецессии. Комбинирование rhPDGF-BB с аутогенными соединительнотканными трансплантатами уже было описано в литературе, однако в данном клиническом случае в качестве материала был использован аллографт, который помогает минимизировать объем вмешательства на собственных тканях пациента, а также обеспечивает возможность для восстановления мягкотканного покрытия корней зубов сразу в нескольких топографических участках.
McGuire и Scheyer для подобных целей использовали rhPDGF-BB с коллагеновой мембраной, доказав при этом аналогичную эффективность альтернативного подхода. Процедура включала в себя сепарацию лоскута, очистку и кондиционирование поверхности корня, а также фиксацию аллографта с факторами роста. Благодаря последним, удалось добиться корональной миграции тканей, а в ходе клинической оценки через 18 месяцев область рецессии, за исключением участка с задней стороны, почти полностью была восстановлена.
Клинический случай № 6
Как и в первом клиническом случае, 60-летнему пациенту была проведена открытая хирургическая обработка раны. После этого в область дефекта поместили аллопласт бета-трикальцийфосфата в комплексе с rhPDGF факторами роста. Затем область восстановления покрыли материалом амниона/хориона, и ушили. Хотя такой клинический подход не является достаточно аргументированным, Ridgway с коллегами пришли к выводу, что эффект восстановления костных тканей все же прослеживается, хотя последний может быть вызван лишь действием самих факторов роста без какой-либо роли трикальцийфосфата в замещение утраченной костной структуры. rhPDGF в свою очередь является не только митогеном, но также инициирует ускоренную дифференциацию стволовых клеток в специфические клетки костной ткани – остеобласты. Через год после вмешательства область рецессии была практически восстановлена, костный дефект был восстановлен, а зуб стабилизировался.
Костные морфогенетические белки
Для роста новых тканей необходимо участие специфических активных клеток, активация которых происходит через конкретный биологический сигнал. Кроме того, необходимо наличие некой матрицы, играющей роль каркаса для прироста тканей. В ходе регенераторного процесса роль стимулирующего сигнала может играть костный морфогенетический белок-2 (КМБ-2), обеспечивающий хемотаксис других клеток, непосредственно обеспечивающих процесс регенерации. КМБ-2 относится к семейству трансформирующих факторов роста, которые посредством активации процесса транскрипции в структуре клетки передают биосигнал необходимости экспрессии конкретных генов. Последние определяют конкретный механизм трансформации стволовых клеток в остеобласты. Коротко говоря, хемотаксичный эффект КМБ-2 обеспечивает реализацию процесса миграции клеток, в то время как его морфогенетические способности способствуют преобразованию пула клеток-предшественников в специализированные клетки костной ткани. Кроме того, КМБ-2 обеспечивает активацию фактора роста эндотелия сосудов, тем самым активируя процесс ангионеогенеза в нужном анатомическом участке. Важно обеспечить как можно более физиологическую реакцию деградации матрицы-носителя биологически активных молекул, чтобы никаким образом не нарушить процесс неообразования и ремоделирования кости. Резюмируя, можно сказать, что особенность КМБ-2 как морфогена состоит в том, что он не только обеспечивает репопуляцию области дефекта клетками-предшественниками, но при контакте с ним данные клетки преобразуются в активно действующие остеобласты, восстанавливающие утраченную раннее костную ткань. Этим он и отличается от других подобных факторов роста.
Клинический случай № 7
Пациент, которому 10 лет назад установили имплантаты в области нижней челюсти, обратился за помощью относительно возможности установки дополнительного имплантата в области зуба №3. На основе данных периапикальной рентгенографии врач пришел к выводу, что данный анатомический участок полностью подходит для установки титановой инфраконструкции (фото 21).
Фото 21. Рентгенограмма: дефицит кости в субантральной области.

Но данные компьютерной томографии помогли определить, что ширина гребня не превышает даже 3 мм, следовательно, такого объема костной ткани недостаточно для установки имплантата (фото 22).
Фото 22. КЛКТ-срез: минимальная высота кости в области гайморовой пазухи.

Froum и Tarnow в ходе своих исследований и клинических наблюдений пришли к выводу, что использование rhBMP-2 / ACS вместе с минерализованным костным аллотрансплантатом является весьма эффективным для выполнения процедуры синус-лифтинга. Marx и коллеги продемонстрировали клиническую успешность комбинации вышеуказанного фактора роста с минерализованным аллотрансплантатом и PRP-мембраной в ходе восстановления обширных дефектов костной структуры верхней челюсти. Учитывая критерий 4 мм, как минимальной ширины, необходимой для одномоментной установки имплантата, автор статьи провел процедуру латерального синус-лифтинга в данном клиническом случае. Адсорбируемую коллагеновую губку гидратировали посредством применения rhBMP-2 и использовали вместе с минерализованным костным аллотрансплантатом для диспозиции Шнайдеровой мембраны в области медиальной стенки пазухи. Часть rhBMP-2 / ACS была адаптирована поверх остеотомического доступа (фото 23).
Фото 23. Установка rhBMP-2/ACS в области латерального окна.

Через 5 месяцев после проведения данной процедуры, пациенту был установлен титановый имплантат (фото 24), на который через 3 месяца установили коронку с винтовой фиксацией.
Фото 24. Имплантация с использованием направляющих шаблонов, сформированных посредством компьютерного планирования манипуляции.

Выводы
Практикующие врачи должны быть проинформированы о вариациях методов лечения пациентов с полной или частичной адентией. Но суть общебиологического подхода сводится к тому, что зуб все-таки лучше сохранить, чем заменить терапевтической или ортопедической конструкцией. Возможности реконструктивной терапии позволяют достичь успешных результатов лечения у пациентов с нарушением целостности тканей пародонта, мукогингивального покрытия, а также с недостаточными костными параметрами гайморовой пазухи или альвеолярного гребня, что обеспечивает, таким образом, наиболее эффективный подход к подготовке тканей костного ложа к последующей процедуре имплантации.
Восстановление параметров комфорта, функциональности и эстетики у пациентов старше 40 лет, которым уже не посчастливилось с их первым мостовидным или частично-съемным протезом, является задачей весьма затруднительной даже для врачей-стоматологов с внушительным клиническим опытом. В большинстве случаев лучшее лечение состоит в том, чтобы стабилизировать зуб в области проблемного участка, а если имплантат уже установлен – обеспечить здоровое физиологическое состояние твердых и мягких тканей в периимплантатной области. Даже у тех пациентов, которые страдают врожденной адентией боковых резцов, использование регенераторных методов может помочь достичь адекватных параметров альвеолярного гребня, чтобы в будущем провести прогнозируемую процедуру имплантации. Достижению успешных результатов лечения в случаях хирургических вмешательств на тканях челюстно-лицевой области сопутствует использование биологических факторов роста и аллопластических материалов, комбинация которых открывает целый спектр перспектив реконструкции мягких и твердых тканей зубочелюстного аппарата.
Авторы:
Barry Levin, DDS
Markus B. Blatz, DMD, PhD































































































































































0 комментариев