Амелобластома – медленнорастущая, локально инвазивная опухоль, происходящая из клеток одонтогенного эпителия. Характеризуется отсутствием нейромезинхимальных элементов. Данный вид опухоли считается доброкачественным, поскольку тенденция к метастазированию практически отсутствует даже несмотря на наличие некоторых признаков злокачественности, в частности, инфильтрации окружающих тканей. Амелобластомы составляют 1% всех опухолей и кист как верхней, так и нижней челюсти, а также примерно 10% одонтогенных опухолей нижней челюсти. Происхождение данного образования может быть различным: из остатков зубной пластинки, развивающегося эмалевого органа, эпителиальной выстилки одонтогенной кисты либо базальных клеток слизистой оболочки полости рта.
После резекции большого сегмента верхней или нижней челюсти необходимо выполнить немедленную либо отсроченную реконструкцию костного участка. Как показывает опыт, реконструкцию протяженных дефектов нижней челюсти с вовлечением либо без вовлечения височно-нижнечелюстного сустава (ВНЧС) традиционно выполняли с помощью аутогенных трансплантатов – свободного реберно-хрящевого или васкуляризированных костных трансплантатов. Полноценное функционирование микроциркуляции является критически важным условием выживаемости трансплантата в условиях проведения послеоперационной лучевой терапии после хирургического иссечения злокачественной опухоли. В случаях доброкачественных опухолей, к которым относится амелобластома, послеоперационная лучевая терапия не требуется, что расширяет возможности реконструктивной хирургии. Для восстановления формы, функции и эстетики внешнего вида после резекции нижней челюсти и ВНЧС успешно используются аллопластические материалы (протезирование) в сочетании с неваскуляризированными костными трансплантатами.
В данной статье описывается случай рецидивирующей амелобластомы, где хирургическое лечение проведено по методу левостороннего продольного удаления половины нижней челюсти с немедленной реконструкцией специально изготовленной аллопластической системой в сочетании с костным трансплантатом из переднего гребня подвздошной кости.
Клинический случай
Соматически здоровый 55-летний мужчина был направлен к главному автору данной публикации с рецидивирующим образованием задней части нижней челюсти с левой стороны. Пациент испытывал нарастающий дискомфорт из-за тризма жевательных мышц и щечно-лингвального отека в области поражения. Направляющий хирург выполнил удаление первичного образования, которое гистологически диагностировано как однокистозная амелобластома, интрамуральный тип. Последующий рецидив опухоли лечен методом энуклеации и выскабливания. Таким образом, пациент поступил в клинику с вторым рецидивом новообразования.
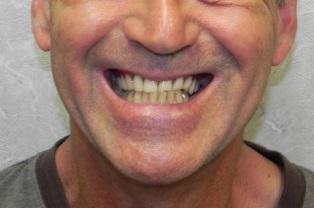
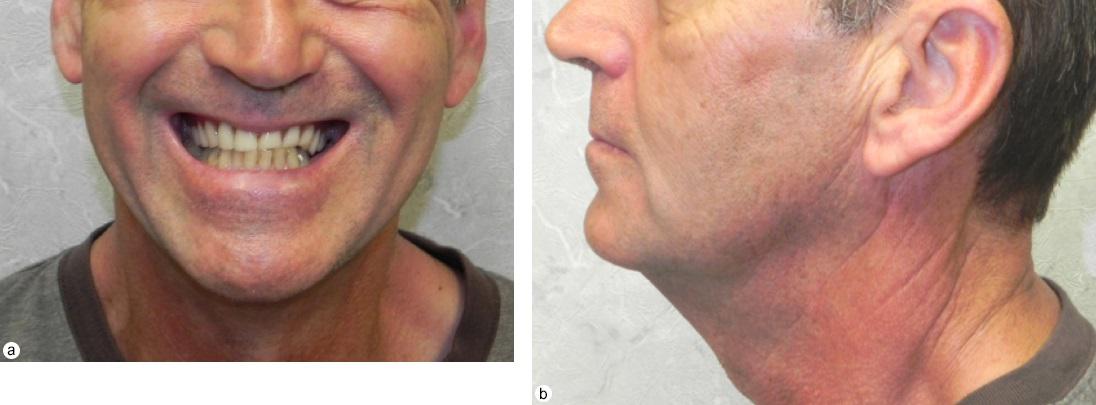
При внешнем обследовании отмечается нормальная симметрия лица, отсутствие видимых поражений кожи (Фото 1а и 1б). Аденопатия шейных лимфатических узлов пальпаторно не определяется, II-IX краниальные нервы макроскопически интактны. При внутриротовом обследовании обнаружено утолщение в задней части преддверия полости рта слева, болезненность при пальпации с иррадиацией к левому венечному отростку. Изменения цвета слизистой оболочки отсутствовали. Пальпаторно зафиксировано утолщение левого венечного отростка в щечно-язычном направлении. У пациента отмечалась полная адентия верхней челюсти и частичная – на нижней. Открывание рта ограничено межрезцовым расстоянием 33 мм.
Фото 1. Клинические фотографии (а) во фронтальной и (б) боковой проекции. Значительный отек лицевой области не определяется.
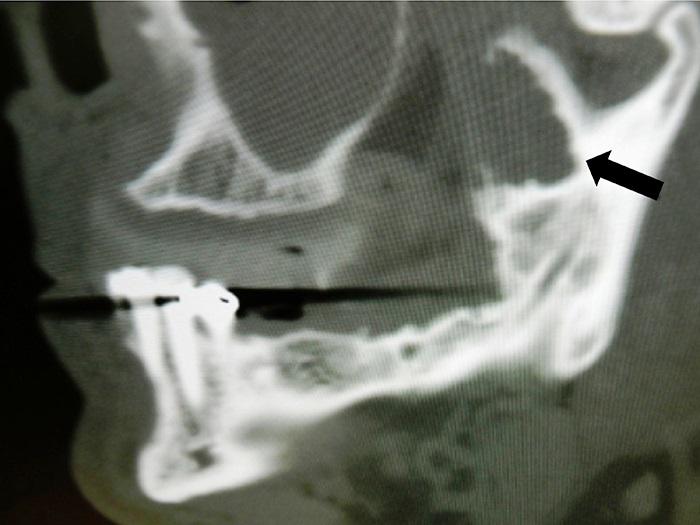
На ортопантомограмме обнаружено ячеистое рентгенпрозрачное новообразование ветви левой половины нижней челюсти (Фото 2). Компьютерная томография (КТ) показала существенное увеличение медиальной и латеральной надкостницы в области венечного отростка с перфорацией кортикальной пластины. Образование можно оценить, как ячеистое рентгенпрозрачное в виде мыльных пузырей (Фото 3). Изображение магнитно-резонансной томографии (МРТ) демонстрирует наличие жидкости в полостях образования и отсутствие инвазии в окружающие ткани, несмотря на перфорацию кортикальной пластинки.
Фото 2. Дооперационная ортопантомограмма: ячеистое рентгенпрозрачное новообразование ветви левой половины нижней челюсти, распространяющееся в область угла челюсти, венечного отростка и подмыщелкового участка ВНЧС.
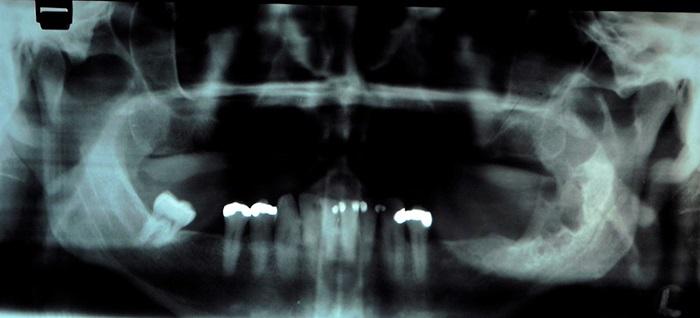
Фото 3. Изображение КТ в сагиттальной проекции: ячеистая структура новообразования в области левого венечного отростка (показано стрелкой).
Перед операцией биопсию образования не выполняли, поскольку диагноз одноячеистой амелобластомы, интрамуральный тип, поставлен до проведения первых двух хирургических вмешательств. Однако нынешняя рентгенологическая картина свидетельствовала о ячеистой амелобластоме.
Запланировано проведение сегментарной резекции левой половины нижней челюсти, поскольку данная опухоль представляет уже второй рецидив образования. Распространение поражения от тела левой половины нижней челюсти до венечного отростка и нижнечелюстного мыщелка требовало выполнения частичной резекции нижней челюсти за левым ментальным отверстием. Также предполагалась одновременная реконструкция ВНЧС и нижней челюсти, смоделированная при помощи 3-мерного (3D) изображения КТ и компьютерного дизайна (“Medical Modeling”, Денвер, Колорадо). На 3D КТ показан очаг поражения в области левой половины нижней челюсти (Фото 4а) и планируемые границы резекции (Фото 4б). На основании виртуальной модели протезной конструкции была изготовлена индивидуальная аллопластическая система, состоящая из металлического челюстно-мыщелкового компонента и полиэтиленовой суставной ямки (Фото 5). В области протезного тела нижней челюсти предусмотрены резьбовые отверстия для стабилизации аутогенного костного трансплантата, что в дальнейшем облегчит постановку дентальных имплантатов.
Фото 4. Трехмерная реконструкция на основе данных КТ: (а) корональная и сагиттальная проекция новообразования в области левого угла нижней челюсти, венечного отростка и подмыщелкового участка; (б) запланированные границы резекции (выделено красным цветом) позади левого ментального отверстия.
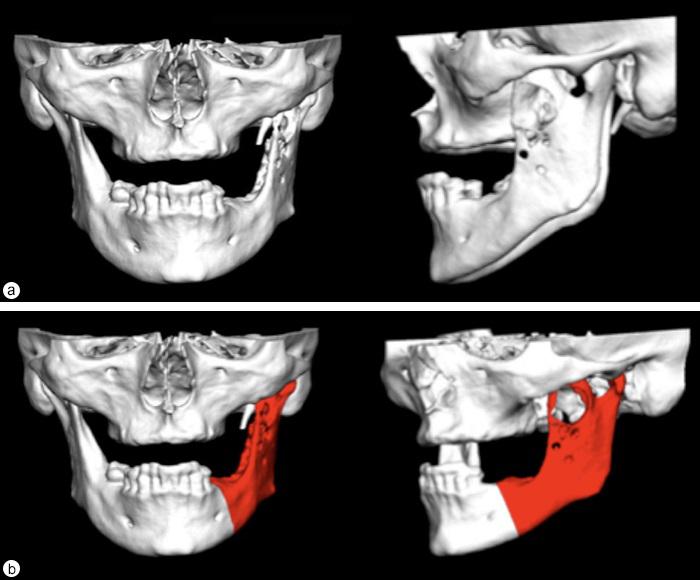
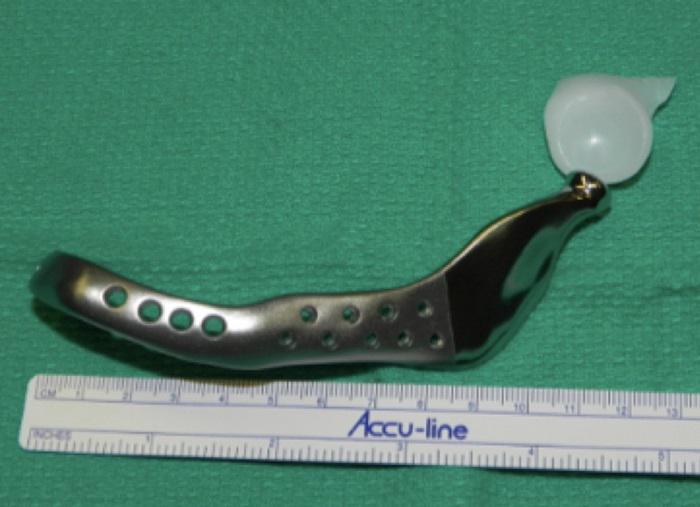
Фото 5. Индивидуально изготовленный протез нижней челюсти и суставной ямки.
В ходе проведения операции доступ к новообразованию осуществлялся через поднижнечелюстной, субментальный и преаурикулярный разрезы. Согласно плану выполнена резекция всего участка нижней челюсти позади левого ментального отверстия (Рис. 6). После частичной декомпрессии, высечения и освобождения нижнего альвеолярного нерва из проксимального участка нижней челюсти был удален патоморфологический препарат. Вначале через преаурикулярный разрез проведено высечение и удаление нижнечелюстного мыщелка, затем через поднижнечелюстной разрез резецировано тело нижней челюсти. Нижний альвеолярный нерв восстановлен путем реаностомоза и наложения микрошвов. Препарат отправлен на гистологическое исследование (Рис. 7а, б, в), в результате которого был поставлен окончательный диагноз – поликистозная амелобластома.
Фото 6. Хирургический макропрепарат рецидивирующей амелобластомы, направленный в лабораторию клинической патологии.
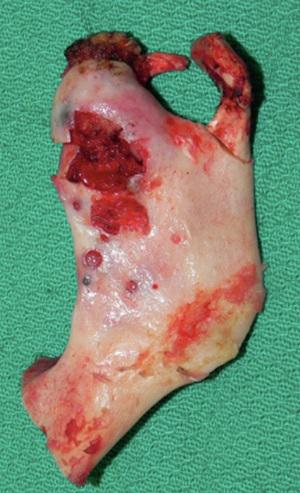
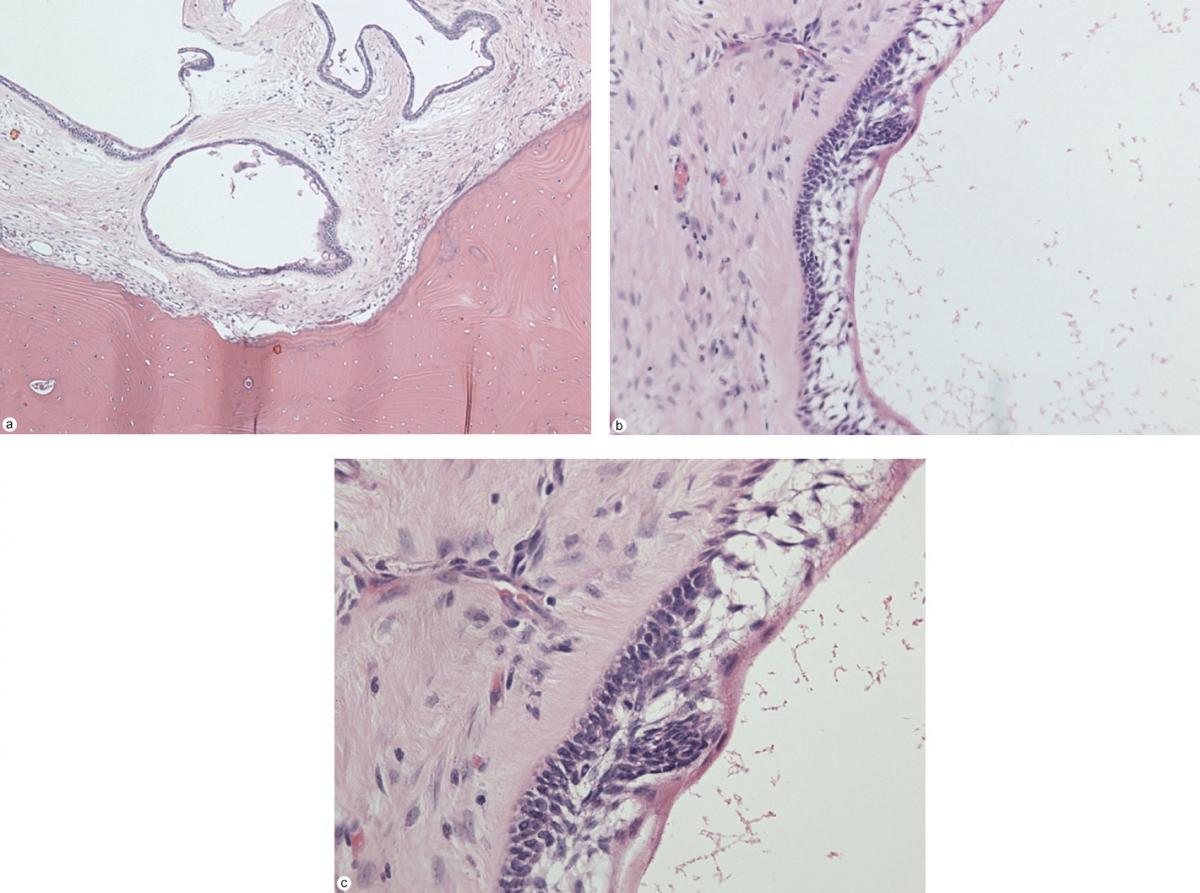
Фото 7. Морфологические характеристики опухоли, окрашивание гематоксилин-эозином. (а) Паренхиматозные и кистозные компоненты со скоплением эпителиальных клеток на фоне стромы фиброзной ткани и зрелой пластинчатой костной ткани, увеличение 50х; (б и в) обратная поляризация цилиндрических базальных клеток эпителия, характерная для амелобластомы. Изображения получены при увеличении 100х и 200х соответственно.
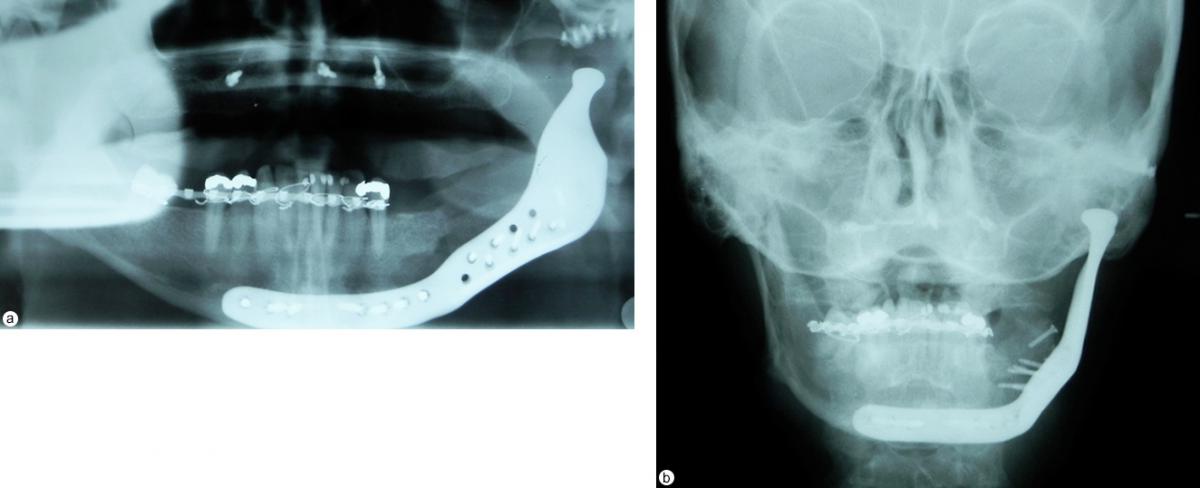
После получения корково-губчатого блочного трансплантата из переднего гребня левой подвздошной кости проведена установка аллопластической системы. Затем введен элемент суставной ямки и выполнена фиксация протеза нижней челюсти к естественной нижнечелюстной кости и корково-губчатому блочному трансплантанту с помощью винтов (Фото 8). На послеоперационной ортопантомограмме (Фото 9а) и цефалометрической рентгенограмме в передне-задней проекции (Фото 9б) отмечается плавный контур левой половины нижней челюсти подобно зеркальному отображению правой части кости.
Фото 8. Фиксация нижнечелюстного компонента аллопластического протеза выполнена с помощью винтового крепления к дистальному участку естественной нижней челюсти и костному трансплантату из подвздошной кости.
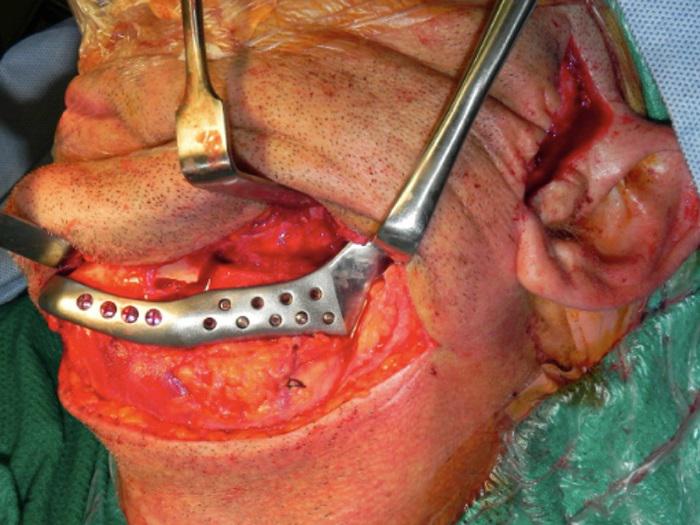
Фото 9. (а) Послеоперационная ортопантомограмма и (б) цефалометрический рентгеновский снимок в передне-задней проекции: отмечается плавный контур нижней челюсти.
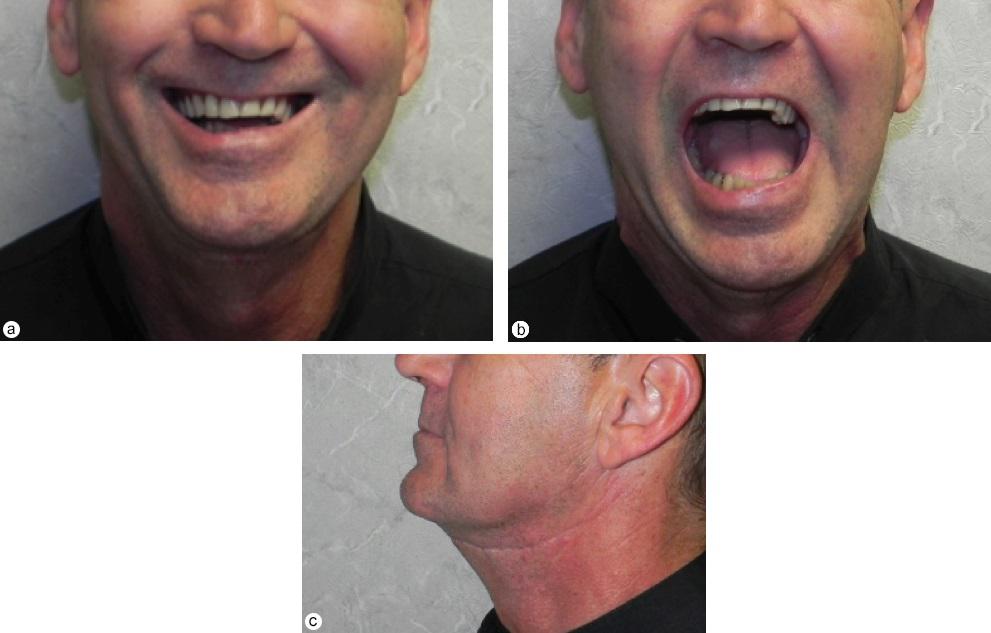
Послеоперационный период протекал без осложнений. Во время ближайших и отдаленных контрольных посещений клиники у пациента наблюдалась хорошие лицевая симметрия, жевание, функция нижней челюсти, удовлетворительный контроль болевых ощущений (Фото 10). Чувствительность нижней губы и кожи подбородка вернулась в норму через 6 месяцев после операции.
Фото 10. Фотографии пациента через 16 месяцев после хирургического вмешательства: фронтальная проекция (а) с закрытым ртом (б), открытым ртом и вид в профиль (в).
Обсуждение
Из всех клинически значимых одонтогенных опухолей амелобластома является самой распространенной. При неправильном ведении данное новообразование потенциально смертельно для пациента. Исторически всегда велись споры о вариантах правильного лечения амелобластом. Каждый из 3 видов опухоли – солидная или поликистозная, однокистозная и периферическая – требуют особого подхода к лечению и имеют различный прогноз. Разработаны многочисленные методы хирургического вмешательства: начиная от простой энуклеации и выскабливания до резекции.
Традиционная амелобластома представлена в виде безболезненного отека либо утолщения челюсти, которое при отсутствии лечения может медленно разрастаться до массивных размеров. Боль и парестезии встречаются редко даже в случае больших, инфильтративных опухолей, поскольку амелобластомы, как правило, не затрагивают сосудисто-нервный пучок. При рентгенологическом обследовании в случае солидных либо поликистозных опухолей обнаруживается ячеистое рентгенпрозрачное образование в виде «мыльных пузырей» либо «пчелиных сот» с волнистыми краями. Однокистозный тип амелобластомы выглядит, как однополостное рентгенопрозрачное новообразование, которое часто ассоциируется с коронкой непрорезавшегося зуба (например, третьего моляра нижней челюсти); при этом во многих случаях наблюдается утолщение надкостницы в щечном или язычном направлении. При гистологическом исследовании обнаруживается комбинация кистозных и паренхиматозных элементов из-за наличия тенденции у данной опухоли к кистозным изменениям. Микроскопически различают несколько подтипов амелобластомы: фолликулярная, плексиформная, акантоматозная, десмопластическая, базальноклеточная, зернистоклеточная и их сочетания; при этом в больших новообразованиях может наблюдаться комбинация этих подтипов.
Солидная, или поликистозная амелобластома
Этот тип опухоли встречается у пациентов разных возрастных категорий. Сравнительно редко наблюдается в возрасте 10-20 лет. Имеет практически одинаковый уровень встречаемости среди лиц 20-80 лет. Расовая либо половая предрасположенность к возникновению отсутствует.
Рентгенологически в большинстве случаев обнаруживается ячеистый рентгенопрозрачный патологический очаг с наличием либо отсутствием резорбции корней соседних зубов. Часто отмечается утолщение щечной или язычной надкостницы с последующей перфорацией кортикальной пластины. Лечение данного вида опухоли, как правило, предполагает использование агрессивных хирургических методов. Солидная, или поликистозная амелобластома имеет тенденцию к проникновению между интактными костными трабекулами на границе опухоли, что происходит еще до появления видимых изменений на рентген-изображениях. В результате образование располагается за пределами определяемых клинически или рентгенологически границ. После попыток удаления такой амелобластомы путем только выскабливания в кости могут оставаться небольшие островки опухоли, которые в дальнейшем приводят к рецидиву либо сохранению существующего поражения.
Из-за высокоинфильтративного и агрессивного характера солидной, или поликистозной амелобластомы резекцию необходимо проводить в пределах 1-1,5 см здоровой костной ткани. Кроме того, во время операции выполняется рентгенография макропрепарата для подтверждения полного иссечения опухоли. На периферии макропрепарата следует иссекать мягкие ткани одного не вовлеченного в патологический процесс анатомического барьера в соответствии с принципами анатомических барьеров, ограничивающих распространение опухоли.
Однокистозная амелобластома
Этот вид амелобластомы чаще встречается у молодых пациентов в возрасте 10-20 лет. В более, чем 90% случаев опухоль локализируется в области угла нижней челюсти. Рентгенологически, как правило, определяется однополостное рентгенопрозрачное новообразование похожее на фолликулярную кисту. Различают три гистологических типа данной амелобластомы: люминальная, интралюминальная и пристеночная. При люминальном варианте опухоль ограничена полостью кисты. Патологический очаг состоит из фиброзной оболочки кисты с выстилкой амелобластного эпителия. Однокистозная амелобластома считается интралюминальной, если один либо несколько узлов происходят из эпителиальной выстилки просвета кисты. В случае пристеночной однокистозной амелобластомы опухолевые клетки инфильтрируют в фиброзную стенку кисты на различную глубину.
Методы лечения и прогноз зависят от гистологического типа опухоли. Оптимальный результат удаления люминальных либо интралюминальных однокистозных амелобластом достигается методом энуклеации и выскабливания – частота рецидивов составляет около 10-20%. В некоторых случаях требуется проведение резекции, в частности при рецидивах опухоли (либо ее сохранении), пристеночном типе и очень больших очагах поражения со значительной экспансией. Подобные амелобластомы, рецидивирующие после хорошо проведенной энуклеации и выскабливания, целесообразно удалять методом агрессивной резекции. Пристеночные однокистозные амелобластомы являются более агрессивными, чем люминальные и интралюминальные, поэтому вариант их хирургического удаления приближен к методикам резекции солидных и поликистозных амелобластом. Энуклеация и выскабливание очень больших образований может объективно приводить к удалению вовлеченной челюсти или повышать риск патологических переломов в будущем. В таких случаях показано проведение резекции.
Периферическая амелобластома
Периферическая или экстраоссальная амелобластома является редчайшей формой данной опухоли. Клинически проявляется в виде неязвенного образования в области десны на широком основании либо расположенного на ножке. Встречается среди пациентов разных возрастных групп. Для лечения периферической амелобластомы рекомендуется проводить широкое местное иссечение тканей. Успех лечение выше, если хирургические края раны не содержат опухолевых клеток.
При иссечении большого сегмента нижней челюсти выбор между немедленной и отсроченной реконструкцией дефекта зависит от физиологического функционирования и эстетических соображений. Преимущества немедленной реконструкции состоят в скорейшем восстановлении жевательной функции и минимальном нарушении лицевой эстетики. Кроме того, проведение немедленного восстановления уменьшает количество требуемых для пациента оперативных вмешательств. С другой стороны, отсроченная реконструкция нижней челюсти позволяет снизить риск инфицирования, оголения и последующей потери трансплантата. В настоящее время золотым стандартом любого метода реконструкции нижней челюсти является достижение оптимального функционального и эстетического результата, который предусматривает следующее:
- Восстановление исходного контура, объема и рельефа нижней челюсти. Воспроизведение ранее существовавших взаимоотношений челюстей, движений нижней челюсти и мягкотканной поддержки.
- Первичная фиксация и стабилизация костного трансплантата к естественной нижней челюсти для обеспечения их быстрого и правильного сращивания.
- Одновременное восстановление всех сопутствующих дефектов мягких тканей.
- Реализация методик для уменьшения либо устранения любых двигательных или сенсорных неврологических дефектов.
- Установка дентальных имплантатов для оптимального восстановления функции зубного ряда.
Варианты лечения
При необходимости реконструкции ВНЧС вместе с обширным дефектом нижней челюсти хирургу необходимо выбирать между методиками аутогенной костной пластики и аллопластического восстановления, либо использовать комбинацию данных техник. Варианты аутогенной пластики включают использование свободного реберно-хрящевого и васкуляризированных костных трансплантатов. Заслуживает внимание альтернативный вариант реконструкции нижней челюсти, позволяющий избежать осложнений в области донорского участка после забора тканей, - это комбинация неваскуляризированного костного трансплантата с аллопластическим компонентом. Поскольку после полного иссечения амелобластомы не требуется проводить курс лучевой терапии, можно не использовать васкуляризированный костный трансплантат, что позволяет выполнить немедленную реконструкцию дефекта с помощью протеза и неваскуляризированного трансплантата.
Ортопедическую реконструкцию ВНЧС и сопутствующих дефектов нижней челюсти (либо анатомических аномалий) можно проводить с использованием индивидуально изготовленной конструкции. Протез Biomet (Biomet Microfixation, Джексонвилль, Флорида) – это виртуально спроектированная и изготовленная конструкция на стереолитографической 3D модели пациента, которая получена на основании данных КТ. Элемент суставной ямки произведен из ультравысокомолекулярного полиэтилена, а нижнечелюстная часть – из кобальт-хромового сплава. Для облегчения остеоинтеграции на нижнюю поверхность протеза нижней челюсти наносится титаново-плазменное напыление. Данный вид протеза используется уже более 15 лет. При этом отмечается удовлетворительная надежность в долгосрочной перспективе, отсутствуют документальные факты отрицательных реакций организма на инородное тело либо поломки конструкции.
В описанном выше случае проведено одно хирургическое вмешательство, которое состояло из удаления опухоли, забора аутогенного костного трансплантата из переднего гребня подвздошной кости и одномоментной реконструкции левого ВНЧС. При этом не требовалась послеоперационная верхнечелюстная фиксация (в течение 6-8 недель), поскольку протез был жестко зафиксирован на собственной нижней челюсти пациента. На протяжении первой послеоперационной недели у больного отмечалось хорошее физиологическое функционирование. Кроме того, индивидуально изготовленный протез позволил повторить естественный контур нижней челюсти и избежать чрезмерной травматизации донорского участка, которая наблюдается при использовании других методов аутогенной реконструкции (например, с помощью свободного лоскута малоберцовой кости). Конструкция данного протеза также предполагает одновременную фиксацию костного блочного трансплантата и дальнейшую реабилитацию зубного ряда пациента с помощью дентальных имплантатов.
Выводы
Вышеописанный случай показывает, что реконструкцию ВНЧС и обширных дефектов нижней челюсти после удаления опухоли можно успешно выполнить с помощью аллопластических компонентов. При этом в результате хирургической резекции рецидивирующей амелобластомы был достигнут высокий уровень функционирования нижней челюсти и оптимальная лицевая эстетика с сопутствующей минимальной травматизацией донорского участка. Кроме того, отмечалось практически немедленное возвращение физиологической функции сразу после вмешательства. Выполнение всех этапов лечения в рамках одной операции позволило значительно сократить восстановительный период: пациент уже в течение одной недели смог открывать, закрывать рот и жевать. Кроме того, соединение протеза с неваскуляризированным костным трансплантатом облегчило дальнейшую реабилитацию зубного ряда пациента с помощью дентальных имплантатов.
Авторы: Matthew D. Morrison, MSc, DMD; David J. Psutka, DDS, FRCD
Амелобластома – медленнорастущая, локально инвазивная опухоль, происходящая из клеток одонтогенного эпителия. Характеризуется отсутствием нейромезинхимальных элементов. Данный вид опухоли считается доброкачественным, поскольку тенденция к метастазированию практически отсутствует даже несмотря на наличие некоторых признаков злокачественности, в частности, инфильтрации окружающих тканей. Амелобластомы составляют 1% всех опухолей и кист как верхней, так и нижней челюсти, а также примерно 10% одонтогенных опухолей нижней челюсти. Происхождение данного образования может быть различным: из остатков зубной пластинки, развивающегося эмалевого органа, эпителиальной выстилки одонтогенной кисты либо базальных клеток слизистой оболочки полости рта.

После резекции большого сегмента верхней или нижней челюсти необходимо выполнить немедленную либо отсроченную реконструкцию костного участка. Как показывает опыт, реконструкцию протяженных дефектов нижней челюсти с вовлечением либо без вовлечения височно-нижнечелюстного сустава (ВНЧС) традиционно выполняли с помощью аутогенных трансплантатов – свободного реберно-хрящевого или васкуляризированных костных трансплантатов. Полноценное функционирование микроциркуляции является критически важным условием выживаемости трансплантата в условиях проведения послеоперационной лучевой терапии после хирургического иссечения злокачественной опухоли. В случаях доброкачественных опухолей, к которым относится амелобластома, послеоперационная лучевая терапия не требуется, что расширяет возможности реконструктивной хирургии. Для восстановления формы, функции и эстетики внешнего вида после резекции нижней челюсти и ВНЧС успешно используются аллопластические материалы (протезирование) в сочетании с неваскуляризированными костными трансплантатами.
В данной статье описывается случай рецидивирующей амелобластомы, где хирургическое лечение проведено по методу левостороннего продольного удаления половины нижней челюсти с немедленной реконструкцией специально изготовленной аллопластической системой в сочетании с костным трансплантатом из переднего гребня подвздошной кости.
Клинический случай
Соматически здоровый 55-летний мужчина был направлен к главному автору данной публикации с рецидивирующим образованием задней части нижней челюсти с левой стороны. Пациент испытывал нарастающий дискомфорт из-за тризма жевательных мышц и щечно-лингвального отека в области поражения. Направляющий хирург выполнил удаление первичного образования, которое гистологически диагностировано как однокистозная амелобластома, интрамуральный тип. Последующий рецидив опухоли лечен методом энуклеации и выскабливания. Таким образом, пациент поступил в клинику с вторым рецидивом новообразования.
При внешнем обследовании отмечается нормальная симметрия лица, отсутствие видимых поражений кожи (Фото 1а и 1б). Аденопатия шейных лимфатических узлов пальпаторно не определяется, II-IX краниальные нервы макроскопически интактны. При внутриротовом обследовании обнаружено утолщение в задней части преддверия полости рта слева, болезненность при пальпации с иррадиацией к левому венечному отростку. Изменения цвета слизистой оболочки отсутствовали. Пальпаторно зафиксировано утолщение левого венечного отростка в щечно-язычном направлении. У пациента отмечалась полная адентия верхней челюсти и частичная – на нижней. Открывание рта ограничено межрезцовым расстоянием 33 мм.
Фото 1. Клинические фотографии (а) во фронтальной и (б) боковой проекции. Значительный отек лицевой области не определяется.

На ортопантомограмме обнаружено ячеистое рентгенпрозрачное новообразование ветви левой половины нижней челюсти (Фото 2). Компьютерная томография (КТ) показала существенное увеличение медиальной и латеральной надкостницы в области венечного отростка с перфорацией кортикальной пластины. Образование можно оценить, как ячеистое рентгенпрозрачное в виде мыльных пузырей (Фото 3). Изображение магнитно-резонансной томографии (МРТ) демонстрирует наличие жидкости в полостях образования и отсутствие инвазии в окружающие ткани, несмотря на перфорацию кортикальной пластинки.
Фото 2. Дооперационная ортопантомограмма: ячеистое рентгенпрозрачное новообразование ветви левой половины нижней челюсти, распространяющееся в область угла челюсти, венечного отростка и подмыщелкового участка ВНЧС.

Фото 3. Изображение КТ в сагиттальной проекции: ячеистая структура новообразования в области левого венечного отростка (показано стрелкой).

Перед операцией биопсию образования не выполняли, поскольку диагноз одноячеистой амелобластомы, интрамуральный тип, поставлен до проведения первых двух хирургических вмешательств. Однако нынешняя рентгенологическая картина свидетельствовала о ячеистой амелобластоме.
Запланировано проведение сегментарной резекции левой половины нижней челюсти, поскольку данная опухоль представляет уже второй рецидив образования. Распространение поражения от тела левой половины нижней челюсти до венечного отростка и нижнечелюстного мыщелка требовало выполнения частичной резекции нижней челюсти за левым ментальным отверстием. Также предполагалась одновременная реконструкция ВНЧС и нижней челюсти, смоделированная при помощи 3-мерного (3D) изображения КТ и компьютерного дизайна (“Medical Modeling”, Денвер, Колорадо). На 3D КТ показан очаг поражения в области левой половины нижней челюсти (Фото 4а) и планируемые границы резекции (Фото 4б). На основании виртуальной модели протезной конструкции была изготовлена индивидуальная аллопластическая система, состоящая из металлического челюстно-мыщелкового компонента и полиэтиленовой суставной ямки (Фото 5). В области протезного тела нижней челюсти предусмотрены резьбовые отверстия для стабилизации аутогенного костного трансплантата, что в дальнейшем облегчит постановку дентальных имплантатов.
Фото 4. Трехмерная реконструкция на основе данных КТ: (а) корональная и сагиттальная проекция новообразования в области левого угла нижней челюсти, венечного отростка и подмыщелкового участка; (б) запланированные границы резекции (выделено красным цветом) позади левого ментального отверстия.

Фото 5. Индивидуально изготовленный протез нижней челюсти и суставной ямки.

В ходе проведения операции доступ к новообразованию осуществлялся через поднижнечелюстной, субментальный и преаурикулярный разрезы. Согласно плану выполнена резекция всего участка нижней челюсти позади левого ментального отверстия (Рис. 6). После частичной декомпрессии, высечения и освобождения нижнего альвеолярного нерва из проксимального участка нижней челюсти был удален патоморфологический препарат. Вначале через преаурикулярный разрез проведено высечение и удаление нижнечелюстного мыщелка, затем через поднижнечелюстной разрез резецировано тело нижней челюсти. Нижний альвеолярный нерв восстановлен путем реаностомоза и наложения микрошвов. Препарат отправлен на гистологическое исследование (Рис. 7а, б, в), в результате которого был поставлен окончательный диагноз – поликистозная амелобластома.
Фото 6. Хирургический макропрепарат рецидивирующей амелобластомы, направленный в лабораторию клинической патологии.

Фото 7. Морфологические характеристики опухоли, окрашивание гематоксилин-эозином. (а) Паренхиматозные и кистозные компоненты со скоплением эпителиальных клеток на фоне стромы фиброзной ткани и зрелой пластинчатой костной ткани, увеличение 50х; (б и в) обратная поляризация цилиндрических базальных клеток эпителия, характерная для амелобластомы. Изображения получены при увеличении 100х и 200х соответственно.

После получения корково-губчатого блочного трансплантата из переднего гребня левой подвздошной кости проведена установка аллопластической системы. Затем введен элемент суставной ямки и выполнена фиксация протеза нижней челюсти к естественной нижнечелюстной кости и корково-губчатому блочному трансплантанту с помощью винтов (Фото 8). На послеоперационной ортопантомограмме (Фото 9а) и цефалометрической рентгенограмме в передне-задней проекции (Фото 9б) отмечается плавный контур левой половины нижней челюсти подобно зеркальному отображению правой части кости.
Фото 8. Фиксация нижнечелюстного компонента аллопластического протеза выполнена с помощью винтового крепления к дистальному участку естественной нижней челюсти и костному трансплантату из подвздошной кости.

Фото 9. (а) Послеоперационная ортопантомограмма и (б) цефалометрический рентгеновский снимок в передне-задней проекции: отмечается плавный контур нижней челюсти.

Послеоперационный период протекал без осложнений. Во время ближайших и отдаленных контрольных посещений клиники у пациента наблюдалась хорошие лицевая симметрия, жевание, функция нижней челюсти, удовлетворительный контроль болевых ощущений (Фото 10). Чувствительность нижней губы и кожи подбородка вернулась в норму через 6 месяцев после операции.
Фото 10. Фотографии пациента через 16 месяцев после хирургического вмешательства: фронтальная проекция (а) с закрытым ртом (б), открытым ртом и вид в профиль (в).

Обсуждение
Из всех клинически значимых одонтогенных опухолей амелобластома является самой распространенной. При неправильном ведении данное новообразование потенциально смертельно для пациента. Исторически всегда велись споры о вариантах правильного лечения амелобластом. Каждый из 3 видов опухоли – солидная или поликистозная, однокистозная и периферическая – требуют особого подхода к лечению и имеют различный прогноз. Разработаны многочисленные методы хирургического вмешательства: начиная от простой энуклеации и выскабливания до резекции.
Традиционная амелобластома представлена в виде безболезненного отека либо утолщения челюсти, которое при отсутствии лечения может медленно разрастаться до массивных размеров. Боль и парестезии встречаются редко даже в случае больших, инфильтративных опухолей, поскольку амелобластомы, как правило, не затрагивают сосудисто-нервный пучок. При рентгенологическом обследовании в случае солидных либо поликистозных опухолей обнаруживается ячеистое рентгенпрозрачное образование в виде «мыльных пузырей» либо «пчелиных сот» с волнистыми краями. Однокистозный тип амелобластомы выглядит, как однополостное рентгенопрозрачное новообразование, которое часто ассоциируется с коронкой непрорезавшегося зуба (например, третьего моляра нижней челюсти); при этом во многих случаях наблюдается утолщение надкостницы в щечном или язычном направлении. При гистологическом исследовании обнаруживается комбинация кистозных и паренхиматозных элементов из-за наличия тенденции у данной опухоли к кистозным изменениям. Микроскопически различают несколько подтипов амелобластомы: фолликулярная, плексиформная, акантоматозная, десмопластическая, базальноклеточная, зернистоклеточная и их сочетания; при этом в больших новообразованиях может наблюдаться комбинация этих подтипов.
Солидная, или поликистозная амелобластома
Этот тип опухоли встречается у пациентов разных возрастных категорий. Сравнительно редко наблюдается в возрасте 10-20 лет. Имеет практически одинаковый уровень встречаемости среди лиц 20-80 лет. Расовая либо половая предрасположенность к возникновению отсутствует.
Рентгенологически в большинстве случаев обнаруживается ячеистый рентгенопрозрачный патологический очаг с наличием либо отсутствием резорбции корней соседних зубов. Часто отмечается утолщение щечной или язычной надкостницы с последующей перфорацией кортикальной пластины. Лечение данного вида опухоли, как правило, предполагает использование агрессивных хирургических методов. Солидная, или поликистозная амелобластома имеет тенденцию к проникновению между интактными костными трабекулами на границе опухоли, что происходит еще до появления видимых изменений на рентген-изображениях. В результате образование располагается за пределами определяемых клинически или рентгенологически границ. После попыток удаления такой амелобластомы путем только выскабливания в кости могут оставаться небольшие островки опухоли, которые в дальнейшем приводят к рецидиву либо сохранению существующего поражения.
Из-за высокоинфильтративного и агрессивного характера солидной, или поликистозной амелобластомы резекцию необходимо проводить в пределах 1-1,5 см здоровой костной ткани. Кроме того, во время операции выполняется рентгенография макропрепарата для подтверждения полного иссечения опухоли. На периферии макропрепарата следует иссекать мягкие ткани одного не вовлеченного в патологический процесс анатомического барьера в соответствии с принципами анатомических барьеров, ограничивающих распространение опухоли.
Однокистозная амелобластома
Этот вид амелобластомы чаще встречается у молодых пациентов в возрасте 10-20 лет. В более, чем 90% случаев опухоль локализируется в области угла нижней челюсти. Рентгенологически, как правило, определяется однополостное рентгенопрозрачное новообразование похожее на фолликулярную кисту. Различают три гистологических типа данной амелобластомы: люминальная, интралюминальная и пристеночная. При люминальном варианте опухоль ограничена полостью кисты. Патологический очаг состоит из фиброзной оболочки кисты с выстилкой амелобластного эпителия. Однокистозная амелобластома считается интралюминальной, если один либо несколько узлов происходят из эпителиальной выстилки просвета кисты. В случае пристеночной однокистозной амелобластомы опухолевые клетки инфильтрируют в фиброзную стенку кисты на различную глубину.
Методы лечения и прогноз зависят от гистологического типа опухоли. Оптимальный результат удаления люминальных либо интралюминальных однокистозных амелобластом достигается методом энуклеации и выскабливания – частота рецидивов составляет около 10-20%. В некоторых случаях требуется проведение резекции, в частности при рецидивах опухоли (либо ее сохранении), пристеночном типе и очень больших очагах поражения со значительной экспансией. Подобные амелобластомы, рецидивирующие после хорошо проведенной энуклеации и выскабливания, целесообразно удалять методом агрессивной резекции. Пристеночные однокистозные амелобластомы являются более агрессивными, чем люминальные и интралюминальные, поэтому вариант их хирургического удаления приближен к методикам резекции солидных и поликистозных амелобластом. Энуклеация и выскабливание очень больших образований может объективно приводить к удалению вовлеченной челюсти или повышать риск патологических переломов в будущем. В таких случаях показано проведение резекции.
Периферическая амелобластома
Периферическая или экстраоссальная амелобластома является редчайшей формой данной опухоли. Клинически проявляется в виде неязвенного образования в области десны на широком основании либо расположенного на ножке. Встречается среди пациентов разных возрастных групп. Для лечения периферической амелобластомы рекомендуется проводить широкое местное иссечение тканей. Успех лечение выше, если хирургические края раны не содержат опухолевых клеток.
При иссечении большого сегмента нижней челюсти выбор между немедленной и отсроченной реконструкцией дефекта зависит от физиологического функционирования и эстетических соображений. Преимущества немедленной реконструкции состоят в скорейшем восстановлении жевательной функции и минимальном нарушении лицевой эстетики. Кроме того, проведение немедленного восстановления уменьшает количество требуемых для пациента оперативных вмешательств. С другой стороны, отсроченная реконструкция нижней челюсти позволяет снизить риск инфицирования, оголения и последующей потери трансплантата. В настоящее время золотым стандартом любого метода реконструкции нижней челюсти является достижение оптимального функционального и эстетического результата, который предусматривает следующее:
- Восстановление исходного контура, объема и рельефа нижней челюсти. Воспроизведение ранее существовавших взаимоотношений челюстей, движений нижней челюсти и мягкотканной поддержки.
- Первичная фиксация и стабилизация костного трансплантата к естественной нижней челюсти для обеспечения их быстрого и правильного сращивания.
- Одновременное восстановление всех сопутствующих дефектов мягких тканей.
- Реализация методик для уменьшения либо устранения любых двигательных или сенсорных неврологических дефектов.
- Установка дентальных имплантатов для оптимального восстановления функции зубного ряда.
Варианты лечения
При необходимости реконструкции ВНЧС вместе с обширным дефектом нижней челюсти хирургу необходимо выбирать между методиками аутогенной костной пластики и аллопластического восстановления, либо использовать комбинацию данных техник. Варианты аутогенной пластики включают использование свободного реберно-хрящевого и васкуляризированных костных трансплантатов. Заслуживает внимание альтернативный вариант реконструкции нижней челюсти, позволяющий избежать осложнений в области донорского участка после забора тканей, - это комбинация неваскуляризированного костного трансплантата с аллопластическим компонентом. Поскольку после полного иссечения амелобластомы не требуется проводить курс лучевой терапии, можно не использовать васкуляризированный костный трансплантат, что позволяет выполнить немедленную реконструкцию дефекта с помощью протеза и неваскуляризированного трансплантата.
Ортопедическую реконструкцию ВНЧС и сопутствующих дефектов нижней челюсти (либо анатомических аномалий) можно проводить с использованием индивидуально изготовленной конструкции. Протез Biomet (Biomet Microfixation, Джексонвилль, Флорида) – это виртуально спроектированная и изготовленная конструкция на стереолитографической 3D модели пациента, которая получена на основании данных КТ. Элемент суставной ямки произведен из ультравысокомолекулярного полиэтилена, а нижнечелюстная часть – из кобальт-хромового сплава. Для облегчения остеоинтеграции на нижнюю поверхность протеза нижней челюсти наносится титаново-плазменное напыление. Данный вид протеза используется уже более 15 лет. При этом отмечается удовлетворительная надежность в долгосрочной перспективе, отсутствуют документальные факты отрицательных реакций организма на инородное тело либо поломки конструкции.
В описанном выше случае проведено одно хирургическое вмешательство, которое состояло из удаления опухоли, забора аутогенного костного трансплантата из переднего гребня подвздошной кости и одномоментной реконструкции левого ВНЧС. При этом не требовалась послеоперационная верхнечелюстная фиксация (в течение 6-8 недель), поскольку протез был жестко зафиксирован на собственной нижней челюсти пациента. На протяжении первой послеоперационной недели у больного отмечалось хорошее физиологическое функционирование. Кроме того, индивидуально изготовленный протез позволил повторить естественный контур нижней челюсти и избежать чрезмерной травматизации донорского участка, которая наблюдается при использовании других методов аутогенной реконструкции (например, с помощью свободного лоскута малоберцовой кости). Конструкция данного протеза также предполагает одновременную фиксацию костного блочного трансплантата и дальнейшую реабилитацию зубного ряда пациента с помощью дентальных имплантатов.
Выводы
Вышеописанный случай показывает, что реконструкцию ВНЧС и обширных дефектов нижней челюсти после удаления опухоли можно успешно выполнить с помощью аллопластических компонентов. При этом в результате хирургической резекции рецидивирующей амелобластомы был достигнут высокий уровень функционирования нижней челюсти и оптимальная лицевая эстетика с сопутствующей минимальной травматизацией донорского участка. Кроме того, отмечалось практически немедленное возвращение физиологической функции сразу после вмешательства. Выполнение всех этапов лечения в рамках одной операции позволило значительно сократить восстановительный период: пациент уже в течение одной недели смог открывать, закрывать рот и жевать. Кроме того, соединение протеза с неваскуляризированным костным трансплантатом облегчило дальнейшую реабилитацию зубного ряда пациента с помощью дентальных имплантатов.
Авторы: Matthew D. Morrison, MSc, DMD; David J. Psutka, DDS, FRCD
































































































































































0 комментариев