С момента своей презентации в 2003 году концепция имплантологического лечения All-on-4 («Все-на-четырех») (Nobel Biocare) уже успела завоевать огромную популярность среди врачей-стоматологов в ходе реабилитации пациентов с симптомами полной адентии. Высокая распространенность методики обоснована как минимум двумя основным факторами: прогнозированностью успешных результатов лечения и экономической обоснованностью хирургического алгоритма.
Приведенные рекомендации основаны на личном опыте автора, который установил более 500 протетических супраконструкций, а также более 2000 дентальных имплантатов в ходе реабилитации своих пациентов по технике «Все-на-четырех».
Осложнения до начала хирургического этапа лечения
Удаление зубов посредством оттиска
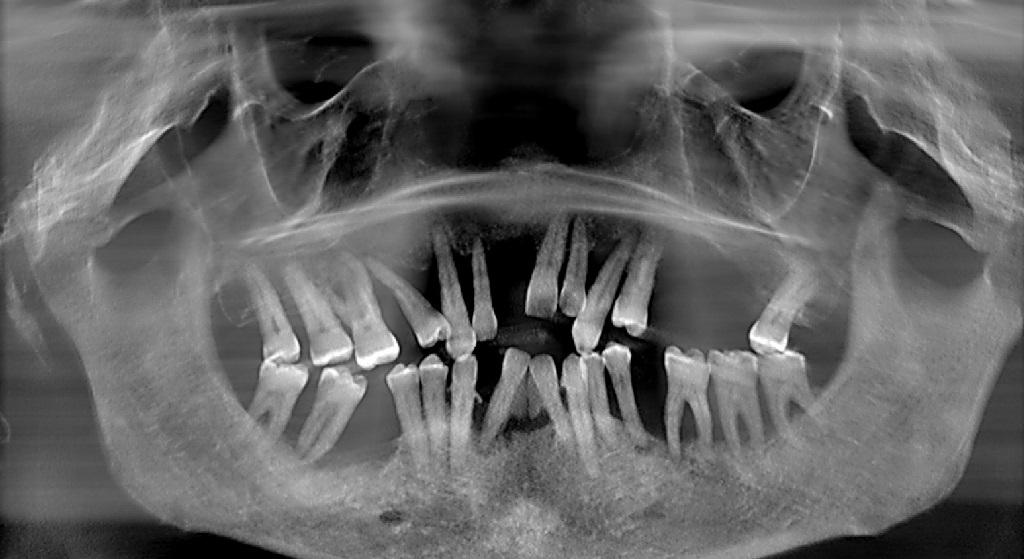
У многих пациентов перед началом имплантологического лечения оставшиеся зубы часто находятся в весьма плачевном состоянии. Из-за патологической подвижности или заболеваний пародонта, случается, что зубы «уходят» вместе с полученным оттиском, поэтому после тщательного осмотра врач должен предупредить пациента о возможной перспективе «непреднамеренного удаления», чтобы не шокировать его сложившейся ситуацией (фото 1).
Фото 1. Ортопантомограмма пациента с признаками сложного пародонтального поражения – потенциального кандидата на имплантацию по технике «Все-на-четырех».
В подобных ситуациях автор рекомендует изъять экстрагированные зубы из оттиска, очистить их, уменьшить длину корня и установить их на место в зубном ряду, соединив с соседними зубами по типу адгезивного Мерилэндовского моста. При этом заново установленный зуб, конечно же, нужно вывести из окклюзии. Случается также, что зуб, удаленный посредством оттиска, был одной из опор частичного съемного протеза: в подобных случаях автор использует временный мини-имплантат, который устанавливает в тот же прием, смоделировав на нем временную коронку. Последняя и обеспечит необходимую ретенцию съемной супраконструкции до начала полноценной имплантации.
Осложнения во время выполнения оперативного вмешательства
Травмирование артерии во время сепарации слизисто-десневого лоскута
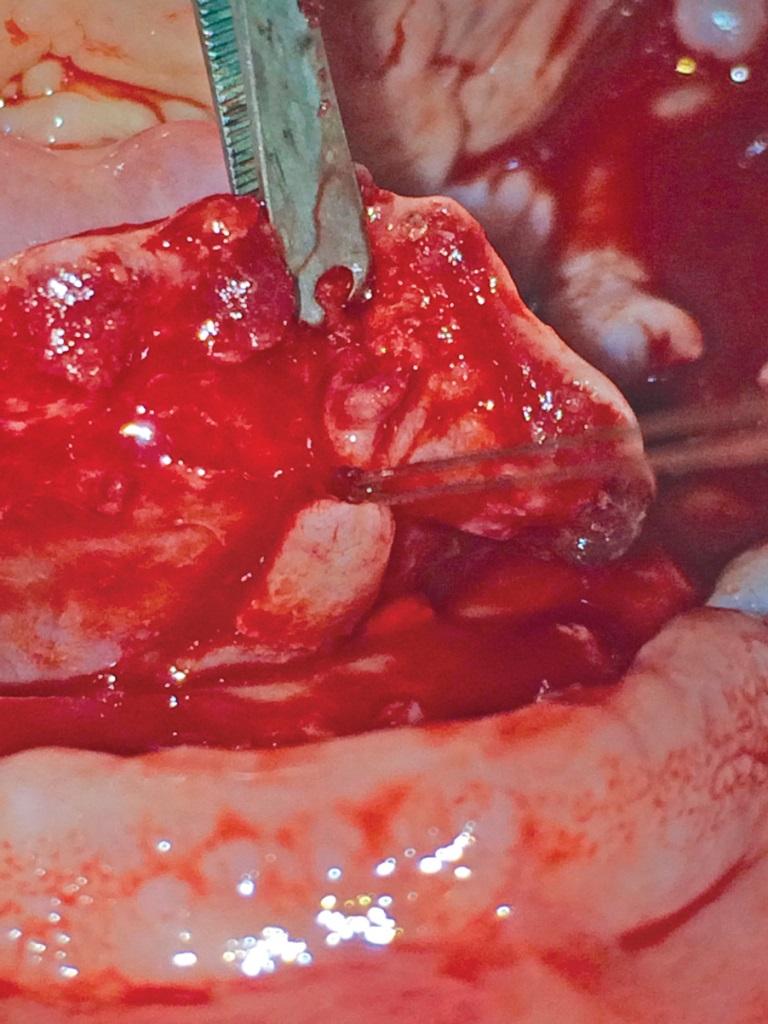
После выполнения местной анестезии, согласно протоколу All-on-4®, врач должен провести сепарацию полного слизисто-десневого лоскута. Учитывая, что анатомия сосудистых структур является довольно изменчивой, в ходе данной манипуляции легко спровоцировать травму, например, большой небной или подъязычной артерий, что, в свою очередь, приведет к чрезмерному кровотечению, ограничивая видимость рабочего поля и увеличивая риск возникновения последующих осложнений.
Первоначальное лечение в подобных случаях состоит из введения местного анестетика с концентрацией эпинефрина, по меньшей мере, 1:100000, что, благодаря сосудосуживающему эффекту препарата, помогает остановить кровотечение. Если же подобный подход оказался неэффективным, можно использовать электрохирургический коагулятор или лазер с опцией коагуляции. В конце концов, можно провести ушивание раны дистальнее участка кровотечения (фото 2).
Фото 2. Перевязка ветви подъязычной артерии с помощью хромированных нитей 4-0.
Обнажение нерва
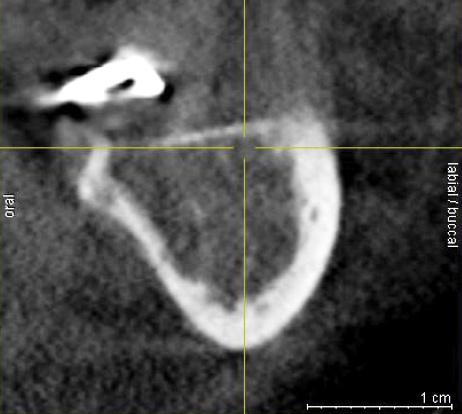
В случаях тяжелой атрофии нижней челюсти существует риск обнажения ментального или нижнего альвеолярного нервов (фото 3). Для профилактики подобного осложнения во время операции обязательно нужно учитывать дизайн разреза, степень сепарации слизисто-десневого лоскута, объем резорбции костной ткани, топографию области имплантации, степень редукции мягких тканей и особенности ушивания раны. При обнажении нижнеальвеолярного нерва автор рекомендует установить амнион-хорионическую мембрану (DHACM) непосредственно на нервное волокно, поскольку позитивные результаты использования таковой для возобновления целостности нервного пучка уже были продемонстрированы в ходе выполнения операций с целью удаления простаты. Лишь в 4 случаях из личной практики автора подобный подход не смог обеспечить восстановления адекватной нервной чувствительности, вследствие чего у пациентов наблюдались симптомы транзитивной или постоянной анестезии, парестезия, гипестезия или дизестезия.
Фото 3. КЛКТ-срез: крестальная позиция нижнего альвеолярного нерва (на пересечении желтых линий), сформировавшаяся в результате вторичной резорбции костной ткани. Редукция костной ткани в данном участке может спровоцировать повреждение нерва.
Расширение объема пневматизированной гайморовой пазухи
После потери зубов в задних участках верхней челюсти часто происходит так называемый процесс пневматизации гайморовой пазухи, объем которой при этом может выходить за пределы уровня ожидаемой горизонтальной плоскости, необходимого для реализации подхода «Все-на-четырех» (фото 4).
Фото 4. Расширение гайморовой пазухи за горизонтальную плоскость костной редукции (желтая линия).
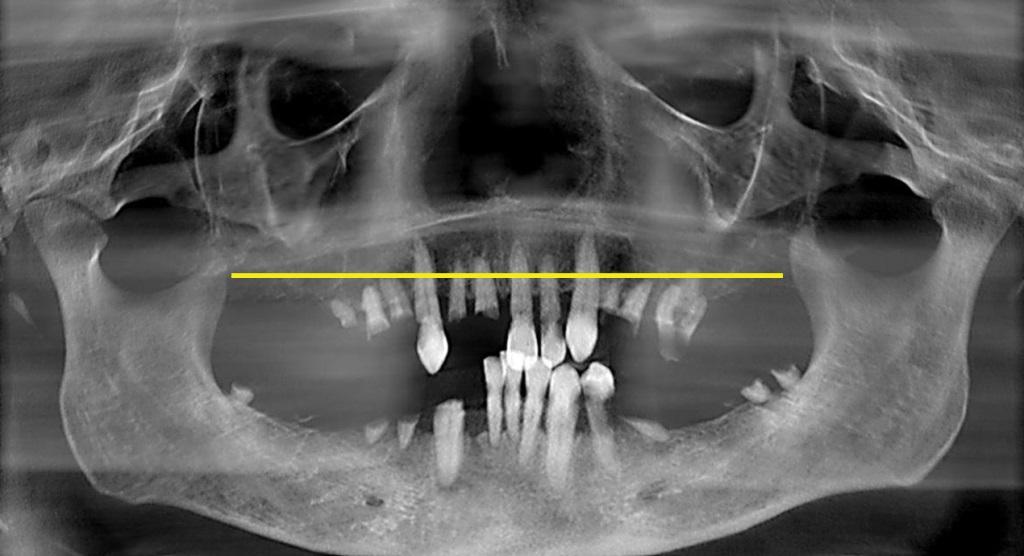
При неадекватной костной поддержке, соответственно, возрастает и риск возникновения перелома в области супра- и инфраконструкций, не говоря уже о том, что дефицит костной ткани в дистальных участках может спровоцировать и перфорацию Шнайдеровой мембраны в ходе выполнения оперативного вмешательства. Для предупреждения подобных осложнений автор рекомендует обеспечить максимально доступный визуальный контроль области имплантации, а также проводить апикальное смещение мембраны с помощью кюрет для формирования необходимого резидуального пространства под имплантаты (фото 5 - 6).
Фото 5. Обнажение мембраны Шнайдера при проведении горизонтальной редукции костной ткани.
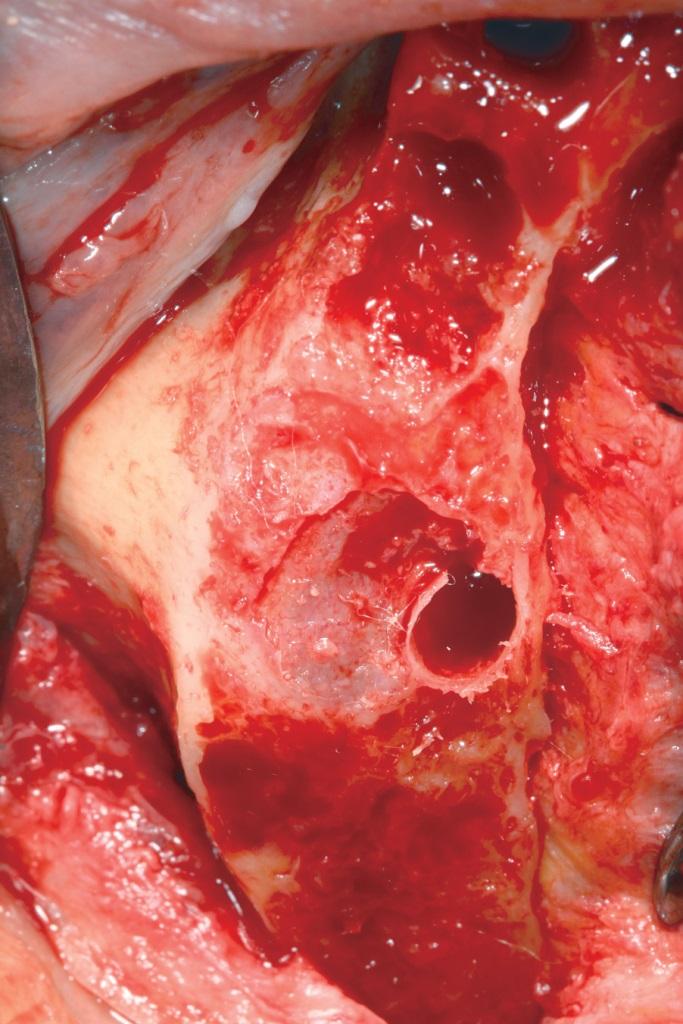
Фото 6. Поднятие мембраны Шнайдера с помощью кюреты.
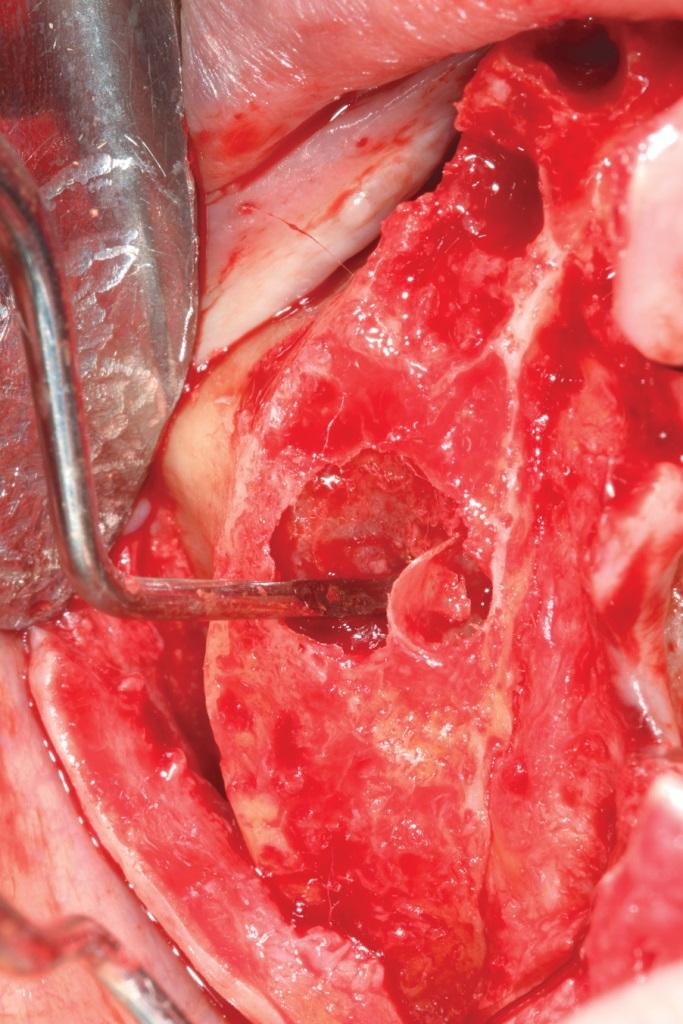
Редукция кости и поднятие мембраны проводятся до тех пор, пока не будут воссозданы необходимые клинические условия для установки внутрикостных опор (фото 7). При этом автор не проводит аугментации подобных операционных участков и попросту ушивает слизисто-десневые лоскуты. До сих пор ни у кого из личных пациентов автора не было обнаружено никаких осложнений по причине реализации именно такого хирургического подхода (фото 8).
Фото 7. Вид гребня после поднятия мембраны Шнайдера, горизонтальной редукции костной ткани и установки имплантата.
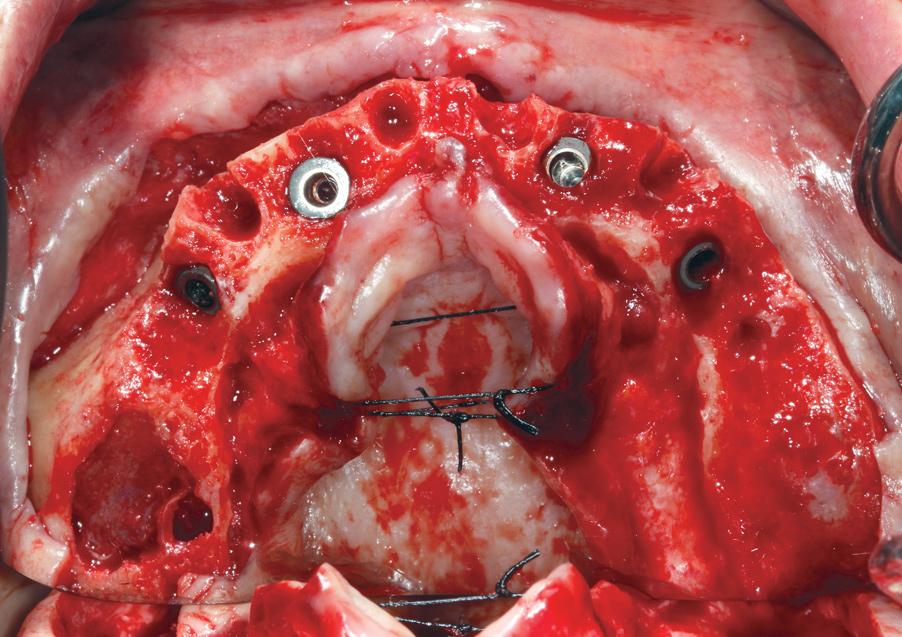
Фото 8. Ортопантомограмма пациента, изображенного на фото 5-7.
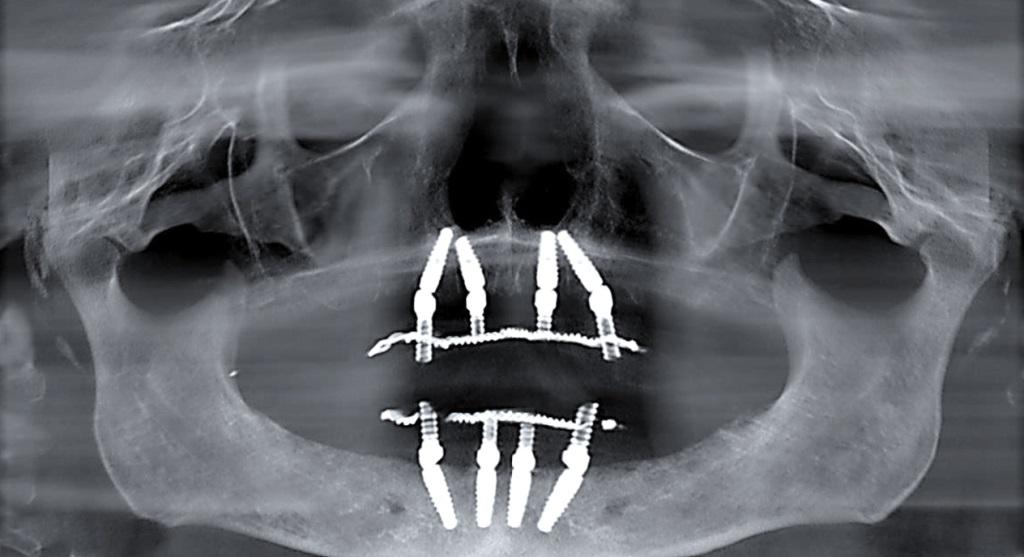
Кровотечение из питательных канальцев кости
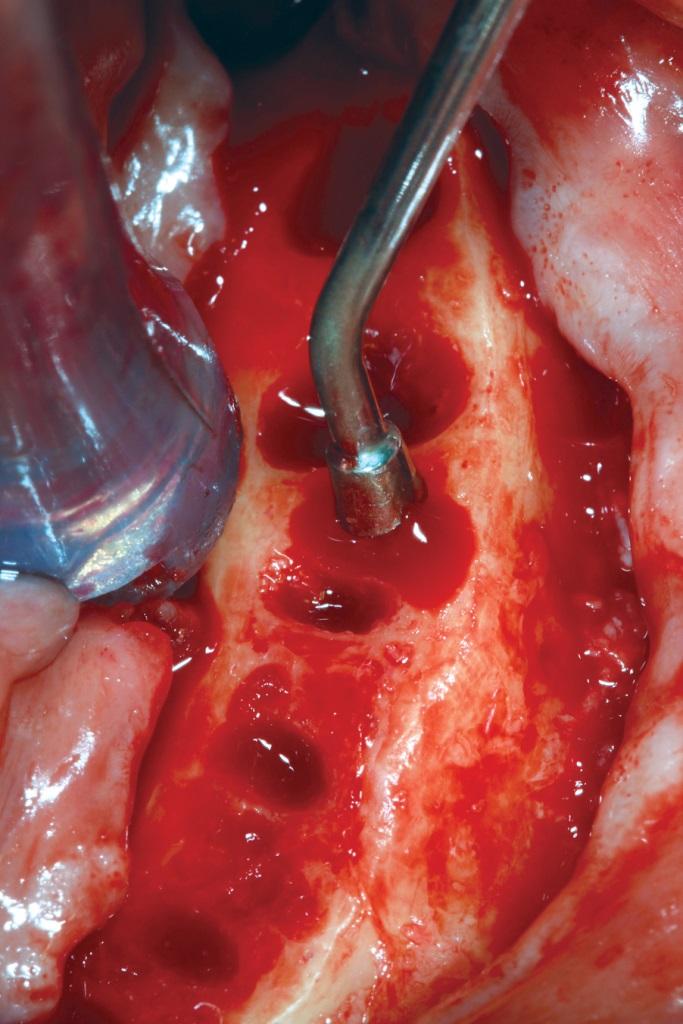
В ходе выполнения протокола «Все-на-4», как правило, часто требуется проведение процедур редукции альвеолярного гребня и / или базальной кости (фото 9), чтобы обеспечить адекватный объем пространства для последующей установки временных и окончательных ортопедических реставраций. В ходе нивелирования костной ткани происходит обнажение ее питательных канальцев, что провоцирует кровотечение. Последнее, в свою очередь, не только ограничивает визуальный контроль рабочего поля, но и чревато риском чрезмерной потери крови. Возможно даже формирование нескольких источников кровотечения, но подобные случаи являются значительной редкостью в практической деятельности. При возникновении подобных осложнений автор рекомендует использовать тупоконечный ручной инструмент Вудсона (фото 10), которым можно провести сильное давление на область кости, непосредственно прилегающей к кровоточащему питательному каналу. Подобный прием помогает деформировать смежную костную область так, чтобы она попросту закупорила кровоизлияние. В личной практике автора подобный подход всегда обеспечивал достижение желаемого клинического результата.
Фото 9. Редукция костного гребня нижней челюсти перед проведением имплантации.
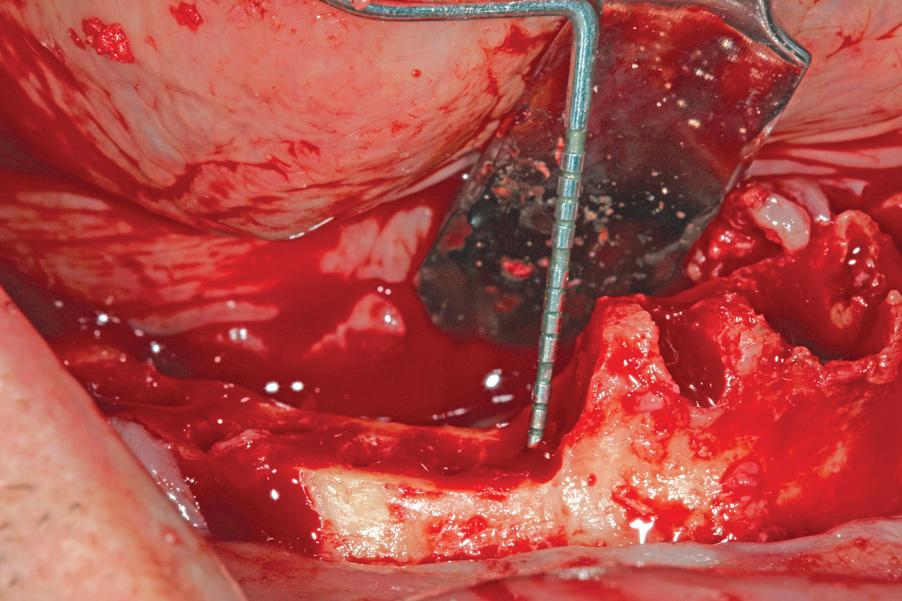
Фото 10. Использование инструмента Вудсона для конденсации кости при кровотечении с питательного канальца.
Дополнительное ментальное отверстие
Согласно данным литературы, частота наличия дополнительных ментальных отверстий колеблется в диапазоне 2,7-13% (фото 11). Данные анатомические образования значительно утрудняют процедуру имплантации по протоколу «Все-на-4», поскольку топография подбородочного отверстия является своеобразным ориентиром для определения позиции установки имплантатов в дистальных отделах челюсти (фото 12).
Фото 11. Наличие дополнительного ментального отверстия.
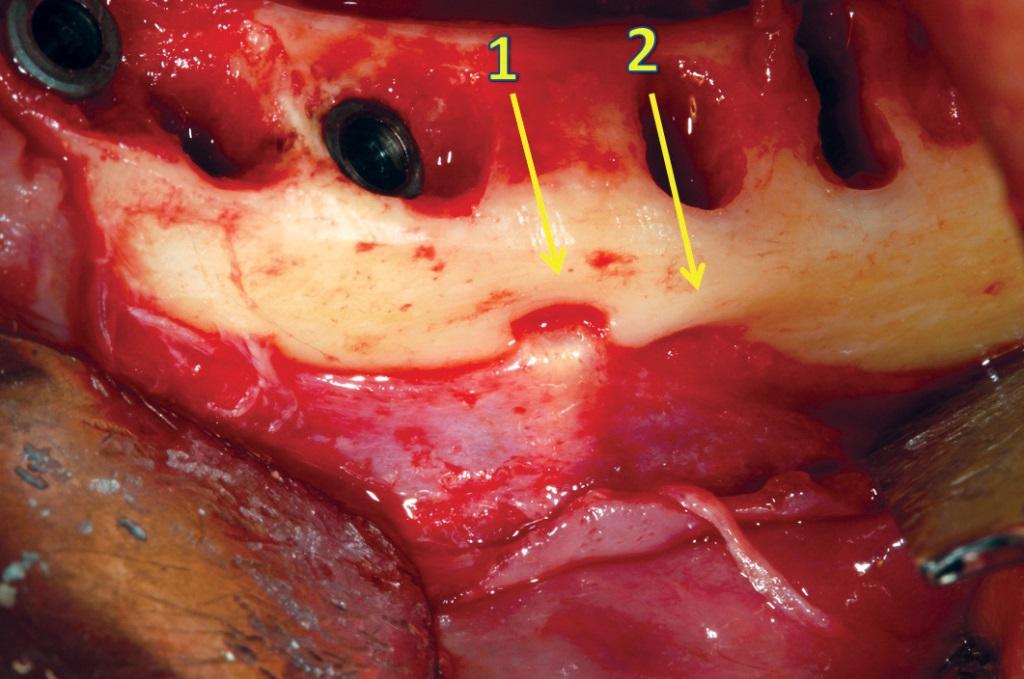
Фото 12. КЛКТ-вид дополнительного ментального отверстия.
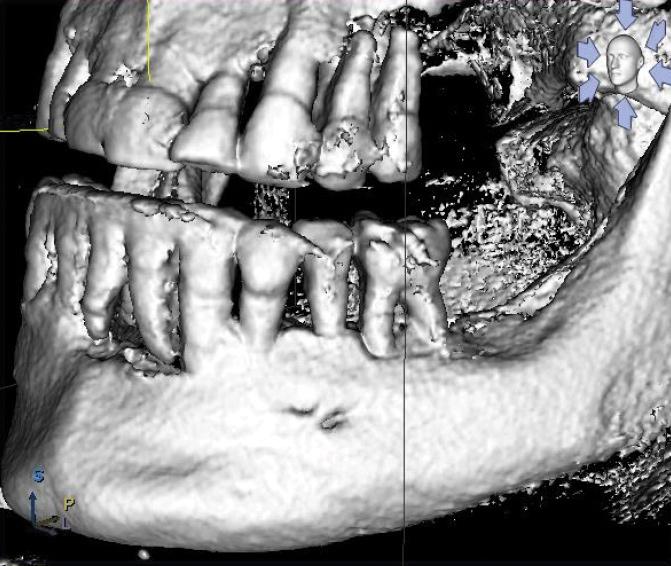
Из-за наличия дополнительного ментального отверстия врачам часто приходится устанавливать внутрикостные опоры в более мезиальной позиции, тем самым уменьшая параметр передне-задней длины протеза с опорой на 4 имплантата. В случаях, когда дополнительное подбородочное отверстие расположено выше основного, врач также ограничивается в возможностях проведения редукции костной ткани, что повышает риск возможного перелома протетической супраконструкции. Поэтому для верификации подобных анатомических вариаций перед началом имплантации пациенту обязательно нужно проводить конусно-лучевую компьютерную томографию (КЛКТ), которая поможет обнаружить все ментальные отверстия еще на этапе планирования вмешательства (фото 13).
Фото 13. Ментальное отверстие является своеобразным ориентиром для определения наклона имплантатов в дистальных участках.
Хотя, согласно данным литературы, даже тщательный анализ КТ-снимков не обеспечивает условий для стопроцентной идентификации всех подбородочных отверстий, поэтому врачу следует всегда сохранять огромную осторожность при сепарации лоскутов в области имплантационного ложа для предупреждения возможных повреждений нерва.
При наличии дополнительных ментальных отверстий автор рекомендует выполнять модифицированную процедуру редукции костной ткани, комбинируя ее с более мезиальной установкой дентальных имплантатов в задних участках челюсти. Подобный подход помогает избежать возможных неврологических осложнений в форме постоянных или транзиторных анестезии, парестезии, гипестезии или дизестезии.
Повреждение подъязычной артерии в передней области нижней челюсти
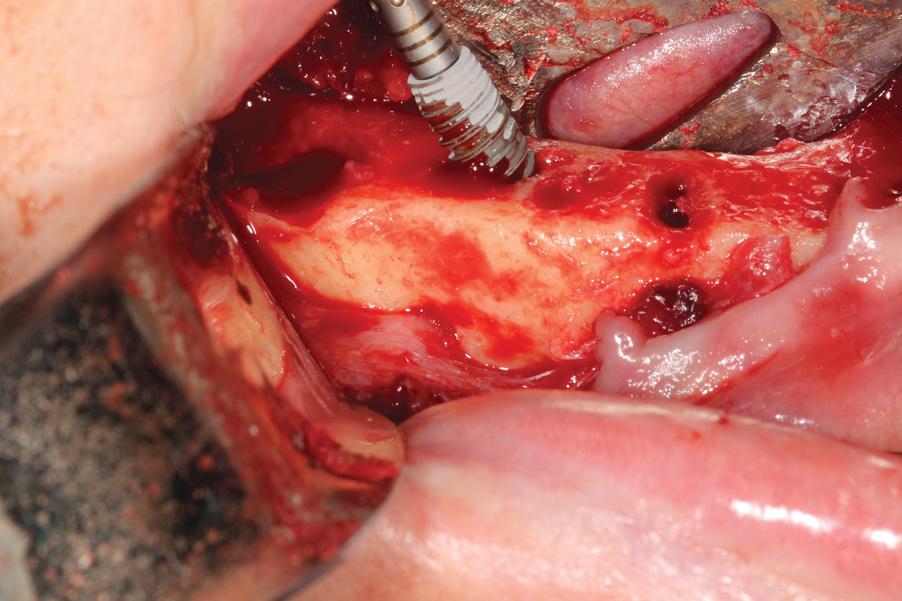
Учитывая, что протокол «Все-на-4» предусматривает установку имплантатов кпереди от ментального отверстия, особое внимание следует уделить изучению сосудистой системы данной области. В ряде публикаций даже были описаны потенциально опасные для жизни ятрогенные осложнения, которые могут возникнуть при повреждении сосудов во фронтальном участке нижней челюсти. Согласно литературному обзору 2015 года, большинство непосредственных или отстроченных кровотечений после выполнения имплантации, были скомпрометированы именно повреждением подъязычной артерии. И хотя в обзоре литературы было отмечено, что летальных исходов при подобных осложнениях пока зарегистрировано не было, у 41% пациентов требовалось проведение интубации трахеи, а у 47% - и вовсе выполнение трахеотомии. Поэтому профилактика повреждения подъязычной артерии во фронтальном участке нижней челюсти является ключевым аспектом грамотно спланированного ятрогенного вмешательства. В ходе изучения трупного материала и результатов КЛКТ было обнаружено, что наиболее часто отверстие входа подъязычной артерии в костную ткань находится посередине нижней челюсти. В норме данное анатомическое образование никак не влияет на эффективность выполнения процедуры костной редукции, но при значительной резорбции альвеолярного гребня – становится настоящей проблемой для клиницистов. В подобных ситуациях автор просто рекомендует модифицировать объем костной редукции во фронтальном участке нижней челюсти, обеспечив, таким образом, условия для безопасной установки имплантата без риска повреждения сосудистого пучка, а также для формирования необходимого пространства под конструкцию провизорного протеза.
Неадекватная плотность костной ткани
Результаты многочисленных исследований указывают на то, что высокая первичная стабильность имплантата является благоприятной для успешной немедленной нагрузки интраоссальной опоры, а показатели высокого торка винта коррелируют с параметрами первичной стабильности инфраконструкции. Тем не менее и торк, и показатель первичной стабильности имплантата во многом зависят от плотности костной ткани: более плотная кость обеспечивает более благоприятные условия для имплантации. При недостаточно плотной или «мягкой кости» некоторые авторы рекомендуют недопрепарировать область имплантации, что, по их мнению, помогает добиться улучшенной стабильности конструкций. С другой стороны, существуют ситуации, при которых даже при недопрепарированном костном ложе не удается добиться соответствующих высоких показателей торка.
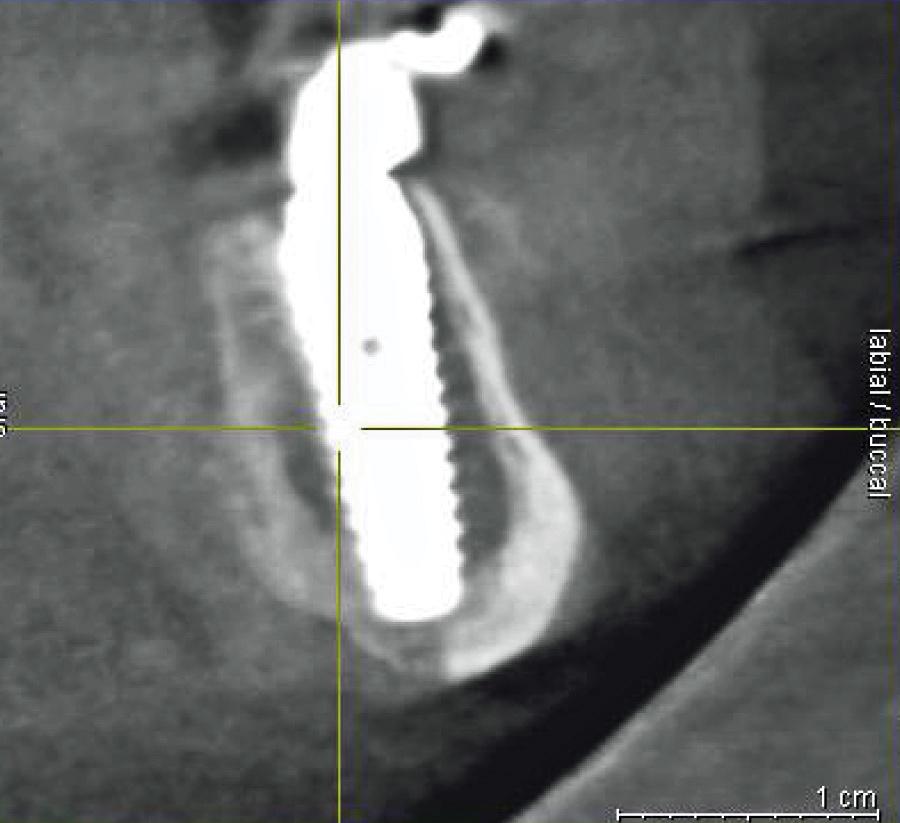
В подобных случаях, независимо от того, проходит операция на нижней или же на верхней челюсти, автор рекомендует устанавливать имплантат большего диаметра и той же длины, нежели тот, с которым не удалось достичь адекватного параметра торка. Если же при таком подходе не удастся достичь нужной стабильности, рекомендуется выбрать более длинный имплантат. На верхней челюсти опору можно довести до сошника или латерального грушевидного гребня, таким образом, обеспечив лучшую стабильность конструкции в апикальной ее части. В области нижней челюсти аналогичного эффекта можно достичь, зафиксировав имплантат в области нижней кортикальной пластинки (фото 14 - 15).
Фото 14. Вид дентальных имплантатов, дополнительно зафиксированных в области кортикальной пластинки нижнего края челюсти.

Фото 15. КЛКТ-срез: фиксация имплантата в области плотной кортикальной пластинки нижнего края нижней челюсти.
Удаление дентальных имплантатов
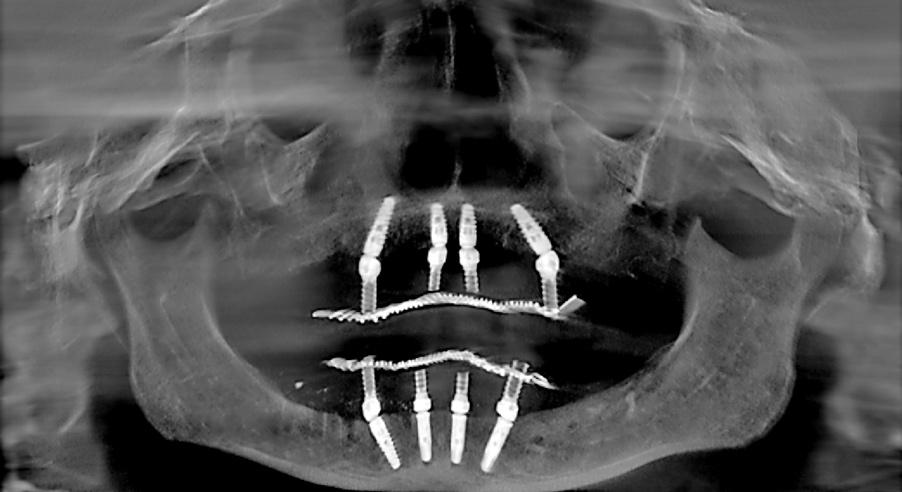
В отдельных клинических случаях для реализации подхода «Все-на-4» требуется удалить ранее установленные дентальные имплантаты (фото 16 - 17), некоторые из которых могут быть достаточно хорошо остеоинтегрированы. Невозможность использования таковых конструкций с протоколом «Все-на-4» чаще всего обусловлена уровнем их установки, который является слишком корональным для фиксации полной протетической реставрацией на четырех опорах. Кроме того, ранее установленные имплантаты ограничивают возможности для проведения адекватной костной редукции. Из личного опыта автора можно резюмировать, что использование прежде установленных интраоссальных винтов в структуре алгоритма «Все-на-4» провоцирует уменьшение толщины будущих супраконструкций, что, в свою очередь, значительно увеличивает риск их перелома в ходе функционирования. С целью профилактики подобных осложнений, ранее установленные имплантаты все же лучше удалять.
Фото 16. Ортопантомограмма пациента до начала лечения: наличие прежних имплантатов, требующих удаления; имплантаты в правом нижнем квадранте находятся слишком близко к нижнему альвеолярному нерву.
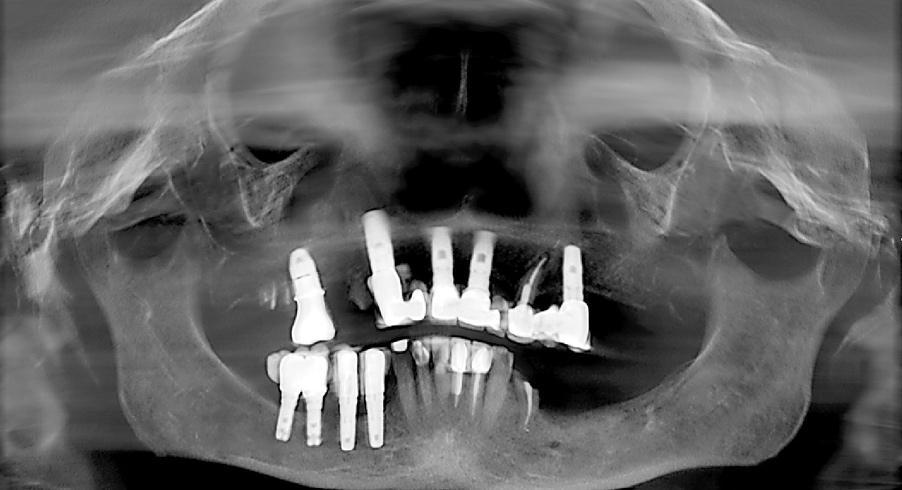
Фото 17. Вид того же пациента после реализации протокола «Все-на-4».
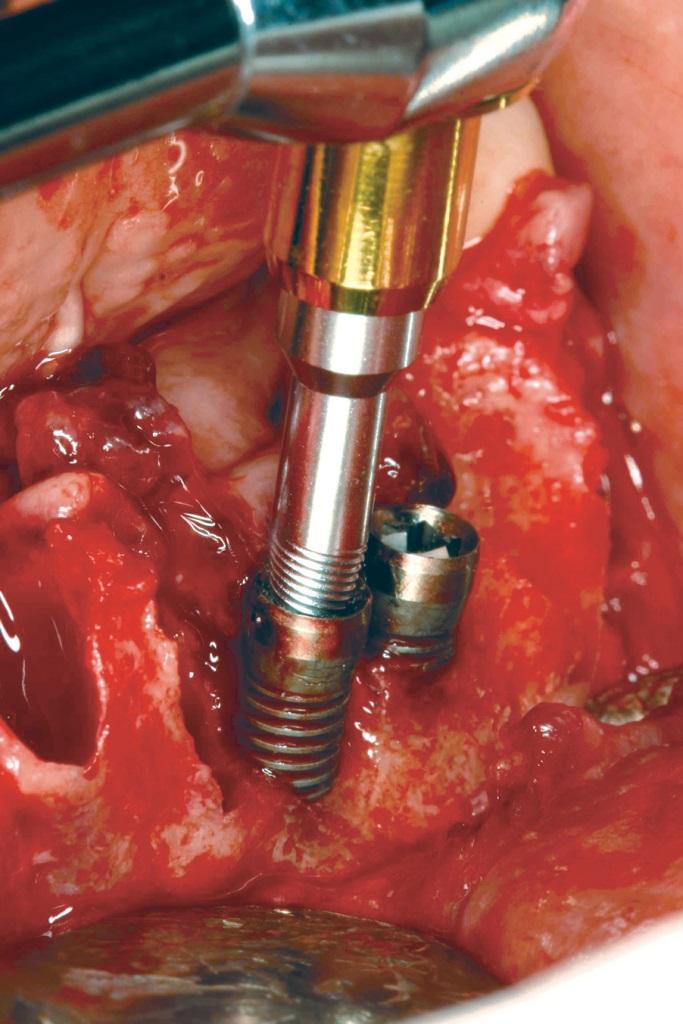
Как правило, диаметр удаляемых имплантатов и имплантатов, подходящих для установки в будущем, – аналогичен. Удаление, конечно, лучше всего проводить инструментом обратного торка (фото 18), поскольку при этом удается сохранить максимальное количество кости, обеспечивая условия для установки аналогичного имплантата. Если же удалить имплантат вышеописанным образом не удается, тогда уже не обойтись без трепанационного вмешательства. Подобная процедура чревата значительной потерей окружающего объема кости, что ограничивает немедленную установку требующего имплантата с его немедленной нагрузкой провизорным протезом. Автор рекомендует удалять большинство имплантатов именно инструментом обратного торка, а при выполнении трепанации проводить установку более широких и длинных интраоссальных опор.
Фото 18. Использование устройства обратного торка для удаления имплантатов.
Послеоперационные осложнения
Перелом временных конструкций
При адекватной реализации протокола «Все-на-4» послеоперационные осложнения возникают довольно редко. Наиболее распространённым из них, согласно данным литературы, являются переломы провизорных реставраций, которые возникают с частотой от 4,17% до 41% случаев. Подобные осложнения являются довольно серьёзными, поскольку ограничивают стабилизацию протетической дуги, а также провоцируют неправильное распределение действующих напряжений. Для пациентов переломы провизорных реставраций чреваты еще и тем, что они нарушают функцию нормального пережевывания пищи, не говоря уже о компрометации эстетических параметров. Причиной переломов супраконструкций являются недостаточный объем редукции костной ткани, ошибки при изготовлении протезов, а также фиксация неправильного положения прикуса. В некоторых случаях переломы могут возникнуть из-за длительного функционирования акриловых и полиметилметакрилатных материалов под воздействием сильных окклюзионных нагрузок.
Для того чтобы снизить частоту возникновения подобных осложнений, автор проводит укрепление временных протезов с помощью стальной проволоки 1 мм в диаметре (фото 19 - 20). Эффективные результаты подобного подхода уже были достаточно хорошо описаны в исследованиях Yamaguchi, Li и других клиницистов. После армирования временных супраконструкций частота их перелома у автора снизилась с 16,14% до 4,17%.
Фото 19. Армированный провизорный протез.
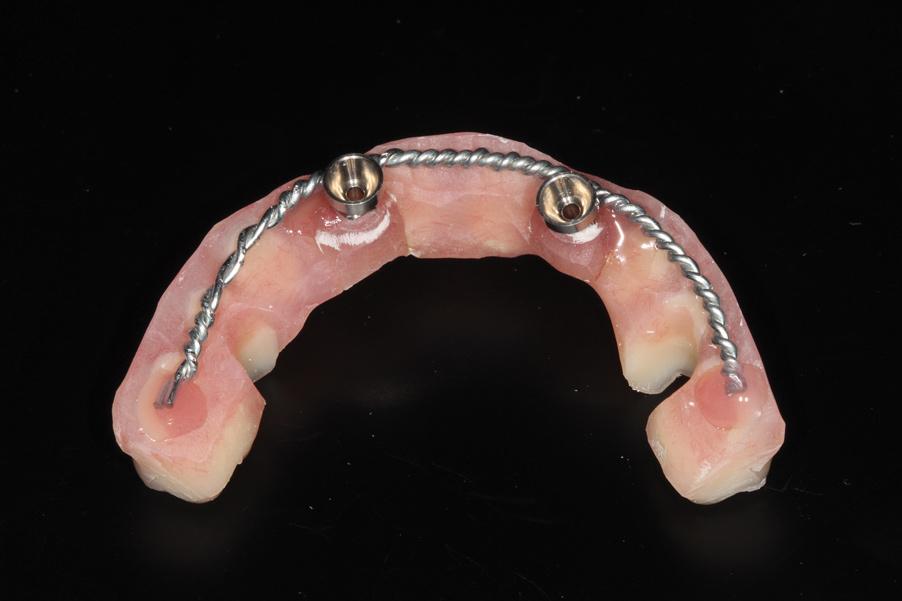
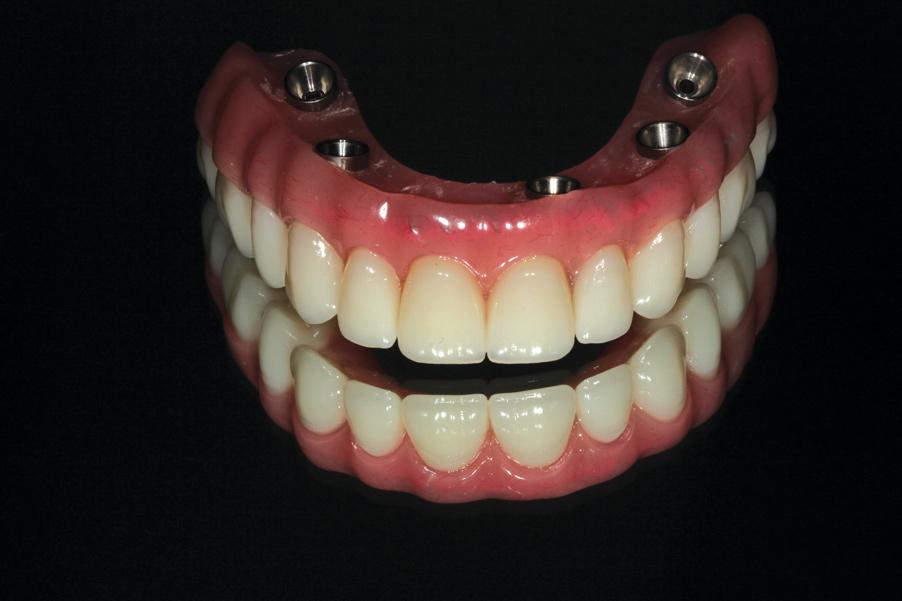
Фото 20. Окончательной вид провизорной реставрации с опорой на 4 имплантата.
Выводы
Хотя подход к стоматологической реабилитации пациентов с полной адентией по протоколу «Все-на-4» и обеспечивает одни из самых высоких показателей успешности, но следует помнить, что данный метод также является одним из самых сложных для реализации и чреват своими специфическими осложнениями. Но при тщательном планировании и понимании природы подобных осложнений, а также при выполнении всех мероприятий с целью их предупреждения, врачи могут смело гарантировать высокую эффективность протетической реабилитации пациентов с опорой всего на четырех дентальных имплантатах.
Автор: Dan Holtzclaw, DDS, MS (Остин, Техас, США)
С момента своей презентации в 2003 году концепция имплантологического лечения All-on-4 («Все-на-четырех») (Nobel Biocare) уже успела завоевать огромную популярность среди врачей-стоматологов в ходе реабилитации пациентов с симптомами полной адентии. Высокая распространенность методики обоснована как минимум двумя основным факторами: прогнозированностью успешных результатов лечения и экономической обоснованностью хирургического алгоритма.

Приведенные рекомендации основаны на личном опыте автора, который установил более 500 протетических супраконструкций, а также более 2000 дентальных имплантатов в ходе реабилитации своих пациентов по технике «Все-на-четырех».
Осложнения до начала хирургического этапа лечения
Удаление зубов посредством оттиска
У многих пациентов перед началом имплантологического лечения оставшиеся зубы часто находятся в весьма плачевном состоянии. Из-за патологической подвижности или заболеваний пародонта, случается, что зубы «уходят» вместе с полученным оттиском, поэтому после тщательного осмотра врач должен предупредить пациента о возможной перспективе «непреднамеренного удаления», чтобы не шокировать его сложившейся ситуацией (фото 1).
Фото 1. Ортопантомограмма пациента с признаками сложного пародонтального поражения – потенциального кандидата на имплантацию по технике «Все-на-четырех».

В подобных ситуациях автор рекомендует изъять экстрагированные зубы из оттиска, очистить их, уменьшить длину корня и установить их на место в зубном ряду, соединив с соседними зубами по типу адгезивного Мерилэндовского моста. При этом заново установленный зуб, конечно же, нужно вывести из окклюзии. Случается также, что зуб, удаленный посредством оттиска, был одной из опор частичного съемного протеза: в подобных случаях автор использует временный мини-имплантат, который устанавливает в тот же прием, смоделировав на нем временную коронку. Последняя и обеспечит необходимую ретенцию съемной супраконструкции до начала полноценной имплантации.
Осложнения во время выполнения оперативного вмешательства
Травмирование артерии во время сепарации слизисто-десневого лоскута
После выполнения местной анестезии, согласно протоколу All-on-4®, врач должен провести сепарацию полного слизисто-десневого лоскута. Учитывая, что анатомия сосудистых структур является довольно изменчивой, в ходе данной манипуляции легко спровоцировать травму, например, большой небной или подъязычной артерий, что, в свою очередь, приведет к чрезмерному кровотечению, ограничивая видимость рабочего поля и увеличивая риск возникновения последующих осложнений.
Первоначальное лечение в подобных случаях состоит из введения местного анестетика с концентрацией эпинефрина, по меньшей мере, 1:100000, что, благодаря сосудосуживающему эффекту препарата, помогает остановить кровотечение. Если же подобный подход оказался неэффективным, можно использовать электрохирургический коагулятор или лазер с опцией коагуляции. В конце концов, можно провести ушивание раны дистальнее участка кровотечения (фото 2).
Фото 2. Перевязка ветви подъязычной артерии с помощью хромированных нитей 4-0.

Обнажение нерва
В случаях тяжелой атрофии нижней челюсти существует риск обнажения ментального или нижнего альвеолярного нервов (фото 3). Для профилактики подобного осложнения во время операции обязательно нужно учитывать дизайн разреза, степень сепарации слизисто-десневого лоскута, объем резорбции костной ткани, топографию области имплантации, степень редукции мягких тканей и особенности ушивания раны. При обнажении нижнеальвеолярного нерва автор рекомендует установить амнион-хорионическую мембрану (DHACM) непосредственно на нервное волокно, поскольку позитивные результаты использования таковой для возобновления целостности нервного пучка уже были продемонстрированы в ходе выполнения операций с целью удаления простаты. Лишь в 4 случаях из личной практики автора подобный подход не смог обеспечить восстановления адекватной нервной чувствительности, вследствие чего у пациентов наблюдались симптомы транзитивной или постоянной анестезии, парестезия, гипестезия или дизестезия.
Фото 3. КЛКТ-срез: крестальная позиция нижнего альвеолярного нерва (на пересечении желтых линий), сформировавшаяся в результате вторичной резорбции костной ткани. Редукция костной ткани в данном участке может спровоцировать повреждение нерва.

Расширение объема пневматизированной гайморовой пазухи
После потери зубов в задних участках верхней челюсти часто происходит так называемый процесс пневматизации гайморовой пазухи, объем которой при этом может выходить за пределы уровня ожидаемой горизонтальной плоскости, необходимого для реализации подхода «Все-на-четырех» (фото 4).
Фото 4. Расширение гайморовой пазухи за горизонтальную плоскость костной редукции (желтая линия).

При неадекватной костной поддержке, соответственно, возрастает и риск возникновения перелома в области супра- и инфраконструкций, не говоря уже о том, что дефицит костной ткани в дистальных участках может спровоцировать и перфорацию Шнайдеровой мембраны в ходе выполнения оперативного вмешательства. Для предупреждения подобных осложнений автор рекомендует обеспечить максимально доступный визуальный контроль области имплантации, а также проводить апикальное смещение мембраны с помощью кюрет для формирования необходимого резидуального пространства под имплантаты (фото 5 - 6).
Фото 5. Обнажение мембраны Шнайдера при проведении горизонтальной редукции костной ткани.

Фото 6. Поднятие мембраны Шнайдера с помощью кюреты.

Редукция кости и поднятие мембраны проводятся до тех пор, пока не будут воссозданы необходимые клинические условия для установки внутрикостных опор (фото 7). При этом автор не проводит аугментации подобных операционных участков и попросту ушивает слизисто-десневые лоскуты. До сих пор ни у кого из личных пациентов автора не было обнаружено никаких осложнений по причине реализации именно такого хирургического подхода (фото 8).
Фото 7. Вид гребня после поднятия мембраны Шнайдера, горизонтальной редукции костной ткани и установки имплантата.

Фото 8. Ортопантомограмма пациента, изображенного на фото 5-7.

Кровотечение из питательных канальцев кости
В ходе выполнения протокола «Все-на-4», как правило, часто требуется проведение процедур редукции альвеолярного гребня и / или базальной кости (фото 9), чтобы обеспечить адекватный объем пространства для последующей установки временных и окончательных ортопедических реставраций. В ходе нивелирования костной ткани происходит обнажение ее питательных канальцев, что провоцирует кровотечение. Последнее, в свою очередь, не только ограничивает визуальный контроль рабочего поля, но и чревато риском чрезмерной потери крови. Возможно даже формирование нескольких источников кровотечения, но подобные случаи являются значительной редкостью в практической деятельности. При возникновении подобных осложнений автор рекомендует использовать тупоконечный ручной инструмент Вудсона (фото 10), которым можно провести сильное давление на область кости, непосредственно прилегающей к кровоточащему питательному каналу. Подобный прием помогает деформировать смежную костную область так, чтобы она попросту закупорила кровоизлияние. В личной практике автора подобный подход всегда обеспечивал достижение желаемого клинического результата.
Фото 9. Редукция костного гребня нижней челюсти перед проведением имплантации.

Фото 10. Использование инструмента Вудсона для конденсации кости при кровотечении с питательного канальца.

Дополнительное ментальное отверстие
Согласно данным литературы, частота наличия дополнительных ментальных отверстий колеблется в диапазоне 2,7-13% (фото 11). Данные анатомические образования значительно утрудняют процедуру имплантации по протоколу «Все-на-4», поскольку топография подбородочного отверстия является своеобразным ориентиром для определения позиции установки имплантатов в дистальных отделах челюсти (фото 12).
Фото 11. Наличие дополнительного ментального отверстия.

Фото 12. КЛКТ-вид дополнительного ментального отверстия.

Из-за наличия дополнительного ментального отверстия врачам часто приходится устанавливать внутрикостные опоры в более мезиальной позиции, тем самым уменьшая параметр передне-задней длины протеза с опорой на 4 имплантата. В случаях, когда дополнительное подбородочное отверстие расположено выше основного, врач также ограничивается в возможностях проведения редукции костной ткани, что повышает риск возможного перелома протетической супраконструкции. Поэтому для верификации подобных анатомических вариаций перед началом имплантации пациенту обязательно нужно проводить конусно-лучевую компьютерную томографию (КЛКТ), которая поможет обнаружить все ментальные отверстия еще на этапе планирования вмешательства (фото 13).
Фото 13. Ментальное отверстие является своеобразным ориентиром для определения наклона имплантатов в дистальных участках.

Хотя, согласно данным литературы, даже тщательный анализ КТ-снимков не обеспечивает условий для стопроцентной идентификации всех подбородочных отверстий, поэтому врачу следует всегда сохранять огромную осторожность при сепарации лоскутов в области имплантационного ложа для предупреждения возможных повреждений нерва.
При наличии дополнительных ментальных отверстий автор рекомендует выполнять модифицированную процедуру редукции костной ткани, комбинируя ее с более мезиальной установкой дентальных имплантатов в задних участках челюсти. Подобный подход помогает избежать возможных неврологических осложнений в форме постоянных или транзиторных анестезии, парестезии, гипестезии или дизестезии.
Повреждение подъязычной артерии в передней области нижней челюсти
Учитывая, что протокол «Все-на-4» предусматривает установку имплантатов кпереди от ментального отверстия, особое внимание следует уделить изучению сосудистой системы данной области. В ряде публикаций даже были описаны потенциально опасные для жизни ятрогенные осложнения, которые могут возникнуть при повреждении сосудов во фронтальном участке нижней челюсти. Согласно литературному обзору 2015 года, большинство непосредственных или отстроченных кровотечений после выполнения имплантации, были скомпрометированы именно повреждением подъязычной артерии. И хотя в обзоре литературы было отмечено, что летальных исходов при подобных осложнениях пока зарегистрировано не было, у 41% пациентов требовалось проведение интубации трахеи, а у 47% - и вовсе выполнение трахеотомии. Поэтому профилактика повреждения подъязычной артерии во фронтальном участке нижней челюсти является ключевым аспектом грамотно спланированного ятрогенного вмешательства. В ходе изучения трупного материала и результатов КЛКТ было обнаружено, что наиболее часто отверстие входа подъязычной артерии в костную ткань находится посередине нижней челюсти. В норме данное анатомическое образование никак не влияет на эффективность выполнения процедуры костной редукции, но при значительной резорбции альвеолярного гребня – становится настоящей проблемой для клиницистов. В подобных ситуациях автор просто рекомендует модифицировать объем костной редукции во фронтальном участке нижней челюсти, обеспечив, таким образом, условия для безопасной установки имплантата без риска повреждения сосудистого пучка, а также для формирования необходимого пространства под конструкцию провизорного протеза.
Неадекватная плотность костной ткани
Результаты многочисленных исследований указывают на то, что высокая первичная стабильность имплантата является благоприятной для успешной немедленной нагрузки интраоссальной опоры, а показатели высокого торка винта коррелируют с параметрами первичной стабильности инфраконструкции. Тем не менее и торк, и показатель первичной стабильности имплантата во многом зависят от плотности костной ткани: более плотная кость обеспечивает более благоприятные условия для имплантации. При недостаточно плотной или «мягкой кости» некоторые авторы рекомендуют недопрепарировать область имплантации, что, по их мнению, помогает добиться улучшенной стабильности конструкций. С другой стороны, существуют ситуации, при которых даже при недопрепарированном костном ложе не удается добиться соответствующих высоких показателей торка.
В подобных случаях, независимо от того, проходит операция на нижней или же на верхней челюсти, автор рекомендует устанавливать имплантат большего диаметра и той же длины, нежели тот, с которым не удалось достичь адекватного параметра торка. Если же при таком подходе не удастся достичь нужной стабильности, рекомендуется выбрать более длинный имплантат. На верхней челюсти опору можно довести до сошника или латерального грушевидного гребня, таким образом, обеспечив лучшую стабильность конструкции в апикальной ее части. В области нижней челюсти аналогичного эффекта можно достичь, зафиксировав имплантат в области нижней кортикальной пластинки (фото 14 - 15).
Фото 14. Вид дентальных имплантатов, дополнительно зафиксированных в области кортикальной пластинки нижнего края челюсти.

Фото 15. КЛКТ-срез: фиксация имплантата в области плотной кортикальной пластинки нижнего края нижней челюсти.

Удаление дентальных имплантатов
В отдельных клинических случаях для реализации подхода «Все-на-4» требуется удалить ранее установленные дентальные имплантаты (фото 16 - 17), некоторые из которых могут быть достаточно хорошо остеоинтегрированы. Невозможность использования таковых конструкций с протоколом «Все-на-4» чаще всего обусловлена уровнем их установки, который является слишком корональным для фиксации полной протетической реставрацией на четырех опорах. Кроме того, ранее установленные имплантаты ограничивают возможности для проведения адекватной костной редукции. Из личного опыта автора можно резюмировать, что использование прежде установленных интраоссальных винтов в структуре алгоритма «Все-на-4» провоцирует уменьшение толщины будущих супраконструкций, что, в свою очередь, значительно увеличивает риск их перелома в ходе функционирования. С целью профилактики подобных осложнений, ранее установленные имплантаты все же лучше удалять.
Фото 16. Ортопантомограмма пациента до начала лечения: наличие прежних имплантатов, требующих удаления; имплантаты в правом нижнем квадранте находятся слишком близко к нижнему альвеолярному нерву.

Фото 17. Вид того же пациента после реализации протокола «Все-на-4».

Как правило, диаметр удаляемых имплантатов и имплантатов, подходящих для установки в будущем, – аналогичен. Удаление, конечно, лучше всего проводить инструментом обратного торка (фото 18), поскольку при этом удается сохранить максимальное количество кости, обеспечивая условия для установки аналогичного имплантата. Если же удалить имплантат вышеописанным образом не удается, тогда уже не обойтись без трепанационного вмешательства. Подобная процедура чревата значительной потерей окружающего объема кости, что ограничивает немедленную установку требующего имплантата с его немедленной нагрузкой провизорным протезом. Автор рекомендует удалять большинство имплантатов именно инструментом обратного торка, а при выполнении трепанации проводить установку более широких и длинных интраоссальных опор.
Фото 18. Использование устройства обратного торка для удаления имплантатов.

Послеоперационные осложнения
Перелом временных конструкций
При адекватной реализации протокола «Все-на-4» послеоперационные осложнения возникают довольно редко. Наиболее распространённым из них, согласно данным литературы, являются переломы провизорных реставраций, которые возникают с частотой от 4,17% до 41% случаев. Подобные осложнения являются довольно серьёзными, поскольку ограничивают стабилизацию протетической дуги, а также провоцируют неправильное распределение действующих напряжений. Для пациентов переломы провизорных реставраций чреваты еще и тем, что они нарушают функцию нормального пережевывания пищи, не говоря уже о компрометации эстетических параметров. Причиной переломов супраконструкций являются недостаточный объем редукции костной ткани, ошибки при изготовлении протезов, а также фиксация неправильного положения прикуса. В некоторых случаях переломы могут возникнуть из-за длительного функционирования акриловых и полиметилметакрилатных материалов под воздействием сильных окклюзионных нагрузок.
Для того чтобы снизить частоту возникновения подобных осложнений, автор проводит укрепление временных протезов с помощью стальной проволоки 1 мм в диаметре (фото 19 - 20). Эффективные результаты подобного подхода уже были достаточно хорошо описаны в исследованиях Yamaguchi, Li и других клиницистов. После армирования временных супраконструкций частота их перелома у автора снизилась с 16,14% до 4,17%.
Фото 19. Армированный провизорный протез.

Фото 20. Окончательной вид провизорной реставрации с опорой на 4 имплантата.

Выводы
Хотя подход к стоматологической реабилитации пациентов с полной адентией по протоколу «Все-на-4» и обеспечивает одни из самых высоких показателей успешности, но следует помнить, что данный метод также является одним из самых сложных для реализации и чреват своими специфическими осложнениями. Но при тщательном планировании и понимании природы подобных осложнений, а также при выполнении всех мероприятий с целью их предупреждения, врачи могут смело гарантировать высокую эффективность протетической реабилитации пациентов с опорой всего на четырех дентальных имплантатах.
Автор: Dan Holtzclaw, DDS, MS (Остин, Техас, США)




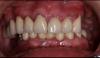

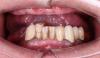
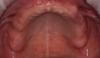


























































































































































1 комментарий
В конечной фазе данной акриловой реставрации недостигнут правильный дизайн ортопедической конструкции, сохранились условия для фиксации пищевых остатков. Вероятней всего далее автор всё таки достигнет этой концепции на постоянном протезе, а именно выпуклость придесневой части протеза и вогнутость на протезном ложе. Кроме того не совсем понятно: изготавливался протез all on 4 , а возник ещё один имплантат на верхней челюсти