За последние 20 лет было разработано множество клинических процедур, направленных на минимизацию потери объема костной ткани, которая возникает при потере зубов Одной из процедур, которая была разработана и усовершенствована в попытке преодолеть альтернативные процедурные ограничения, является частичная экстракционная терапия (PET). Неотъемлемой частью этой техники является целенаправленная ретенция и придание формы имеющейся части удаленного зуба. Хотя в целом понятно, что процедура PET оказывает положительное влияние на сохранение объема твердых и мягких тканей с минимальными осложнениями, клиницисты должны иметь биологическое понимание того, почему с помощью этой техники могут быть достигнуты благоприятные результаты, поскольку в литературе отсутствует такое биологическое обоснование.
Как было описано, альвеолярная кость является производной зуба и должна “остаться с зубом в здоровом состоянии”. Более конкретно, можно сделать вывод, что альвеолярная кость не является продуктом зубной ткани, а представляет собой целостную структуру, которая наряду с тканями периодонта, в частности цемент, периодонтальная связка (PDL) и кость связачного аппарата-помогают поддерживать зуб в костной ткани. Эти, казалось бы, отдельные компоненты - альвеолярная кость, зуб, цемент и периодонтальная связка зуба (PDL) - могут быть сгруппированы как единое комплексное функциональное целое. Клиницисты теперь понимают, что неизбежные последствия возникают при потере зуба, и когда из этого комплексного функционального блока удаляют один или несколько важнейших компонентов, в конечном итоге происходит резорбция альвеолярного отростка. Таким образом, можно утверждать, что потеря зуба и возникающая в результате травма твердых тканей сопровождается множественными изменениями размеров и ремоделированием альвеолярного отростка.
Исследования показали, что в первые 12 месяцев после удаления зуба и связанных с ним тканей пародонта наблюдается чистая резорбтивная потеря 50% ширины альвеолы.
Это выражается в чистом дефиците в среднем 5-7 мм альвеолярной кости. В частности это касается измерения ширины альвеолярного отростка в области щеки, где может наблюдаться горизонтальная резорбция примерно на 56% и уменьшение стенки язычной/небной кости на 30% в течение 4-месячного периода после удаления зуба. Это является результатом того, что щечная часть альвеолярной кости полностью состоит из пучковой кости, которая сама по себе может быть лучше описана как кальцинированные волокна периодонтальной связки зуба (PDL).
Другие исследования показали, что две трети этой резорбции, в первую очередь щечной пластинки, происходит в первые 3 месяца из-за того, что она менее прочная, чем небные или язычные кортикальные пластинки альвеолярного гребня. Таким образом, результирующая морфология альвеолярного отростка после потери зуба (будь то ввиду травмы, заболевания или запланированного удаления) может представлять собой значительное несоответствие высоты кости между язычной и щечной его пластинками, уменьшение толщины альвеолярного отростка, измеренное от щечной до небной или язычной пластинок, или комбинация двух факторов.
Схема заживления кости включает фундаментальное изменение объема лунки из-за резорбции наиболее близко прилегающей коронковой части альвеолярной кости (пучковой кости), которая функционально связана с периодонтальными волокнами зуба.
Поскольку стоматологи теперь лучше, чем в прошлом, понимают местную микроанатомию, биологию кости и остеоинтеграцию на клеточном и биохимическом уровнях, современная практика сосредоточена на достижениях в области биоинженерии метаболически активных материалов и творческой разработке методов и технологий, которые могут уменьшить послеоперационные осложнения, тем самым повышая предсказуемость остеоинтеграции, функции и, в конечном счете, эстетики. В конечном счете, клиницисты коллективно стремятся к синтезу клинически стабильной остеоинтеграции с максимальным сохранением твердых и мягких тканей. Методологии, используемые для достижения этих конечных результатов, постоянно меняются по мере того, как инновационные методы сочетаются с более глубоким пониманием анатомических и биологических факторов, оказывающих влияние на конечный результат.
Обсуждение
Сосудистое снабжение кости
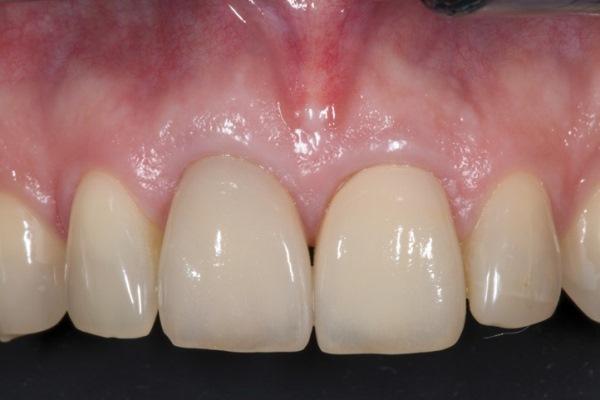
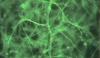
Было установлено, что критическое кровоснабжение периодонта и поддерживающей альвеолярной кости осуществляется в трех анатомических структурах: (1) в надкостнице альвеолярной кости (фото 1 - 2); (2) в губчатой части собственно альвеолярной кости и (3) сосудистое сплетение внутри самой периодонтальной связки зуба (PDL) (фото 2 - 3). Это дополнительно проясняет тот факт, что не только функциональная единица периодонта состоит из компонентов, которые взаимозависимы друг от друга, но и важнейшая часть сосудистого кровоснабжения альвеолярной кости состоит из трех уникальных единиц.
Фото 1. Микрофотография, иллюстрирующая кровоснабжение периодонта и поддерживающей альвеолярной кости. Продемонстрировано наличие сосудистой сети внутри надкостницы на щечной стороне альвеолярной кости и в губчатой части альвеолярной кости.
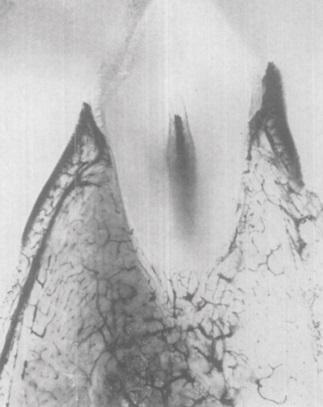
Фото 2. Показано сосудистое кровоснабжение, обнаруженное в пространстве периодонтальной связки зуба (PDL), прилегающей к тканям зуба, сегментированной в щечно-язычном направлении. Кровоснабжение губчатой кости и надкостницы также продемонстрировано в этом разделе.
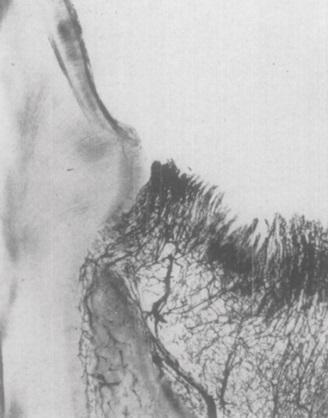
Фото 3. Продемонстрирован гистологический срез, подтверждающий наличие кровеносных сосудов (BV) внутри перодонтальной связки зуба (PDL). Периодонтальная связка (PDL) охватывает расстояние от цемента (C) до альвеолярной кости (AB).
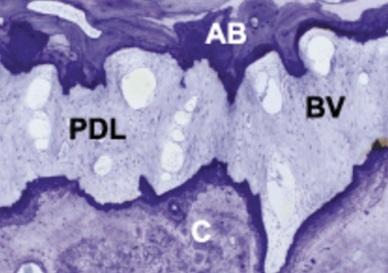
Помимо обеспечения критического сосудистого кровоснабжения, сети находящейся внутри периодонтальной связки зуба (PDL), сама по себе связка играет важную роль в процессе ремоделирования альвеолярной кости. Через наличие или отсутствие воспаления в комплексе PDL, которое в конечном итоге может вызвать повышающую или понижающую регуляцию провоспалительных цитокинов и других молекул, модулирующих здоровье тканей, можно влиять на петлю обратной связи RANKL-OPG. В конечном счете, конечным эффектом этого является способность стимулировать резорбцию кости и формирование новой кости путем стимуляции остеобластов и/или остеокластов. Кроме того, сосудистая сеть, находящаяся внутри периодонтальной связки, выполняет важную функцию: доставку насыщенного кислородом гемоглобина, который обеспечивает повышенное содержание кислорода не только в клетках внутри перирадикального клеточного цемента, но и во внутренней стенке альвеолярной кости, образуя таким образом комплекс “твердая пластинка-периодонтальная связка” или интегральный комплекс “пучок костной ткани”. Когда происходит потеря зуба, неизбежно происходит разрушение этого комплекса, что приводит к резорбции альвеолярной кости. Поскольку PDL и связанная с ним "пучковая кость", которая представляет собой кальцинированные волокна PDL в стенке щеки, присутствуют, то после удаления зуба отмечается потеря костной ткани со стороны щеки. Анализ срезов конусно-лучевой компьютерной томографии (КЛКТ) был использован для изучения этих изменений размеров, которые происходят в альвеолярном отростке. На участке от резца до премоляра верхней челюсти после удаления зуба.
Результаты показали, что общая площадь поперечного сечения была уменьшена с 99,1 мм2 до 65 мм2; высота с 11,5 мм до 9,5 мм; и ширина с 8,5 мм до 3,2 мм (в области резцовой части) с 8,9 мм до 4,8 мм (средняя часть) и от 9 мм до 5,7 мм (апикальная часть).
Защита потери костной ткани
За последние два десятилетия были проведены исследования по изучению различных протоколов, используемых для уменьшения или предотвращения потери объема костной ткани после удаления зубов. К ним относятся протоколы немедленной установки имплантата, процедуры увеличения мягких тканей, расположение имплантата с небным смещением в области лунки зуба, использование функции замены абатмента и несколько методов сохранения лунки зубов, таких как “немедленное восстановление зубочелюстной системы” или техника "мороженого", среди прочих. Все эти методы продемонстрировали чистый положительный эффект на восстановление морфологии альвеолярного отростка со стороны щеки; однако было обнаружено, что со временем негативные изменения в беззубом альвеолярном гребне и / или тканях, прилегающих к имплантату, не могут быть полностью предотвращены. К сожалению такая потеря твердых тканей может ограничить оптимальное размещение зубного имплантата(s) и препятствовать эстетическому общему результату протезирования из-за изменений в субкретических и критических зонах имплантации.
В современной клинической практике, по-видимому, наблюдается увеличение числа пациентов, которым требуется немедленная имплантация зубов, в первую очередь в эстетической зоне. Полностью не поврежденная стенка щечной кости толщиной более 1 мм и соответствующий фенотип толстой десны были отмечены в качестве основных анатомических требований, которые следует учитывать при планировании лечения и установке имплантата одномоментно. Было высказано предположение, что при наличии обоих вышеупомянутых состояний существует относительно низкий риск рецессии десны со стороны щеки и уменьшения ширины профиля мягких тканей в шейке имплантируемого протеза. Любые изменения мягких тканей биологически указывают на лежащие в основе негативные изменения (чистую потерю) альвеолярной кости. Следует соблюдать осторожность, поскольку эти состояния отсутствуют в большинстве клинических случаев. Измерения толщины стенки кости со стороны щеки показали, что 83% случаев пациенты имели толщину щечной кости менее 1 мм, в то время как 50% имели толщину менее 0,5 мм. Другие исследования показали, что в 87% случаев, представленных для осуществления лечения при помощи имплантатов во фронтальном отделе верхней челюсти, анатомическая толщина альвеолярного гребня со стороны щеки была менее 2 мм, что требовало проведения дополнительных процедур по увеличению объема косной ткани.
В попытке избежать горизонтальной и / или вертикальной резорбции альвеол сохранение корня зуба было впервые применено в концепции погружения корня, направленной на сохранение размеров альвеолярного гребня для изготовления полного протеза зубной дуги. Последующие описания данного метода установили окончательные показатели, с помощью которых измерялся успех, дополнительно отмечая эстетические результаты, которые возникали при удержания уровня мягких тканей. На основании данной концепции была описана техника, известная как “защита лунки”. Целью данной техники является поддержание связок косной ткани со стороны щеки, путем частичного удаления части корня зуба, что бы сохранить объем кости альвеолярного гребня на начальном уровне. Недавно была описана новая концепция частичной экстракционной терапии (PET), которая была расширена, чтобы стать обобщающим термином, используемым для обозначения всех процедур частичной экстракции, то есть защиты лунки, защиты при помощи пониика и терапии погружения корня. PET следует той же биологической основе, что и ранее описанный протокол защиты лунки, который остается наиболее часто используемым терапевтическим вмешательством из трех доступных процедур концепции лечения при помощи частичного удаления.
Сохранение лунки от удаленного зуба
Ретроспективная оценка 128 случаев применения техники защиты лунки в эстетической зоне и боковых участках полости рта показала, что приживаемость тканей составила 96,1%. Наиболее частыми отмеченными осложнениями были внутренние воздействия (обнажение сохраненного корня в периимплантной борозде), за которыми следовали внешние воздействия (происходящие на внешней поверхности десен без затрагивания тканей, окружающих имплантат ) сохраненного корневого щита.
В ответ на это, отмеченное осложнение, впоследствии были внесены изменения в оригинальную технику защиты лунки, так стоматологи-хирурги специально уменьшали высоту оставшейся после удаления зуба лунки, что бы она была по высоте равна уровню непосредственно прилегающему к ней части альвеолярного гребня, после чего врач препарировал оставшуюся часть корня в лунке со скосом в области коронковой стороны внутренней поверхности щитка, получая стружку из тканей дентина. Данная модификация была разработана для предотвращения обнажения внутренней поверхности щита и облегчения изготовления модифицированной временной протезной конструкции с с S-образным выступом по краю, для повышения максимального потенциала получаемого таким образом материала наполнителя из мягких тканей. Данная модификация описанной методики уменьшает возможное обнажение тканей щитка, как с внутренней, так и с внешней сторон в области лунки (в соответствии с текущими исследованиями автора HG и коллег, которое еще не опубликовано). Методика изображена на серии изображений (фото 4 - 10).
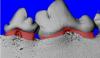
Фото 4. Демонстрация поперечных срезов КЛКТ перед операцией, видна очень тонкая стенка щечного корня.
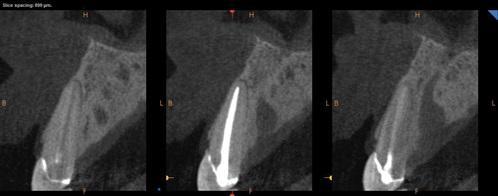
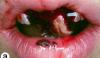
Фото 5. Зуб 1.1. (1:1) перед проведением оперативного вмешательства. Был очевиден тонкий фенотип десны, склонный к разрушению при удалении зуба.
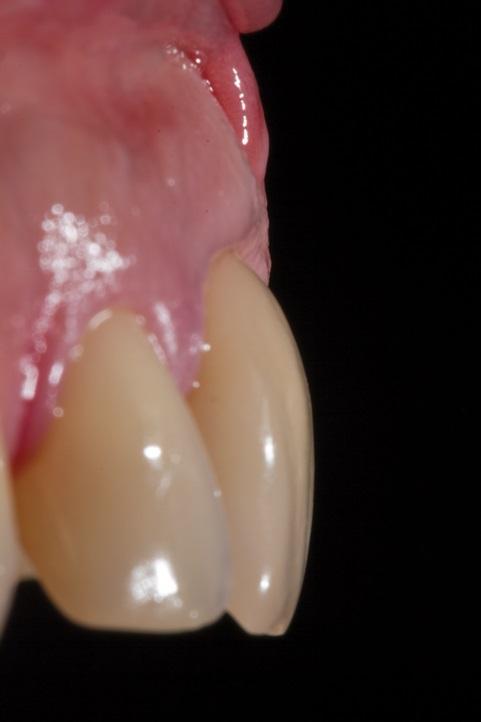
Фото 6. Показан начальный этап подготовки буккальной части корня, которая должна быть сохранена.
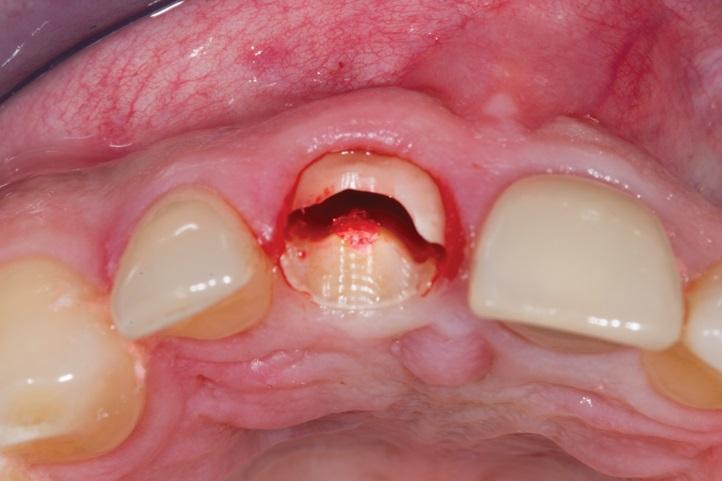
Фото 7. Окончательная подготовка с использованием протокола частичной экстракционной терапии (PET) с установкой имплантата в область зуба 1.1. Внутри сохраненной буккальной части корня была выполнено препарирование в форме буквы “S”.
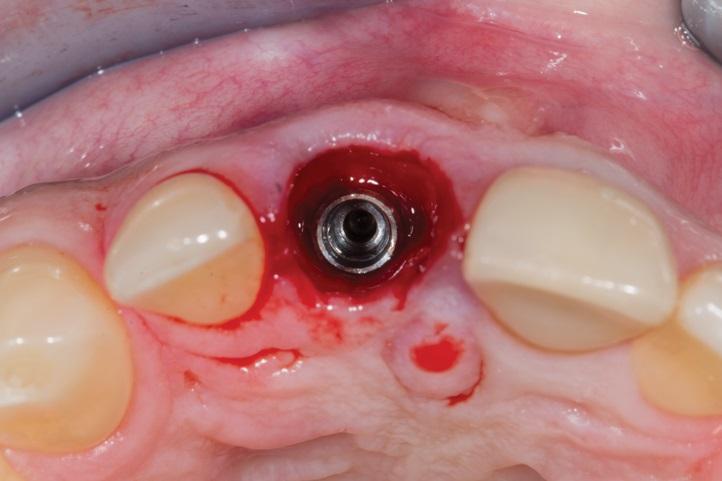
Фото 8. Срез КЛКТ через 1 год после операции продемонстрировано сохранение щечной части корня, а также сохранение щечной пластинки кости. На поперечном срезе КЛКТ можно заметить артефакты в виде упрочнения рентгеновского луча при прохождении через усредненный объем волокон.
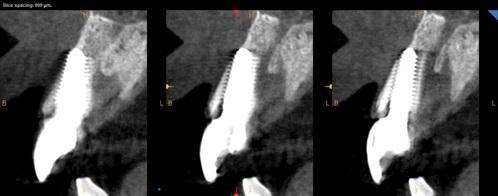
Фото 9. Вид зубного ряда с лицевой стороны через 1 год после проведения хирургического вмешательства на этапе динамического наблюдения.
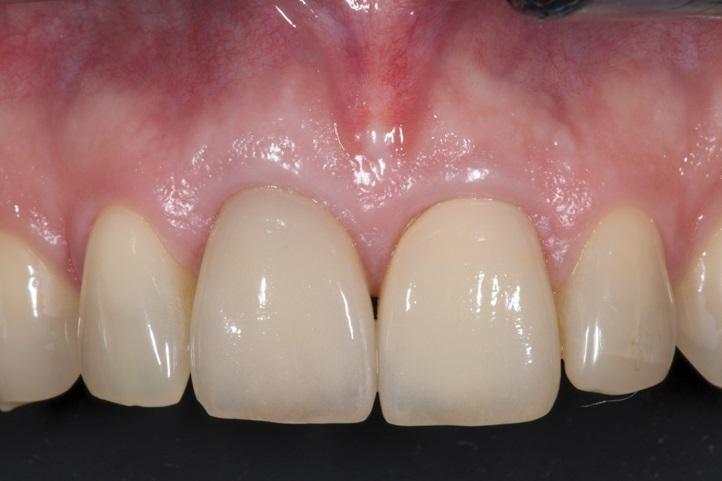
Фото 10. Вид имплантата в области зуба 1.1. под 45 градусов, операция проведена с применением технологии частичной экстракционной терапии (PET). Обратите внимание на превосходное сохранение формы мягких тканей вокруг реставрации, отражающее поддержание опоры костной пластинки со стороны щеки.
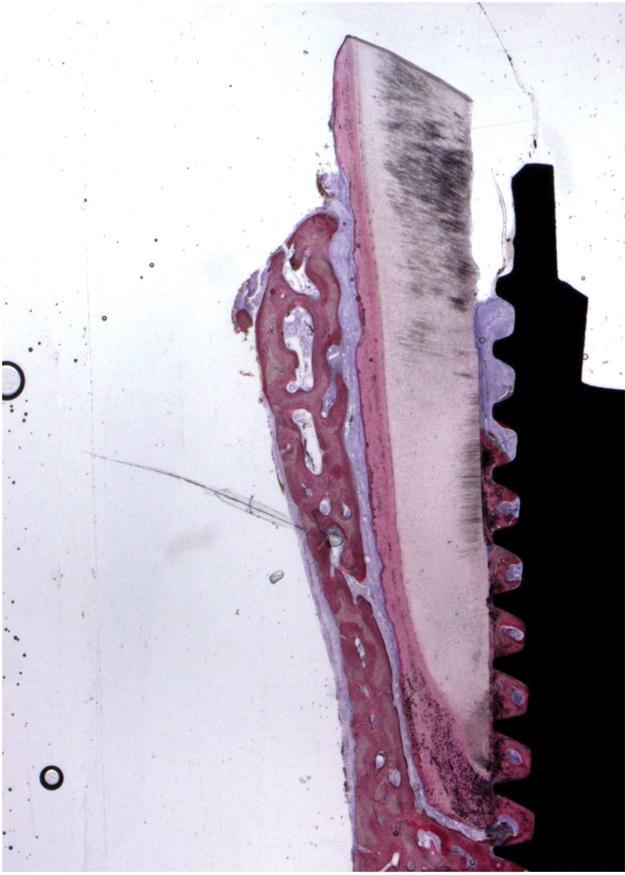
В исследовании, опубликованном в 2017 году, представлено гистологическое исследование тканей человека, образец был получен через 5 лет после применения метода защиты лунки, результаты четко продемонстрировали постоянное существование щечной пластинки кости без какого-либо дефицита объема или морфологии (фото 11). Кроме того отчетливо продемонстрировано наличие интактной и здоровой периодонтальной связки зуба (PDL), а установленный имплантат продемонстрировал остеоинтеграцию на свето-микроскопическом уровне, степень контакта кости с имплантатом высокая- 76,2%. Не было выявлено никаких признаков резорбции со стороны корневого трансплантата. Клиническое исследование группы авторов заключалось в наблюдении за поддержанием оптимального состояния и питания костной пластинки со стороны щеки с наличием здоровой, интактной периодонтальной связки (PDL). Из проведенного исследования следует, что это питание обеспечивается сосудистыми структурами, находящимися в пространстве периодонтальной звязки (PDL), что подтверждает тезис авторов, о том, что сосудистая сеть в пространстве PDL является биологическим условием успеха метода защиты лунки.
Фото 11. Гистологический срез, демонстрирующий отсутствие воспаления (здоровые ткани) щечной кости, пучковой кости, периодонтальной связки (PDL), цемента, сохраненной части зуба (корневой оболочки) и имплантата. Сохраненная часть корня и щечная часть альвеолярной кости оказались неповрежденными без каких-либо признаков резорбции. Кислотный фуксин-толуидиновый синий 12х.
В недавно опубликованной литературе исследовалась стабильность объема альвеолярного гребня в области применения техники защиты лунки Объемный анализ был использован для измерения трехмерной стабильности альвеолярного отростка после немедленной установки имплантата с применением техники защитного покрытия лунки от удаленного зуба. Данные показали минимальные изменения в щечно-челюстных размерах, и был сделан вывод о том, что методика “защиты лунки” обеспечивает высокие эстетические результаты и эффективное сохранение контуров тканей лица.
Немедленные методы имплантации, непосредственно после удаления зуба, разработаны для минимизации потери объема
ткани, которая может быть значительной, продолжают использоваться врачами. Однако неясно, приводят ли эти протоколы к чистому уменьшению резорбции альвеолярной кости, которая происходит после операции. Тем не менее, используется несколько эффективных методов увеличения объема тканей в области удаленных зубов, все они были оценены в рандомизированных контролируемых исследованиях. Тем не менее, все еще неясно, могут ли эти подходы последовательно уменьшать горизонтальную и вертикальную резорбцию и можно ли рассматривать какой-либо из них в качестве основного метода увеличения объема костной ткани.
В рандомизированном контролируемом клиническом исследовании в 2011 году исследователи сравнили процедуру немедленной установки имплантата с костной пластикой и без нее. Семь из 74 установленных имплантатов отторглись, и этот относительно высокий показатель был также связан с возможным инфицированием трансплантатов.
Впоследствии отмечалось, что, когда немедленная установка имплантата проводилась в сочетании с сохранением защитной оболочки лунки и использованием замещения костного материала в промежутке краевого прилегания материала к лунке, то никаких инфекций отмечено не было. Сохранение щечной части корня зуба для установки зубного имплантата, по-видимому, не препятствует остеоинтеграции и не вызывает воспалительного процесса или резорбции кости, как ответной реакции Выводы, сделанные на основе этих исследований, предполагают, что сохранение щечной оболочки корневой структуры, включающей дентин, цемент, перидонтальнцю связку зуба (PDL) и и пучковую кость, приводит к повышению стабильности твердых и, следовательно, мягких тканей без увеличения частоты инфицирования имплантата. Был сделан вывод, что в дополнение к сохранению дентина, цемента, PDL и связующей кости, именно кровоснабжение, содержащееся в области периодонтальной связки (PDL), обеспечивает необходимые питательные вещества и напряжение кислорода для ингибирования резорбции связочной кости, тем самым сохраняя щечную альвеолярную кость неповрежденной.
Недавняя оценка имеющихся фактических данных о методе "защиты лунки" позволила оценить данные, относящиеся к результатам и осложнениям, связанным с использованием данного метода. Однако, в обоих обзорах, которые включали не только исследования на людях, но и на животных, а также отчеты о клинических случаев, были описаны осложнения после непреднамеренного сохранения фрагментов корня без ограничения последующего наблюдения; следовательно, не было продемонстрирована неоднородность накопленных данных. Ограниченность данных обзоров заключается в отсутствии долгосрочного наблюдения и неадекватно интерпретированные результаты в том виде, в каком они анализируются, что в конечном итоге приводит к включению в отчеты неоднородных данных.
Следует отметить, что оценка результатов применения техники “защиты лунки” в зоне установки имплантатов показала, что данный метод имеет кратковременные положительные эффекты, связанные с изменениями ширины и высоты щечной костной пластинки, изменением краевого уровня костной ткани после имплантации, эстетическими результатами, уменьшением потери костной массы на 76 %, изменениями ширины щечной кости, и более высоким уровнем эстетического восприятия розового цвета десны в области имплантата (фото 12 - 14).
Фото 12. Установка имплантата в области зуба № 4.2 после подготовки корня по протоколу частичной экстракционной терапии (PET), продемонстрирована способность идеально разместить имплантат в только что подготовленной лунке с частично удаленным корнем и сохранить целостности окружающих мягких тканей.
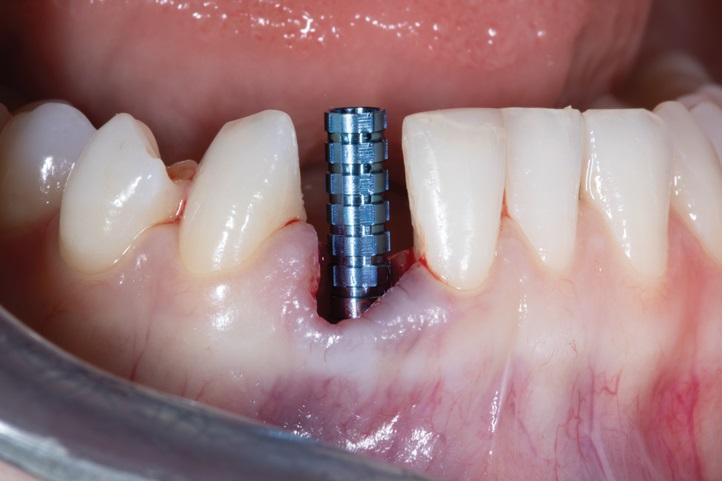
Фото 13. Анатомически правильный композитный заживляющий абатмент, изготовленный по индивидуальному заказу, сразу же прикрепляется к имплантату при его установке, чтобы обеспечить долговременную физическую поддержку тканей слизистой оболочки.
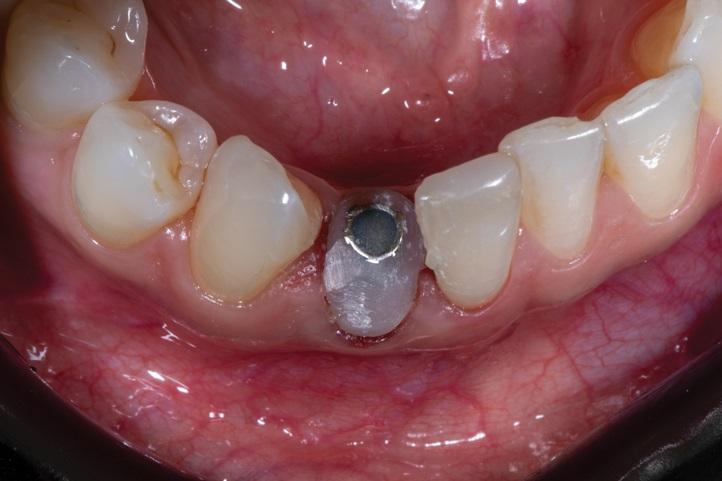
Фото 14. Окончательная реставрация на имплантате, установленном в области зуба 4.2. с применением техники частичной экстракционной терапии (PET), иллюстрирующая окончательный эстетический результат проведенного вмешательства при тонком фенотипе десны.
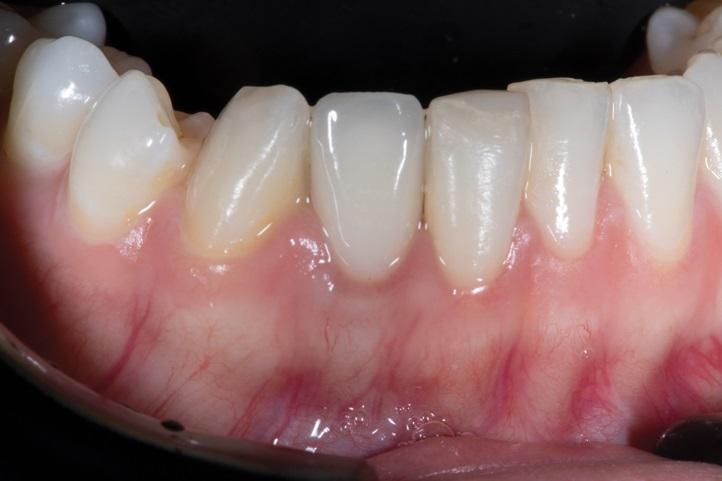
При проведении рандомизированных контролируемых исследований, после 6 месяцев наблюдения, было обнаружено значительно меньшее вертикальное и горизонтальное рассасывание щечной кости и уменьшение частоты возникновения рецессий слизистой оболочки средней части лица в группе с применением техники защиты лунки, по сравнению с группой, где была проведена только немедленная имплантация и установка временной коронки. Во втором исследовании, с периодом наблюдения длительностью в один год после установки имплантата, группа пациентов с ксенотрансплантатом, помещенным в качестве материала для подсадки костной ткани в область промежутка лунки от удаленного зуба, продемонстрировала аналогичные результаты.
Заключение
Поддержание объема щечной кости при восстановлении целостности зубного ряда с помощью имплантации остается сложной задачей, что подтверждается проведением многочисленных процедур увеличения костной ткани, которые исторически применялись всегда. Терапия частичной экстракции, или методика защиты лунки, представляется многообещающим методом, который предоставляет практикующему врачу-стоматологу единый протокол, благодаря которому могут быть сохранены контуры щечной пластинки кости и выше лежащих мягких тканей, сведены к минимуму возникающие в результате трехмерные изменения профиля альвеолярного отростка и достигнуты высоко-эстетичные результаты. Успех этого метода во многом обусловлен сохранением кровоснабжения внутри периодонтальной связки зуба (PDL), что свою очередь, способствует поддержанию твердых и мягких тканей, окружающих имплантат и повышает общий эстетический результат. Для дальнейшей апробации данного метода необходимы дополнительные исследования с участием более крупных исследовательских групп.
Авторы:
Edward D. Karateew, DDS
Rodrigo Neiva, DDS, MS
Snjezana Pohl, DDS, PhD
Richard Martin, DDS
Howard Gluckman, BDS, MChD, PhD
За последние 20 лет было разработано множество клинических процедур, направленных на минимизацию потери объема костной ткани, которая возникает при потере зубов Одной из процедур, которая была разработана и усовершенствована в попытке преодолеть альтернативные процедурные ограничения, является частичная экстракционная терапия (PET). Неотъемлемой частью этой техники является целенаправленная ретенция и придание формы имеющейся части удаленного зуба. Хотя в целом понятно, что процедура PET оказывает положительное влияние на сохранение объема твердых и мягких тканей с минимальными осложнениями, клиницисты должны иметь биологическое понимание того, почему с помощью этой техники могут быть достигнуты благоприятные результаты, поскольку в литературе отсутствует такое биологическое обоснование.

Как было описано, альвеолярная кость является производной зуба и должна “остаться с зубом в здоровом состоянии”. Более конкретно, можно сделать вывод, что альвеолярная кость не является продуктом зубной ткани, а представляет собой целостную структуру, которая наряду с тканями периодонта, в частности цемент, периодонтальная связка (PDL) и кость связачного аппарата-помогают поддерживать зуб в костной ткани. Эти, казалось бы, отдельные компоненты - альвеолярная кость, зуб, цемент и периодонтальная связка зуба (PDL) - могут быть сгруппированы как единое комплексное функциональное целое. Клиницисты теперь понимают, что неизбежные последствия возникают при потере зуба, и когда из этого комплексного функционального блока удаляют один или несколько важнейших компонентов, в конечном итоге происходит резорбция альвеолярного отростка. Таким образом, можно утверждать, что потеря зуба и возникающая в результате травма твердых тканей сопровождается множественными изменениями размеров и ремоделированием альвеолярного отростка.
Исследования показали, что в первые 12 месяцев после удаления зуба и связанных с ним тканей пародонта наблюдается чистая резорбтивная потеря 50% ширины альвеолы.
Это выражается в чистом дефиците в среднем 5-7 мм альвеолярной кости. В частности это касается измерения ширины альвеолярного отростка в области щеки, где может наблюдаться горизонтальная резорбция примерно на 56% и уменьшение стенки язычной/небной кости на 30% в течение 4-месячного периода после удаления зуба. Это является результатом того, что щечная часть альвеолярной кости полностью состоит из пучковой кости, которая сама по себе может быть лучше описана как кальцинированные волокна периодонтальной связки зуба (PDL).
Другие исследования показали, что две трети этой резорбции, в первую очередь щечной пластинки, происходит в первые 3 месяца из-за того, что она менее прочная, чем небные или язычные кортикальные пластинки альвеолярного гребня. Таким образом, результирующая морфология альвеолярного отростка после потери зуба (будь то ввиду травмы, заболевания или запланированного удаления) может представлять собой значительное несоответствие высоты кости между язычной и щечной его пластинками, уменьшение толщины альвеолярного отростка, измеренное от щечной до небной или язычной пластинок, или комбинация двух факторов.
Схема заживления кости включает фундаментальное изменение объема лунки из-за резорбции наиболее близко прилегающей коронковой части альвеолярной кости (пучковой кости), которая функционально связана с периодонтальными волокнами зуба.
Поскольку стоматологи теперь лучше, чем в прошлом, понимают местную микроанатомию, биологию кости и остеоинтеграцию на клеточном и биохимическом уровнях, современная практика сосредоточена на достижениях в области биоинженерии метаболически активных материалов и творческой разработке методов и технологий, которые могут уменьшить послеоперационные осложнения, тем самым повышая предсказуемость остеоинтеграции, функции и, в конечном счете, эстетики. В конечном счете, клиницисты коллективно стремятся к синтезу клинически стабильной остеоинтеграции с максимальным сохранением твердых и мягких тканей. Методологии, используемые для достижения этих конечных результатов, постоянно меняются по мере того, как инновационные методы сочетаются с более глубоким пониманием анатомических и биологических факторов, оказывающих влияние на конечный результат.
Обсуждение
Сосудистое снабжение кости
Было установлено, что критическое кровоснабжение периодонта и поддерживающей альвеолярной кости осуществляется в трех анатомических структурах: (1) в надкостнице альвеолярной кости (фото 1 - 2); (2) в губчатой части собственно альвеолярной кости и (3) сосудистое сплетение внутри самой периодонтальной связки зуба (PDL) (фото 2 - 3). Это дополнительно проясняет тот факт, что не только функциональная единица периодонта состоит из компонентов, которые взаимозависимы друг от друга, но и важнейшая часть сосудистого кровоснабжения альвеолярной кости состоит из трех уникальных единиц.
Фото 1. Микрофотография, иллюстрирующая кровоснабжение периодонта и поддерживающей альвеолярной кости. Продемонстрировано наличие сосудистой сети внутри надкостницы на щечной стороне альвеолярной кости и в губчатой части альвеолярной кости.

Фото 2. Показано сосудистое кровоснабжение, обнаруженное в пространстве периодонтальной связки зуба (PDL), прилегающей к тканям зуба, сегментированной в щечно-язычном направлении. Кровоснабжение губчатой кости и надкостницы также продемонстрировано в этом разделе.

Фото 3. Продемонстрирован гистологический срез, подтверждающий наличие кровеносных сосудов (BV) внутри перодонтальной связки зуба (PDL). Периодонтальная связка (PDL) охватывает расстояние от цемента (C) до альвеолярной кости (AB).

Помимо обеспечения критического сосудистого кровоснабжения, сети находящейся внутри периодонтальной связки зуба (PDL), сама по себе связка играет важную роль в процессе ремоделирования альвеолярной кости. Через наличие или отсутствие воспаления в комплексе PDL, которое в конечном итоге может вызвать повышающую или понижающую регуляцию провоспалительных цитокинов и других молекул, модулирующих здоровье тканей, можно влиять на петлю обратной связи RANKL-OPG. В конечном счете, конечным эффектом этого является способность стимулировать резорбцию кости и формирование новой кости путем стимуляции остеобластов и/или остеокластов. Кроме того, сосудистая сеть, находящаяся внутри периодонтальной связки, выполняет важную функцию: доставку насыщенного кислородом гемоглобина, который обеспечивает повышенное содержание кислорода не только в клетках внутри перирадикального клеточного цемента, но и во внутренней стенке альвеолярной кости, образуя таким образом комплекс “твердая пластинка-периодонтальная связка” или интегральный комплекс “пучок костной ткани”. Когда происходит потеря зуба, неизбежно происходит разрушение этого комплекса, что приводит к резорбции альвеолярной кости. Поскольку PDL и связанная с ним "пучковая кость", которая представляет собой кальцинированные волокна PDL в стенке щеки, присутствуют, то после удаления зуба отмечается потеря костной ткани со стороны щеки. Анализ срезов конусно-лучевой компьютерной томографии (КЛКТ) был использован для изучения этих изменений размеров, которые происходят в альвеолярном отростке. На участке от резца до премоляра верхней челюсти после удаления зуба.
Результаты показали, что общая площадь поперечного сечения была уменьшена с 99,1 мм2 до 65 мм2; высота с 11,5 мм до 9,5 мм; и ширина с 8,5 мм до 3,2 мм (в области резцовой части) с 8,9 мм до 4,8 мм (средняя часть) и от 9 мм до 5,7 мм (апикальная часть).
Защита потери костной ткани
За последние два десятилетия были проведены исследования по изучению различных протоколов, используемых для уменьшения или предотвращения потери объема костной ткани после удаления зубов. К ним относятся протоколы немедленной установки имплантата, процедуры увеличения мягких тканей, расположение имплантата с небным смещением в области лунки зуба, использование функции замены абатмента и несколько методов сохранения лунки зубов, таких как “немедленное восстановление зубочелюстной системы” или техника "мороженого", среди прочих. Все эти методы продемонстрировали чистый положительный эффект на восстановление морфологии альвеолярного отростка со стороны щеки; однако было обнаружено, что со временем негативные изменения в беззубом альвеолярном гребне и / или тканях, прилегающих к имплантату, не могут быть полностью предотвращены. К сожалению такая потеря твердых тканей может ограничить оптимальное размещение зубного имплантата(s) и препятствовать эстетическому общему результату протезирования из-за изменений в субкретических и критических зонах имплантации.
В современной клинической практике, по-видимому, наблюдается увеличение числа пациентов, которым требуется немедленная имплантация зубов, в первую очередь в эстетической зоне. Полностью не поврежденная стенка щечной кости толщиной более 1 мм и соответствующий фенотип толстой десны были отмечены в качестве основных анатомических требований, которые следует учитывать при планировании лечения и установке имплантата одномоментно. Было высказано предположение, что при наличии обоих вышеупомянутых состояний существует относительно низкий риск рецессии десны со стороны щеки и уменьшения ширины профиля мягких тканей в шейке имплантируемого протеза. Любые изменения мягких тканей биологически указывают на лежащие в основе негативные изменения (чистую потерю) альвеолярной кости. Следует соблюдать осторожность, поскольку эти состояния отсутствуют в большинстве клинических случаев. Измерения толщины стенки кости со стороны щеки показали, что 83% случаев пациенты имели толщину щечной кости менее 1 мм, в то время как 50% имели толщину менее 0,5 мм. Другие исследования показали, что в 87% случаев, представленных для осуществления лечения при помощи имплантатов во фронтальном отделе верхней челюсти, анатомическая толщина альвеолярного гребня со стороны щеки была менее 2 мм, что требовало проведения дополнительных процедур по увеличению объема косной ткани.
В попытке избежать горизонтальной и / или вертикальной резорбции альвеол сохранение корня зуба было впервые применено в концепции погружения корня, направленной на сохранение размеров альвеолярного гребня для изготовления полного протеза зубной дуги. Последующие описания данного метода установили окончательные показатели, с помощью которых измерялся успех, дополнительно отмечая эстетические результаты, которые возникали при удержания уровня мягких тканей. На основании данной концепции была описана техника, известная как “защита лунки”. Целью данной техники является поддержание связок косной ткани со стороны щеки, путем частичного удаления части корня зуба, что бы сохранить объем кости альвеолярного гребня на начальном уровне. Недавно была описана новая концепция частичной экстракционной терапии (PET), которая была расширена, чтобы стать обобщающим термином, используемым для обозначения всех процедур частичной экстракции, то есть защиты лунки, защиты при помощи пониика и терапии погружения корня. PET следует той же биологической основе, что и ранее описанный протокол защиты лунки, который остается наиболее часто используемым терапевтическим вмешательством из трех доступных процедур концепции лечения при помощи частичного удаления.
Сохранение лунки от удаленного зуба
Ретроспективная оценка 128 случаев применения техники защиты лунки в эстетической зоне и боковых участках полости рта показала, что приживаемость тканей составила 96,1%. Наиболее частыми отмеченными осложнениями были внутренние воздействия (обнажение сохраненного корня в периимплантной борозде), за которыми следовали внешние воздействия (происходящие на внешней поверхности десен без затрагивания тканей, окружающих имплантат ) сохраненного корневого щита.
В ответ на это, отмеченное осложнение, впоследствии были внесены изменения в оригинальную технику защиты лунки, так стоматологи-хирурги специально уменьшали высоту оставшейся после удаления зуба лунки, что бы она была по высоте равна уровню непосредственно прилегающему к ней части альвеолярного гребня, после чего врач препарировал оставшуюся часть корня в лунке со скосом в области коронковой стороны внутренней поверхности щитка, получая стружку из тканей дентина. Данная модификация была разработана для предотвращения обнажения внутренней поверхности щита и облегчения изготовления модифицированной временной протезной конструкции с с S-образным выступом по краю, для повышения максимального потенциала получаемого таким образом материала наполнителя из мягких тканей. Данная модификация описанной методики уменьшает возможное обнажение тканей щитка, как с внутренней, так и с внешней сторон в области лунки (в соответствии с текущими исследованиями автора HG и коллег, которое еще не опубликовано). Методика изображена на серии изображений (фото 4 - 10).
Фото 4. Демонстрация поперечных срезов КЛКТ перед операцией, видна очень тонкая стенка щечного корня.

Фото 5. Зуб 1.1. (1:1) перед проведением оперативного вмешательства. Был очевиден тонкий фенотип десны, склонный к разрушению при удалении зуба.

Фото 6. Показан начальный этап подготовки буккальной части корня, которая должна быть сохранена.

Фото 7. Окончательная подготовка с использованием протокола частичной экстракционной терапии (PET) с установкой имплантата в область зуба 1.1. Внутри сохраненной буккальной части корня была выполнено препарирование в форме буквы “S”.

Фото 8. Срез КЛКТ через 1 год после операции продемонстрировано сохранение щечной части корня, а также сохранение щечной пластинки кости. На поперечном срезе КЛКТ можно заметить артефакты в виде упрочнения рентгеновского луча при прохождении через усредненный объем волокон.

Фото 9. Вид зубного ряда с лицевой стороны через 1 год после проведения хирургического вмешательства на этапе динамического наблюдения.

Фото 10. Вид имплантата в области зуба 1.1. под 45 градусов, операция проведена с применением технологии частичной экстракционной терапии (PET). Обратите внимание на превосходное сохранение формы мягких тканей вокруг реставрации, отражающее поддержание опоры костной пластинки со стороны щеки.

В исследовании, опубликованном в 2017 году, представлено гистологическое исследование тканей человека, образец был получен через 5 лет после применения метода защиты лунки, результаты четко продемонстрировали постоянное существование щечной пластинки кости без какого-либо дефицита объема или морфологии (фото 11). Кроме того отчетливо продемонстрировано наличие интактной и здоровой периодонтальной связки зуба (PDL), а установленный имплантат продемонстрировал остеоинтеграцию на свето-микроскопическом уровне, степень контакта кости с имплантатом высокая- 76,2%. Не было выявлено никаких признаков резорбции со стороны корневого трансплантата. Клиническое исследование группы авторов заключалось в наблюдении за поддержанием оптимального состояния и питания костной пластинки со стороны щеки с наличием здоровой, интактной периодонтальной связки (PDL). Из проведенного исследования следует, что это питание обеспечивается сосудистыми структурами, находящимися в пространстве периодонтальной звязки (PDL), что подтверждает тезис авторов, о том, что сосудистая сеть в пространстве PDL является биологическим условием успеха метода защиты лунки.
Фото 11. Гистологический срез, демонстрирующий отсутствие воспаления (здоровые ткани) щечной кости, пучковой кости, периодонтальной связки (PDL), цемента, сохраненной части зуба (корневой оболочки) и имплантата. Сохраненная часть корня и щечная часть альвеолярной кости оказались неповрежденными без каких-либо признаков резорбции. Кислотный фуксин-толуидиновый синий 12х.

В недавно опубликованной литературе исследовалась стабильность объема альвеолярного гребня в области применения техники защиты лунки Объемный анализ был использован для измерения трехмерной стабильности альвеолярного отростка после немедленной установки имплантата с применением техники защитного покрытия лунки от удаленного зуба. Данные показали минимальные изменения в щечно-челюстных размерах, и был сделан вывод о том, что методика “защиты лунки” обеспечивает высокие эстетические результаты и эффективное сохранение контуров тканей лица.
Немедленные методы имплантации, непосредственно после удаления зуба, разработаны для минимизации потери объема
ткани, которая может быть значительной, продолжают использоваться врачами. Однако неясно, приводят ли эти протоколы к чистому уменьшению резорбции альвеолярной кости, которая происходит после операции. Тем не менее, используется несколько эффективных методов увеличения объема тканей в области удаленных зубов, все они были оценены в рандомизированных контролируемых исследованиях. Тем не менее, все еще неясно, могут ли эти подходы последовательно уменьшать горизонтальную и вертикальную резорбцию и можно ли рассматривать какой-либо из них в качестве основного метода увеличения объема костной ткани.
В рандомизированном контролируемом клиническом исследовании в 2011 году исследователи сравнили процедуру немедленной установки имплантата с костной пластикой и без нее. Семь из 74 установленных имплантатов отторглись, и этот относительно высокий показатель был также связан с возможным инфицированием трансплантатов.
Впоследствии отмечалось, что, когда немедленная установка имплантата проводилась в сочетании с сохранением защитной оболочки лунки и использованием замещения костного материала в промежутке краевого прилегания материала к лунке, то никаких инфекций отмечено не было. Сохранение щечной части корня зуба для установки зубного имплантата, по-видимому, не препятствует остеоинтеграции и не вызывает воспалительного процесса или резорбции кости, как ответной реакции Выводы, сделанные на основе этих исследований, предполагают, что сохранение щечной оболочки корневой структуры, включающей дентин, цемент, перидонтальнцю связку зуба (PDL) и и пучковую кость, приводит к повышению стабильности твердых и, следовательно, мягких тканей без увеличения частоты инфицирования имплантата. Был сделан вывод, что в дополнение к сохранению дентина, цемента, PDL и связующей кости, именно кровоснабжение, содержащееся в области периодонтальной связки (PDL), обеспечивает необходимые питательные вещества и напряжение кислорода для ингибирования резорбции связочной кости, тем самым сохраняя щечную альвеолярную кость неповрежденной.
Недавняя оценка имеющихся фактических данных о методе "защиты лунки" позволила оценить данные, относящиеся к результатам и осложнениям, связанным с использованием данного метода. Однако, в обоих обзорах, которые включали не только исследования на людях, но и на животных, а также отчеты о клинических случаев, были описаны осложнения после непреднамеренного сохранения фрагментов корня без ограничения последующего наблюдения; следовательно, не было продемонстрирована неоднородность накопленных данных. Ограниченность данных обзоров заключается в отсутствии долгосрочного наблюдения и неадекватно интерпретированные результаты в том виде, в каком они анализируются, что в конечном итоге приводит к включению в отчеты неоднородных данных.
Следует отметить, что оценка результатов применения техники “защиты лунки” в зоне установки имплантатов показала, что данный метод имеет кратковременные положительные эффекты, связанные с изменениями ширины и высоты щечной костной пластинки, изменением краевого уровня костной ткани после имплантации, эстетическими результатами, уменьшением потери костной массы на 76 %, изменениями ширины щечной кости, и более высоким уровнем эстетического восприятия розового цвета десны в области имплантата (фото 12 - 14).
Фото 12. Установка имплантата в области зуба № 4.2 после подготовки корня по протоколу частичной экстракционной терапии (PET), продемонстрирована способность идеально разместить имплантат в только что подготовленной лунке с частично удаленным корнем и сохранить целостности окружающих мягких тканей.

Фото 13. Анатомически правильный композитный заживляющий абатмент, изготовленный по индивидуальному заказу, сразу же прикрепляется к имплантату при его установке, чтобы обеспечить долговременную физическую поддержку тканей слизистой оболочки.

Фото 14. Окончательная реставрация на имплантате, установленном в области зуба 4.2. с применением техники частичной экстракционной терапии (PET), иллюстрирующая окончательный эстетический результат проведенного вмешательства при тонком фенотипе десны.

При проведении рандомизированных контролируемых исследований, после 6 месяцев наблюдения, было обнаружено значительно меньшее вертикальное и горизонтальное рассасывание щечной кости и уменьшение частоты возникновения рецессий слизистой оболочки средней части лица в группе с применением техники защиты лунки, по сравнению с группой, где была проведена только немедленная имплантация и установка временной коронки. Во втором исследовании, с периодом наблюдения длительностью в один год после установки имплантата, группа пациентов с ксенотрансплантатом, помещенным в качестве материала для подсадки костной ткани в область промежутка лунки от удаленного зуба, продемонстрировала аналогичные результаты.
Заключение
Поддержание объема щечной кости при восстановлении целостности зубного ряда с помощью имплантации остается сложной задачей, что подтверждается проведением многочисленных процедур увеличения костной ткани, которые исторически применялись всегда. Терапия частичной экстракции, или методика защиты лунки, представляется многообещающим методом, который предоставляет практикующему врачу-стоматологу единый протокол, благодаря которому могут быть сохранены контуры щечной пластинки кости и выше лежащих мягких тканей, сведены к минимуму возникающие в результате трехмерные изменения профиля альвеолярного отростка и достигнуты высоко-эстетичные результаты. Успех этого метода во многом обусловлен сохранением кровоснабжения внутри периодонтальной связки зуба (PDL), что свою очередь, способствует поддержанию твердых и мягких тканей, окружающих имплантат и повышает общий эстетический результат. Для дальнейшей апробации данного метода необходимы дополнительные исследования с участием более крупных исследовательских групп.
Авторы:
Edward D. Karateew, DDS
Rodrigo Neiva, DDS, MS
Snjezana Pohl, DDS, PhD
Richard Martin, DDS
Howard Gluckman, BDS, MChD, PhD






























































































































































0 комментариев