Сведение к минимуму атрофии альвеолярного отростка после удаления зуба имеет решающее значение для сохранения должного объема альвеолярного гребня и будущей установки имплантатов с последующей ортопедической реабилитацией. Такие методы, как костная пластика, широко используются, но, как правило, основное внимание уделяется поддержанию объема кости и в меньшей степени качеству кости. Для достижения улучшенного качества кости важно, чтобы остаточные частицы материала костного трансплантата были заменены новой живой костной тканью. В этой статье описывается обоснование и методика, демонстрирующая сохранение места постановки имплантата при помощи рассасывающихся костных каркасов, чтобы не только сохранить анатомию альвеолярной кости, но и улучшить качество кости для долгосрочной стабильности и успеха проводимой реабилитации с использованием имплантатов.
Методы минимизации атрофии альвеолярного отростка, такие как костная пластика сразу после удаления зуба, широко используются для сохранения размеров альвеолярного отростка в области будущей установки имплантатов и последующей ортопедической реабилитации пациентов. Однако данные процедуры были сосредоточены в основном на поддержании объема кости с ограниченным вниманием к качеству кости. На качество кости негативно влияют остаточные частицы материала костного трансплантата, которые не заменяются новой живой костью.
Цель данной статьи - описать обоснование использования и саму методику сохранения места имплантации рассасывающимися костными каркасами, чтобы совместить сохранение анатомии альвеолярной кости и обеспечение качества самой костной ткани.
Заживление лунки от удаленного зуба
Резорбция альвеолярной кости была объяснена атрофией при отсутсвии нагрузки, снижением кровоснабжения и локализованным воспалением. В среднем от 40% до 60% первоначальной высоты и ширины кости-это ожидаемая потеря ткани после удаления зуба, причем наибольшая убыль происходит в первые 2 года после вмешательства. Данный факт может отрицательно повлиять на объем кости, необходимый для будущей ортопедической реабилитации пациента. Исследования показали, что альвеолярный отросток в передней части верхней челюсти может уменьшиться в объеме на 23% в первые 6 месяцев после удаления зуба и еще на 11% в последующие 5 лет. В боковых отделах нижней челюсти резорбция происходит преимущественно в щечно-губном направлении, что приводит к миграции тканей альвеолярного гребня в сторону языка. Доказано, что скорость уменьшения остаточного альвеолярного гребня выше в дуге нижней челюсти (0,4 мм в год), чем в дуге верхней челюсти (0,1 мм в год). Таким образом, атрофия альвеолярного отростка может препятствовать оптимальному размещению имплантата и ставить под угрозу конечные эстетические и функциональные результаты.
После удаления зуба сгусток крови, заполняющий лунку постепенно замещается грануляционной тканью, которая образует каркас для формирующейся кости. Формирование сплетенной кости происходит в результате миграции клеток из соседних костных стенок. Сплетенная кость слабо минерализована с рыхлым трабекулярным рисунком, который позже перерастет в пластинчатую кость. Травматическое удаление зуба может привести к перелому окружающей кости, что ускоряет ремоделирование кости. Следовательно, когда стенки лунки либо повреждены, либо отсутствуют после удаления зуба, нарушается формирование сплетенной кости. Чтобы свести к минимуму резорбцию альвеолярного отростка, следует проводить осторожное и минимально травматичное удаление зуба.
Минимально травматичная процедура удаления зуба и сохранение лунки в месте будущей имплантации
Минимально травматичное удаление зуба начинается с отделения мягкотканного прикрепленного периодонтального аппарата от зуба. Чрезмерная инфильтрация анестетиков с сосудосуживающими средствами в место удаления зуба может отрицательно повлиять на образование тромба; таким образом, кровотечение в месте проведения процедуры следует поощрять, а не купировать. Элеватор должен следовать за длинной осью зуба вращательными движениями, предотвращая травму соседних зубов и альвеолы. Щипцы следует использовать только после достижения значительной подвижности зуба. После удаления зуба стенки лунки должны быть очищены кюретками, а грануляционная ткань должна быть полностью удалена. Кровотечение, если оно отсутствует, следует стимулировать из костного основания, чтобы вызвать образование стабильного кровяного сгустка.
Современные методы предотвращения резорбции области альвеолярного гребня включают использование частичных костных трансплантатов и/или барьерных мембран. Хотя использование материалов для трансплантации может привести к более положительным показателям измерения объема и сохранения тканей альвеолярного гребня, длительное время, необходимое для замены некоторых материалов зрелой, естественной костью, может быть невыгодным, поскольку остаточные частицы материала для костного трансплантата могут негативно повлиять на качество новой кости. Следовательно, выбор материалов, используемых для замены костной ткани должен основываться на следующих критериях: (1) быть доступным в неограниченном количестве; (2) быть биологически инертным (отсутствие иммунологической реакции); (3) способствовать реваскуляризации; (4) обладать остеокондуктивной способностью; и (5) иметь потенциал для того, что бы полностью преобразоваться в новую костную ткань.
Также была исследована важность применения барьерной мембраны в сочетании с использованием материала для костного трансплантата, поскольку это позволяет исключить повреждение мягких тканей в процессе формирования кости. Барьерные мембраны используются не только для предотвращения инвазии мягких тканей, но и для обеспечения герметичности материала костного трансплантата. Это уплотнение исключает инкапсуляцию мягкими тканями большинства коронковых слоев материала костного трансплантата, увеличивая тем самым эффект сохранения лунки для последующей имплантации.
Выбор материала для трансплантата и сочетание его с рассасывающимся костным каркасом
Неорганическая бычья кость обычно использовалась во время процедур по сохранению объема альвеолярного гребня. Это продукт природного происхождения, который сохраняет кристаллическую структуру, пористость и содержание карбонатов, аналогичные минералам костей человека, что способствует остеокондукции. Однако считается, что это медленно рассасывающийся материал из-за его высокого содержания минералов; поэтому большое количество неповрежденных частиц бычьей кости может оставаться в течение многих лет после его применения внутри человеческого организма. Было высказано предположение, что эти остаточные частицы материала трансплантата могут привести к осложнениям при имплантации зубов и неудаче лечения в целом. С другой стороны, заменители косной ткани человеческого происхождения имеют более низкое содержание минералов и плотность по сравнению с частицами костей крупного рогатого скота и при их использовании отмечается лишь ограниченное количество остаточных частиц спустя 4 месяца после их помещения в нужную зону, что, вероятно, связано с быстрым процессом их распада.
Появились успехи в создании каркасов на основе коллагена с минимальным содержанием минералов, которые могут служить альтернативой традиционным материалам для костного трансплантата. Этот полностью рассасывающийся костный каркас способствует формированию кости без ущерба для качества кости, обеспечивая естественную среду для клеточной миграции, пролиферации и созревания. Качество получаемой в результате кости максимально и сравнимо с натуральной альвеолярной костью, поскольку после 4-месячного периода заживления не остается остаточного материала или плотных минерализованных частиц костного трансплантата. Поскольку данный материал для замены костной ткани состоит в основном из косых волокон коллагена, то его можно использовать для восстановления интактной лунки после удаления зуба без барьерной мембраны или дополнительных швов, но следует запечатать рану специальным цианоакрилатным клеем.
Обзор техники и презентация клинического случая
Техника использования рассасывающегося костного каркаса начинается с минимально травматичной экзодонтии, за которой следует полная дегрануляция лунки от удаленного зуба.
Кровотечение из стенок лунки стимулируется с помощью кюреток. Проводят гидратацию рассасывающегося костного каркаса, состоящего из стерильного биосовместимого материала для костной пластики. За этим следует установка рассасывающегося каркаса в лунку без образования конденсата. Рассасывающийся каркас следует поместить на высоту прилегающих мягких тканей и запечатать быстро схватывающимся цианоакрилатным тканевым клеем. Период заживления составляет минимум 4 месяца до установки имплантата.
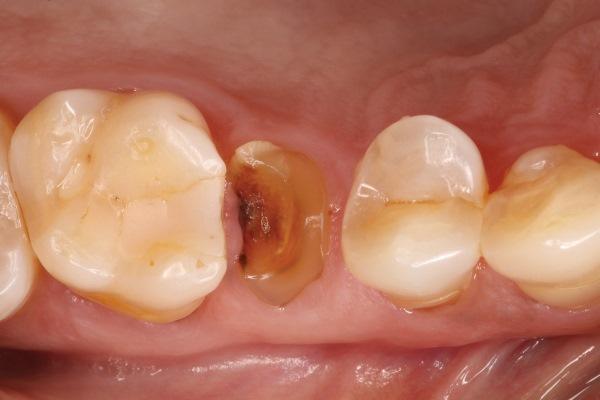
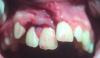
В представленном случае у 56-летнего пациента мужского пола был перелом коронки зуба № 2.5., который был признан безнадежным (фото 1). С пациентом были обсуждены варианты лечения, включая эндодонтическую терапию с последующим хирургическим удлинением коронки и принудительным прорезыванием зуба (экстракцией), чтобы обнажить здоровую структуру зуба для реконструкции целостности зубного ряда. Однако из-за небольшой длины остаточного корня этому варианту лечения был присвоен неблагоприятный прогноз. Таким образом, клиницист определил, что замена зуба зубным имплантатом будет наиболее консервативным, жизнеспособным и предсказуемым вариантом восстановления целостности зубного ряда, поскольку для изготовления трехкомпонентного не съемного моста потребовался бы значительный объем препарирования соседних зубов, а на вариант изготовления съемного протеза пациент не согласился.
Фото 1. Показан безнадежный второй премоляр верхней челюсти.
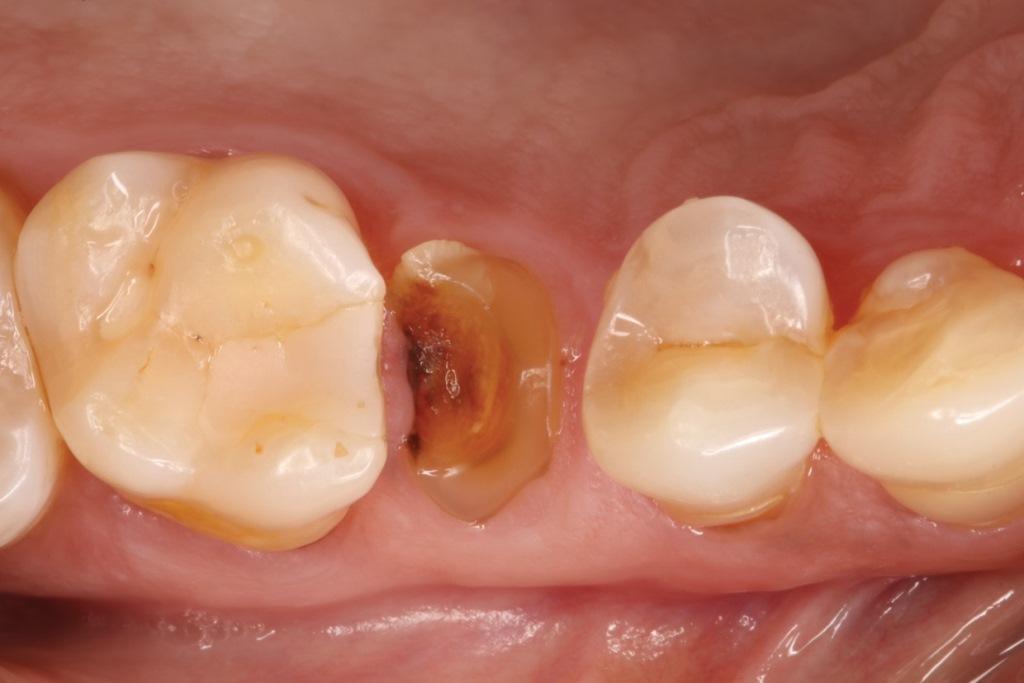
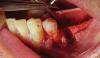
После введения местной анестезии путем инфильтрации 2% ксилокаина с адреналином в соотношении 1:100 000 был выполнен бороздчатый разрез как на щечной, так и на язычной сторонах зуба для защиты прилегающих мягких тканей во время удаления зуба. Периотомы использовались вдоль длинной оси зуба, чтобы обеспечить тщательное поднятие остаточного корня второго премоляра верхней челюсти. После удаления зуба лунку от удаленного зуба осмотрели и полностью дегранулировали с помощью кюреток. Для орошения участка использовали физиологический раствор и стимулировали кровотечение из стенок лунки (фото 2).
Фото 2. Для сохранения целостности стенок лунки и прилегающих мягких тканей была выполнена минимально травматичная процедура удаления зуба.
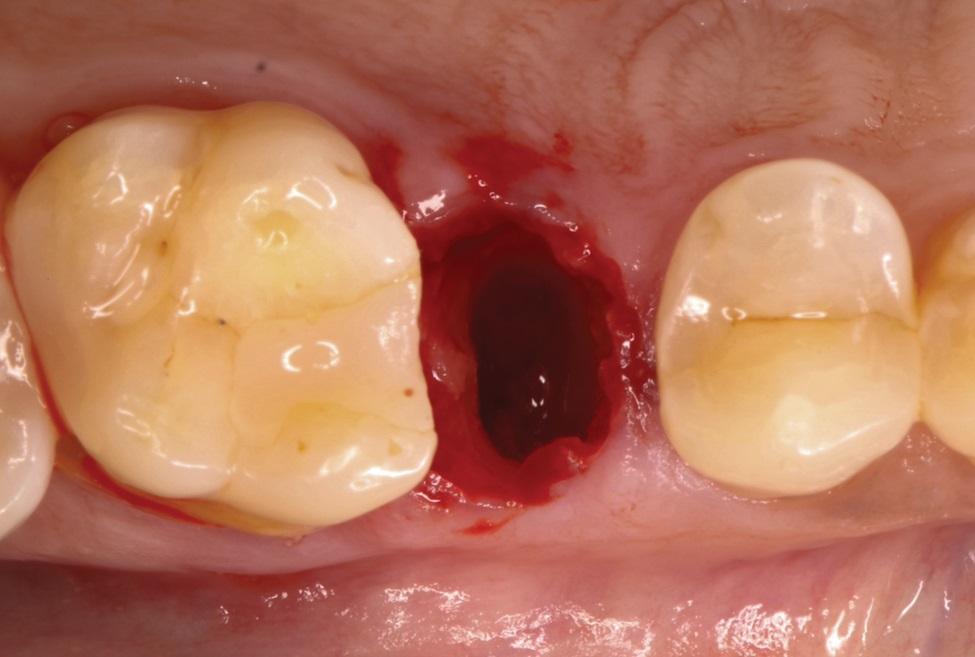
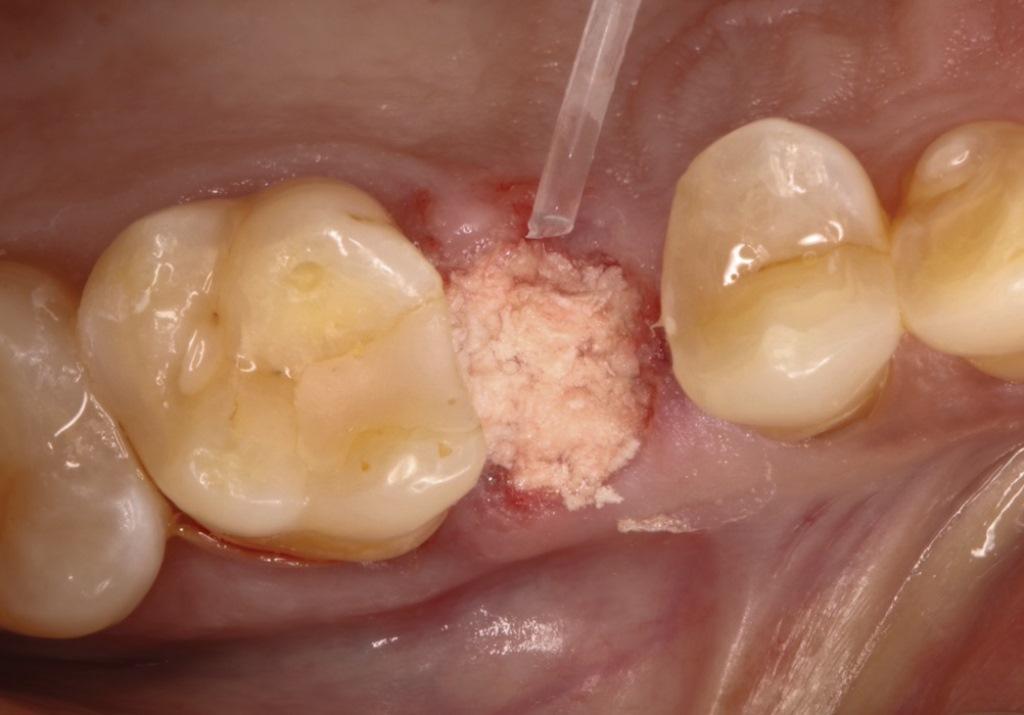
Рассасывающийся костный каркасный материал (фото 3) быстро гидратировали в стерильном физиологическом растворе и укладывали в область лунки от удаленного зуба при помощи пинцета для удержания ватных валиков. Материал припасовывался по уровню краевого прилегания мягких тканей, и любой избыток удалялся (фото 4). На область раны прикладывали смоченный ватный валик с давлением на 1 минуту, позволяя таким образом образоваться кровяному сгустку вокруг уложенного костного каркаса. Для герметизации коронковой части рассасывающегося костного каркаса использовали быстро схватывающуюся цианоакрилатную адгезивную повязку (фото 5).
Фото 3. Показан извлеченный остаток корня зуба и костный каркасный материал.
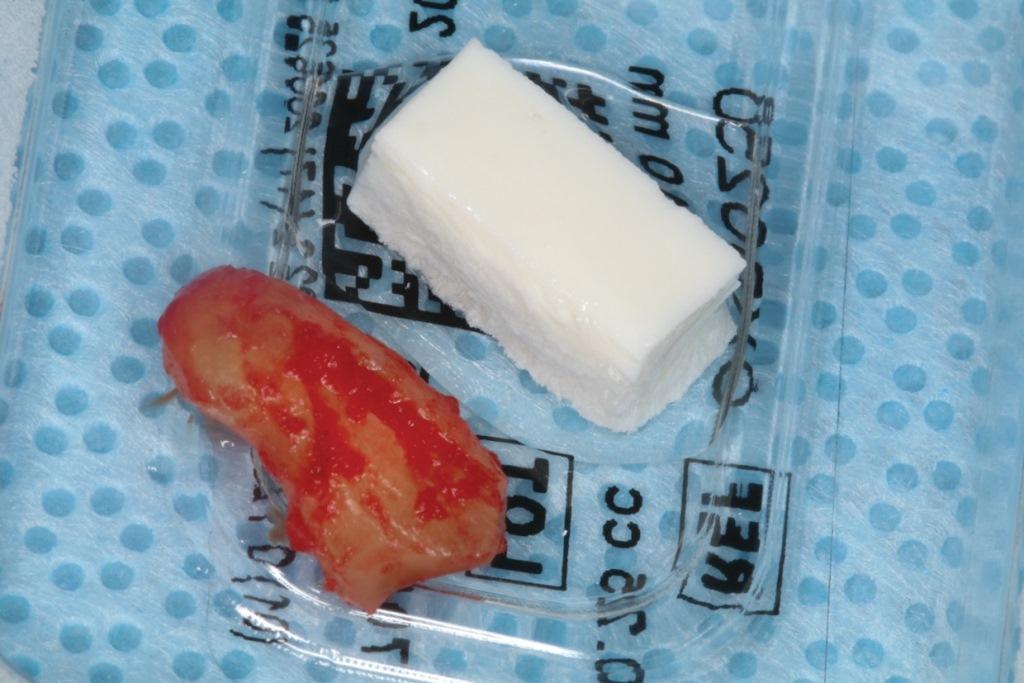
Фото 4. Рассасывающийся костный каркасный материал был помещен в область лунки от удаленного зуба и размещен на уровне высоты мягких тканей без образования конденсата.
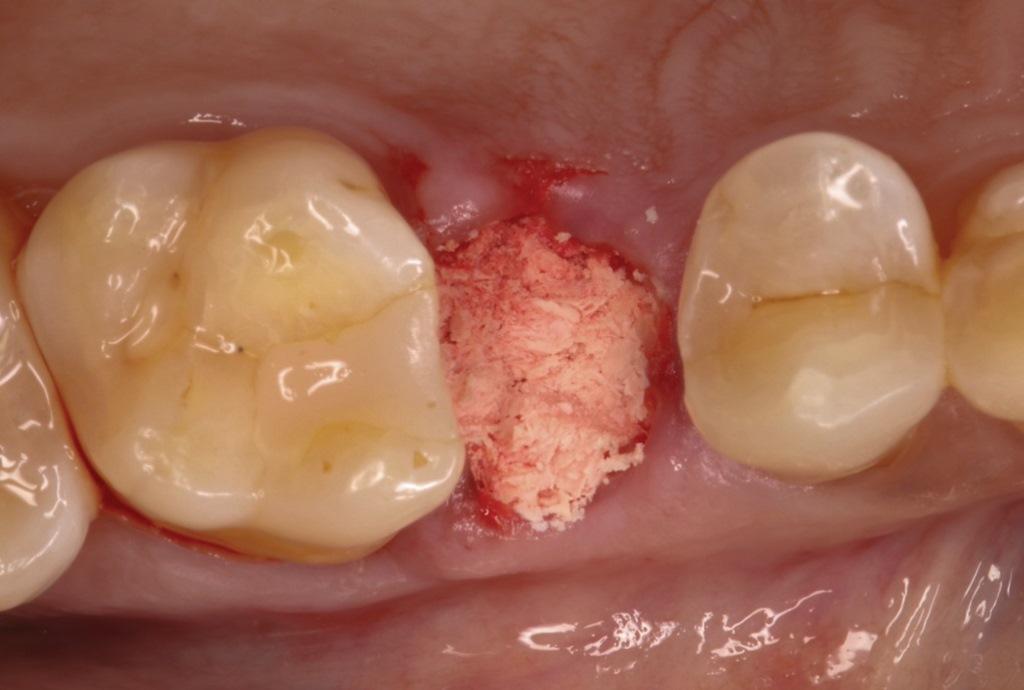
Фото 5. Рассасывающийся костный каркасный материал был запечатан быстро схватывающимся цианоакрилатным клеем.
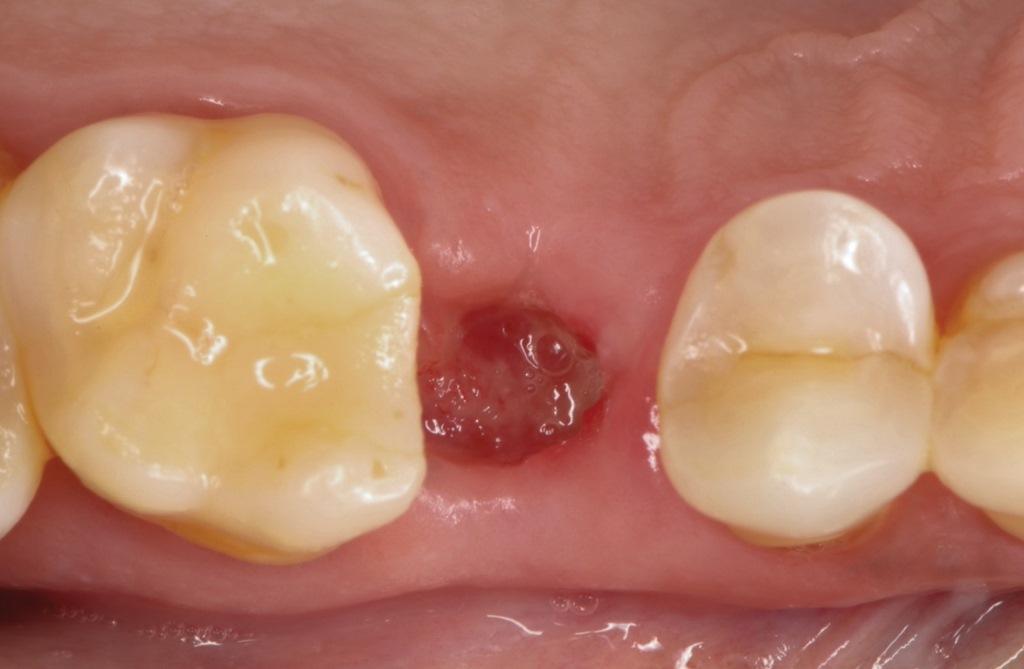
На очередном осмотре, спустя 2 недели после проведения процедуры по сохранению участка будущей имплантации, было выявлено адекватное заживление раны (фото 6). Пациент сообщил о минимальном дискомфорте или его отсутствии и сообщил, что слой цианоакрилата выпал через 10 дней, как и ожидалось, поскольку цианоакрилатный материал действует как повязка во время раннего заживления ран.
Фото 6. Через 14 дней защитная цианоакрилатная пломба выпала, и наблюдалось адекватное заживление раны и формирование стабильного кровяного сгустка. Грануляция мягких тканей по направлению к центру лунки была очевидна.
Пациент вернулся через 4 месяца для установки имплантата, наблюдалось полноценное заживление раны (фото 7). После введения местной анестезии путем инфильтрации 2% ксилокаина с адреналином в соотношении 1:100 000 был выполнен крестообразный разрез над беззубой областью, чтобы обеспечить подъем лоскута на всю толщину операционной зоны (фото 8).
Наблюдались адекватные размеры альвеолярной кости для установки имплантата (фото 9). Оптимальная плотность и качество костной ткани были подтверждены во время подготовки к остеотомии имплантата для непосредственной подготовки зоны имплпнтации. Был зафиксирован оптимальный уровень наклона имплантата (45 Нсм). Был установлен формирователь десны и лоскуты были соединены между собой рассасывающимися нитями 4-0 (фото 10).
Фото 7. Полноценное заживление раны спустя 4 месяца после операции.
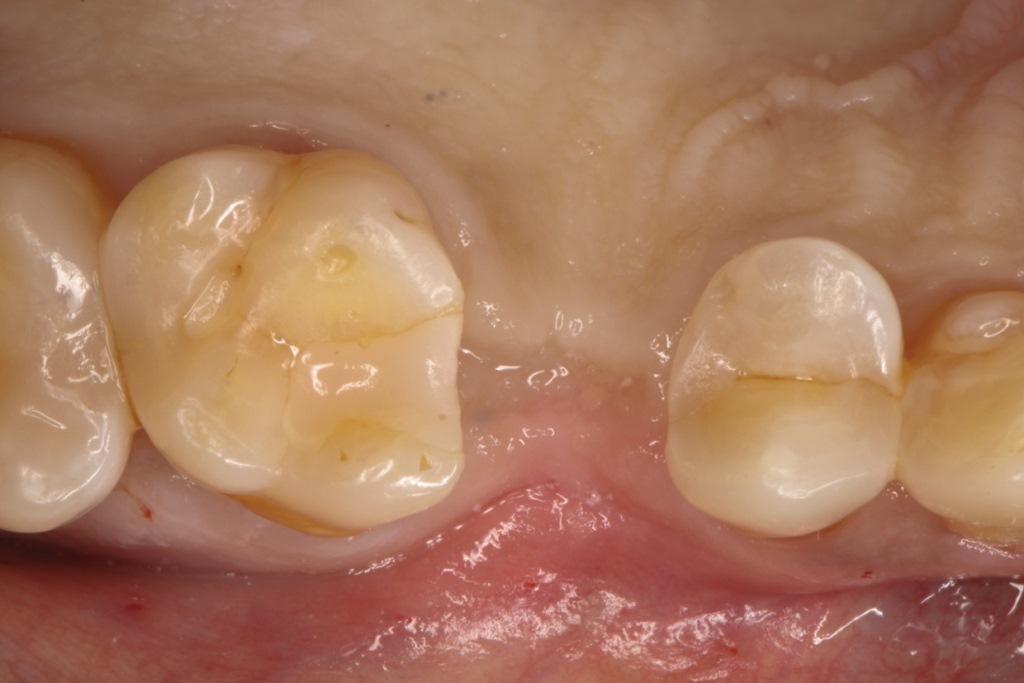
Фото 8. При поднятии лоскута во всю толщину были очевидны адекватные размеры альвеолярного отростка и оптимальное качество кости для установки имплантата.
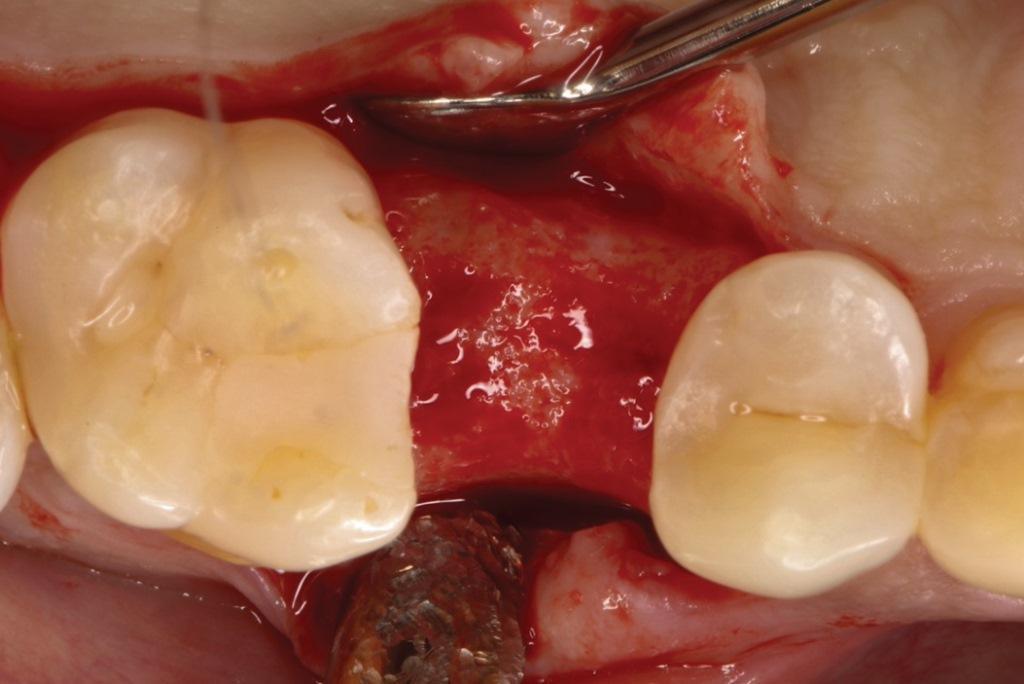
Фото 9. Были соблюдены адекватные размеры альвеолярной кости, а во время подготовительного этапа остеотомии перед установкой имплантата, была подтверждена оптимальная плотность и качество костной ткани.
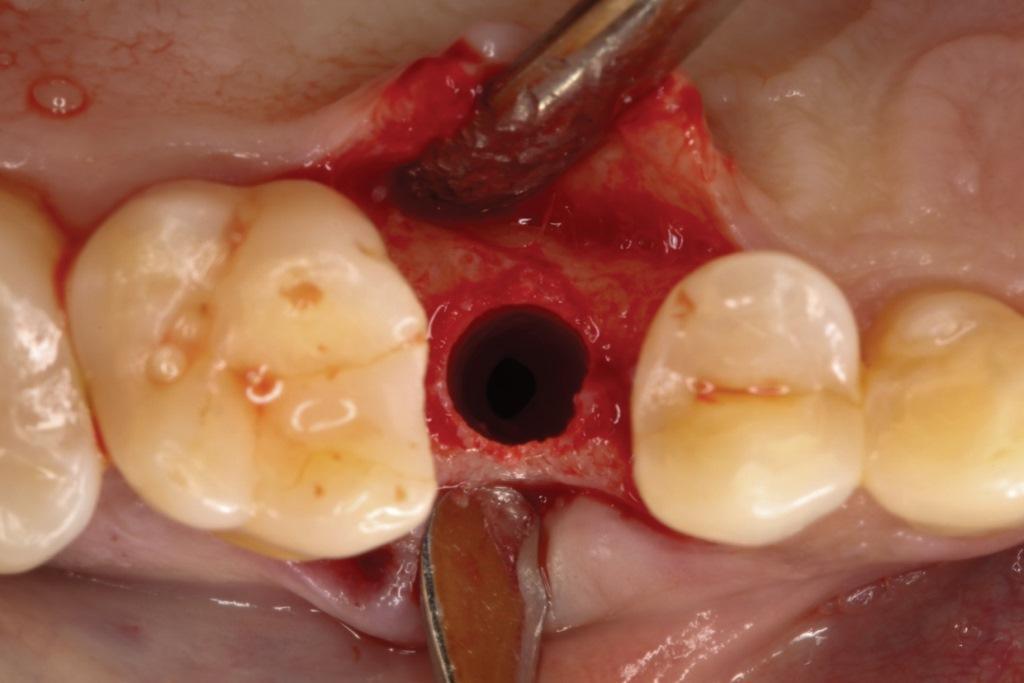
Фото 10. Установлен формирователь десны и лоскуты были ушиты рассасывающимися швами 4-0.
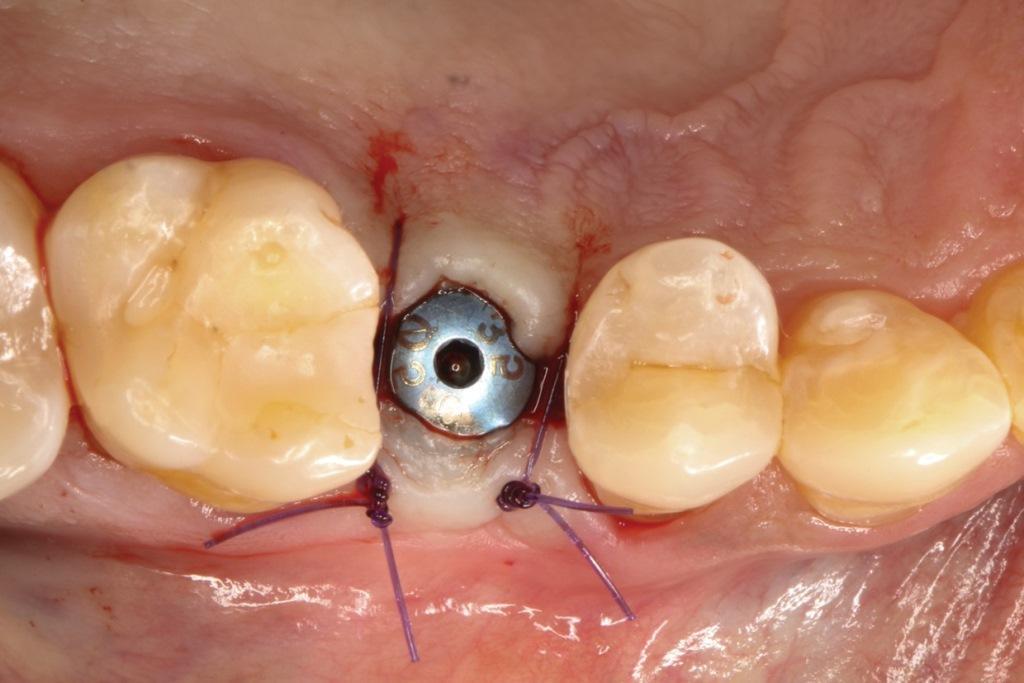
Окончательное внутриротовое сканирование и восстановительные процедуры были завершены 3 месяца спустя, и на момент написания этой статьи имплантат стоял в полости рта и полноценно функционировал в течение 36 месяцев.
Заключение
Сохранение тканей альвеолярного гребня оказалось эффективным методом предотвращения или минимизации атрофии альвеолярного отростка после удаления зуба. Однако клиницисты-стоматологи должны также учитывать важность качества самой костной ткани для долгосрочной стабильности и успеха восстановительного лечения при помощи имплантатов. Следовательно, важно использовать заменители кости, которые не только обеспечивают остеокондукцию, но и полностью усваиваются и замещаются новой костью. Необходимы контролируемые клинические испытания для дальнейшего изучения рассасывающихся костных каркасов не только для сохранения места в области проводимой имплантации, но и для процедур по увеличению объема альвеолярного отростка.
Авторы: Rodrigo Neiva, DDS, MS; Bruna T. Neiva, DDS, MS; and Gisele F. Neiva, DDS, MS
Сведение к минимуму атрофии альвеолярного отростка после удаления зуба имеет решающее значение для сохранения должного объема альвеолярного гребня и будущей установки имплантатов с последующей ортопедической реабилитацией. Такие методы, как костная пластика, широко используются, но, как правило, основное внимание уделяется поддержанию объема кости и в меньшей степени качеству кости. Для достижения улучшенного качества кости важно, чтобы остаточные частицы материала костного трансплантата были заменены новой живой костной тканью. В этой статье описывается обоснование и методика, демонстрирующая сохранение места постановки имплантата при помощи рассасывающихся костных каркасов, чтобы не только сохранить анатомию альвеолярной кости, но и улучшить качество кости для долгосрочной стабильности и успеха проводимой реабилитации с использованием имплантатов.

Методы минимизации атрофии альвеолярного отростка, такие как костная пластика сразу после удаления зуба, широко используются для сохранения размеров альвеолярного отростка в области будущей установки имплантатов и последующей ортопедической реабилитации пациентов. Однако данные процедуры были сосредоточены в основном на поддержании объема кости с ограниченным вниманием к качеству кости. На качество кости негативно влияют остаточные частицы материала костного трансплантата, которые не заменяются новой живой костью.
Цель данной статьи - описать обоснование использования и саму методику сохранения места имплантации рассасывающимися костными каркасами, чтобы совместить сохранение анатомии альвеолярной кости и обеспечение качества самой костной ткани.
Заживление лунки от удаленного зуба
Резорбция альвеолярной кости была объяснена атрофией при отсутсвии нагрузки, снижением кровоснабжения и локализованным воспалением. В среднем от 40% до 60% первоначальной высоты и ширины кости-это ожидаемая потеря ткани после удаления зуба, причем наибольшая убыль происходит в первые 2 года после вмешательства. Данный факт может отрицательно повлиять на объем кости, необходимый для будущей ортопедической реабилитации пациента. Исследования показали, что альвеолярный отросток в передней части верхней челюсти может уменьшиться в объеме на 23% в первые 6 месяцев после удаления зуба и еще на 11% в последующие 5 лет. В боковых отделах нижней челюсти резорбция происходит преимущественно в щечно-губном направлении, что приводит к миграции тканей альвеолярного гребня в сторону языка. Доказано, что скорость уменьшения остаточного альвеолярного гребня выше в дуге нижней челюсти (0,4 мм в год), чем в дуге верхней челюсти (0,1 мм в год). Таким образом, атрофия альвеолярного отростка может препятствовать оптимальному размещению имплантата и ставить под угрозу конечные эстетические и функциональные результаты.
После удаления зуба сгусток крови, заполняющий лунку постепенно замещается грануляционной тканью, которая образует каркас для формирующейся кости. Формирование сплетенной кости происходит в результате миграции клеток из соседних костных стенок. Сплетенная кость слабо минерализована с рыхлым трабекулярным рисунком, который позже перерастет в пластинчатую кость. Травматическое удаление зуба может привести к перелому окружающей кости, что ускоряет ремоделирование кости. Следовательно, когда стенки лунки либо повреждены, либо отсутствуют после удаления зуба, нарушается формирование сплетенной кости. Чтобы свести к минимуму резорбцию альвеолярного отростка, следует проводить осторожное и минимально травматичное удаление зуба.
Минимально травматичная процедура удаления зуба и сохранение лунки в месте будущей имплантации
Минимально травматичное удаление зуба начинается с отделения мягкотканного прикрепленного периодонтального аппарата от зуба. Чрезмерная инфильтрация анестетиков с сосудосуживающими средствами в место удаления зуба может отрицательно повлиять на образование тромба; таким образом, кровотечение в месте проведения процедуры следует поощрять, а не купировать. Элеватор должен следовать за длинной осью зуба вращательными движениями, предотвращая травму соседних зубов и альвеолы. Щипцы следует использовать только после достижения значительной подвижности зуба. После удаления зуба стенки лунки должны быть очищены кюретками, а грануляционная ткань должна быть полностью удалена. Кровотечение, если оно отсутствует, следует стимулировать из костного основания, чтобы вызвать образование стабильного кровяного сгустка.
Современные методы предотвращения резорбции области альвеолярного гребня включают использование частичных костных трансплантатов и/или барьерных мембран. Хотя использование материалов для трансплантации может привести к более положительным показателям измерения объема и сохранения тканей альвеолярного гребня, длительное время, необходимое для замены некоторых материалов зрелой, естественной костью, может быть невыгодным, поскольку остаточные частицы материала для костного трансплантата могут негативно повлиять на качество новой кости. Следовательно, выбор материалов, используемых для замены костной ткани должен основываться на следующих критериях: (1) быть доступным в неограниченном количестве; (2) быть биологически инертным (отсутствие иммунологической реакции); (3) способствовать реваскуляризации; (4) обладать остеокондуктивной способностью; и (5) иметь потенциал для того, что бы полностью преобразоваться в новую костную ткань.
Также была исследована важность применения барьерной мембраны в сочетании с использованием материала для костного трансплантата, поскольку это позволяет исключить повреждение мягких тканей в процессе формирования кости. Барьерные мембраны используются не только для предотвращения инвазии мягких тканей, но и для обеспечения герметичности материала костного трансплантата. Это уплотнение исключает инкапсуляцию мягкими тканями большинства коронковых слоев материала костного трансплантата, увеличивая тем самым эффект сохранения лунки для последующей имплантации.
Выбор материала для трансплантата и сочетание его с рассасывающимся костным каркасом
Неорганическая бычья кость обычно использовалась во время процедур по сохранению объема альвеолярного гребня. Это продукт природного происхождения, который сохраняет кристаллическую структуру, пористость и содержание карбонатов, аналогичные минералам костей человека, что способствует остеокондукции. Однако считается, что это медленно рассасывающийся материал из-за его высокого содержания минералов; поэтому большое количество неповрежденных частиц бычьей кости может оставаться в течение многих лет после его применения внутри человеческого организма. Было высказано предположение, что эти остаточные частицы материала трансплантата могут привести к осложнениям при имплантации зубов и неудаче лечения в целом. С другой стороны, заменители косной ткани человеческого происхождения имеют более низкое содержание минералов и плотность по сравнению с частицами костей крупного рогатого скота и при их использовании отмечается лишь ограниченное количество остаточных частиц спустя 4 месяца после их помещения в нужную зону, что, вероятно, связано с быстрым процессом их распада.
Появились успехи в создании каркасов на основе коллагена с минимальным содержанием минералов, которые могут служить альтернативой традиционным материалам для костного трансплантата. Этот полностью рассасывающийся костный каркас способствует формированию кости без ущерба для качества кости, обеспечивая естественную среду для клеточной миграции, пролиферации и созревания. Качество получаемой в результате кости максимально и сравнимо с натуральной альвеолярной костью, поскольку после 4-месячного периода заживления не остается остаточного материала или плотных минерализованных частиц костного трансплантата. Поскольку данный материал для замены костной ткани состоит в основном из косых волокон коллагена, то его можно использовать для восстановления интактной лунки после удаления зуба без барьерной мембраны или дополнительных швов, но следует запечатать рану специальным цианоакрилатным клеем.
Обзор техники и презентация клинического случая
Техника использования рассасывающегося костного каркаса начинается с минимально травматичной экзодонтии, за которой следует полная дегрануляция лунки от удаленного зуба.
Кровотечение из стенок лунки стимулируется с помощью кюреток. Проводят гидратацию рассасывающегося костного каркаса, состоящего из стерильного биосовместимого материала для костной пластики. За этим следует установка рассасывающегося каркаса в лунку без образования конденсата. Рассасывающийся каркас следует поместить на высоту прилегающих мягких тканей и запечатать быстро схватывающимся цианоакрилатным тканевым клеем. Период заживления составляет минимум 4 месяца до установки имплантата.
В представленном случае у 56-летнего пациента мужского пола был перелом коронки зуба № 2.5., который был признан безнадежным (фото 1). С пациентом были обсуждены варианты лечения, включая эндодонтическую терапию с последующим хирургическим удлинением коронки и принудительным прорезыванием зуба (экстракцией), чтобы обнажить здоровую структуру зуба для реконструкции целостности зубного ряда. Однако из-за небольшой длины остаточного корня этому варианту лечения был присвоен неблагоприятный прогноз. Таким образом, клиницист определил, что замена зуба зубным имплантатом будет наиболее консервативным, жизнеспособным и предсказуемым вариантом восстановления целостности зубного ряда, поскольку для изготовления трехкомпонентного не съемного моста потребовался бы значительный объем препарирования соседних зубов, а на вариант изготовления съемного протеза пациент не согласился.
Фото 1. Показан безнадежный второй премоляр верхней челюсти.

После введения местной анестезии путем инфильтрации 2% ксилокаина с адреналином в соотношении 1:100 000 был выполнен бороздчатый разрез как на щечной, так и на язычной сторонах зуба для защиты прилегающих мягких тканей во время удаления зуба. Периотомы использовались вдоль длинной оси зуба, чтобы обеспечить тщательное поднятие остаточного корня второго премоляра верхней челюсти. После удаления зуба лунку от удаленного зуба осмотрели и полностью дегранулировали с помощью кюреток. Для орошения участка использовали физиологический раствор и стимулировали кровотечение из стенок лунки (фото 2).
Фото 2. Для сохранения целостности стенок лунки и прилегающих мягких тканей была выполнена минимально травматичная процедура удаления зуба.

Рассасывающийся костный каркасный материал (фото 3) быстро гидратировали в стерильном физиологическом растворе и укладывали в область лунки от удаленного зуба при помощи пинцета для удержания ватных валиков. Материал припасовывался по уровню краевого прилегания мягких тканей, и любой избыток удалялся (фото 4). На область раны прикладывали смоченный ватный валик с давлением на 1 минуту, позволяя таким образом образоваться кровяному сгустку вокруг уложенного костного каркаса. Для герметизации коронковой части рассасывающегося костного каркаса использовали быстро схватывающуюся цианоакрилатную адгезивную повязку (фото 5).
Фото 3. Показан извлеченный остаток корня зуба и костный каркасный материал.

Фото 4. Рассасывающийся костный каркасный материал был помещен в область лунки от удаленного зуба и размещен на уровне высоты мягких тканей без образования конденсата.

Фото 5. Рассасывающийся костный каркасный материал был запечатан быстро схватывающимся цианоакрилатным клеем.

На очередном осмотре, спустя 2 недели после проведения процедуры по сохранению участка будущей имплантации, было выявлено адекватное заживление раны (фото 6). Пациент сообщил о минимальном дискомфорте или его отсутствии и сообщил, что слой цианоакрилата выпал через 10 дней, как и ожидалось, поскольку цианоакрилатный материал действует как повязка во время раннего заживления ран.
Фото 6. Через 14 дней защитная цианоакрилатная пломба выпала, и наблюдалось адекватное заживление раны и формирование стабильного кровяного сгустка. Грануляция мягких тканей по направлению к центру лунки была очевидна.

Пациент вернулся через 4 месяца для установки имплантата, наблюдалось полноценное заживление раны (фото 7). После введения местной анестезии путем инфильтрации 2% ксилокаина с адреналином в соотношении 1:100 000 был выполнен крестообразный разрез над беззубой областью, чтобы обеспечить подъем лоскута на всю толщину операционной зоны (фото 8).
Наблюдались адекватные размеры альвеолярной кости для установки имплантата (фото 9). Оптимальная плотность и качество костной ткани были подтверждены во время подготовки к остеотомии имплантата для непосредственной подготовки зоны имплпнтации. Был зафиксирован оптимальный уровень наклона имплантата (45 Нсм). Был установлен формирователь десны и лоскуты были соединены между собой рассасывающимися нитями 4-0 (фото 10).
Фото 7. Полноценное заживление раны спустя 4 месяца после операции.

Фото 8. При поднятии лоскута во всю толщину были очевидны адекватные размеры альвеолярного отростка и оптимальное качество кости для установки имплантата.

Фото 9. Были соблюдены адекватные размеры альвеолярной кости, а во время подготовительного этапа остеотомии перед установкой имплантата, была подтверждена оптимальная плотность и качество костной ткани.

Фото 10. Установлен формирователь десны и лоскуты были ушиты рассасывающимися швами 4-0.

Окончательное внутриротовое сканирование и восстановительные процедуры были завершены 3 месяца спустя, и на момент написания этой статьи имплантат стоял в полости рта и полноценно функционировал в течение 36 месяцев.
Заключение
Сохранение тканей альвеолярного гребня оказалось эффективным методом предотвращения или минимизации атрофии альвеолярного отростка после удаления зуба. Однако клиницисты-стоматологи должны также учитывать важность качества самой костной ткани для долгосрочной стабильности и успеха восстановительного лечения при помощи имплантатов. Следовательно, важно использовать заменители кости, которые не только обеспечивают остеокондукцию, но и полностью усваиваются и замещаются новой костью. Необходимы контролируемые клинические испытания для дальнейшего изучения рассасывающихся костных каркасов не только для сохранения места в области проводимой имплантации, но и для процедур по увеличению объема альвеолярного отростка.
Авторы: Rodrigo Neiva, DDS, MS; Bruna T. Neiva, DDS, MS; and Gisele F. Neiva, DDS, MS































































































































































0 комментариев