Онтогенетически формирование альвеолярной кости тесно связано с процессом прорезывания зубов: агенезия зуба или анкилоз могут привести к отсутствию или снижению темпов роста альвеолярного отростка челюсти; и, наоборот, потеря зуба провоцирует процесс ремоделирования ткани – этапа заживления раны, который инициирует резорбцию кости, в особенности костной пластинки щечной стенки лунки. Костная стенка лунки в основном васкуляризирована за счет периодонтальной мембраны зуба. Таким образом, именно эта часть альвеолярной кости наиболее чувствительна к каким-либо изменениям после экстракции, причем до такой степени, что щечная стенка из-за недостаточного кровоснабжения может полностью резорбироваться. Возможность резорбции костной стенки до 50% ее ширины, или 3,8 мм в абсолютных числах, известна из раннее описанных клинических случаев. Потеря высоты костной ткани колеблется от 2 мм до 4 мм, но в среднем составляет все же 1,24 мм. Однако следует отметить, что процесс резорбции достаточно вариабельный и не является полностью предсказуемым, хотя известно, что по его причине теряется 0,5-1% от общего объема альвеолярного гребня. Более высокую степень резорбции можно ожидать при формировании лоскута, тонком биотипе мягких тканей и рельефной форме корней, особенно в области фронтальных зубов. Немедленная имплантация не всегда может предотвратить резорбцию альвеолярного гребня.
Клинические понятия, процедуры и показания
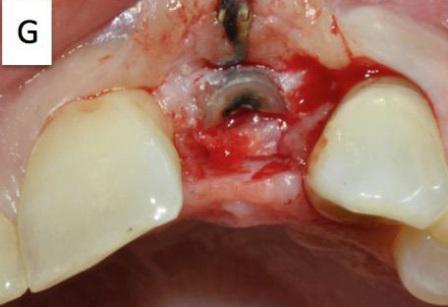
С помощью техники погружения корня (RST) можно обеспечить подслизистую ретенцию его фрагмента, которая в свою очередь помогает предупредить резорбцию костной ткани. Данный подход предусматривает сохранение и стабилизацию корональной и щечной стенок альвеолы и сохранение периодонтальной мембраны путем ретенции коронального фрагмента зуба (так называемого формирования "щита стенки альвеолы" – "socket shield") с необходимым уровнем кровоснабжения. Для того чтобы избежать осложнений, особое внимание должно быть уделено стабилизации раны, а именно фиксации сгустка не только перекрестным швом, но и путем размещения коллагенового конуса (губки) с адаптированной (интегрированной) коллагеновой мембраной (по типу Parasorb Sombrero, Resorba, Nurnberg, Germany) в область лунки зуба. В зависимости от индивидуального плана лечения, можно оставить зафиксированную губку с мембраной на период от двух до шести месяцев, чтобы обеспечить условия для формирования новой кости, и только после этого можно провести имплантацию или же оставить данную область без каких-либо вмешательств. Таким образом, показаниями для данной процедуры является использование отстроченного протокола имплантации, оптимизированного метода поддержки промежуточных частей мостовидных протезов или же улучшение условий для фиксации съемных протезов. Общие противопоказания аналогичны таковым для всех хирургических процедур полости рта: прием бисфосфонатных лекарств, иммуносупрессия, лучевая терапия, прием антикоагулянтов. Местные противопоказания включают отсутствие вестибулярной костной пластинки альвеолы вследствие вертикальных переломов корней или пародонтита. Пошаговая иллюстрация метода на модели с имитацией экстракции и использованием протокола сохранения фрагментов 43 зуба представлена на фото 1.
Фото 1. Пошаговая иллюстрация процедуры на модели (Frasaco GmbH, Тетнанг, Германия).
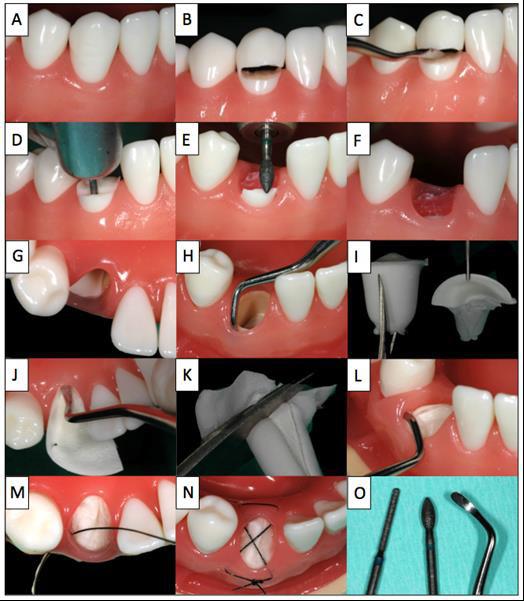
Сначала проблемный зуб фрагментируют выше уровня десен (В) и коронарный фрагмент аккуратно отделяют и удаляют с помощью подходящего инструментария (C). Затем, корень разделяют вертикально на две части в соотношении 1: 3 и 2: 3 (D). Чем меньше объем сохраненного буккального фрагмента корня и чем больше размер язычной части, которую планируется удалить, тем лучше для предупреждения возможных потерь мягких и твердых тканей. Высоту щечного «щита» альвеолы уменьшают до уровня кости (E, F), а в тканях десны, покрывающих оставшийся щечный фрагмент корня, делают туннель на глубину 2 мм (H), чтобы создать место для установки коллагенового конуса (I, L) в область лунки и коллагеновой мембраны под слизистую оболочку с вестибулярной стороны. В конце коллагеновую губку фиксируют с помощью перекрестного шва (M, N). Для данного вмешательства необходимы следующие инструменты: периотом, экскаватор Блэка, десневые ножницы, иглодержатель и хирургические щипцы, а также алмазный бор (О). После процедуры пациенту необходимо было полоскать рот 0,2% раствором хлоргексидина два-три раза в день в течение одной минуты на протяжении как минимум десяти дней. В течение этого времени необходимо избегать механической очистки полости рта в области фрагментированного корня, и только после удаления швов можно возобновить привычный протокол гигиены с помощью щетки. Противовоспалительные препараты (например, Мефенацид 500 мг) назначают при необходимости. Антибиотики, как правило, не назначают (за исключением системных заболеваний, или чтобы прикрыть какую-то сопутствующую патологию). Каждый пациент был проинформирован в устной и письменной формах о протоколе лечения и используемых материалах, а также о возможных до- и послеоперационных рисках, после чего каждый из них подписал письменное согласие на использование данных и фотографий с целью презентации клинических случаев.
Клинический случай 1
Анамнез: 60-летняя женщина, некурящая, общее состояние здоровья – хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: в первом квадранте – несъемный металлокерамический мостовидный протез 13/12/11 зубов, консольный протез на месте 14/15/16 зубов с опорой на имплантат, диастема между 14 и 13 зубами.
Рентгенологические параметры: область рентгенпрозрачности у края коронки 13 зуба. Ось внутрикорневой вкладки не соответствует оси корня, признаки апикального остеолизиса на верхушке корня.
Диагноз: вторичный кариес корня 13 зуба в области дистального края коронки с подозрением на перфорацию корня, апикальный периодонтит.
Прогноз: лечение корня 13 зуба признано нецелесообразным.
План лечения: Разрез мостовидной конструкции дистальнее абатмента 12 зуба, частичная экстракция корня 13 зуба, предотвращение резорбции альвеолярного гребня с использованием техники формирования щита альвеолярной стенки, отстроченная имплантация в области 13 зуба (Nobel Biocare Replace). Лечение проиллюстрировано на фото 2.
Фото 2. Клинический случай 1
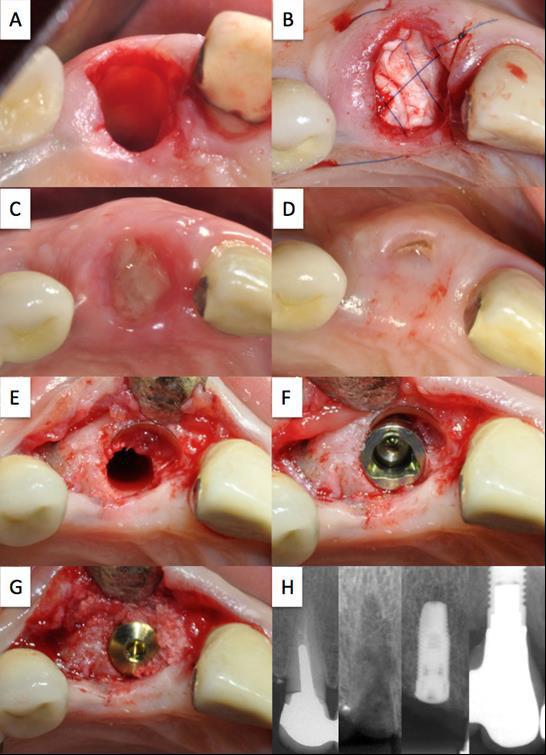
Состояние после экстракции с сохранением укороченной и уменьшенной части корня (A); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован с помощью перекрестного шва (B); вид после удаления швов на 10 день (С); небольшая перфорация слизистой оболочки буккальным фрагментом корня (D); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (E); установка имплантата с небольшим небным наклоном, пространство между имплантатом и корневым щитом вестибулярной стенки заполнено материалом Bio-oss (G); предоперационный контрольный рентгеновский снимок; сохраненный вестибулярный фрагмент корня (фаза заживления); результаты рентгенографии после установки имплантата и после фиксации коронки с помощью винтового соединения (H).
Клинический случай 2
Анамнез: 28-летняя женщина, курящая, общее состояние здоровья – хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Стоматологический анамнез: при падении на школьной площадке в детском возрасте в области корня 11 зуба сформировалась область некроза. Несмотря на проведенную апикоэктомию, очаг остеолизиса на верхушке корня так полностью и не зажил.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: изменение цвета коронки эндодонтически пролеченного 11 зуба. Рентгенологические параметры: Область рентгенопрозрачности в области верхушки корня 11 зуба.
Диагноз: верхушечный периодонтит 11 зуба, минимальный объем резидуального дентина, изменение цвета коронки.
Прогноз: лечение корня 13 зуба признано нецелесообразным.
План лечения: Частичная экстракция 11 зуба (A), использование подхода формирования щита альвеолярной лунки с целью профилактики резорбции альвеолярного гребня (B, C, D), отсроченная имплантация (G) (Nobel Biocare Replace).
Лечение проиллюстрировано на фото 3.
Фото 3. Клинический случай 2
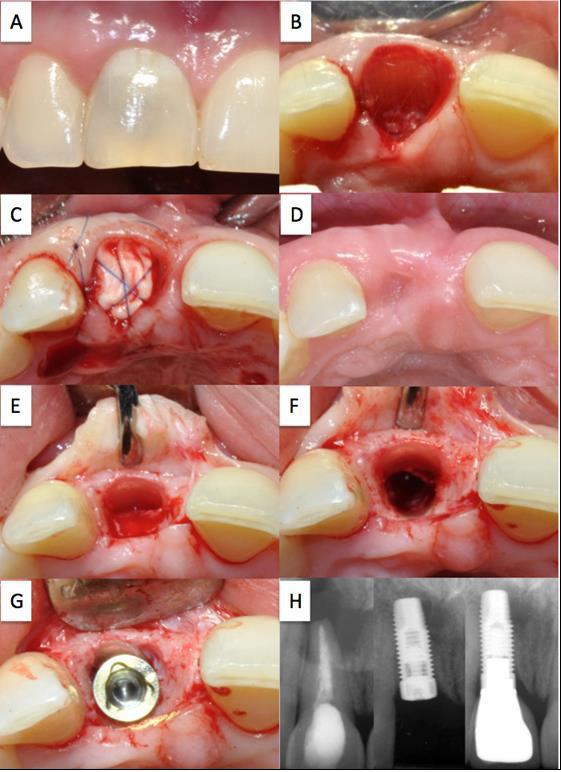
Изменение цвета коронки эндодонтически пролеченного 11 зуба (A); состояние после экстракции с сохранением укороченной и уменьшенной части корня (B); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован перекрестным швом (С); вид после удаления швов на 30 день (D); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (E); вид после подготовки имплантационного ложа (F); установка имплантата с оптимальным небным наклоном (G); контрольный передоперационный рентген-снимок (слева), снимок после установки имплантата (посредине), коронка зафиксирована с помощью винтового соединения (H).
Клинический случай 3
Анамнез: 28-летняя женщина, некурящая, общее состоянии здоровья - хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Стоматологический анамнез: вследствие ортодонтического лечения, проведенного в юности, сформировались области некротического поражения 13, 22 и 23 зубов. Проводилось эндодонтическое лечение 22 зуба, обнаружено изменение цвета коронки данного зуба. В 1995 проведена апикоэктомия 22 зуба с последующим ретроградным пломбированием канала.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: эндодонтическое лечение 13, 22 и 23 зубов. Дисколорит коронки 22 зуба.
Рентгенологические параметры: область периапикального просветления 22 зуба.
Диагноз: верхушечный периодонтит 22 зуба, минимальный объем резидуального дентина, изменение цвета коронки.
Прогноз: лечение корня 22 зуба признано нецелесообразным.
План лечения: частичная экстракция 22 зуба (A), использование подхода формирования щита альвеолярной лунки с целью профилактики резорбции альвеолярного гребня (B, C, D), отсроченная имплантация (G) (Nobel Biocare Replace). Лечение проиллюстрировано на фото 4.
Фото 4. Клинический случай 3
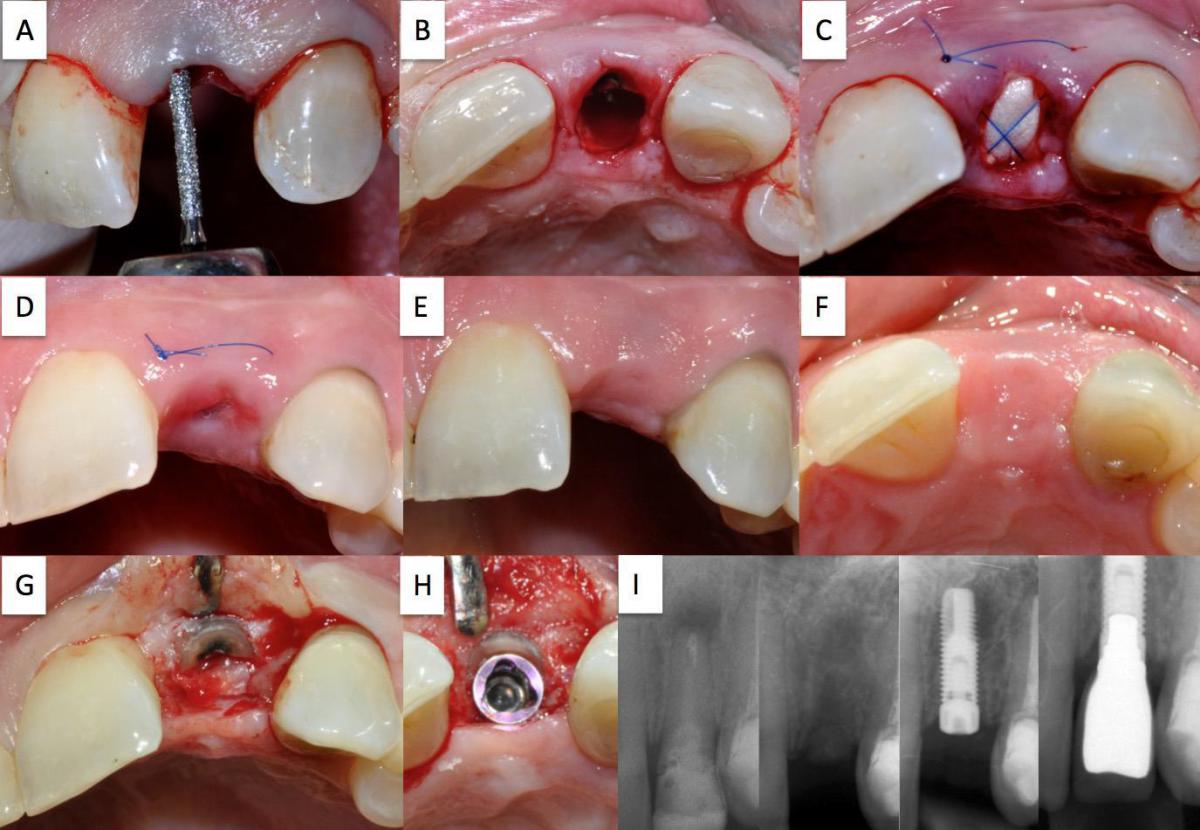
Деэпителизация краев раны с помощью алмазного полира (A); состояние после экстракции с сохранением укороченной и уменьшенной части корня (B); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован с помощью перекрестного шва (С); вид после удаления швов на 10 день (D); состояние тканей на 30 день (вестибулярный вид) (Е); состояние тканей на 30 день – интактный контур мягких тканей щечной стороны (вид с окклюзионной поверхности) (F); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (G); установка имплантата с оптимальным небным наклоном (H); контрольный предоперационный рентген-снимок; снимок с сохраненным вестибулярным фрагментом корня (фаза заживления); результаты рентгенографии после установки имплантата и после фиксации коронки с помощью винтового соединения (I).
Обсуждение
Кроме того, что атрофия альвеолярного гребня после удаления зуба компрометирует внешний эстетичный вид, она еще и ограничивает возможности последующих этапов протезирования или имплантации. За несколько последних лет было опубликовано результаты сразу нескольких исследований, направленных на сохранение альвеолярной лунки после удаления зуба. Придерживаясь девиза «удалил – установил что-то взамен», исследования, в общем, изучали результаты заполнения свежих лунок разными заменителями костной ткани с последующим покрытием их разного типа мембранами.
Главное, чтобы метод, обеспечивающий предупреждение резорбции альвеолярного гребня, был экономически обоснованным и минимально инвазивным. Тем не менее, среди предложенных модификаций и подходов не все соответствовали данным критериям. Кроме того, полностью сохранить первичный объем альвеолярного гребня после удаления зуба так и не удалось даже с использованием самых современных методов. Таким образом, поиск наиболее оптимизированного подхода, обеспечивающего предсказуемые результаты, остается актуальной задачей для дальнейших исследований.
Известно, что в течение некоторого времени для сохранения альвеолярного гребня преднамеренно оставляли в лунке фрагменты корня, которые покрывали тканями слизистой. Данные исследования доказали, что остаточные фрагменты корня, отделенные от коронковой части, помогают не только сохранить адекватный объем костной ткани, но также инициируют вертикальной рост кости в коронарном направлении. Таким образом, целенаправленная ретенция фрагментов корня остается единственным подходом, обеспечивающим полное сохранение первичного объема альвеолярного гребня. Три наглядных клинических случая, которые представлены в данной статье, служат доказательствами эффективности методики предупреждения резорбции костной ткани в условиях субэпителиального сохранения части корня. Поскольку использовался отстроченный протокол имплантации, авторы удаляли лишь оральную часть корня, при этом оставляя в лунке вестибулярный фрагмент, который по своим размерам должен соответствовать минимальным размерам стенки лунки. Учитывая, что щечная стенка лунки является очень тонкой и, следовательно, подвергается высокому риску резорбции, цель такого подхода заключалась в сохранении максимального количества кости в месте имплантации, особенно с вестибулярной стороны. Язычные стенки лунки более толстые, и, соответственно, менее склонны к атрофии. Кроме того, тонкие анатомические структуры, такие как кровеносные сосуды и нервы, в превалирующем своем количестве находятся с язычной стороны в области боковых зубов нижней челюсти, так что использование техники формирования щита стенки лунки с язычной стороны было бы слишком рискованным вмешательством. В представленных выше случаях повторный хирургический доступ осуществлялся с малоинвазивным формированием лоскута в процессе имплантации. Для профилактики всевозможных нарушений кровоснабжения вестибулярной кости послабляющие разрезы были сведены к минимуму. Полное сохранение щечной стенки пластинчатой кости было достигнуто во всех трех случаях. При уменьшении толщины вестибулярного фрагмента корня до 1 мм, а коронарно-апикальной его высоты до одной трети общей длины корня, можно создать максимально подходящее ложе для установки дентального имплантата с минимизацией площади интерфейса дентин-имплантат, поскольку взаимодействие последних еще не является достаточно изученным. Тем не менее, в данных клинических случаях не проводили точное измерение параметров корневого фрагмента, так как это не было основной целью наших исследований.
Так, клинические результаты демонстрируют, что представленная методика формирования вестибулярного щита стенки альвеолы полностью оправдывает возложенные на нее ожидания с точки зрения предупреждения резорбции альвеолярного гребня с минимальным использованием дополнительных материалов (коллагеновая губка (конус) и коллагеновая мембрана). Скорее всего, можно обойтись и без использования дополнительных материалов, но достаточного количества исследований в этом направлении пока еще нет.
Но следует подчеркнуть, что техника частичного удаления корня является крайне чувствительной к погрешностям и связана с риском смещения щечного фрагмента корня или, что еще хуже, повреждением вестибулярной пластинчатой кости. После экстракции нужно уменьшить высоту оставшейся части корня, чтобы предотвратить перфорацию слизистой над областью экстракции в период заживления. Если же даже после проведения профилактических мероприятий возникают какие-либо осложнения, то дальнейшую редукцию высоты фрагмента корня, как и расширение краев раны, можно проводить и во время повторных визитов. Толщина щечного щита альвеолярной лунки не должна превышать 1 мм. Оставшееся пространство во время повторного доступа перед имплантацией должно быть максимально заполнено костью при минимальном количестве тканей дентина. Другими словами, нужно попытаться достичь условий, при которых имплантат будет максимально окружен костью со всех сторон, поскольку, согласно принципам остеоинтеграции, только прямой контакт имплантата с костной тканью, а не с фиброзной прослойкой или другими стоматологическими материалами, считается предсказуемым для удачной имплантации. В таком случае, используя данную технику, мы достигаем полной остеоинтеграции имплантата без формирования фиброзной оболочки между ним и костью. Но в данной статье вышеупомянутые аспекты не были целью исследования. Кроме того, долговременность функционирования щечного щита альвеолярной лунки до сих пор окончательно еще не установлена. Warrer и коллеги в 1993 году доказали, что на поверхности дентинного щита формируется новый цемент в направлении к стенкам лунки. Формирование данного цемента следует рассматривать как защитную реакцию, предупреждающую активацию резорбции остеокластами, однако точных данных в поддержку этой теории еще не получено. Между фрагментом корня и поверхностью имплантата также может сформироваться пародонтальная мембрана, если пространство между структурами имеет рыхлую консистенцию и между ними остается большой зазор или когда периодонтальная связка находится в непосредственном контакте с имплантатом.
Доказано, что щечной щит альвеолярной лунки, сформированный фрагментом корня, обеспечивает целостность вестибулярной стенки, а также служит в качестве направляющей структуры при установке имплантата в оптимальной позиции с небольшим палатинальным наклоном. Будущие исследования должны быть направлены на модификацию данного метода лечения без использования каких-либо дополнительных материалов, чтобы свести к минимуму технические ограничения возможности его имплементации. Также еще требуется установить, нужно ли в будущем удалять фрагменты корня, которые играли роль щечного щита или же их можно оставить, и какое это имеет влияние на долгосрочные результаты ремоделирования кости и на возможность возникновения резорбции.
Выводы
Идеальный метод, обеспечивающий профилактику резорбции альвеолярного гребня, должен быть экономически обоснованным и минимально инвазивным. Способы направленной костной регенерации (GBR), направленные на сохранение первоначального объема кости после экстракции зубов, являются дорогостоящими и чувствительными в плане правильности выполнения манипуляций. Техника формирования щита альвеолярной стенки лунки является наиболее экономически выгодной, но остается сложной в исполнении. Но, несмотря на это, она эффективно предупреждает резорбцию стенок альвеолярной лунки путем сохранения вестибулярного фрагмента корня со смежными периодонтальными структурами.
Авторы: Markus Glocker, Thomas Attin, Patrick R. Schmidlin
Онтогенетически формирование альвеолярной кости тесно связано с процессом прорезывания зубов: агенезия зуба или анкилоз могут привести к отсутствию или снижению темпов роста альвеолярного отростка челюсти; и, наоборот, потеря зуба провоцирует процесс ремоделирования ткани – этапа заживления раны, который инициирует резорбцию кости, в особенности костной пластинки щечной стенки лунки. Костная стенка лунки в основном васкуляризирована за счет периодонтальной мембраны зуба. Таким образом, именно эта часть альвеолярной кости наиболее чувствительна к каким-либо изменениям после экстракции, причем до такой степени, что щечная стенка из-за недостаточного кровоснабжения может полностью резорбироваться. Возможность резорбции костной стенки до 50% ее ширины, или 3,8 мм в абсолютных числах, известна из раннее описанных клинических случаев. Потеря высоты костной ткани колеблется от 2 мм до 4 мм, но в среднем составляет все же 1,24 мм. Однако следует отметить, что процесс резорбции достаточно вариабельный и не является полностью предсказуемым, хотя известно, что по его причине теряется 0,5-1% от общего объема альвеолярного гребня. Более высокую степень резорбции можно ожидать при формировании лоскута, тонком биотипе мягких тканей и рельефной форме корней, особенно в области фронтальных зубов. Немедленная имплантация не всегда может предотвратить резорбцию альвеолярного гребня.

Клинические понятия, процедуры и показания
С помощью техники погружения корня (RST) можно обеспечить подслизистую ретенцию его фрагмента, которая в свою очередь помогает предупредить резорбцию костной ткани. Данный подход предусматривает сохранение и стабилизацию корональной и щечной стенок альвеолы и сохранение периодонтальной мембраны путем ретенции коронального фрагмента зуба (так называемого формирования "щита стенки альвеолы" – "socket shield") с необходимым уровнем кровоснабжения. Для того чтобы избежать осложнений, особое внимание должно быть уделено стабилизации раны, а именно фиксации сгустка не только перекрестным швом, но и путем размещения коллагенового конуса (губки) с адаптированной (интегрированной) коллагеновой мембраной (по типу Parasorb Sombrero, Resorba, Nurnberg, Germany) в область лунки зуба. В зависимости от индивидуального плана лечения, можно оставить зафиксированную губку с мембраной на период от двух до шести месяцев, чтобы обеспечить условия для формирования новой кости, и только после этого можно провести имплантацию или же оставить данную область без каких-либо вмешательств. Таким образом, показаниями для данной процедуры является использование отстроченного протокола имплантации, оптимизированного метода поддержки промежуточных частей мостовидных протезов или же улучшение условий для фиксации съемных протезов. Общие противопоказания аналогичны таковым для всех хирургических процедур полости рта: прием бисфосфонатных лекарств, иммуносупрессия, лучевая терапия, прием антикоагулянтов. Местные противопоказания включают отсутствие вестибулярной костной пластинки альвеолы вследствие вертикальных переломов корней или пародонтита. Пошаговая иллюстрация метода на модели с имитацией экстракции и использованием протокола сохранения фрагментов 43 зуба представлена на фото 1.
Фото 1. Пошаговая иллюстрация процедуры на модели (Frasaco GmbH, Тетнанг, Германия).

Сначала проблемный зуб фрагментируют выше уровня десен (В) и коронарный фрагмент аккуратно отделяют и удаляют с помощью подходящего инструментария (C). Затем, корень разделяют вертикально на две части в соотношении 1: 3 и 2: 3 (D). Чем меньше объем сохраненного буккального фрагмента корня и чем больше размер язычной части, которую планируется удалить, тем лучше для предупреждения возможных потерь мягких и твердых тканей. Высоту щечного «щита» альвеолы уменьшают до уровня кости (E, F), а в тканях десны, покрывающих оставшийся щечный фрагмент корня, делают туннель на глубину 2 мм (H), чтобы создать место для установки коллагенового конуса (I, L) в область лунки и коллагеновой мембраны под слизистую оболочку с вестибулярной стороны. В конце коллагеновую губку фиксируют с помощью перекрестного шва (M, N). Для данного вмешательства необходимы следующие инструменты: периотом, экскаватор Блэка, десневые ножницы, иглодержатель и хирургические щипцы, а также алмазный бор (О). После процедуры пациенту необходимо было полоскать рот 0,2% раствором хлоргексидина два-три раза в день в течение одной минуты на протяжении как минимум десяти дней. В течение этого времени необходимо избегать механической очистки полости рта в области фрагментированного корня, и только после удаления швов можно возобновить привычный протокол гигиены с помощью щетки. Противовоспалительные препараты (например, Мефенацид 500 мг) назначают при необходимости. Антибиотики, как правило, не назначают (за исключением системных заболеваний, или чтобы прикрыть какую-то сопутствующую патологию). Каждый пациент был проинформирован в устной и письменной формах о протоколе лечения и используемых материалах, а также о возможных до- и послеоперационных рисках, после чего каждый из них подписал письменное согласие на использование данных и фотографий с целью презентации клинических случаев.
Клинический случай 1
Анамнез: 60-летняя женщина, некурящая, общее состояние здоровья – хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: в первом квадранте – несъемный металлокерамический мостовидный протез 13/12/11 зубов, консольный протез на месте 14/15/16 зубов с опорой на имплантат, диастема между 14 и 13 зубами.
Рентгенологические параметры: область рентгенпрозрачности у края коронки 13 зуба. Ось внутрикорневой вкладки не соответствует оси корня, признаки апикального остеолизиса на верхушке корня.
Диагноз: вторичный кариес корня 13 зуба в области дистального края коронки с подозрением на перфорацию корня, апикальный периодонтит.
Прогноз: лечение корня 13 зуба признано нецелесообразным.
План лечения: Разрез мостовидной конструкции дистальнее абатмента 12 зуба, частичная экстракция корня 13 зуба, предотвращение резорбции альвеолярного гребня с использованием техники формирования щита альвеолярной стенки, отстроченная имплантация в области 13 зуба (Nobel Biocare Replace). Лечение проиллюстрировано на фото 2.
Фото 2. Клинический случай 1

Состояние после экстракции с сохранением укороченной и уменьшенной части корня (A); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован с помощью перекрестного шва (B); вид после удаления швов на 10 день (С); небольшая перфорация слизистой оболочки буккальным фрагментом корня (D); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (E); установка имплантата с небольшим небным наклоном, пространство между имплантатом и корневым щитом вестибулярной стенки заполнено материалом Bio-oss (G); предоперационный контрольный рентгеновский снимок; сохраненный вестибулярный фрагмент корня (фаза заживления); результаты рентгенографии после установки имплантата и после фиксации коронки с помощью винтового соединения (H).
Клинический случай 2
Анамнез: 28-летняя женщина, курящая, общее состояние здоровья – хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Стоматологический анамнез: при падении на школьной площадке в детском возрасте в области корня 11 зуба сформировалась область некроза. Несмотря на проведенную апикоэктомию, очаг остеолизиса на верхушке корня так полностью и не зажил.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: изменение цвета коронки эндодонтически пролеченного 11 зуба. Рентгенологические параметры: Область рентгенопрозрачности в области верхушки корня 11 зуба.
Диагноз: верхушечный периодонтит 11 зуба, минимальный объем резидуального дентина, изменение цвета коронки.
Прогноз: лечение корня 13 зуба признано нецелесообразным.
План лечения: Частичная экстракция 11 зуба (A), использование подхода формирования щита альвеолярной лунки с целью профилактики резорбции альвеолярного гребня (B, C, D), отсроченная имплантация (G) (Nobel Biocare Replace).
Лечение проиллюстрировано на фото 3.
Фото 3. Клинический случай 2

Изменение цвета коронки эндодонтически пролеченного 11 зуба (A); состояние после экстракции с сохранением укороченной и уменьшенной части корня (B); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован перекрестным швом (С); вид после удаления швов на 30 день (D); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (E); вид после подготовки имплантационного ложа (F); установка имплантата с оптимальным небным наклоном (G); контрольный передоперационный рентген-снимок (слева), снимок после установки имплантата (посредине), коронка зафиксирована с помощью винтового соединения (H).
Клинический случай 3
Анамнез: 28-летняя женщина, некурящая, общее состоянии здоровья - хорошее, без системных заболеваний, регулярный прием лекарств отрицает.
Стоматологический анамнез: вследствие ортодонтического лечения, проведенного в юности, сформировались области некротического поражения 13, 22 и 23 зубов. Проводилось эндодонтическое лечение 22 зуба, обнаружено изменение цвета коронки данного зуба. В 1995 проведена апикоэктомия 22 зуба с последующим ретроградным пломбированием канала.
Лицевые параметры: лицо симметрично, глубокие линии улыбки. При осмотре и пальпации никаких отклонений не обнаружено.
Внутриротовые параметры: эндодонтическое лечение 13, 22 и 23 зубов. Дисколорит коронки 22 зуба.
Рентгенологические параметры: область периапикального просветления 22 зуба.
Диагноз: верхушечный периодонтит 22 зуба, минимальный объем резидуального дентина, изменение цвета коронки.
Прогноз: лечение корня 22 зуба признано нецелесообразным.
План лечения: частичная экстракция 22 зуба (A), использование подхода формирования щита альвеолярной лунки с целью профилактики резорбции альвеолярного гребня (B, C, D), отсроченная имплантация (G) (Nobel Biocare Replace). Лечение проиллюстрировано на фото 4.
Фото 4. Клинический случай 3

Деэпителизация краев раны с помощью алмазного полира (A); состояние после экстракции с сохранением укороченной и уменьшенной части корня (B); абсорбируемый коллагеновый конус установлен в лунку зуба после экстракции и зафиксирован с помощью перекрестного шва (С); вид после удаления швов на 10 день (D); состояние тканей на 30 день (вестибулярный вид) (Е); состояние тканей на 30 день – интактный контур мягких тканей щечной стороны (вид с окклюзионной поверхности) (F); вид полностью сохраненной стенки альвеолярной лунки во время повторного доступа (G); установка имплантата с оптимальным небным наклоном (H); контрольный предоперационный рентген-снимок; снимок с сохраненным вестибулярным фрагментом корня (фаза заживления); результаты рентгенографии после установки имплантата и после фиксации коронки с помощью винтового соединения (I).
Обсуждение
Кроме того, что атрофия альвеолярного гребня после удаления зуба компрометирует внешний эстетичный вид, она еще и ограничивает возможности последующих этапов протезирования или имплантации. За несколько последних лет было опубликовано результаты сразу нескольких исследований, направленных на сохранение альвеолярной лунки после удаления зуба. Придерживаясь девиза «удалил – установил что-то взамен», исследования, в общем, изучали результаты заполнения свежих лунок разными заменителями костной ткани с последующим покрытием их разного типа мембранами.
Главное, чтобы метод, обеспечивающий предупреждение резорбции альвеолярного гребня, был экономически обоснованным и минимально инвазивным. Тем не менее, среди предложенных модификаций и подходов не все соответствовали данным критериям. Кроме того, полностью сохранить первичный объем альвеолярного гребня после удаления зуба так и не удалось даже с использованием самых современных методов. Таким образом, поиск наиболее оптимизированного подхода, обеспечивающего предсказуемые результаты, остается актуальной задачей для дальнейших исследований.
Известно, что в течение некоторого времени для сохранения альвеолярного гребня преднамеренно оставляли в лунке фрагменты корня, которые покрывали тканями слизистой. Данные исследования доказали, что остаточные фрагменты корня, отделенные от коронковой части, помогают не только сохранить адекватный объем костной ткани, но также инициируют вертикальной рост кости в коронарном направлении. Таким образом, целенаправленная ретенция фрагментов корня остается единственным подходом, обеспечивающим полное сохранение первичного объема альвеолярного гребня. Три наглядных клинических случая, которые представлены в данной статье, служат доказательствами эффективности методики предупреждения резорбции костной ткани в условиях субэпителиального сохранения части корня. Поскольку использовался отстроченный протокол имплантации, авторы удаляли лишь оральную часть корня, при этом оставляя в лунке вестибулярный фрагмент, который по своим размерам должен соответствовать минимальным размерам стенки лунки. Учитывая, что щечная стенка лунки является очень тонкой и, следовательно, подвергается высокому риску резорбции, цель такого подхода заключалась в сохранении максимального количества кости в месте имплантации, особенно с вестибулярной стороны. Язычные стенки лунки более толстые, и, соответственно, менее склонны к атрофии. Кроме того, тонкие анатомические структуры, такие как кровеносные сосуды и нервы, в превалирующем своем количестве находятся с язычной стороны в области боковых зубов нижней челюсти, так что использование техники формирования щита стенки лунки с язычной стороны было бы слишком рискованным вмешательством. В представленных выше случаях повторный хирургический доступ осуществлялся с малоинвазивным формированием лоскута в процессе имплантации. Для профилактики всевозможных нарушений кровоснабжения вестибулярной кости послабляющие разрезы были сведены к минимуму. Полное сохранение щечной стенки пластинчатой кости было достигнуто во всех трех случаях. При уменьшении толщины вестибулярного фрагмента корня до 1 мм, а коронарно-апикальной его высоты до одной трети общей длины корня, можно создать максимально подходящее ложе для установки дентального имплантата с минимизацией площади интерфейса дентин-имплантат, поскольку взаимодействие последних еще не является достаточно изученным. Тем не менее, в данных клинических случаях не проводили точное измерение параметров корневого фрагмента, так как это не было основной целью наших исследований.
Так, клинические результаты демонстрируют, что представленная методика формирования вестибулярного щита стенки альвеолы полностью оправдывает возложенные на нее ожидания с точки зрения предупреждения резорбции альвеолярного гребня с минимальным использованием дополнительных материалов (коллагеновая губка (конус) и коллагеновая мембрана). Скорее всего, можно обойтись и без использования дополнительных материалов, но достаточного количества исследований в этом направлении пока еще нет.
Но следует подчеркнуть, что техника частичного удаления корня является крайне чувствительной к погрешностям и связана с риском смещения щечного фрагмента корня или, что еще хуже, повреждением вестибулярной пластинчатой кости. После экстракции нужно уменьшить высоту оставшейся части корня, чтобы предотвратить перфорацию слизистой над областью экстракции в период заживления. Если же даже после проведения профилактических мероприятий возникают какие-либо осложнения, то дальнейшую редукцию высоты фрагмента корня, как и расширение краев раны, можно проводить и во время повторных визитов. Толщина щечного щита альвеолярной лунки не должна превышать 1 мм. Оставшееся пространство во время повторного доступа перед имплантацией должно быть максимально заполнено костью при минимальном количестве тканей дентина. Другими словами, нужно попытаться достичь условий, при которых имплантат будет максимально окружен костью со всех сторон, поскольку, согласно принципам остеоинтеграции, только прямой контакт имплантата с костной тканью, а не с фиброзной прослойкой или другими стоматологическими материалами, считается предсказуемым для удачной имплантации. В таком случае, используя данную технику, мы достигаем полной остеоинтеграции имплантата без формирования фиброзной оболочки между ним и костью. Но в данной статье вышеупомянутые аспекты не были целью исследования. Кроме того, долговременность функционирования щечного щита альвеолярной лунки до сих пор окончательно еще не установлена. Warrer и коллеги в 1993 году доказали, что на поверхности дентинного щита формируется новый цемент в направлении к стенкам лунки. Формирование данного цемента следует рассматривать как защитную реакцию, предупреждающую активацию резорбции остеокластами, однако точных данных в поддержку этой теории еще не получено. Между фрагментом корня и поверхностью имплантата также может сформироваться пародонтальная мембрана, если пространство между структурами имеет рыхлую консистенцию и между ними остается большой зазор или когда периодонтальная связка находится в непосредственном контакте с имплантатом.
Доказано, что щечной щит альвеолярной лунки, сформированный фрагментом корня, обеспечивает целостность вестибулярной стенки, а также служит в качестве направляющей структуры при установке имплантата в оптимальной позиции с небольшим палатинальным наклоном. Будущие исследования должны быть направлены на модификацию данного метода лечения без использования каких-либо дополнительных материалов, чтобы свести к минимуму технические ограничения возможности его имплементации. Также еще требуется установить, нужно ли в будущем удалять фрагменты корня, которые играли роль щечного щита или же их можно оставить, и какое это имеет влияние на долгосрочные результаты ремоделирования кости и на возможность возникновения резорбции.
Выводы
Идеальный метод, обеспечивающий профилактику резорбции альвеолярного гребня, должен быть экономически обоснованным и минимально инвазивным. Способы направленной костной регенерации (GBR), направленные на сохранение первоначального объема кости после экстракции зубов, являются дорогостоящими и чувствительными в плане правильности выполнения манипуляций. Техника формирования щита альвеолярной стенки лунки является наиболее экономически выгодной, но остается сложной в исполнении. Но, несмотря на это, она эффективно предупреждает резорбцию стенок альвеолярной лунки путем сохранения вестибулярного фрагмента корня со смежными периодонтальными структурами.
Авторы: Markus Glocker, Thomas Attin, Patrick R. Schmidlin





























































































































































1 комментарий
Господь мой боже, да пробовал я это. Это полнейший *засекречено секретными материалами*