За последние два десятилетия прерогативы дентальной имплантации значительно расширились, а факторы эстетичности и долговечности конечного результата стали первостепенными критериями успеха лечения наряду с достижением максимально компенсирующей функциональной составляющей. Эффективность лечения определяется уже не «приживлением» имплантата, а значением «успеха» имплантации как таковой.
В 1989 году коллеги Smith and Zarb представили обновленную систему критериев успешной имплантации, в которую включили и категорию «эстетичности результата», определив ее следующим образом: «Дизайн имплантата не должен препятствовать возможности установки коронки или протеза, которые могут обеспечить последующий внешний вид, удовлетворяющий как пациента, так и стоматолога». В течение последующих пятнадцати лет большое внимание было уделено именно определению категории «удовлетворительный внешний вид». В 2005 году Furhauser с коллегами опубликовали краткий список критериев для объективной оценки внешнего вида реставраций в эстетической зоне с опорой на дентальные имплантаты. Предложенная ими «оценка розовой эстетики» служит не только критерием эффективности результатов, но и помогает предвидеть, насколько эстетически успешным будет лечение еще на стадии планирования, а также определяет условия, которые могут быть использованы для оптимизации стоматологического вмешательства. Если учесть, что согласно Furhauser и коллегам реставрации с опорой на имплантаты должны «соответствовать эталону естественных зубов», то следует обратить внимание на состояние твердых и мягких тканей до этапа имплантации, поскольку именно они поддерживают и окружают конструкции с опорой на имплантаты. Такой подход поможет определить необходимость проведения каких-либо дополнительных вмешательств или выбора других стратегий лечения, например, с использованием розового реставрационного материала, который поможет достичь более успешного результата.
Поскольку «розовая эстетика» касается именно мягких тканей, окружающих конструкцию с опорой на имплантат, логично, что она играет важную роль в достижении эстетического результата. Хотя значение ороговевшей (кератинизированной) слизистой (КС) вокруг «функционирующего» имплантата до сих пор остается спорным, но доказано, что развитие КС вокруг интерфейса имплантат/реставрация улучшает показатели состояния кости и мягких тканей в периимплантатной зоне для долгосрочной успешной перспективы. Yeung писал, что «многие клиницисты считают обязательным формирование ороговевшей десны вокруг реставраций на имплантатах для профилактики образования налёта а, следовательно, и для снижения риска периимплантитных осложнений, связанных с воздействием зубной бляшки». В недавней публикации Международного журнала по дентальной и челюстно-лицевой имплантации (International Journal of Oral and Maxillofacial Implants) на форуме актуальных вопросов редактор задал вопрос: «Насколько необходимым является образование ороговевших тканей вокруг абатментов для минимизации последующих возможных осложнений?». Конечный вывод, сделанный на основании дискуссии участников, был сформулирован в пользу образования ороговевшей десны вокруг реставраций на имплантатах в случаях, когда это клинически возможно и целесообразно. В сравнительном исследовании о значении КС вокруг дентальных имплантатов Boynueğri и соавторы утверждают, что уменьшение накопления зубного налета и снижение риска воспалений слизистой посредством минимизации количества провоспалительных медиаторов связано с формированием ободка КС вокруг имплантатов. Исследователи предполагают, что это может иметь решающее значение в профилактике образования зубного налета и ассоциированных с ним периимплантитных поражений.
Zigdon и Machtei доказали значительную разницу между клиническими и иммунологическими показателями в области имплантатов с толстым и тонким биотипами КС. Они обнаружили, что средняя толщина десен составляет 1,1 мм, и что десна с толщиной КС более 1 мм вдвое больше резистентна к рецессии, чем десна с толщиной КС менее 1 мм. Они также обнаружили, что ширина КС имеет влияние на процесс маргинальной рецессии. Ободок КС шириной 1 мм или более подвергается рецессии втрое меньше, чем ободок КС шириной менее 1 мм. Kan и коллеги в своем исследовании по оценке биотипа десен проводили прямое измерение толщины десны сразу после ее атравматической ретракции. Они обнаружили, что «средняя толщина десен, полученная при прямых измерениях, составляет 1,06 мм ± 0,27 мм с равным распределением (50% / 50%) разной толщины тканей ≤ 1 мм или > 1 мм среди исследуемых случаев».
В исследовании по оценке эффективности использования соединительной ткани в качестве трансплантата для стабилизации формы и контура видимых мягких тканей Kan и коллеги доказали, что толстый тип КС, который количественно определяется как 1 мм или более, более устойчив к рецессии.
В области имплантации, где объем КС является недостаточным, то есть его толщина и ширина составляют менее 1 мм, должны быть рассмотрены методы компенсации и восстановления параметров мягких тканей. Аугментация мягких тканей может быть выполнена на различных этапах имплантации: до, во время или после установки имплантата, но наиболее выгодным периодом считается этап открытия имплантата в ходе реализации двухэтапного протокола. Стоит отметить, что в случаях использования одноэтапного подхода имплантации, с точки зрения целесообразности, когда существует необходимость обеспечения первичной стабильности тканей, следует рассматривать возможность перепланирования алгоритма лечения в пользу двухэтапного протокола, поскольку процедура аугментации на этапе раскрытия имплантата поможет решить проблему как нехватки, так и стабильности мягких тканей.
Для раскрытия имплантата на втором этапе операции существует несколько хирургических методов. Определение наиболее подходящего из них зависит от параметров ширины и толщины доступной КС. Сохранение любого оставшегося объема ороговевшей десны требует тщательного хирургического подхода: хотя толщины и ширины тканей в 1 мм в принципе достаточно, с точки зрения практики в ходе хирургических манипуляций целесообразно обеспечить ширину тканей КС в 2-3 мм и толщину в 2 мм.
Ниже представлено несколько методов раскрытия имплантата с акцентом на увеличение объема KС вокруг имплантата.
Панч-техника (техника циркулярного скальпеля)
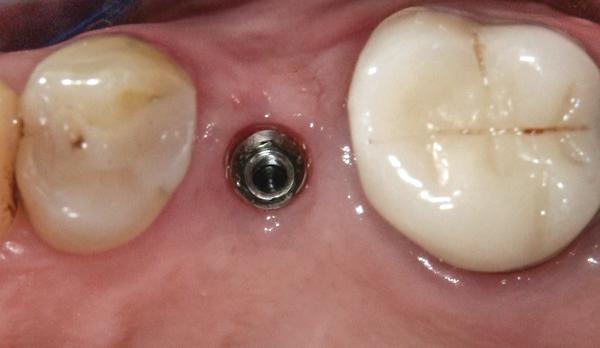
При наличии 1 мм ободка КС вокруг имплантата (фото 1) и отсутствии необходимости создания профиля (имитации) щечного корня для удаления тканей, покрывающих имплантат, можно выполнять циркулярный разрез того же диаметра, что и диаметр имплантата (фото 2 и фото 3). Процедуру можно выполнить с помощью скальпеля, роторного панча (мукотома) или одноразового дерматологического панча.
Фото 1. Область имплантации после заживления с достаточным объемом твердых и мягких тканей.
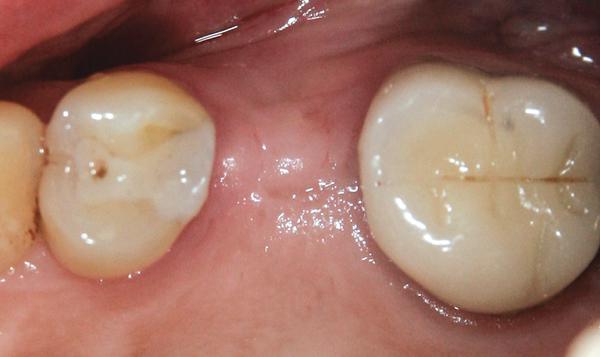
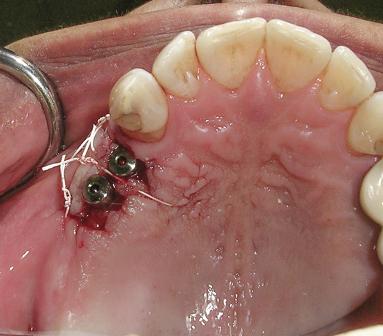
Фото 2. Раскрытие имплантата панч-техникой с установкой формирователей десен.
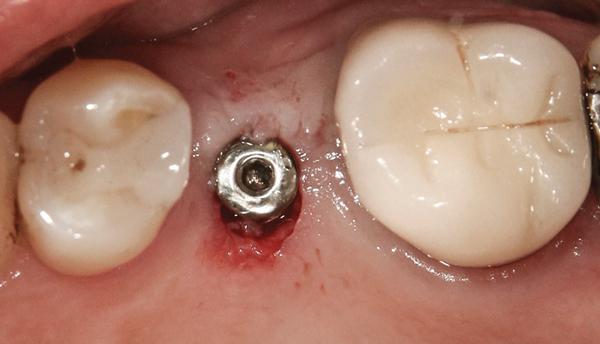
Фото 3. Ободок мягких тканей после их заживления через 6 недель.
Техника расширенного щечного лоскута
В случае необходимости увеличения ширины КС со щечной стороны имплантата на верхней челюсти (фото 4), формируют расширенный щечный лоскут. Со стороны щечной слизистой делают два параллельных вертикальных разреза длиной 3 мм по направлению к небу. Горизонтальный разрез производят в области неба, чтобы соединить оба вертикальных разреза (фото 5). Лоскут отсепаровывают и перемещают в щечном направлении, а затем фиксируют одиночными узловыми швами, которые затягивают вокруг формирователей десен (фото 6). Ткань должна формироваться на протяжении 12 - 24 недель перед завершением восстановительного лечения (фото 7). В области нижней челюсти данный метод используется редко.
Фото 4. Область заживления после имплантации с отсутствием ороговевшей слизистой (щечный вид).
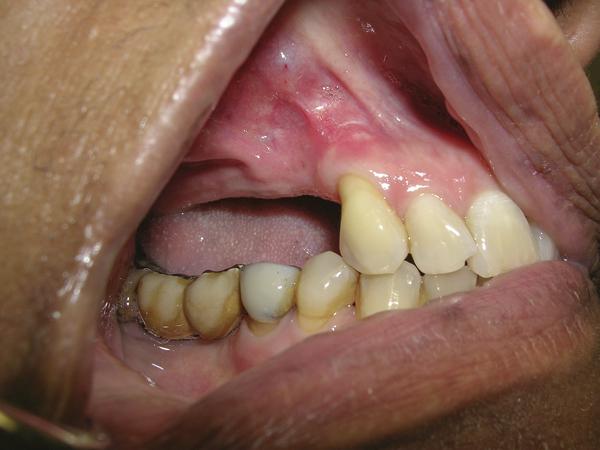
Фото 5. Сепарация расширенного щечного лоскута с палатинальной области (окклюзионный вид).
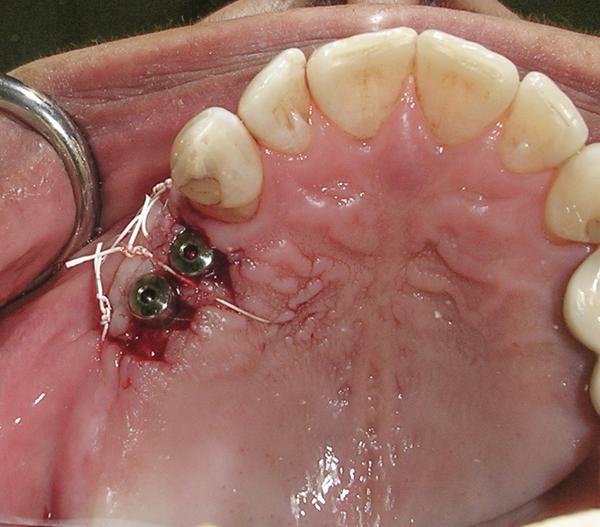
Фото 6. Сепарация расширенного щечного лоскута с палатинальной области (щечный вид).
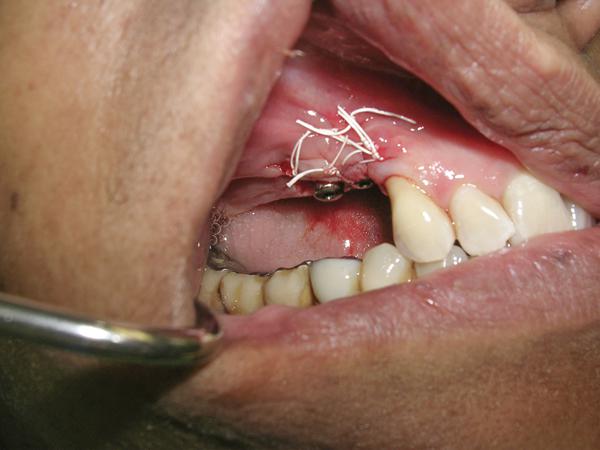
Фото 7. Ободок мягких тканей после их заживления через 8 недель (щечный вид).
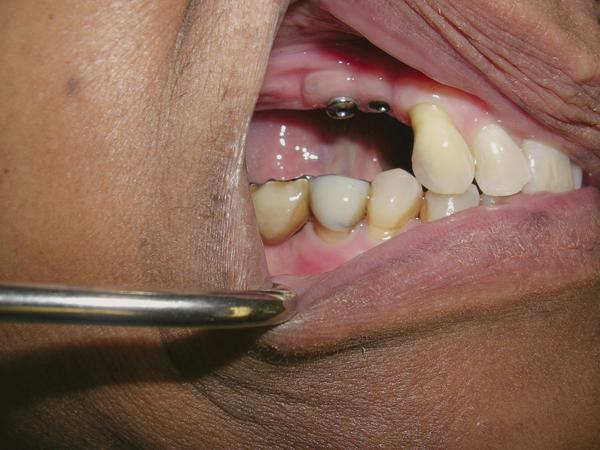
Техника скрученного лоскута
Если ширина КС со щечной стороны является достаточной, но существует необходимость увеличения толщины тканей (фото 8), для раскрытия имплантата может быть использована техника скрученного лоскута. Вокруг апроксимальных, небного и лингвального краев имплантата делают U-образный разрез на всю толщину тканей (фото 9), после чего данную область деэпителизируют (фото 10). Лоскут отсепаровывают с язычной и небной сторон. Карман создают с помощью микроскальпеля на щечной стороне (фото 11). Деэпителизированную ножку скручивают внутрь кармана и фиксируют с помощью швов. Единичные швы размещают вокруг формирователя десны, чтобы сохранить объем тканей со щечной стороны (фото 12).
Фото 8. Область имплантации с недостаточной толщиной ороговевшей слизистой со щечной стороны.
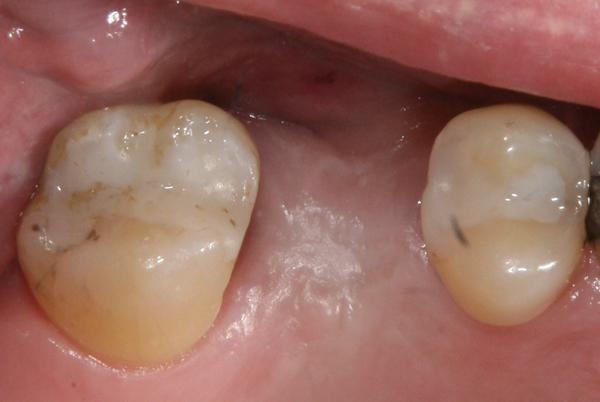
Фото 9. U-образный разрез по контуру имплантата.
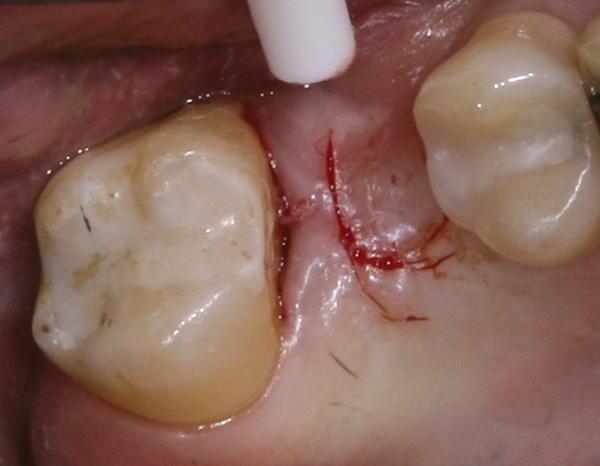
Фото 10. Деэпителизация лоскута большим алмазным бором.
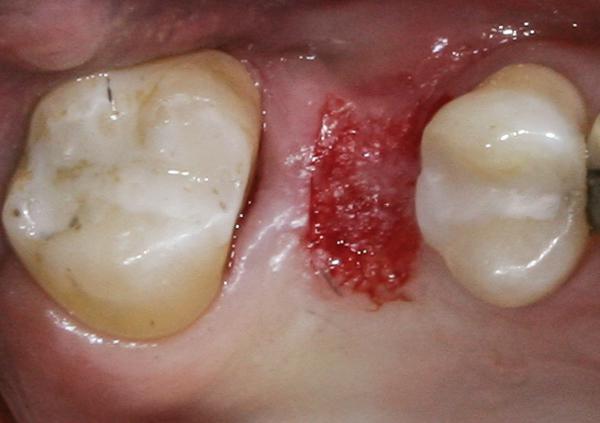
Фото 11. Формирование щечного кармана с помощью микроскальпеля.
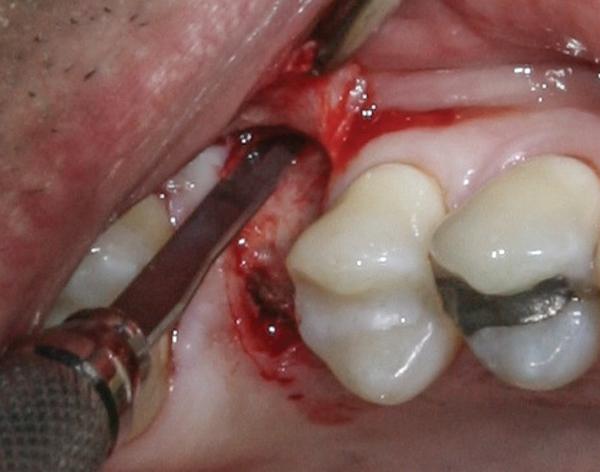
Фото 12. Скручивание лоскута внутрь щечного кармана и его фиксация с помощью швов.
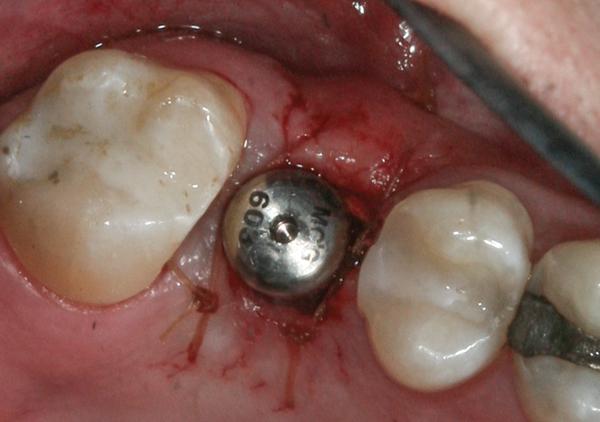
Техника сохранения тканей
В области отсутствия зубов на нижней челюсти часто встречается недостаточный объем KС (менее чем 4 мм) (фото 13). Узкий ободок КС в таком случае рассекают точно пополам. Далее сепарируют лоскуты со щечной и язычной сторон, а края лоскутов перемещают щечно и лингвально на 2-3 мм от краев имплантата (фото 14). В ходе процесса образования грануляций и ороговения промежуточной соединительной ткани объем КС заметно увеличивается (фото 15).
Фото 13. Вид задней области нижней челюсти во время двухэтапного подхода имплантации.
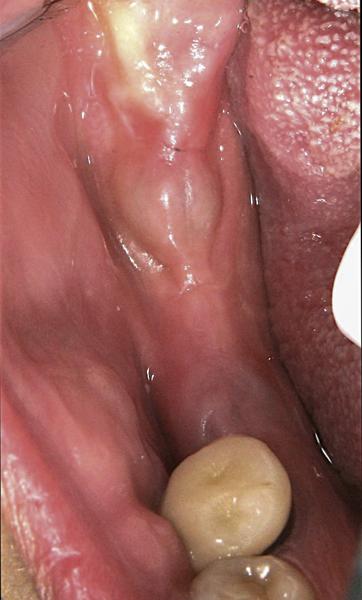
Фото 14. Область кератинизированной слизистой разделена разрезом в области гребня с сепарацией слизистой в щечном и лингвальном направлениях. Коллагеновая лента покрывает обнаженную соединительнотканную поверхность.
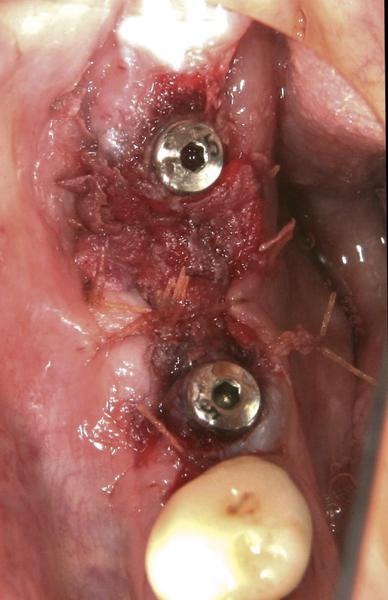
Фото 15. Вид слизистой через 8 месяцев после этапов грануляции и эпителизации раны.
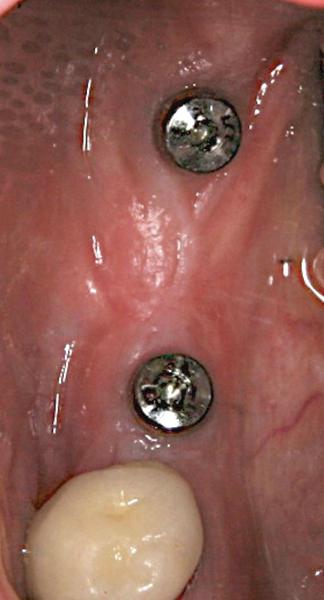
Техника свободного соединительнотканного трансплантата
В случаях, когда требуется провести аугментацию тканей в большом объеме (фото 16), можно использовать свободный трансплантат соединительной ткани из области неба или верхнечелюстной бугристости. Его помещают под частичный или полный щечный лоскут (фото 17) или формируют в виде кармана, как это описали Kan et al. Трансплантат иммобилизуют с помощью внутренних периостальных или матрацных швов перед закрытием лоскута (фото 18). На фото 19 продемонстрировано формирование тканей вокруг имплантата через 4 месяца после операции. Следует отметить, что эта процедура может быть использована на любом этапе лечения и не ограничивается протоколом двухэтапной имплантации.
Фото 16. Вид области имплантации на месте второго премоляра нижней челюсти: отсутствие кератинизированной слизистой со щечной стороны.
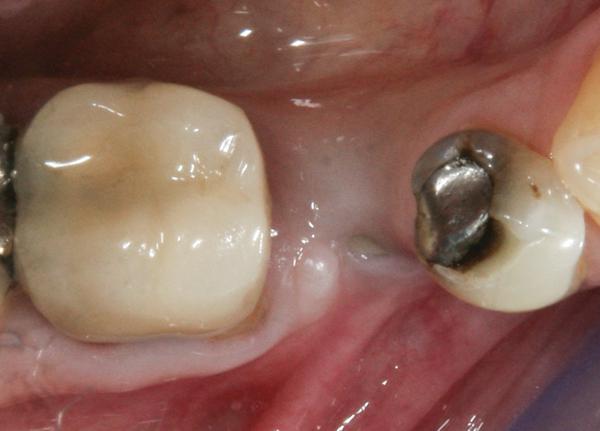
Фото 17. Помещение соединительнотканного трансплантата под сформированный лоскут.
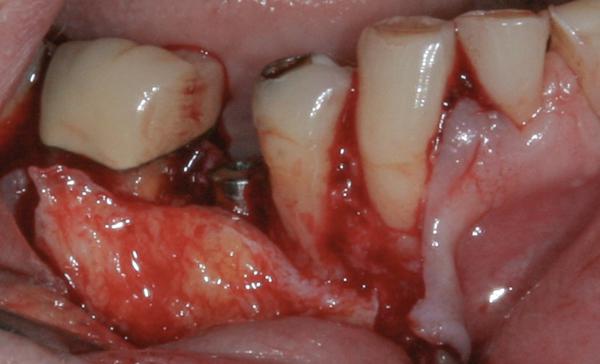
Фото 18. Ушивание лоскута.
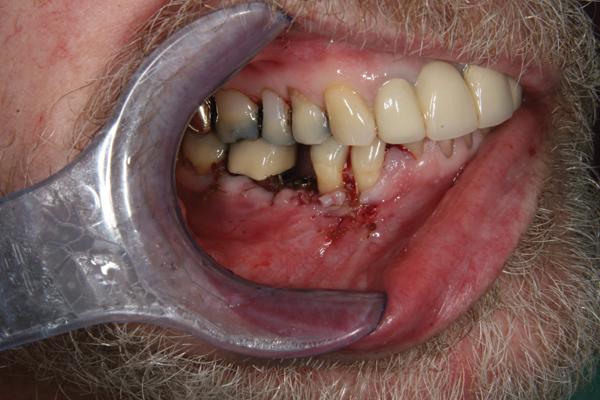
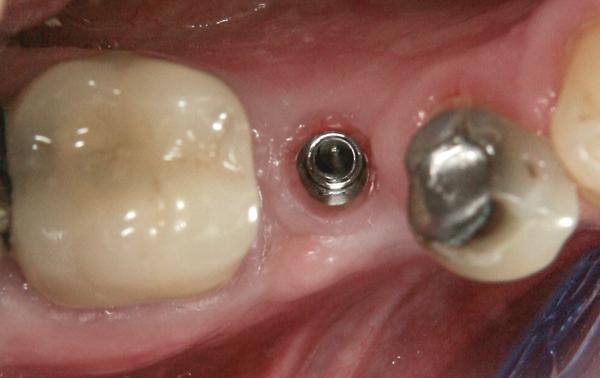
Фото 19. Значительное увеличение ширины и толщины ороговевшей слизистой со щечной стороны через 4 месяца.
Техника лоскута на ножке
В случае необходимости проведения аугментации большого объема мягких тканей на верхней челюсти (фото 20) можно использовать большие соединительнотканные трансплантаты на ножке, вместо подсадки свободного аналога тканей. При использовании лоскута на ножке сохраняется васкуляризация тканей, которая является критическим фактором, влияющим на приживление тканей и уровень усадки трансплантированного материала. Формирование лоскута на ножке начинается аналогично методу скрученного лоскута, но разрез формируют более долгим и широким в области неба (фото 21), а рассечение субэпителиальной соединительной ткани проводят без сепарации со щечной стороны. Можно использовать метод «одного разреза» при рассечении соединительной ткани. После сепарации ножку лоскута скручивают в щечный карман и фиксируют с помощью внутренних одиночных швов (фото 22), в то время как эпителий на небе ушивают простыми узловыми швами (фото 23). Адекватный ободок КС нужной толщины формируется через 3 месяца (фото 24). На фото 25 видно «виртуальную» имитацию корня со щечной стороны, которая была воссоздана посредством вышеописанной техники.
Фото 20. Область имплантации латерального левого резца верхней челюсти с недостаточной толщиной кератинизированной слизистой со щечной стороны на всем протяжении.
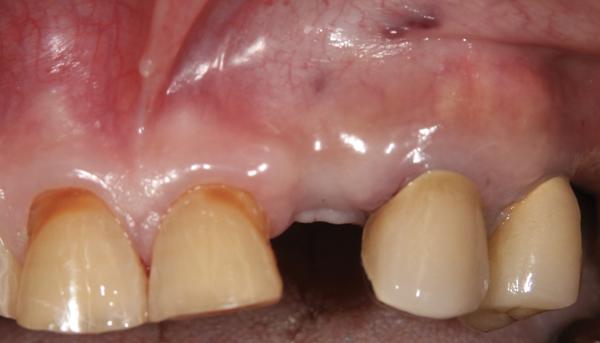
Фото 21. Деэпителизация и выполнение одиночного разреза для формирования доступа к субэпителиальной соединительной ткани.
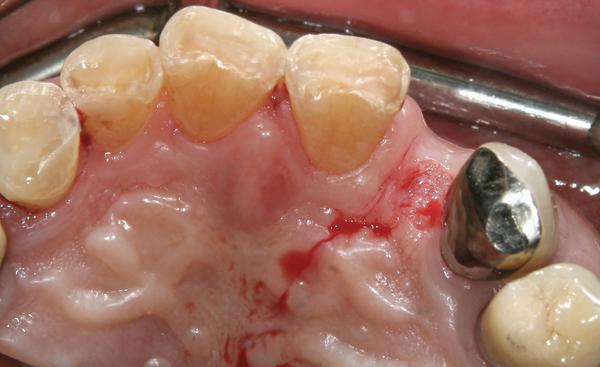
Фото 22. Ножка лоскута собрана в щечном кармане и зафиксирована с помощью внутренних одиночных швов.
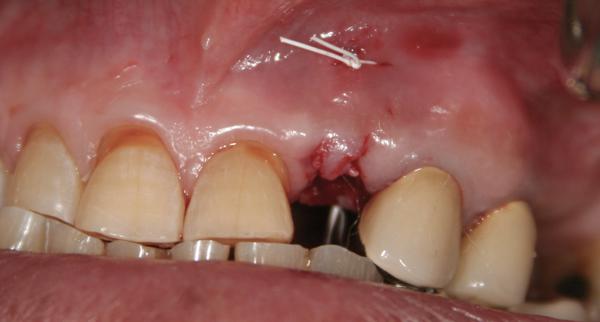
Фото 23. Ушивание палатинального разреза.
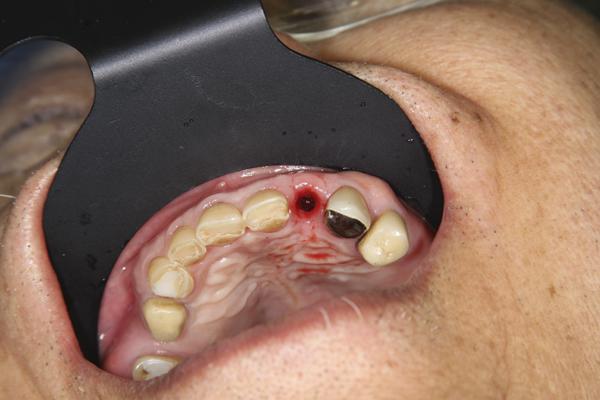
Фото 24. Значительное увеличение толщины ороговевшей слизистой через 3 месяца: окклюзионный вид.
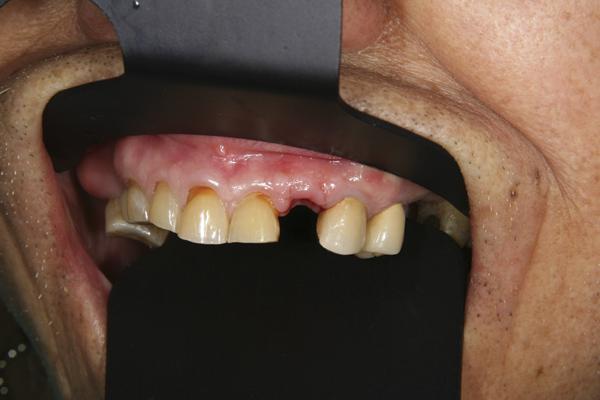
Фото 25. Виртуальная имитация формы корня и провизорные реставрации (щечный вид).
Выводы
На сегодня уже доказано, что увеличенная ширина и толщина ороговевшего слоя слизистой оболочки вокруг имплантатов обеспечивает более долгосрочный успех лечения по сравнению с ситуациями без определенного объема КС. Это особенно важно в эстетических зонах, где маргинальная рецессия может негативно повлиять на конечный результат имплантации. Несколько исследований продемонстрировали долгосрочную стабильность интерфейса имплантат/мягкие ткани в условиях наличия необходимого объема КС без какой-либо ее коррекции, но аугментация тканей в периимплантатной зоне все же обеспечивает более высокий и аргументированный прогноз долгосрочного результата. В данной статье было представлено несколько методов раскрытия имплантатов с акцентом на увеличение толщины ороговевшей слизистой оболочки вокруг области имплантации.
Автор: David E. Azar, DDS
За последние два десятилетия прерогативы дентальной имплантации значительно расширились, а факторы эстетичности и долговечности конечного результата стали первостепенными критериями успеха лечения наряду с достижением максимально компенсирующей функциональной составляющей. Эффективность лечения определяется уже не «приживлением» имплантата, а значением «успеха» имплантации как таковой.

В 1989 году коллеги Smith and Zarb представили обновленную систему критериев успешной имплантации, в которую включили и категорию «эстетичности результата», определив ее следующим образом: «Дизайн имплантата не должен препятствовать возможности установки коронки или протеза, которые могут обеспечить последующий внешний вид, удовлетворяющий как пациента, так и стоматолога». В течение последующих пятнадцати лет большое внимание было уделено именно определению категории «удовлетворительный внешний вид». В 2005 году Furhauser с коллегами опубликовали краткий список критериев для объективной оценки внешнего вида реставраций в эстетической зоне с опорой на дентальные имплантаты. Предложенная ими «оценка розовой эстетики» служит не только критерием эффективности результатов, но и помогает предвидеть, насколько эстетически успешным будет лечение еще на стадии планирования, а также определяет условия, которые могут быть использованы для оптимизации стоматологического вмешательства. Если учесть, что согласно Furhauser и коллегам реставрации с опорой на имплантаты должны «соответствовать эталону естественных зубов», то следует обратить внимание на состояние твердых и мягких тканей до этапа имплантации, поскольку именно они поддерживают и окружают конструкции с опорой на имплантаты. Такой подход поможет определить необходимость проведения каких-либо дополнительных вмешательств или выбора других стратегий лечения, например, с использованием розового реставрационного материала, который поможет достичь более успешного результата.
Поскольку «розовая эстетика» касается именно мягких тканей, окружающих конструкцию с опорой на имплантат, логично, что она играет важную роль в достижении эстетического результата. Хотя значение ороговевшей (кератинизированной) слизистой (КС) вокруг «функционирующего» имплантата до сих пор остается спорным, но доказано, что развитие КС вокруг интерфейса имплантат/реставрация улучшает показатели состояния кости и мягких тканей в периимплантатной зоне для долгосрочной успешной перспективы. Yeung писал, что «многие клиницисты считают обязательным формирование ороговевшей десны вокруг реставраций на имплантатах для профилактики образования налёта а, следовательно, и для снижения риска периимплантитных осложнений, связанных с воздействием зубной бляшки». В недавней публикации Международного журнала по дентальной и челюстно-лицевой имплантации (International Journal of Oral and Maxillofacial Implants) на форуме актуальных вопросов редактор задал вопрос: «Насколько необходимым является образование ороговевших тканей вокруг абатментов для минимизации последующих возможных осложнений?». Конечный вывод, сделанный на основании дискуссии участников, был сформулирован в пользу образования ороговевшей десны вокруг реставраций на имплантатах в случаях, когда это клинически возможно и целесообразно. В сравнительном исследовании о значении КС вокруг дентальных имплантатов Boynueğri и соавторы утверждают, что уменьшение накопления зубного налета и снижение риска воспалений слизистой посредством минимизации количества провоспалительных медиаторов связано с формированием ободка КС вокруг имплантатов. Исследователи предполагают, что это может иметь решающее значение в профилактике образования зубного налета и ассоциированных с ним периимплантитных поражений.
Zigdon и Machtei доказали значительную разницу между клиническими и иммунологическими показателями в области имплантатов с толстым и тонким биотипами КС. Они обнаружили, что средняя толщина десен составляет 1,1 мм, и что десна с толщиной КС более 1 мм вдвое больше резистентна к рецессии, чем десна с толщиной КС менее 1 мм. Они также обнаружили, что ширина КС имеет влияние на процесс маргинальной рецессии. Ободок КС шириной 1 мм или более подвергается рецессии втрое меньше, чем ободок КС шириной менее 1 мм. Kan и коллеги в своем исследовании по оценке биотипа десен проводили прямое измерение толщины десны сразу после ее атравматической ретракции. Они обнаружили, что «средняя толщина десен, полученная при прямых измерениях, составляет 1,06 мм ± 0,27 мм с равным распределением (50% / 50%) разной толщины тканей ≤ 1 мм или > 1 мм среди исследуемых случаев».
В исследовании по оценке эффективности использования соединительной ткани в качестве трансплантата для стабилизации формы и контура видимых мягких тканей Kan и коллеги доказали, что толстый тип КС, который количественно определяется как 1 мм или более, более устойчив к рецессии.
В области имплантации, где объем КС является недостаточным, то есть его толщина и ширина составляют менее 1 мм, должны быть рассмотрены методы компенсации и восстановления параметров мягких тканей. Аугментация мягких тканей может быть выполнена на различных этапах имплантации: до, во время или после установки имплантата, но наиболее выгодным периодом считается этап открытия имплантата в ходе реализации двухэтапного протокола. Стоит отметить, что в случаях использования одноэтапного подхода имплантации, с точки зрения целесообразности, когда существует необходимость обеспечения первичной стабильности тканей, следует рассматривать возможность перепланирования алгоритма лечения в пользу двухэтапного протокола, поскольку процедура аугментации на этапе раскрытия имплантата поможет решить проблему как нехватки, так и стабильности мягких тканей.
Для раскрытия имплантата на втором этапе операции существует несколько хирургических методов. Определение наиболее подходящего из них зависит от параметров ширины и толщины доступной КС. Сохранение любого оставшегося объема ороговевшей десны требует тщательного хирургического подхода: хотя толщины и ширины тканей в 1 мм в принципе достаточно, с точки зрения практики в ходе хирургических манипуляций целесообразно обеспечить ширину тканей КС в 2-3 мм и толщину в 2 мм.
Ниже представлено несколько методов раскрытия имплантата с акцентом на увеличение объема KС вокруг имплантата.
Панч-техника (техника циркулярного скальпеля)
При наличии 1 мм ободка КС вокруг имплантата (фото 1) и отсутствии необходимости создания профиля (имитации) щечного корня для удаления тканей, покрывающих имплантат, можно выполнять циркулярный разрез того же диаметра, что и диаметр имплантата (фото 2 и фото 3). Процедуру можно выполнить с помощью скальпеля, роторного панча (мукотома) или одноразового дерматологического панча.
Фото 1. Область имплантации после заживления с достаточным объемом твердых и мягких тканей.

Фото 2. Раскрытие имплантата панч-техникой с установкой формирователей десен.

Фото 3. Ободок мягких тканей после их заживления через 6 недель.

Техника расширенного щечного лоскута
В случае необходимости увеличения ширины КС со щечной стороны имплантата на верхней челюсти (фото 4), формируют расширенный щечный лоскут. Со стороны щечной слизистой делают два параллельных вертикальных разреза длиной 3 мм по направлению к небу. Горизонтальный разрез производят в области неба, чтобы соединить оба вертикальных разреза (фото 5). Лоскут отсепаровывают и перемещают в щечном направлении, а затем фиксируют одиночными узловыми швами, которые затягивают вокруг формирователей десен (фото 6). Ткань должна формироваться на протяжении 12 - 24 недель перед завершением восстановительного лечения (фото 7). В области нижней челюсти данный метод используется редко.
Фото 4. Область заживления после имплантации с отсутствием ороговевшей слизистой (щечный вид).

Фото 5. Сепарация расширенного щечного лоскута с палатинальной области (окклюзионный вид).

Фото 6. Сепарация расширенного щечного лоскута с палатинальной области (щечный вид).

Фото 7. Ободок мягких тканей после их заживления через 8 недель (щечный вид).

Техника скрученного лоскута
Если ширина КС со щечной стороны является достаточной, но существует необходимость увеличения толщины тканей (фото 8), для раскрытия имплантата может быть использована техника скрученного лоскута. Вокруг апроксимальных, небного и лингвального краев имплантата делают U-образный разрез на всю толщину тканей (фото 9), после чего данную область деэпителизируют (фото 10). Лоскут отсепаровывают с язычной и небной сторон. Карман создают с помощью микроскальпеля на щечной стороне (фото 11). Деэпителизированную ножку скручивают внутрь кармана и фиксируют с помощью швов. Единичные швы размещают вокруг формирователя десны, чтобы сохранить объем тканей со щечной стороны (фото 12).
Фото 8. Область имплантации с недостаточной толщиной ороговевшей слизистой со щечной стороны.

Фото 9. U-образный разрез по контуру имплантата.

Фото 10. Деэпителизация лоскута большим алмазным бором.

Фото 11. Формирование щечного кармана с помощью микроскальпеля.

Фото 12. Скручивание лоскута внутрь щечного кармана и его фиксация с помощью швов.

Техника сохранения тканей
В области отсутствия зубов на нижней челюсти часто встречается недостаточный объем KС (менее чем 4 мм) (фото 13). Узкий ободок КС в таком случае рассекают точно пополам. Далее сепарируют лоскуты со щечной и язычной сторон, а края лоскутов перемещают щечно и лингвально на 2-3 мм от краев имплантата (фото 14). В ходе процесса образования грануляций и ороговения промежуточной соединительной ткани объем КС заметно увеличивается (фото 15).
Фото 13. Вид задней области нижней челюсти во время двухэтапного подхода имплантации.

Фото 14. Область кератинизированной слизистой разделена разрезом в области гребня с сепарацией слизистой в щечном и лингвальном направлениях. Коллагеновая лента покрывает обнаженную соединительнотканную поверхность.

Фото 15. Вид слизистой через 8 месяцев после этапов грануляции и эпителизации раны.

Техника свободного соединительнотканного трансплантата
В случаях, когда требуется провести аугментацию тканей в большом объеме (фото 16), можно использовать свободный трансплантат соединительной ткани из области неба или верхнечелюстной бугристости. Его помещают под частичный или полный щечный лоскут (фото 17) или формируют в виде кармана, как это описали Kan et al. Трансплантат иммобилизуют с помощью внутренних периостальных или матрацных швов перед закрытием лоскута (фото 18). На фото 19 продемонстрировано формирование тканей вокруг имплантата через 4 месяца после операции. Следует отметить, что эта процедура может быть использована на любом этапе лечения и не ограничивается протоколом двухэтапной имплантации.
Фото 16. Вид области имплантации на месте второго премоляра нижней челюсти: отсутствие кератинизированной слизистой со щечной стороны.

Фото 17. Помещение соединительнотканного трансплантата под сформированный лоскут.

Фото 18. Ушивание лоскута.

Фото 19. Значительное увеличение ширины и толщины ороговевшей слизистой со щечной стороны через 4 месяца.

Техника лоскута на ножке
В случае необходимости проведения аугментации большого объема мягких тканей на верхней челюсти (фото 20) можно использовать большие соединительнотканные трансплантаты на ножке, вместо подсадки свободного аналога тканей. При использовании лоскута на ножке сохраняется васкуляризация тканей, которая является критическим фактором, влияющим на приживление тканей и уровень усадки трансплантированного материала. Формирование лоскута на ножке начинается аналогично методу скрученного лоскута, но разрез формируют более долгим и широким в области неба (фото 21), а рассечение субэпителиальной соединительной ткани проводят без сепарации со щечной стороны. Можно использовать метод «одного разреза» при рассечении соединительной ткани. После сепарации ножку лоскута скручивают в щечный карман и фиксируют с помощью внутренних одиночных швов (фото 22), в то время как эпителий на небе ушивают простыми узловыми швами (фото 23). Адекватный ободок КС нужной толщины формируется через 3 месяца (фото 24). На фото 25 видно «виртуальную» имитацию корня со щечной стороны, которая была воссоздана посредством вышеописанной техники.
Фото 20. Область имплантации латерального левого резца верхней челюсти с недостаточной толщиной кератинизированной слизистой со щечной стороны на всем протяжении.

Фото 21. Деэпителизация и выполнение одиночного разреза для формирования доступа к субэпителиальной соединительной ткани.

Фото 22. Ножка лоскута собрана в щечном кармане и зафиксирована с помощью внутренних одиночных швов.

Фото 23. Ушивание палатинального разреза.

Фото 24. Значительное увеличение толщины ороговевшей слизистой через 3 месяца: окклюзионный вид.

Фото 25. Виртуальная имитация формы корня и провизорные реставрации (щечный вид).

Выводы
На сегодня уже доказано, что увеличенная ширина и толщина ороговевшего слоя слизистой оболочки вокруг имплантатов обеспечивает более долгосрочный успех лечения по сравнению с ситуациями без определенного объема КС. Это особенно важно в эстетических зонах, где маргинальная рецессия может негативно повлиять на конечный результат имплантации. Несколько исследований продемонстрировали долгосрочную стабильность интерфейса имплантат/мягкие ткани в условиях наличия необходимого объема КС без какой-либо ее коррекции, но аугментация тканей в периимплантатной зоне все же обеспечивает более высокий и аргументированный прогноз долгосрочного результата. В данной статье было представлено несколько методов раскрытия имплантатов с акцентом на увеличение толщины ороговевшей слизистой оболочки вокруг области имплантации.
Автор: David E. Azar, DDS

































































































































































0 комментариев