Сложные формы переднего открытого прикуса требуют комплексного, стратифицированного по рискам подхода, выходящего за рамки выравнивания зубов и учитывающего состояние дыхательных путей, морфологию лица, функцию, биомеханику и пародонт. В данной статье представлен современный протокол фациально-ориентированного планирования лечения с учетом дыхательных путей (ФОПЛДП), который начинается со скрининга дыхательных путей и дентофациального анализа, включает функциональное и биомеханическое планирование и интегрирует ортодонтическое лечение с использованием прозрачных элайнеров и скелетной опоры (временные опорные устройства — ВОУ) для достижения интрузии боковых зубов и авторотации нижней челюсти против часовой стрелки.
Передний открытый прикус относится к числу наиболее сложных аномалий окклюзии вследствие многофакторной этиологии, включающей скелетные, дентоальвеолярные, функциональные и поведенческие компоненты, а также вариабельный риск рецидива. Исторически лечение было сосредоточено преимущественно на выравнивании зубов и коррекции окклюзии; современные подходы включают оценку дыхательных путей, анализ лица и учет пародонтальных рисков на этапе планирования и лечения. В этом контексте концепция ФОПЛДП структурирует последовательность действий: от оценки дыхательных путей к формированию фациально-ориентированных целей лечения, далее — к функциональным и биомеханическим стратегиям и, наконец, к обеспечению пародонтальной стабильности.
Данный протокол представляет собой ориентированную на пациента концепцию, направленную на снижение рисков, повышение предсказуемости и улучшение функции, эстетики и долгосрочной стабильности. ФОПЛДП начинается со скрининга дыхательных путей и дентофациального анализа, затем включает функциональное и биомеханическое планирование и реализуется посредством ортодонтического лечения с использованием прозрачных элайнеров и скелетной опоры с применением временных опорных устройств (ВОУ) для достижения интрузии боковых зубов и авторотации нижней челюсти против часовой стрелки (пр. ч. с.).
В данной статье на примере клинического случая 31-летней пациентки описаны принципы и последовательность применения ФОПЛДП с учетом дыхательных путей, дентофациальных параметров, функционально-биомеханических аспектов и состояния пародонта. Цель статьи — помочь клиницистам распознавать многофакторную природу сложных форм переднего открытого прикуса и учитывать это при оценке рисков; определять показания и биомеханику комбинированного применения элайнеров и временных опорных устройств; учитывать пародонтальные аспекты и методы управления мягкими тканями (например, соединительнотканную трансплантацию [СТТ] при тонком фенотипе) для обеспечения долгосрочной стабильности.
Концептуальная основа: ФОПЛ и ФОПЛДП
Фациально-ориентированное планирование лечения (ФОПЛ) определяет положение резцов, дугу улыбки и окклюзионные плоскости в гармонии с морфологией лица. ФОПЛДП расширяет концепцию ФОПЛ за счет явного учета структуры, функции и поведенческих аспектов дыхательных путей, а также согласования дентофациальных целей с функциональными возможностями и биологией пародонта. Такой подход позволяет избегать чрезмерной интрузии передних зубов у пациентов с выраженной экспозицией зубов и направляет клинические решения в сторону интрузии боковых зубов в случаях вертикального избытка верхней челюсти (ИВЧ) и особенностей динамики губ, увеличивающих риск десневой улыбки.
Диагностический этап
Дыхательные пути
Скрининг дыхательных путей включает оценку структурных ограничений (например, высокое небо, узкая форма зубной дуги), функциональных привычек (например, переднее положение языка при глотании, ограниченная подвижность языка) и поведенческих факторов (например, ротовое дыхание/миофункциональная дисфункция). Эти факторы влияют на формирование дентофациальной структуры и риск рецидива; в связи с этим лечение часто дополняется миофункциональной терапией как адъювантом к ортодонтическому лечению для обеспечения долгосрочной функциональной стабильности (в рамках концепции ФОПЛДП).
Дентофациальный анализ
Ключевые параметры включают экспозицию зубов в покое и при улыбке, консонанс дуги улыбки, степень десневой улыбки и симметрию щечных коридоров. У пациентов с выраженной экспозицией зубов и десны интрузия передних зубов может дополнительно усиливать эстетическую дисгармонию. Поэтому план лечения часто ориентирован на интрузию боковых зубов в сочетании с авторотацией нижней челюсти пр. ч. с. при сохранении вертикального положения передних зубов — то есть поддержании их положения относительно губ и лицевых ориентиров — для сохранения эстетики улыбки и гармонии лица.
Функционально-биомеханическая оценка
Необходимо определить целевой вертикальный размер окклюзии, стратегию центральной окклюзии/максимальной интеркуспидации и функциональное пространство движений, чтобы избежать избыточного сагиттального перекрытия или нарушения переднего ведения. Для более точного планирования авторотации могут использоваться цифровое отслеживание движений нижней челюсти или 4D-аксиография.
Пародонтальные риски
Тонкий фенотип/биотип и ранние рецессии требуют щадящей биомеханики, контроля торка в пределах кости и, при необходимости, мягкотканной аугментации на завершающих этапах лечения для обеспечения стабильности.
Ортодонтический протокол: лечение элайнерами с использованием скелетной опоры
Показаниями к применению ФОПЛДП являются открытый прикус с высоким риском десневой улыбки, скученность, отрицательный торк коронок и необходимость интрузии боковых зубов.
Биомеханика лечения включает следующее: Вестибулярно и небно устанавливаются временные опорные устройства (ВОУ) в области между вторым премоляром и первым моляром для обеспечения вертикальной опоры. Прозрачные элайнеры используются для перемещения зубов и дентоальвеолярного ремоделирования, обеспечивая контролируемую деротацию, коррекцию торка, управление кривой Шпее и поэтапное перемещение с учетом опоры. Эластики или цепочки, фиксированные к ВОУ, создают направленные краниально векторы силы для интрузии. При этом вертикальное положение передних зубов сохраняется для поддержания эстетики улыбки.
Клинический случай
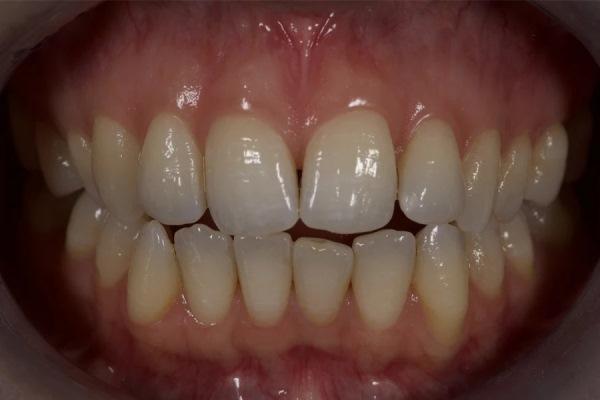
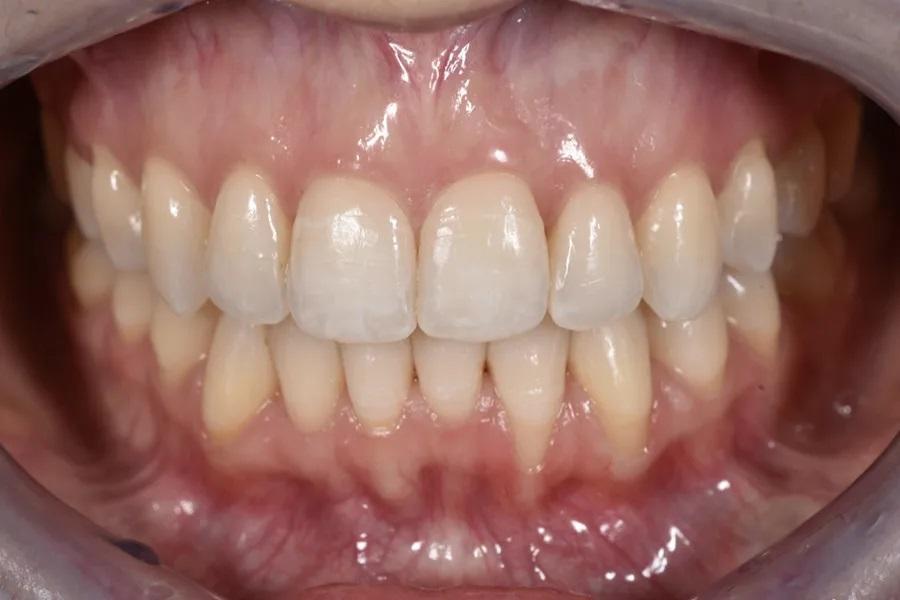
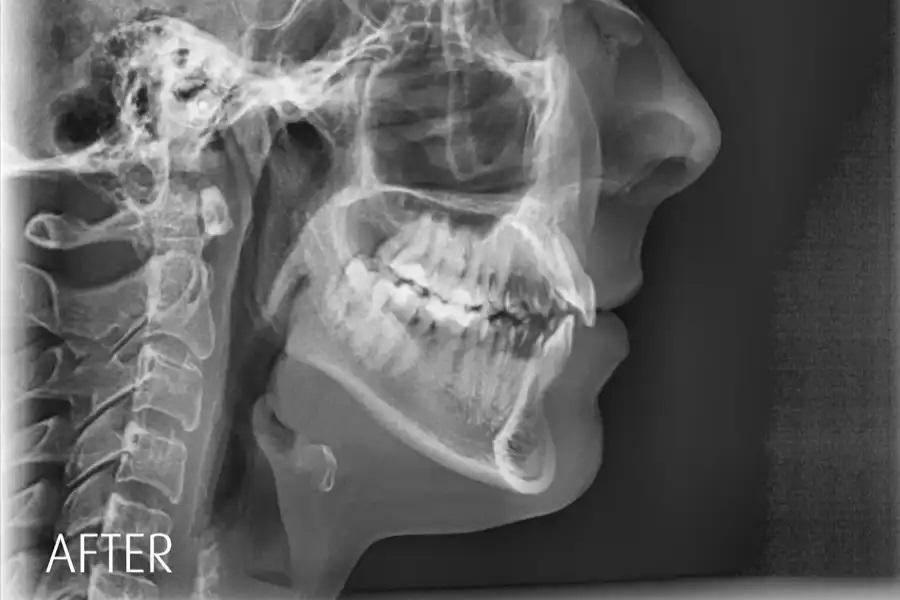
Пациентка 31 года обратилась с следующими внутриротовыми признаками: передний открытый прикус, скученность зубов на обеих челюстях, отрицательный торк коронок, начальные «черные треугольники» и тонкий пародонтальный фенотип/биотип с ранними рецессиями. Внеполостная картина включала десневую улыбку с высокой подвижностью верхней губы, асимметрию зубных дуг и задних щечных коридоров, а также несмыкание губ (фото 1 – 3). Совокупность этих факторов повышает эстетические и пародонтальные риски и обосновывает выбор интрузии боковых зубов вместо интрузии передних.
Фото 1. Исходная внутриротовая оценка в положении максимальной интеркуспидации. Отмечаются передний открытый прикус, скученность зубов с отрицательным торком коронок, начальные стадии «черных треугольников» (особенно между зубами 11 и 21), асимметричные «провисающие» задние щечные коридоры верхней челюсти и тонкий биотип, предрасполагающий к рецессиям, особенно у молодых пациентов.
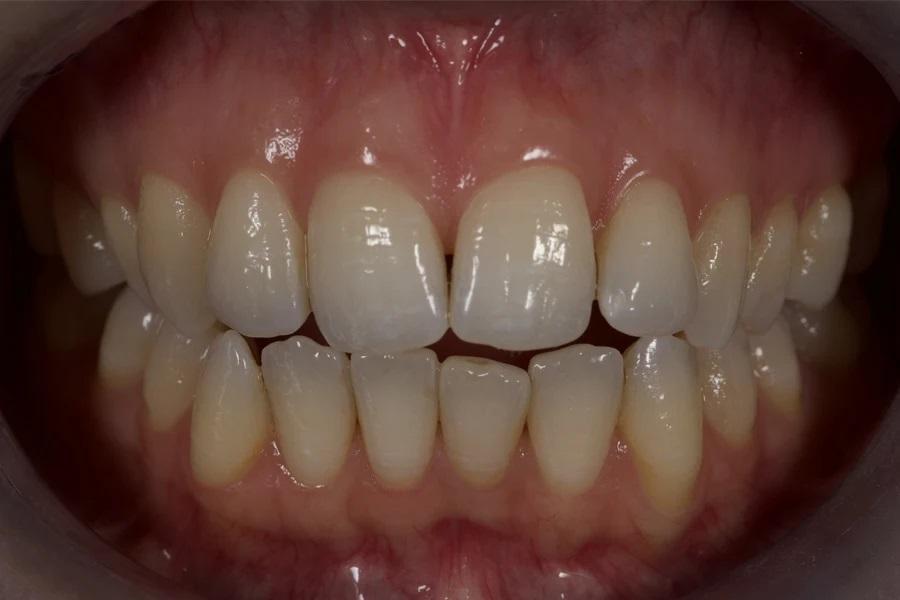
Фото 2. Исходная внеполостная оценка в покое; отмечаются высокая подвижность верхней губы и несмыкание губ.

Фото 3. Исходная внеполостная оценка при легкой улыбке; отмечаются десневая улыбка и асимметрия щечных коридоров.

Планирование лечения включало следующие ключевые аспекты:
Дыхательные пути/дентофациальный анализ: Сохранение вертикального положения передних зубов; планирование интрузии боковых зубов для уменьшения экспозиции за счет авторотации нижней челюсти пр. ч. с. (фото 4 и фото 5).
Фото 4. Скрининг дыхательных путей по КЛКТ (иллюстративные срезы), демонстрирующий высокое небо, узкую зубную дугу и V-образную форму. У пациентки отмечались переднее положение языка при глотании и ограничение его подвижности в средней трети. Было начато миофункциональное лечение.
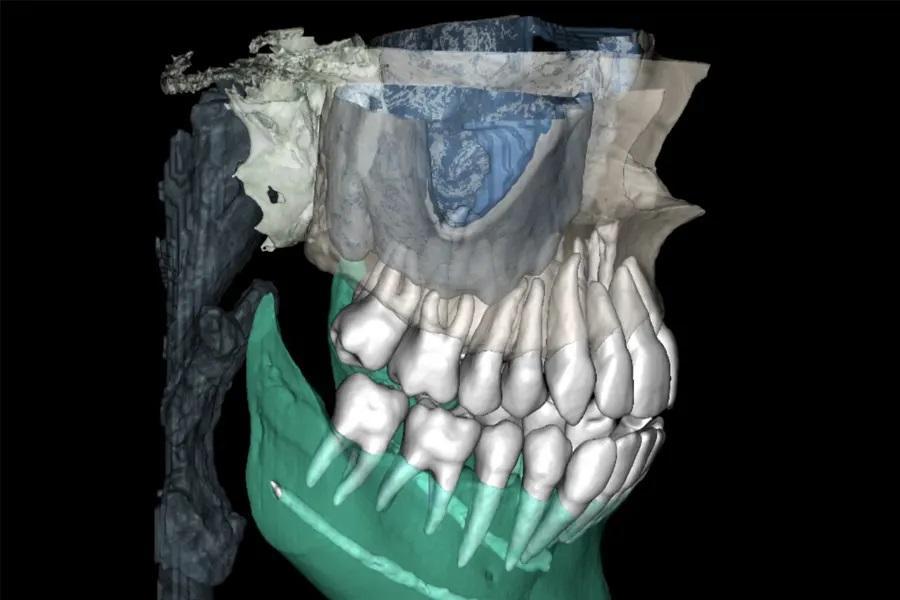
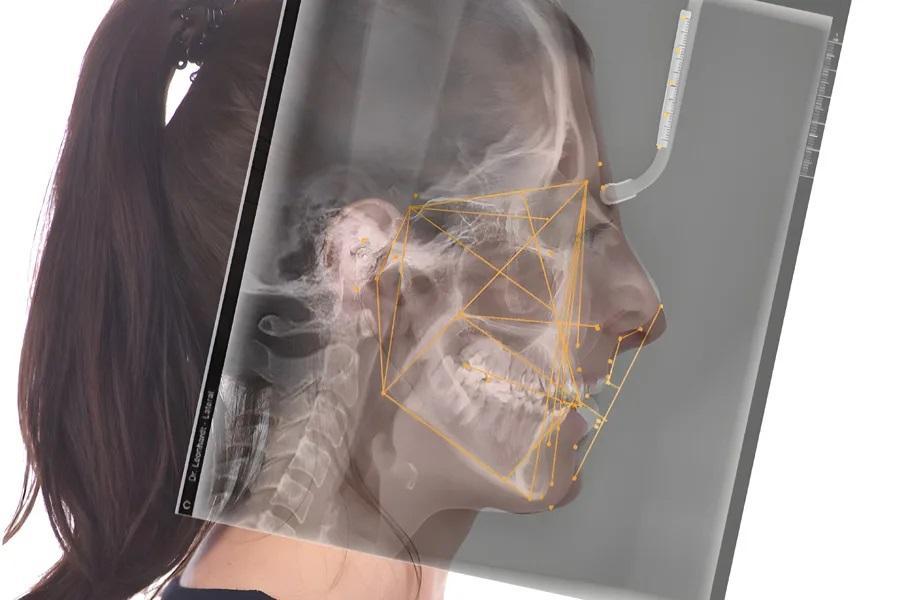
Фото 5. Дентофациальный профиль и цефалометрический анализ.
Биомеханика: Реализация деротации и коррекции торка в пределах костного ложа; выравнивание кривой Шпее; сохранение переднего пространства в функциональном объеме движений.
Пародонт: Применение щадящих сил; на завершающем этапе — проведение СТТ для утолщения тонкого фенотипа и закрытия рецессий.
Цифровой рабочий процесс: от 2D-дизайна улыбки к 3D-ортодонтическому планированию
Цифровое моделирование улыбки (в универсальном программном обеспечении) используется для согласования лицевых параметров с положением зубов, коммуникации в команде и формирования поэтапного плана ортодонтического лечения и целей интрузии. Это также позволяет визуализировать различия между стратегиями «закрытия спереди» и интрузии боковых зубов у пациентов с высокой экспозицией зубов. (фото 6 – 8)
Фото 6. Вид улыбки (слева) и макеты (в центре — закрытие спереди; справа — концепция интрузии боковых зубов).

Фото 7. Диагностический алгоритм при десневой улыбке включает измененное пассивное прорезывание, дентоальвеолярную экструзию, ИВЧ/высокую подвижность губы и нехирургический ортодонтический подход.

Фото 8. Переход от 2D (как на фото 8) к 3D — от дизайна улыбки к поэтапному планированию элайнеров.
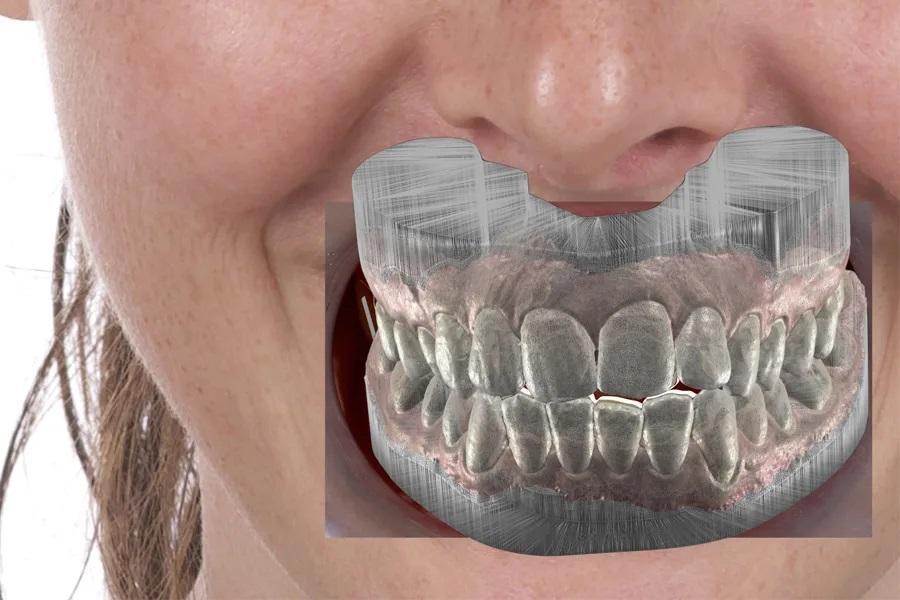
Функциональное планирование: авторотация против часовой стрелки и переднее ведение
Интрузия боковых зубов (например, примерно на 2–3 мм в области моляров) моделируется для определения авторотации нижней челюсти пр. ч. с. с обеспечением адекватного переднего ведения и функционального пространства движений. Использование гибридных (аналогово-цифровых) или полностью цифровых методов отслеживания движений нижней челюсти/аксиографии повышает точность определения конечного положения нижней челюсти по завершении лечения (фото 9 – 12).
Фото 9. Функциональное планирование: цифровое моделирование противочасовой авторотации нижней челюсти пр. ч. с. в центральном соотношении (отслеживание движения челюсти) с учетом дентофациальных ориентиров.
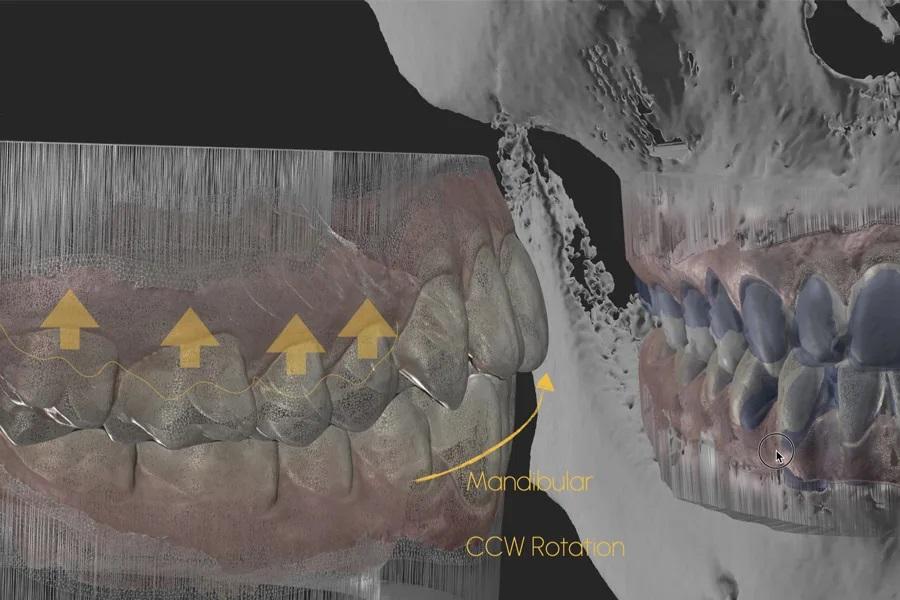
Фото 10. Окклюзионный вид интрузии с опорой на ВОУ при использовании элайнеров и эластиков; показаны расположение, биомеханика и используемые аппараты.
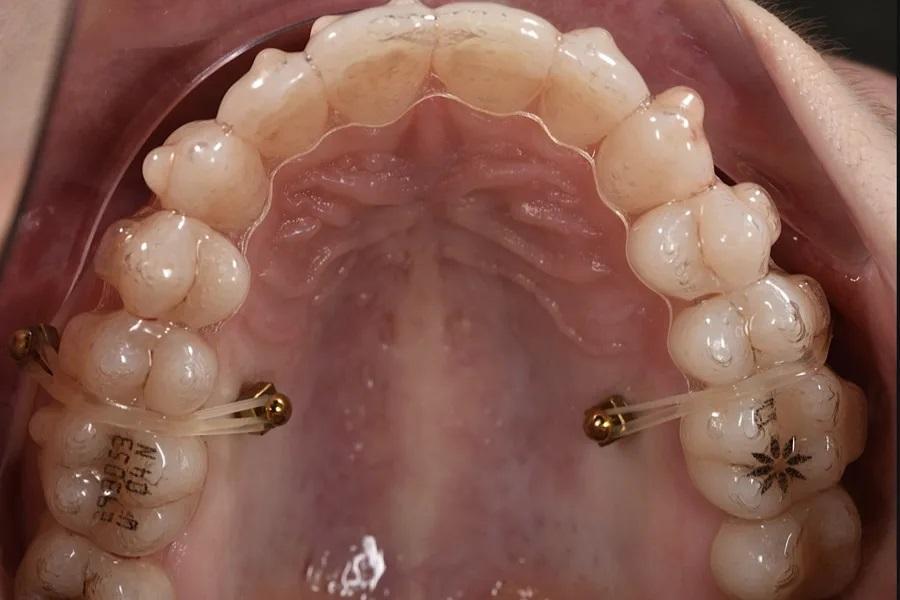
Фото 11. Фронтальный вид интрузии с опорой на ВОУ при использовании элайнеров и эластиков; показаны расположение, биомеханика и используемые аппараты.
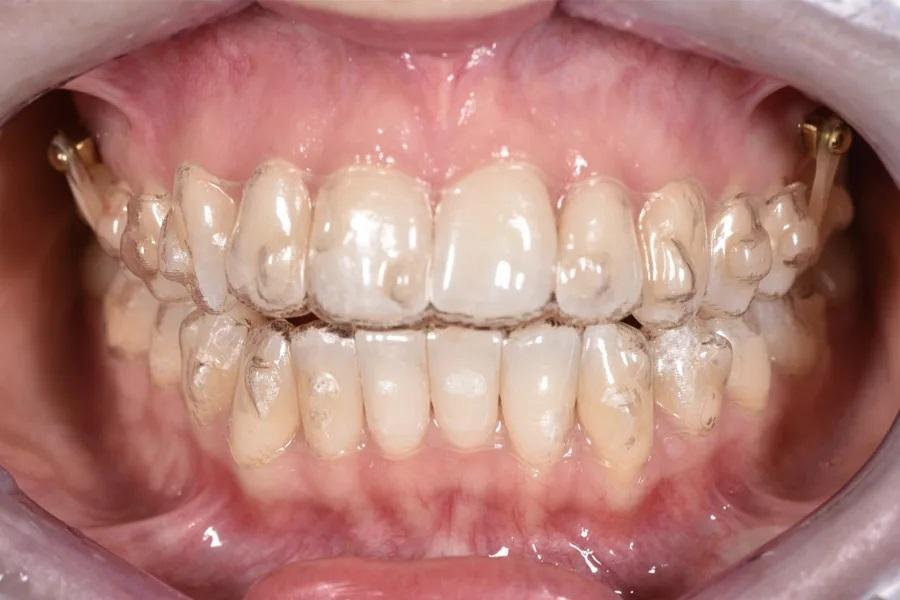
Фото 12. Окончательный результат после ортодонтического лечения. Отмечаются закрытие открытого прикуса, коррекция торка/выравнивание осей зубов и формирование окклюзионных контактов по сравнению с исходным состоянием.
Пародонтологическое лечение при тонком фенотипе
При тонком фенотипе с начальными рецессиями минимально инвазивная тоннельная техника с применением СТТ (при необходимости — с использованием эмалевых матриксных белков на оголенных корнях) позволяет увеличить толщину мягких тканей и обеспечить долгосрочную стабильность после ортодонтического перемещения зубов. (фото 13 – 16)
Фото 13. Закрытие рецессии с использованием СТТ, выполненное методом тоннелирования. Реципиентные участки были подготовлены с применением минимально инвазивной тоннельной техники с краевым разрезом без вертикальных релизных разрезов. Тоннель был расширен в межзубных промежутках для атравматичного введения трансплантата при сохранении целостности сосочков и оптимального кровоснабжения со стороны слизисто-надкостничного лоскута.
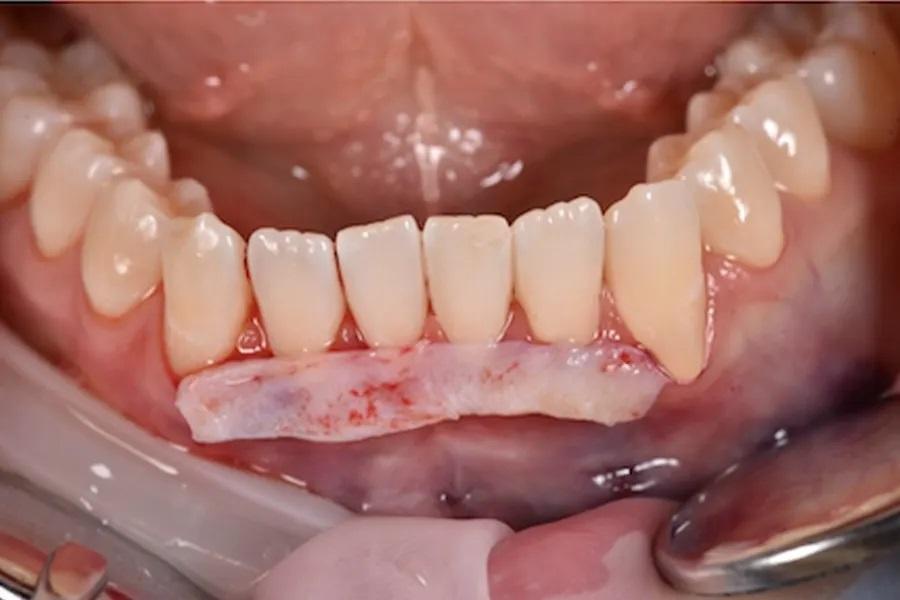
Фото 14. Фиксация СТТ с помощью подвешивающих швов, проведенных через межзубные сосочки. Швы фиксировались к неподвижной язычной/небной десне, обеспечивая стабильное корональное смещение без натяжения краевых тканей.
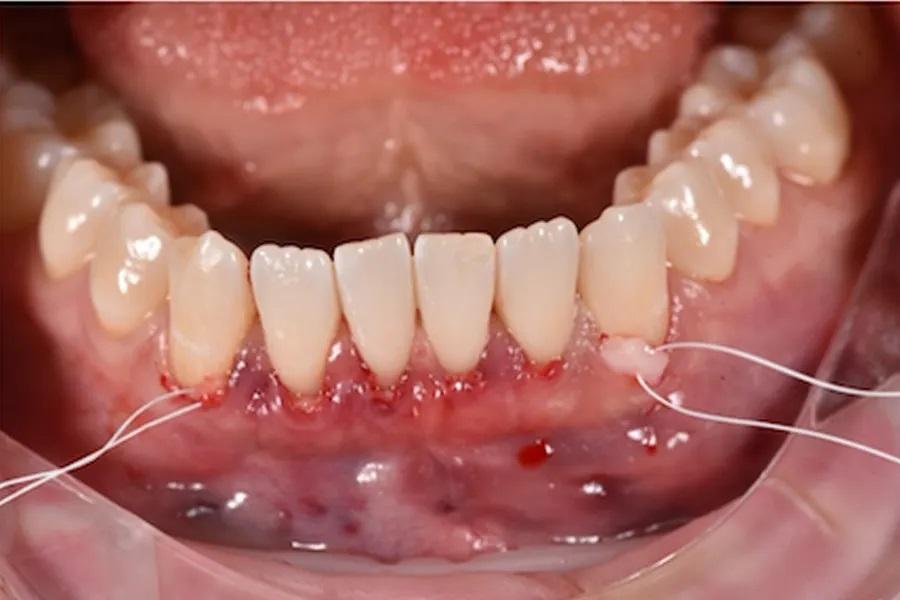
Фото 15. Подвешивающие швы, техника двойной фиксации. Использовались тонкие монофиламентные шовные материалы для точной адаптации трансплантата и краев лоскута. Такой подход обеспечивал пассивное положение тканей, минимизировал микроподвижность трансплантата и способствовал предсказуемой реваскуляризации. Швы были сняты через 10 дней.
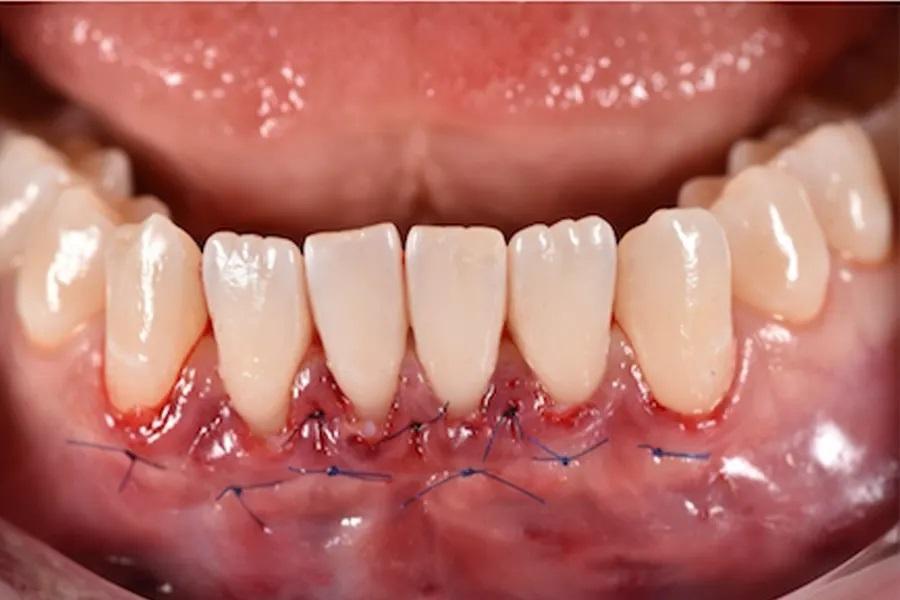
Фото 16. Результат закрытия рецессии с использованием СТТ через 12 недель после операции. Отмечается полное закрытие корней и значительное утолщение мягких тканей. Муко-гингивальная линия стабильна, цвет и текстура тканей гармоничны. Трансплантат успешно интегрировался, сформировав здоровый и эстетичный краевой контур, соответствующий долгосрочной пародонтальной стабильности.
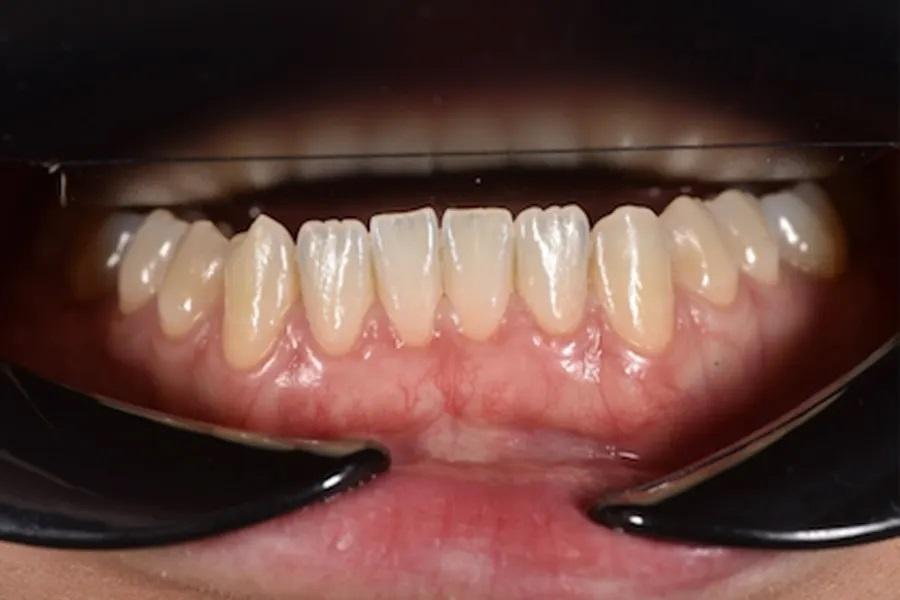
Рентгенологическое наблюдение
Повторная оценка по данным панорамной рентгенографии и цефалометрии используется для подтверждения интрузии боковых зубов без резорбции корней или изменений в области пазух, улучшения наклона верхних резцов в пределах костной ткани, изменений профиля губ, соответствующих авторотации пр. ч. с., и благоприятных скелетных параметров. (фото 17 – 20)
Фото 17. Панорамная рентгенограмма до лечения. Базовое изображение, демонстрирующее исходные дентоальвеолярные взаимоотношения. В области премоляров и моляров отмечается нормальный уровень краевой кости и прикрепления, служащий ориентиром для последующего сравнения.
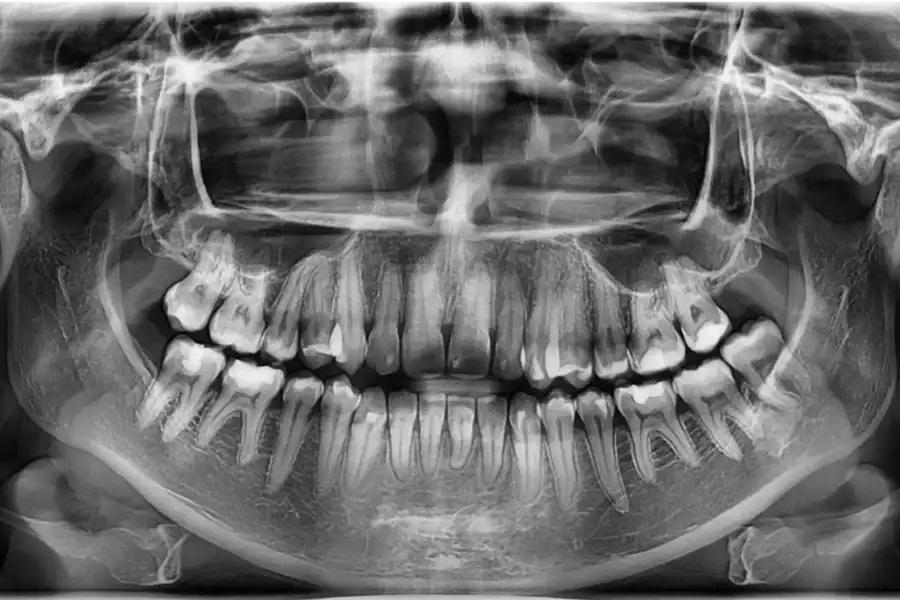
Фото 18. Панорамная рентгенограмма через 15 месяцев после завершения лечения. Выявлено выраженное двустороннее дентоальвеолярное ремоделирование в области премоляров и моляров. Альвеолярный отросток вместе с зубами смещен краниально, что соответствует успешной интрузии боковых зубов и авторотации нижней челюсти пр. ч. с. Уровень краевой кости и прикрепления остался неизменным, признаков резорбции корней или изменений в области пазух не выявлено, что свидетельствует о стабильной костной адаптации и сохранности пародонта.
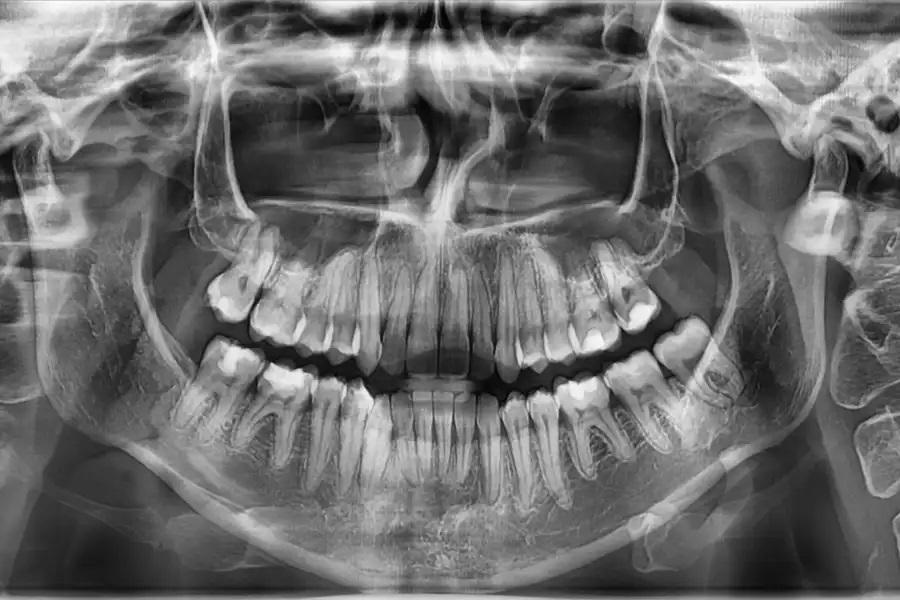
Фото 19. Цефалометрическая рентгенограмма до лечения. Базовая латеральная телерентгенограмма, демонстрирующая исходные скелетные и зубные соотношения. Верхнечелюстная плоскость и окклюзионная кривая имели выраженный наклон, с акцентированной кривой Шпее, тенденцией к открытому прикусу и уменьшенными значениями вертикального и сагиттального перекрытия.
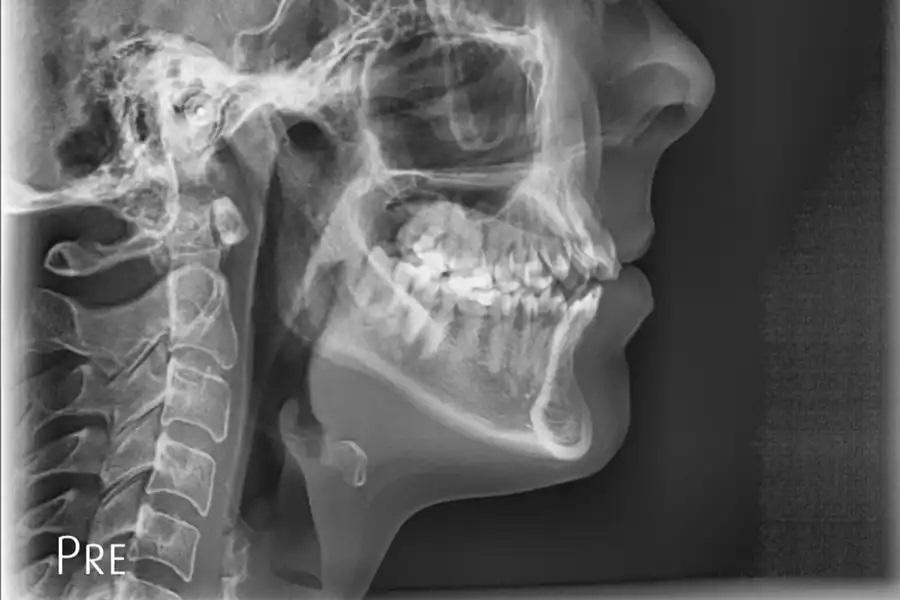
Фото 20. Цефалометрическая рентгенограмма через 15 месяцев после завершения лечения. Цефалометрический анализ продемонстрировал выраженное улучшение скелетных и зубных параметров. Верхнечелюстная плоскость приобрела более благоприятный наклон с выравниванием окклюзионной кривизны. Отчетливо определяется ротация нижней челюсти пр. ч. с., что привело к формированию положительного вертикального перекрытия, физиологического сагиттального перекрытия и более гармоничного профиля лица. Углы SNB и ANB нормализовались, что соответствует улучшению сагиттального баланса и общей лицевой гармонии.
Обсуждение
Последовательность ФОПЛДП позволяет снизить риски при лечении сложных случаев открытого прикуса несколькими способами. Во-первых, она сохраняет эстетику улыбки у пациентов с высокой экспозицией зубов за счет интрузии боковых, а не передних зубов. Во-вторых, используется скелетная опора в сочетании с элайнерами для эффективного вертикального контроля. В-третьих, протокол согласует функциональные параметры с окончательной окклюзией. Наконец, обеспечивается пародонтальная стабильность при тонком фенотипе за счет применения СТТ при наличии показаний. Данные литературы подтверждают эффективность интрузии боковых зубов с использованием скелетной опоры и тщательного контроля торка, и индивидуальные особенности пациентов (например, поведение дыхательных путей и динамика мягких тканей) требуют междисциплинарного подхода и строгого соблюдения ретенционного протокола.
Заключение
Структурированный подход ФОПЛДП, охватывающий дыхательные пути, дентофациальные параметры, функционально-биомеханические аспекты и состояние пародонта, позволяет обоснованно выбирать интрузию боковых зубов с использованием ВОУ и элайнеров при сложных формах открытого прикуса. Данная стратегия способствует сохранению эстетики переднего отдела, восстановлению функции и обеспечению долгосрочной стабильности при сочетании с коррекцией мягких тканей и адекватной ретенцией.
Автор: Christian Leonhardt, DMD, MSc
Сложные формы переднего открытого прикуса требуют комплексного, стратифицированного по рискам подхода, выходящего за рамки выравнивания зубов и учитывающего состояние дыхательных путей, морфологию лица, функцию, биомеханику и пародонт. В данной статье представлен современный протокол фациально-ориентированного планирования лечения с учетом дыхательных путей (ФОПЛДП), который начинается со скрининга дыхательных путей и дентофациального анализа, включает функциональное и биомеханическое планирование и интегрирует ортодонтическое лечение с использованием прозрачных элайнеров и скелетной опоры (временные опорные устройства — ВОУ) для достижения интрузии боковых зубов и авторотации нижней челюсти против часовой стрелки.

Передний открытый прикус относится к числу наиболее сложных аномалий окклюзии вследствие многофакторной этиологии, включающей скелетные, дентоальвеолярные, функциональные и поведенческие компоненты, а также вариабельный риск рецидива. Исторически лечение было сосредоточено преимущественно на выравнивании зубов и коррекции окклюзии; современные подходы включают оценку дыхательных путей, анализ лица и учет пародонтальных рисков на этапе планирования и лечения. В этом контексте концепция ФОПЛДП структурирует последовательность действий: от оценки дыхательных путей к формированию фациально-ориентированных целей лечения, далее — к функциональным и биомеханическим стратегиям и, наконец, к обеспечению пародонтальной стабильности.
Данный протокол представляет собой ориентированную на пациента концепцию, направленную на снижение рисков, повышение предсказуемости и улучшение функции, эстетики и долгосрочной стабильности. ФОПЛДП начинается со скрининга дыхательных путей и дентофациального анализа, затем включает функциональное и биомеханическое планирование и реализуется посредством ортодонтического лечения с использованием прозрачных элайнеров и скелетной опоры с применением временных опорных устройств (ВОУ) для достижения интрузии боковых зубов и авторотации нижней челюсти против часовой стрелки (пр. ч. с.).
В данной статье на примере клинического случая 31-летней пациентки описаны принципы и последовательность применения ФОПЛДП с учетом дыхательных путей, дентофациальных параметров, функционально-биомеханических аспектов и состояния пародонта. Цель статьи — помочь клиницистам распознавать многофакторную природу сложных форм переднего открытого прикуса и учитывать это при оценке рисков; определять показания и биомеханику комбинированного применения элайнеров и временных опорных устройств; учитывать пародонтальные аспекты и методы управления мягкими тканями (например, соединительнотканную трансплантацию [СТТ] при тонком фенотипе) для обеспечения долгосрочной стабильности.
Концептуальная основа: ФОПЛ и ФОПЛДП
Фациально-ориентированное планирование лечения (ФОПЛ) определяет положение резцов, дугу улыбки и окклюзионные плоскости в гармонии с морфологией лица. ФОПЛДП расширяет концепцию ФОПЛ за счет явного учета структуры, функции и поведенческих аспектов дыхательных путей, а также согласования дентофациальных целей с функциональными возможностями и биологией пародонта. Такой подход позволяет избегать чрезмерной интрузии передних зубов у пациентов с выраженной экспозицией зубов и направляет клинические решения в сторону интрузии боковых зубов в случаях вертикального избытка верхней челюсти (ИВЧ) и особенностей динамики губ, увеличивающих риск десневой улыбки.
Диагностический этап
Дыхательные пути
Скрининг дыхательных путей включает оценку структурных ограничений (например, высокое небо, узкая форма зубной дуги), функциональных привычек (например, переднее положение языка при глотании, ограниченная подвижность языка) и поведенческих факторов (например, ротовое дыхание/миофункциональная дисфункция). Эти факторы влияют на формирование дентофациальной структуры и риск рецидива; в связи с этим лечение часто дополняется миофункциональной терапией как адъювантом к ортодонтическому лечению для обеспечения долгосрочной функциональной стабильности (в рамках концепции ФОПЛДП).
Дентофациальный анализ
Ключевые параметры включают экспозицию зубов в покое и при улыбке, консонанс дуги улыбки, степень десневой улыбки и симметрию щечных коридоров. У пациентов с выраженной экспозицией зубов и десны интрузия передних зубов может дополнительно усиливать эстетическую дисгармонию. Поэтому план лечения часто ориентирован на интрузию боковых зубов в сочетании с авторотацией нижней челюсти пр. ч. с. при сохранении вертикального положения передних зубов — то есть поддержании их положения относительно губ и лицевых ориентиров — для сохранения эстетики улыбки и гармонии лица.
Функционально-биомеханическая оценка
Необходимо определить целевой вертикальный размер окклюзии, стратегию центральной окклюзии/максимальной интеркуспидации и функциональное пространство движений, чтобы избежать избыточного сагиттального перекрытия или нарушения переднего ведения. Для более точного планирования авторотации могут использоваться цифровое отслеживание движений нижней челюсти или 4D-аксиография.
Пародонтальные риски
Тонкий фенотип/биотип и ранние рецессии требуют щадящей биомеханики, контроля торка в пределах кости и, при необходимости, мягкотканной аугментации на завершающих этапах лечения для обеспечения стабильности.
Ортодонтический протокол: лечение элайнерами с использованием скелетной опоры
Показаниями к применению ФОПЛДП являются открытый прикус с высоким риском десневой улыбки, скученность, отрицательный торк коронок и необходимость интрузии боковых зубов.
Биомеханика лечения включает следующее: Вестибулярно и небно устанавливаются временные опорные устройства (ВОУ) в области между вторым премоляром и первым моляром для обеспечения вертикальной опоры. Прозрачные элайнеры используются для перемещения зубов и дентоальвеолярного ремоделирования, обеспечивая контролируемую деротацию, коррекцию торка, управление кривой Шпее и поэтапное перемещение с учетом опоры. Эластики или цепочки, фиксированные к ВОУ, создают направленные краниально векторы силы для интрузии. При этом вертикальное положение передних зубов сохраняется для поддержания эстетики улыбки.
Клинический случай
Пациентка 31 года обратилась с следующими внутриротовыми признаками: передний открытый прикус, скученность зубов на обеих челюстях, отрицательный торк коронок, начальные «черные треугольники» и тонкий пародонтальный фенотип/биотип с ранними рецессиями. Внеполостная картина включала десневую улыбку с высокой подвижностью верхней губы, асимметрию зубных дуг и задних щечных коридоров, а также несмыкание губ (фото 1 – 3). Совокупность этих факторов повышает эстетические и пародонтальные риски и обосновывает выбор интрузии боковых зубов вместо интрузии передних.
Фото 1. Исходная внутриротовая оценка в положении максимальной интеркуспидации. Отмечаются передний открытый прикус, скученность зубов с отрицательным торком коронок, начальные стадии «черных треугольников» (особенно между зубами 11 и 21), асимметричные «провисающие» задние щечные коридоры верхней челюсти и тонкий биотип, предрасполагающий к рецессиям, особенно у молодых пациентов.

Фото 2. Исходная внеполостная оценка в покое; отмечаются высокая подвижность верхней губы и несмыкание губ.

Фото 3. Исходная внеполостная оценка при легкой улыбке; отмечаются десневая улыбка и асимметрия щечных коридоров.

Планирование лечения включало следующие ключевые аспекты:
Дыхательные пути/дентофациальный анализ: Сохранение вертикального положения передних зубов; планирование интрузии боковых зубов для уменьшения экспозиции за счет авторотации нижней челюсти пр. ч. с. (фото 4 и фото 5).
Фото 4. Скрининг дыхательных путей по КЛКТ (иллюстративные срезы), демонстрирующий высокое небо, узкую зубную дугу и V-образную форму. У пациентки отмечались переднее положение языка при глотании и ограничение его подвижности в средней трети. Было начато миофункциональное лечение.

Фото 5. Дентофациальный профиль и цефалометрический анализ.

Биомеханика: Реализация деротации и коррекции торка в пределах костного ложа; выравнивание кривой Шпее; сохранение переднего пространства в функциональном объеме движений.
Пародонт: Применение щадящих сил; на завершающем этапе — проведение СТТ для утолщения тонкого фенотипа и закрытия рецессий.
Цифровой рабочий процесс: от 2D-дизайна улыбки к 3D-ортодонтическому планированию
Цифровое моделирование улыбки (в универсальном программном обеспечении) используется для согласования лицевых параметров с положением зубов, коммуникации в команде и формирования поэтапного плана ортодонтического лечения и целей интрузии. Это также позволяет визуализировать различия между стратегиями «закрытия спереди» и интрузии боковых зубов у пациентов с высокой экспозицией зубов. (фото 6 – 8)
Фото 6. Вид улыбки (слева) и макеты (в центре — закрытие спереди; справа — концепция интрузии боковых зубов).

Фото 7. Диагностический алгоритм при десневой улыбке включает измененное пассивное прорезывание, дентоальвеолярную экструзию, ИВЧ/высокую подвижность губы и нехирургический ортодонтический подход.

Фото 8. Переход от 2D (как на фото 8) к 3D — от дизайна улыбки к поэтапному планированию элайнеров.

Функциональное планирование: авторотация против часовой стрелки и переднее ведение
Интрузия боковых зубов (например, примерно на 2–3 мм в области моляров) моделируется для определения авторотации нижней челюсти пр. ч. с. с обеспечением адекватного переднего ведения и функционального пространства движений. Использование гибридных (аналогово-цифровых) или полностью цифровых методов отслеживания движений нижней челюсти/аксиографии повышает точность определения конечного положения нижней челюсти по завершении лечения (фото 9 – 12).
Фото 9. Функциональное планирование: цифровое моделирование противочасовой авторотации нижней челюсти пр. ч. с. в центральном соотношении (отслеживание движения челюсти) с учетом дентофациальных ориентиров.

Фото 10. Окклюзионный вид интрузии с опорой на ВОУ при использовании элайнеров и эластиков; показаны расположение, биомеханика и используемые аппараты.

Фото 11. Фронтальный вид интрузии с опорой на ВОУ при использовании элайнеров и эластиков; показаны расположение, биомеханика и используемые аппараты.

Фото 12. Окончательный результат после ортодонтического лечения. Отмечаются закрытие открытого прикуса, коррекция торка/выравнивание осей зубов и формирование окклюзионных контактов по сравнению с исходным состоянием.

Пародонтологическое лечение при тонком фенотипе
При тонком фенотипе с начальными рецессиями минимально инвазивная тоннельная техника с применением СТТ (при необходимости — с использованием эмалевых матриксных белков на оголенных корнях) позволяет увеличить толщину мягких тканей и обеспечить долгосрочную стабильность после ортодонтического перемещения зубов. (фото 13 – 16)
Фото 13. Закрытие рецессии с использованием СТТ, выполненное методом тоннелирования. Реципиентные участки были подготовлены с применением минимально инвазивной тоннельной техники с краевым разрезом без вертикальных релизных разрезов. Тоннель был расширен в межзубных промежутках для атравматичного введения трансплантата при сохранении целостности сосочков и оптимального кровоснабжения со стороны слизисто-надкостничного лоскута.

Фото 14. Фиксация СТТ с помощью подвешивающих швов, проведенных через межзубные сосочки. Швы фиксировались к неподвижной язычной/небной десне, обеспечивая стабильное корональное смещение без натяжения краевых тканей.

Фото 15. Подвешивающие швы, техника двойной фиксации. Использовались тонкие монофиламентные шовные материалы для точной адаптации трансплантата и краев лоскута. Такой подход обеспечивал пассивное положение тканей, минимизировал микроподвижность трансплантата и способствовал предсказуемой реваскуляризации. Швы были сняты через 10 дней.

Фото 16. Результат закрытия рецессии с использованием СТТ через 12 недель после операции. Отмечается полное закрытие корней и значительное утолщение мягких тканей. Муко-гингивальная линия стабильна, цвет и текстура тканей гармоничны. Трансплантат успешно интегрировался, сформировав здоровый и эстетичный краевой контур, соответствующий долгосрочной пародонтальной стабильности.

Рентгенологическое наблюдение
Повторная оценка по данным панорамной рентгенографии и цефалометрии используется для подтверждения интрузии боковых зубов без резорбции корней или изменений в области пазух, улучшения наклона верхних резцов в пределах костной ткани, изменений профиля губ, соответствующих авторотации пр. ч. с., и благоприятных скелетных параметров. (фото 17 – 20)
Фото 17. Панорамная рентгенограмма до лечения. Базовое изображение, демонстрирующее исходные дентоальвеолярные взаимоотношения. В области премоляров и моляров отмечается нормальный уровень краевой кости и прикрепления, служащий ориентиром для последующего сравнения.

Фото 18. Панорамная рентгенограмма через 15 месяцев после завершения лечения. Выявлено выраженное двустороннее дентоальвеолярное ремоделирование в области премоляров и моляров. Альвеолярный отросток вместе с зубами смещен краниально, что соответствует успешной интрузии боковых зубов и авторотации нижней челюсти пр. ч. с. Уровень краевой кости и прикрепления остался неизменным, признаков резорбции корней или изменений в области пазух не выявлено, что свидетельствует о стабильной костной адаптации и сохранности пародонта.

Фото 19. Цефалометрическая рентгенограмма до лечения. Базовая латеральная телерентгенограмма, демонстрирующая исходные скелетные и зубные соотношения. Верхнечелюстная плоскость и окклюзионная кривая имели выраженный наклон, с акцентированной кривой Шпее, тенденцией к открытому прикусу и уменьшенными значениями вертикального и сагиттального перекрытия.

Фото 20. Цефалометрическая рентгенограмма через 15 месяцев после завершения лечения. Цефалометрический анализ продемонстрировал выраженное улучшение скелетных и зубных параметров. Верхнечелюстная плоскость приобрела более благоприятный наклон с выравниванием окклюзионной кривизны. Отчетливо определяется ротация нижней челюсти пр. ч. с., что привело к формированию положительного вертикального перекрытия, физиологического сагиттального перекрытия и более гармоничного профиля лица. Углы SNB и ANB нормализовались, что соответствует улучшению сагиттального баланса и общей лицевой гармонии.

Обсуждение
Последовательность ФОПЛДП позволяет снизить риски при лечении сложных случаев открытого прикуса несколькими способами. Во-первых, она сохраняет эстетику улыбки у пациентов с высокой экспозицией зубов за счет интрузии боковых, а не передних зубов. Во-вторых, используется скелетная опора в сочетании с элайнерами для эффективного вертикального контроля. В-третьих, протокол согласует функциональные параметры с окончательной окклюзией. Наконец, обеспечивается пародонтальная стабильность при тонком фенотипе за счет применения СТТ при наличии показаний. Данные литературы подтверждают эффективность интрузии боковых зубов с использованием скелетной опоры и тщательного контроля торка, и индивидуальные особенности пациентов (например, поведение дыхательных путей и динамика мягких тканей) требуют междисциплинарного подхода и строгого соблюдения ретенционного протокола.
Заключение
Структурированный подход ФОПЛДП, охватывающий дыхательные пути, дентофациальные параметры, функционально-биомеханические аспекты и состояние пародонта, позволяет обоснованно выбирать интрузию боковых зубов с использованием ВОУ и элайнеров при сложных формах открытого прикуса. Данная стратегия способствует сохранению эстетики переднего отдела, восстановлению функции и обеспечению долгосрочной стабильности при сочетании с коррекцией мягких тканей и адекватной ретенцией.
Автор: Christian Leonhardt, DMD, MSc
































































































































































0 комментариев