Количество стоматологических пациентов, возраст которых превышает 65 лет, продолжает прогрессивно увеличиваться. Учитывая имеющиеся тенденции, логично, что именно среди таковых чаще всего наблюдаются симптомы частичной и полной адентии, которые также ассоциированы с долговременным использованием разных протетических конструкций и развитием атрофии костного гребня обеих челюстей. В настоящее время возможность проведения процедуры дентальной имплантации позволила оптимизировать подходы к реабилитации пациентов пожилого возраста, основные аспекты которой и будут описаны в данной статье.
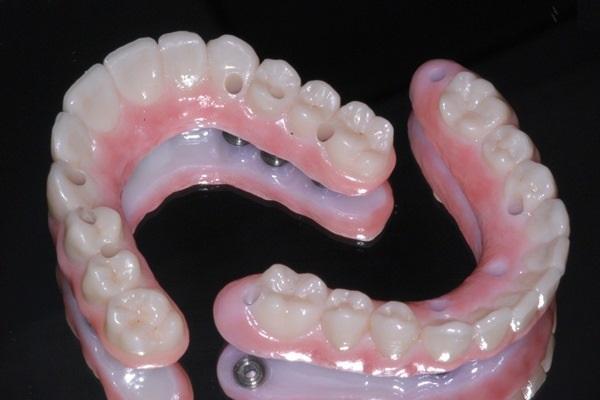
Возраст и протезы
К сожалению, одним из наиболее распространенных подходов к восстановлению дефектов зубного ряда является использование полных съемных протезов. Тенденция массового использования именно данных конструкций обоснована определенным социо-экономическими условиями жизни пациентов пожилого возраста, опытом уже предварительного их применения и страхом менять сложившийся образ жизни, к которому они уже более-менее привыкли. Проблема состоит в том, что использование полных съемных протезов с возрастом приводит к прогрессирующей убыли костной ткани челюстей. При чем на нижней челюсти редукция кости проходит намного быстрее, чем на верхней, а ретенция на таковой и при нормальном уровне костного гребня является не всегда приемлемой. С другой стороны, использование полных съемных протезов аргументирует необходимость удаления оставшихся зубов для фиксации базисов конструкций. Таким образом, полное съемное протезирование по своей сути является одним из наиболее деструктивных методов лечения. Потеря костной ткани челюстей под действием конструкций полных съемных протезов прогрессирует со временем их использования. Ранее в США очень распространенным было использование конструкций керамических штучных зубов в структуре полного съемного протеза, которые должны были удерживать необходимую вертикальную величину окклюзии. И они справлялись со своей функцией, но за счет убыли уровня низлежащей костной ткани, на которую опирались базисы. Пятьдесят лет назад более чем у половины населения США в возрасте 65-75 лет была диагностирована полная адентия, следовательно, требовалось лечение в условиях уже сформировавшегося дефицита костной ткани челюстей. Использование дентальных имплантатов в качестве опоры для протезов было аспектом длительного изучения еще с 1940-х годов прошлого века. В то время конструкции имплантатов были представлены субпериостальными аналогами или имплантатами по типу «blade». Но надо отдать должное: до момента разработки первого винтового имплантата, все предыдущие аналоги конструкции не характеризовались достаточным уровнем клинической успешности или надежности.
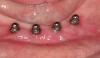
В ходе проведения конференции в Торонто, которую возглавлял профессор George Zarb, профессор Per-Ingvar Branemark представил уникальное решение для восстановления дефектов зубного ряда посредством дентальных имплантатов, которое изменило стоматологию навсегда. Винтовые имплантаты исключили необходимость проведения обширной реконструкции костной ткани челюстей для установки пластинчатых или периостальных аналогов, поскольку фактически для реабилитации атрофированной челюсти по предложенному Branemark алгоритму требовалось установить лишь четыре титановых винта (фото 1-3). На фото 1 Вы можете увидеть 81-летнего пациента с тяжёлой формы атрофии нижней челюсти после долговременного использования полного съемного протеза. Уровень атрофии был настолько выраженным, что дальнейшее использование подобного типа конструкций являлось попросту невозможным. В 1983 году этой пациенту было установлено 4 винтовых имплантата, которые, по данным панорамной рентгенографии, проникали вглубь кортикальной пластинки на 3-4 мм (фото 2). Через 4 года и 5 месяцев в области апикального окончания имплантатов было отмечено формирование репаративной костной ткани (фото 3), при этом каждая конструкция оставалась функциональной стабильной до момента смерти пациентки в 90-летнем возрасте.
Фото 1. 81-летний пациент с выраженной атрофией нижней челюсти после длительного использования полного съемного протеза.
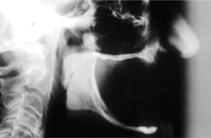
Фото 2. Вид 4 имплантатов, установленных в 1983 с пенетрацией нижней кортикальной пластинки.

Фото 3. Вид костного заживления вокруг установленных имплантатов.

Атрофия верхней челюсти может быть ассоциирована с влиянием ряда этиологических факторов, но представляет такую же функциональную проблему для реабилитации, как и атрофия нижней челюсти. При этом потребность в аугментации верхней челюсти среди стоматологических пациентов немного ниже, учитывая возможность установки скуловых имплантатов. Однако, травматичность такой манипуляции немного ограничивает перспективу ее проведения среди пациентов пожилого возраста. На фото 4-5 изображен пациент, который пользовался частичным съемным протезом на протяжении более чем 40 лет, что привело к выраженной потере костной ткани в области антагонирующей верхней челюсти. С целью реабилитации пациенту было установлено 4 скуловых имплантата, которые позволили добиться успешной реабилитации в возрасте более 70 лет (фото 5), что при невозможности установки титановых опор было бы довольно сложным.
Фото 4. Четыре скуловых имплантата.
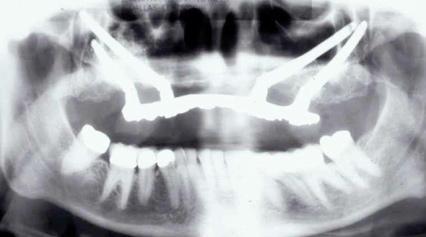
Фото 5. Вид окончательной реставрации.
Возраст и кариес
Раннее считалось, что кариес более характер для детского и юношеского населения, однако в последнее время удалось установить, что такая модель распространения данной патологии не является совсем верной. Профилактика и лечение кариеса среди людей пожилого возраста аргументировано тем, что люди в возрасте 65-75 лет являются той частью населения, которые живут наиболее долго, и соответственно они пользуются и зубными протезами гораздо дольше, чем все остальные. Кроме того, люди в пожилом возрасте также активно принимают разные виды лекарств, большинство из которых вызывает развитие ксеростомии. Изменения функции слюнных желез по причине приема медикаментов, дыхания через рот, в результате радиотерапии является одним из факторов потенциального развития кариеса.
Вторичный кариес под уже имеющимися реставрациями диагностировать достаточно сложно, пока он не приобретает уже полностью деструктивную форму. Пришеечный кариес и кариес корня может прогрессировать бессимптомно, что представляет собой еще одну сложность диагностики среди пожилого населения. Демографический сдвиг также играет роль в планировании современных подходов к лечению основных стоматологических заболеваний. У людей со стабильным состоянием пародонта в процессе старения кариес может приобретать невиданного ранее прогрессирования, а учитывая то, что уход за пожилыми людьми проводиться преимущественно в домах престарелых, обеспечить адекватную профилактику кариозных поражений в таких условиях достаточно сложно.
Использование конструкций с опорой на дентальные имплантаты позволяет добиться восстановления целостности зубного ряда такими видами реставраций, которые не являются чувствительными к кариозному процессу. На фото 6-7 изображена ортопантомограмма 56-летнего пациента, которому ранее было проведено ряд ортогнатических и других обширных хирургических вмешательств. После замены реставраций все признаки вторичного кариеса были пролечены, пародонтолический статус был стабилизирован, эстетический профиль полностью восстановлен. Выбор же эффективных методов лечения кариеса в молодом возрасте является более сложным. При этом пациент должен быть ознакомлен со всеми возможными вариантами лечения. Но если подумать, то использование методов реабилитации, исключающих возможность прогрессирования кариеса в будущем в принципе, является не такой уж и плохой перспективой, даже если таковая ассоциирована с необходимостью использования конструкций на дентальных имплантатах.
Фото 6. Ортопантомограмма 56-летнего пациента, которому было проведено множество стоматологических вмешательств.
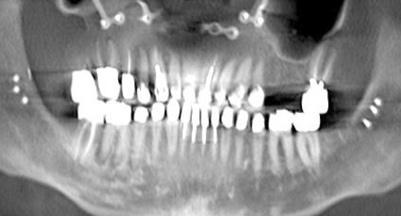
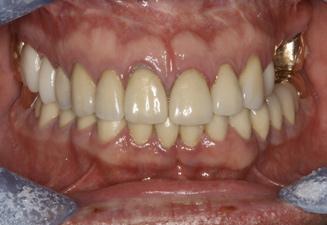
Фото 7. Стоматологический статус: здоровое состояние пародонта
Возраст и нейросенсорные нарушения
В процессе старения объем кровотока в области мозга снижается приблизительно на 20%. У диабетиков, курильщиков, пациентов, страдающих на гипертензию и атеросклероз данное снижение выражено еще больше. Изменение нарушающие миелинизацию нервных волокон и синаптическую передачу непосредственно влияют на нейродвигательную функцию организма, уменьшая чувствительно периферических нервных клеток. Учитывая, что множество неврологических расстройств связаны именно с процессом старения организма человека, но проявляются они у каждого по-разному, разработать унифицированный протокол лечения подобных заболеваний попросту невозможно. У пациентов с признаками дискинезии могут отмечаться выраженные изменения активности лицевой мускулатуры с прогрессирующей дисфункцией зубочелюстного аппарата, которая исключает возможность достижения центрального соотношения.
На фото 8-9 изображен 82-летний пациент, который ранее лечился от депрессии, характеризовался наличием компрометированного стоматологического статуса и признаков дискинезии. При попытке записать высокую линию улыбки у пациента были отмечены деформации активности лицевой мускулатуры, таким образом, удаление костной ткани в области верхней челюсти с целью скрытия переходной линии протезов не представлялось возможным. У подобных пациентов необходимо проводить значительные изменения окклюзионный схемы для достижения успешного и прогнозированного результата, а подобные критические изменения окклюзии могут быть откорректированы только лишь с использованием дентальных имплантатов и фиксированных на них протетических конструкций (фото 10-11).
Фото 8. Стоматологический статус 82-летней пациентки с дискинезией.
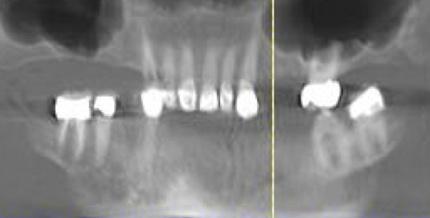
Фото 9. Невозможность перекрытия переходной линии из-за неконтролированной активности мышц.
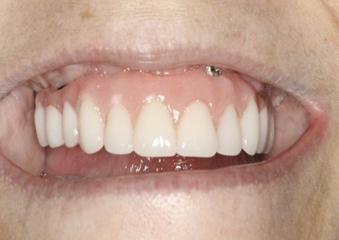
Фото 10. Невозможность регистрации центрального соотношения у пациентки из-за эффекта дискинезии.
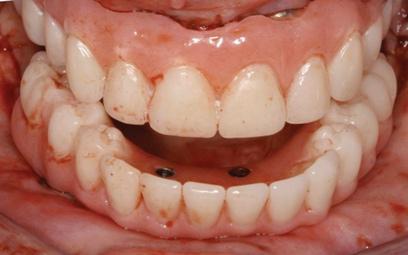
Фото 11. Невозможность регистрации центрального соотношения у пациентки из-за эффекта дискинезии.
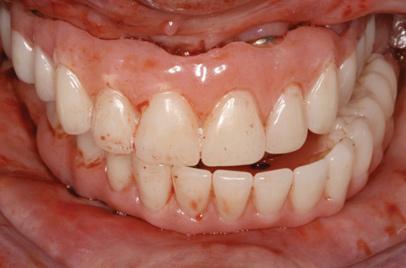
Возраст и лицевая эстетика
Морфология лица изменяется со временем без исключения в зависимости от пола и общего состояния здоровья. Кроме изменений в эстетической зоне, также отмечается потеря эластичных параметров тканей, которые визуализируются в профиле улыбке. Визуализация передних резцов в возрасте 30 лет может изменятся в диапазоне 3 мм, в то время как до 60 лет она уменьшается практически до 1 мм. Таким образом, коррекция эстетики режущего края является крайней важным этапом общего лечения окклюзионных проблем среди пациентов пожилого возраста.
Старение и хронологический возраст
Как ни странно, но один из моментов выбора дентальных имплантатов в качестве терапевтической опции реабилитации зависит от того, сколько еще лет пациент ожидает прожить в будущем. Ведь если усилия и расходы пациента являются слишком большими относительно ожидаемого оставшегося периода жизни, то эффективность реабилитации с применением дентальных имплантатов сводится к нулю. Однако, современные модификации в имплантологии позволяют не только сократить период остеоинтеграции, но и оптимизировать расходы, требуемые на лечение. На фото 12 изображена пациентка с нарушением целостности зубного ряда, проблемами в области нижней челюсти, и желанием красиво улыбаться для своих внуков. После консультации было принято решение проводить реабилитацию посредством двух несъемных конструкций на верхней и на нижней челюстях. На момент консультации пациентке было 102 года. После фиксации постоянных конструкций она еще счастливо прожила 6,5 лет (фото 13-14). Кроме классических гибридных реставраций на имплантатах, пациенты пожилого возраста также могут быть реабилитированы при помощи композитных конструкций, которые устанавливают немедленно после имплантации. Подобные аналоги могут служить в качестве основных достаточно долгий период времени. Особенно полезными они являются в случаях, когда на антагонирующей челюсти пациента имеется полный съемный протез, а также с целью максимального сокращения необходимых расходов (фото 15-16). Возможность использования направляющих шаблонов позволяет проводить реабилитацию пациентов пожилого возраста всего лишь с помощью трех имплантатов, при этом максимально снижая стоимость лечения (фото 17-18). Подобные и ряд других подходов позволяют восстановить параметры жевательной эффективности пациента, минимизировать прогрессирование атрофии, и обеспечить повышение качества жизни пациента в разы.
Фото 12. Начало лечения 102-летней пациентки.
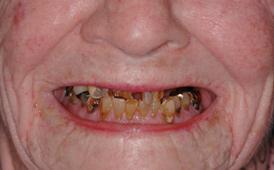
Фото 13. Обе челюсти были реабилитированы посредством подхода «Все-на-4».
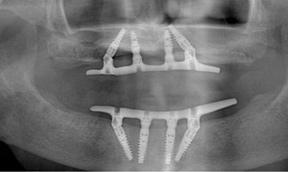
Фото 14. Пациентка успешно пользовалась протезами с опорой на имплантатах на протяжении еще 6,5 лет.
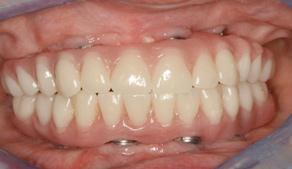
Фото 15. Вид провизорного протеза, который служил в качестве окончательной реставрации на протяжении 5 лет.
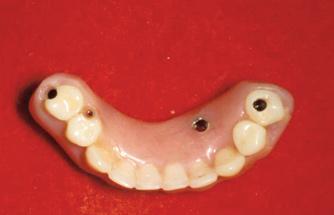
Фото 16. Вид провизорного протеза, который служил в качестве окончательной реставрации на протяжении 5 лет.
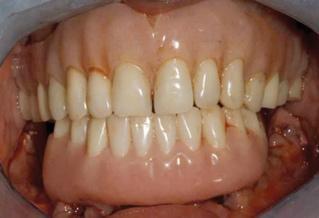
Фото 17. Протез с опорой на трех имплантатах является довольно успешной функциональной альтернативой при немедленной нагрузке интраоссальных опор.
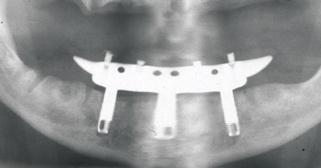
Фото 18. Протез с опорой на трех имплантатах является довольно успешной функциональной альтернативой при немедленной нагрузке интраоссальных опор.
Выводы
Реабилитация пациентов пожилого возраста является достаточно сложным клиническим подходом, но применение дентальных имплантатов в качество одной из опций лечения позволяет добиться значительных успехов при решении подобных клинических случаев. Кроме того, использование конструкций с опорой на имплантатах является куда более биологически обоснованным, чем применение обычных съемных протезов. Немедленная нагрузка установленных титановых опор посредством провизорных композитных реставраций позволяет пациенту почувствовать себя лучше сразу же после вмешательства, с другой стороны, немедленная фиксация временных конструкций обеспечивает лучшую физиологическую защиту и для самих имплантатов в ходе процесса остеоинтеграции.
Авторы: Stephen Parel, DDS
Количество стоматологических пациентов, возраст которых превышает 65 лет, продолжает прогрессивно увеличиваться. Учитывая имеющиеся тенденции, логично, что именно среди таковых чаще всего наблюдаются симптомы частичной и полной адентии, которые также ассоциированы с долговременным использованием разных протетических конструкций и развитием атрофии костного гребня обеих челюстей. В настоящее время возможность проведения процедуры дентальной имплантации позволила оптимизировать подходы к реабилитации пациентов пожилого возраста, основные аспекты которой и будут описаны в данной статье.

Возраст и протезы
К сожалению, одним из наиболее распространенных подходов к восстановлению дефектов зубного ряда является использование полных съемных протезов. Тенденция массового использования именно данных конструкций обоснована определенным социо-экономическими условиями жизни пациентов пожилого возраста, опытом уже предварительного их применения и страхом менять сложившийся образ жизни, к которому они уже более-менее привыкли. Проблема состоит в том, что использование полных съемных протезов с возрастом приводит к прогрессирующей убыли костной ткани челюстей. При чем на нижней челюсти редукция кости проходит намного быстрее, чем на верхней, а ретенция на таковой и при нормальном уровне костного гребня является не всегда приемлемой. С другой стороны, использование полных съемных протезов аргументирует необходимость удаления оставшихся зубов для фиксации базисов конструкций. Таким образом, полное съемное протезирование по своей сути является одним из наиболее деструктивных методов лечения. Потеря костной ткани челюстей под действием конструкций полных съемных протезов прогрессирует со временем их использования. Ранее в США очень распространенным было использование конструкций керамических штучных зубов в структуре полного съемного протеза, которые должны были удерживать необходимую вертикальную величину окклюзии. И они справлялись со своей функцией, но за счет убыли уровня низлежащей костной ткани, на которую опирались базисы. Пятьдесят лет назад более чем у половины населения США в возрасте 65-75 лет была диагностирована полная адентия, следовательно, требовалось лечение в условиях уже сформировавшегося дефицита костной ткани челюстей. Использование дентальных имплантатов в качестве опоры для протезов было аспектом длительного изучения еще с 1940-х годов прошлого века. В то время конструкции имплантатов были представлены субпериостальными аналогами или имплантатами по типу «blade». Но надо отдать должное: до момента разработки первого винтового имплантата, все предыдущие аналоги конструкции не характеризовались достаточным уровнем клинической успешности или надежности.
В ходе проведения конференции в Торонто, которую возглавлял профессор George Zarb, профессор Per-Ingvar Branemark представил уникальное решение для восстановления дефектов зубного ряда посредством дентальных имплантатов, которое изменило стоматологию навсегда. Винтовые имплантаты исключили необходимость проведения обширной реконструкции костной ткани челюстей для установки пластинчатых или периостальных аналогов, поскольку фактически для реабилитации атрофированной челюсти по предложенному Branemark алгоритму требовалось установить лишь четыре титановых винта (фото 1-3). На фото 1 Вы можете увидеть 81-летнего пациента с тяжёлой формы атрофии нижней челюсти после долговременного использования полного съемного протеза. Уровень атрофии был настолько выраженным, что дальнейшее использование подобного типа конструкций являлось попросту невозможным. В 1983 году этой пациенту было установлено 4 винтовых имплантата, которые, по данным панорамной рентгенографии, проникали вглубь кортикальной пластинки на 3-4 мм (фото 2). Через 4 года и 5 месяцев в области апикального окончания имплантатов было отмечено формирование репаративной костной ткани (фото 3), при этом каждая конструкция оставалась функциональной стабильной до момента смерти пациентки в 90-летнем возрасте.
Фото 1. 81-летний пациент с выраженной атрофией нижней челюсти после длительного использования полного съемного протеза.

Фото 2. Вид 4 имплантатов, установленных в 1983 с пенетрацией нижней кортикальной пластинки.

Фото 3. Вид костного заживления вокруг установленных имплантатов.

Атрофия верхней челюсти может быть ассоциирована с влиянием ряда этиологических факторов, но представляет такую же функциональную проблему для реабилитации, как и атрофия нижней челюсти. При этом потребность в аугментации верхней челюсти среди стоматологических пациентов немного ниже, учитывая возможность установки скуловых имплантатов. Однако, травматичность такой манипуляции немного ограничивает перспективу ее проведения среди пациентов пожилого возраста. На фото 4-5 изображен пациент, который пользовался частичным съемным протезом на протяжении более чем 40 лет, что привело к выраженной потере костной ткани в области антагонирующей верхней челюсти. С целью реабилитации пациенту было установлено 4 скуловых имплантата, которые позволили добиться успешной реабилитации в возрасте более 70 лет (фото 5), что при невозможности установки титановых опор было бы довольно сложным.
Фото 4. Четыре скуловых имплантата.

Фото 5. Вид окончательной реставрации.

Возраст и кариес
Раннее считалось, что кариес более характер для детского и юношеского населения, однако в последнее время удалось установить, что такая модель распространения данной патологии не является совсем верной. Профилактика и лечение кариеса среди людей пожилого возраста аргументировано тем, что люди в возрасте 65-75 лет являются той частью населения, которые живут наиболее долго, и соответственно они пользуются и зубными протезами гораздо дольше, чем все остальные. Кроме того, люди в пожилом возрасте также активно принимают разные виды лекарств, большинство из которых вызывает развитие ксеростомии. Изменения функции слюнных желез по причине приема медикаментов, дыхания через рот, в результате радиотерапии является одним из факторов потенциального развития кариеса.
Вторичный кариес под уже имеющимися реставрациями диагностировать достаточно сложно, пока он не приобретает уже полностью деструктивную форму. Пришеечный кариес и кариес корня может прогрессировать бессимптомно, что представляет собой еще одну сложность диагностики среди пожилого населения. Демографический сдвиг также играет роль в планировании современных подходов к лечению основных стоматологических заболеваний. У людей со стабильным состоянием пародонта в процессе старения кариес может приобретать невиданного ранее прогрессирования, а учитывая то, что уход за пожилыми людьми проводиться преимущественно в домах престарелых, обеспечить адекватную профилактику кариозных поражений в таких условиях достаточно сложно.
Использование конструкций с опорой на дентальные имплантаты позволяет добиться восстановления целостности зубного ряда такими видами реставраций, которые не являются чувствительными к кариозному процессу. На фото 6-7 изображена ортопантомограмма 56-летнего пациента, которому ранее было проведено ряд ортогнатических и других обширных хирургических вмешательств. После замены реставраций все признаки вторичного кариеса были пролечены, пародонтолический статус был стабилизирован, эстетический профиль полностью восстановлен. Выбор же эффективных методов лечения кариеса в молодом возрасте является более сложным. При этом пациент должен быть ознакомлен со всеми возможными вариантами лечения. Но если подумать, то использование методов реабилитации, исключающих возможность прогрессирования кариеса в будущем в принципе, является не такой уж и плохой перспективой, даже если таковая ассоциирована с необходимостью использования конструкций на дентальных имплантатах.
Фото 6. Ортопантомограмма 56-летнего пациента, которому было проведено множество стоматологических вмешательств.

Фото 7. Стоматологический статус: здоровое состояние пародонта

Возраст и нейросенсорные нарушения
В процессе старения объем кровотока в области мозга снижается приблизительно на 20%. У диабетиков, курильщиков, пациентов, страдающих на гипертензию и атеросклероз данное снижение выражено еще больше. Изменение нарушающие миелинизацию нервных волокон и синаптическую передачу непосредственно влияют на нейродвигательную функцию организма, уменьшая чувствительно периферических нервных клеток. Учитывая, что множество неврологических расстройств связаны именно с процессом старения организма человека, но проявляются они у каждого по-разному, разработать унифицированный протокол лечения подобных заболеваний попросту невозможно. У пациентов с признаками дискинезии могут отмечаться выраженные изменения активности лицевой мускулатуры с прогрессирующей дисфункцией зубочелюстного аппарата, которая исключает возможность достижения центрального соотношения.
На фото 8-9 изображен 82-летний пациент, который ранее лечился от депрессии, характеризовался наличием компрометированного стоматологического статуса и признаков дискинезии. При попытке записать высокую линию улыбки у пациента были отмечены деформации активности лицевой мускулатуры, таким образом, удаление костной ткани в области верхней челюсти с целью скрытия переходной линии протезов не представлялось возможным. У подобных пациентов необходимо проводить значительные изменения окклюзионный схемы для достижения успешного и прогнозированного результата, а подобные критические изменения окклюзии могут быть откорректированы только лишь с использованием дентальных имплантатов и фиксированных на них протетических конструкций (фото 10-11).
Фото 8. Стоматологический статус 82-летней пациентки с дискинезией.

Фото 9. Невозможность перекрытия переходной линии из-за неконтролированной активности мышц.

Фото 10. Невозможность регистрации центрального соотношения у пациентки из-за эффекта дискинезии.

Фото 11. Невозможность регистрации центрального соотношения у пациентки из-за эффекта дискинезии.

Возраст и лицевая эстетика
Морфология лица изменяется со временем без исключения в зависимости от пола и общего состояния здоровья. Кроме изменений в эстетической зоне, также отмечается потеря эластичных параметров тканей, которые визуализируются в профиле улыбке. Визуализация передних резцов в возрасте 30 лет может изменятся в диапазоне 3 мм, в то время как до 60 лет она уменьшается практически до 1 мм. Таким образом, коррекция эстетики режущего края является крайней важным этапом общего лечения окклюзионных проблем среди пациентов пожилого возраста.
Старение и хронологический возраст
Как ни странно, но один из моментов выбора дентальных имплантатов в качестве терапевтической опции реабилитации зависит от того, сколько еще лет пациент ожидает прожить в будущем. Ведь если усилия и расходы пациента являются слишком большими относительно ожидаемого оставшегося периода жизни, то эффективность реабилитации с применением дентальных имплантатов сводится к нулю. Однако, современные модификации в имплантологии позволяют не только сократить период остеоинтеграции, но и оптимизировать расходы, требуемые на лечение. На фото 12 изображена пациентка с нарушением целостности зубного ряда, проблемами в области нижней челюсти, и желанием красиво улыбаться для своих внуков. После консультации было принято решение проводить реабилитацию посредством двух несъемных конструкций на верхней и на нижней челюстях. На момент консультации пациентке было 102 года. После фиксации постоянных конструкций она еще счастливо прожила 6,5 лет (фото 13-14). Кроме классических гибридных реставраций на имплантатах, пациенты пожилого возраста также могут быть реабилитированы при помощи композитных конструкций, которые устанавливают немедленно после имплантации. Подобные аналоги могут служить в качестве основных достаточно долгий период времени. Особенно полезными они являются в случаях, когда на антагонирующей челюсти пациента имеется полный съемный протез, а также с целью максимального сокращения необходимых расходов (фото 15-16). Возможность использования направляющих шаблонов позволяет проводить реабилитацию пациентов пожилого возраста всего лишь с помощью трех имплантатов, при этом максимально снижая стоимость лечения (фото 17-18). Подобные и ряд других подходов позволяют восстановить параметры жевательной эффективности пациента, минимизировать прогрессирование атрофии, и обеспечить повышение качества жизни пациента в разы.
Фото 12. Начало лечения 102-летней пациентки.

Фото 13. Обе челюсти были реабилитированы посредством подхода «Все-на-4».

Фото 14. Пациентка успешно пользовалась протезами с опорой на имплантатах на протяжении еще 6,5 лет.

Фото 15. Вид провизорного протеза, который служил в качестве окончательной реставрации на протяжении 5 лет.

Фото 16. Вид провизорного протеза, который служил в качестве окончательной реставрации на протяжении 5 лет.

Фото 17. Протез с опорой на трех имплантатах является довольно успешной функциональной альтернативой при немедленной нагрузке интраоссальных опор.

Фото 18. Протез с опорой на трех имплантатах является довольно успешной функциональной альтернативой при немедленной нагрузке интраоссальных опор.

Выводы
Реабилитация пациентов пожилого возраста является достаточно сложным клиническим подходом, но применение дентальных имплантатов в качество одной из опций лечения позволяет добиться значительных успехов при решении подобных клинических случаев. Кроме того, использование конструкций с опорой на имплантатах является куда более биологически обоснованным, чем применение обычных съемных протезов. Немедленная нагрузка установленных титановых опор посредством провизорных композитных реставраций позволяет пациенту почувствовать себя лучше сразу же после вмешательства, с другой стороны, немедленная фиксация временных конструкций обеспечивает лучшую физиологическую защиту и для самих имплантатов в ходе процесса остеоинтеграции.
Авторы: Stephen Parel, DDS






























































































































































0 комментариев