Часто в ходе клинической практики врачу-стоматологу приходиться иметь дело с пациентами, у которых отмечаются симптомы рецессии десен. Данная патология определяется как обнажение поверхности корня в области десневой границы, что, по сути, представляет собой апикальное смещение уровня мягких тканей после потери ими соответствующего пародонтального прикрепления. Подобные клинические условия компрометируют эстетический профиль пациента, повышают риск развития кариеса и провоцируют развитие гиперчувствительности. С увеличением параметров глубины и ширины рецессии, уменьшается количество пародонтального прикрепления и покрытия поверхности корня мягкими тканями.
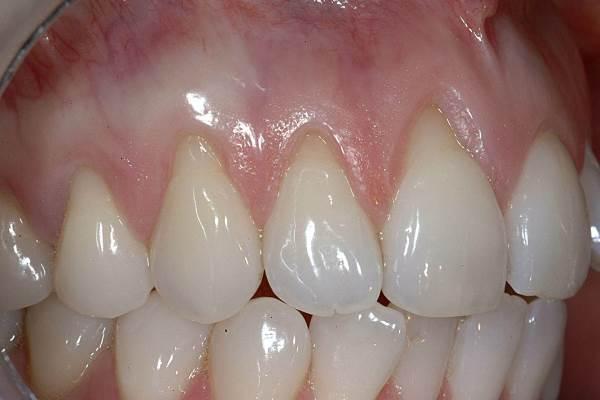
Аугментация десен с помощью свободного десневого трансплантата
Аугментация мягких тканей за счет свободного десневого трансплантата не позволяет добиться восстановления покрытия в области участков значительной рецессии. Использование СДТ больше направлено на увеличение прочности мягких тканей и их устойчивости к формированию рецессии в будущем за счет увеличения не только вертикальной, но и горизонтальной составляющей прикрепления. Процедура аугментации с применением СДТ технически менее сложна, чем при использовании СТТ и АДМ, однако проблема состоит в том, что сам графт при этом несколько отличается от окружающих десневых тканей, что может спровоцировать возникновение ряда эстетических осложнений. СДТ формируется из области неба, включая в свой состав эпителиальный слой и определенный объем соединительной ткани поверх эпителия (то есть, по сути, это комбинации внешнего эпителиального слоя с соединительным слоем под ним). Формирование СДТ-графта осуществляется скальпелем # 15C, после забора все складки на аугментате нивелируют алмазным бором 10 размера (фото 1).
Фото 1. Процедура забора свободного трансплантата (СДТ) из области неба.
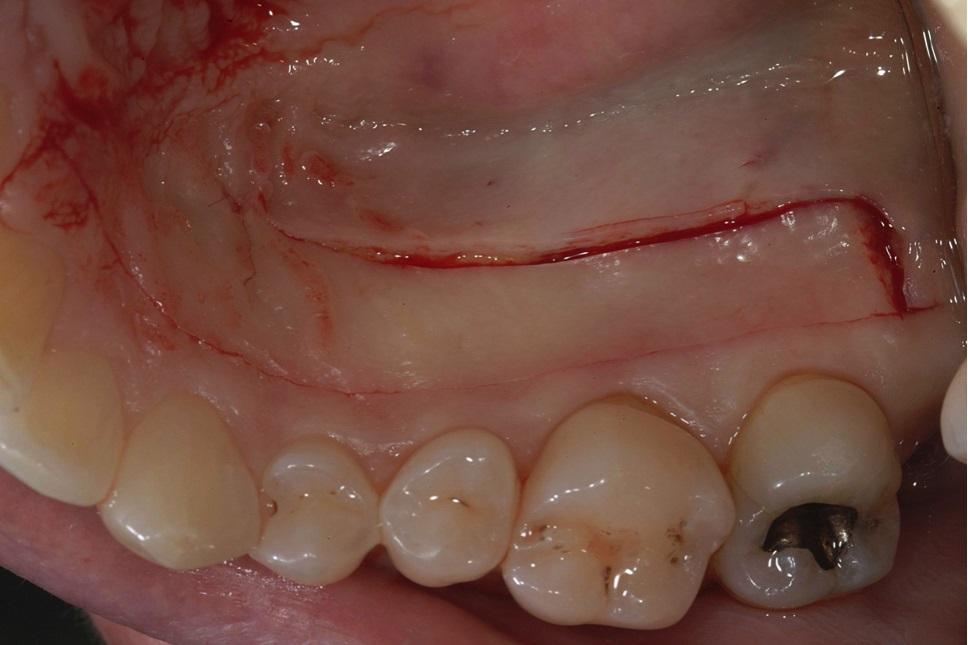
Таким образом, удается снизить риск развития потенциальных эстетических осложнений, и обеспечить равномерную толщину трансплантата. Как правило, толщина СДТ колеблется от 1,5 мм до 2 мм. Однако, при приложении соответствующих усилий и умений можно добиться толщины графта в 2-2,5 мм. При заборе трансплантата надрез формируется на глубину соединительнотканевого слоя, при этом эпителиальная выстилка остаётся интактной (фото 2). После этого аугментат удаляют из неба (фото 3), при необходимости обрезают и фиксируют в реципиентной области. На донорский тканей участок неба устанавливают защитную пластинку, которую пациент носит на протяжении недели. В ходе второй недели после вмешательства пациент надевает защитную пластинку только во время еды. Заживление области вмешательства заканчивается приблизительно к концу второй недели, после чего изолировать область забора тканей больше нет необходимости. В реципиентной области аугментат покрывают хирургической повязкой, таким образом, уменьшая чувство дискомфорта и способствуя заживлению тканей.
Фото 2. Свободный десневой трансплантат собирается таким образом, чтобы покрывающий его эпителий оставался интактным.
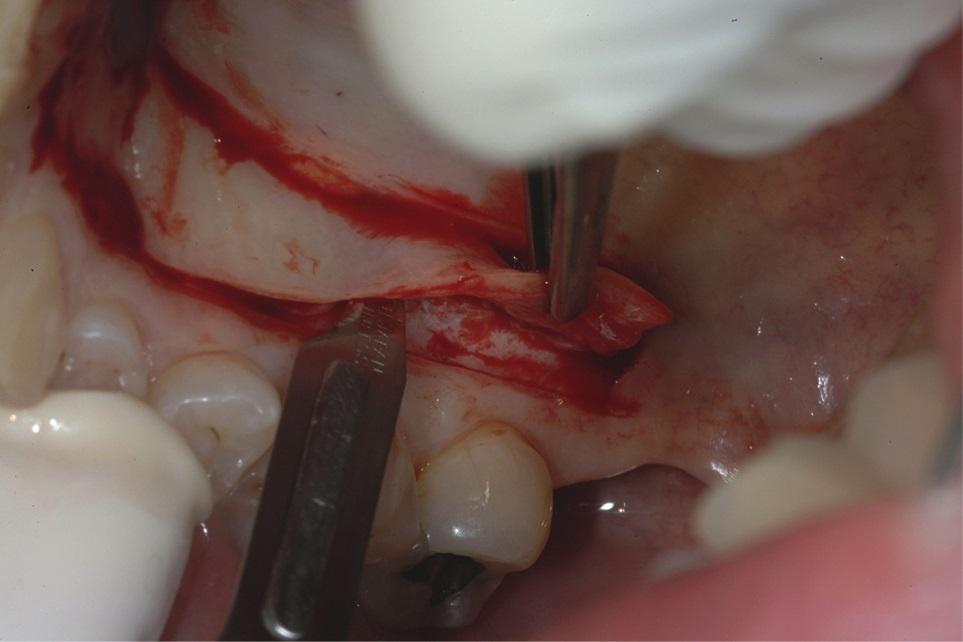
Фото 3. Вид свободного десневого трансплантата после забора и обрезки.
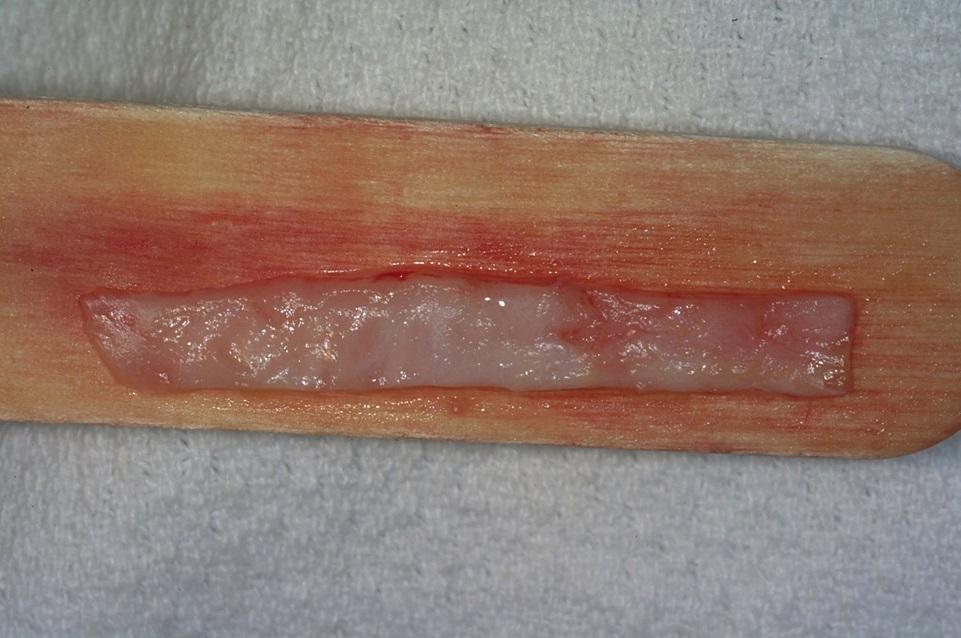
Клинический случай использования СДТ
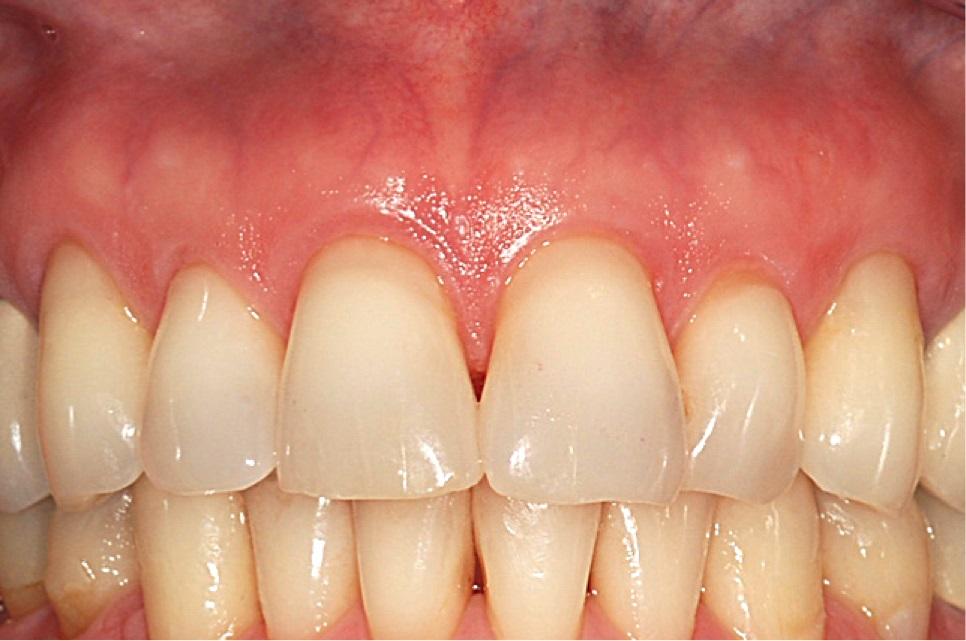
Пациент 30 лет обратился за стоматологической помощью по поводу лечения прогрессирующей рецессии, которая наблюдалась на протяжении всей его жизни. В ходе клинического осмотра был обнаружен дефицит десневого покрытия с вестибулярной стороны 6 зуба. При этом в области 7 зуба уровень мягких тканей достигал 1,5 мм высоты. Глубина зондирования вокруг обеих зон превышала 3 мм (фото 4), что указывало на отсутствие прикреплённых десен с лицевой стороны исследуемых зубов в дополнение к прогрессирующей патологии рецессии.
Фото 4. Пациент с отсутствием десен в области 6 зуба и их наличием всего лишь в 1,5 мм в области 7 зуба. В ходе зондирования было обнаружен дефицит прикрепленных десен.
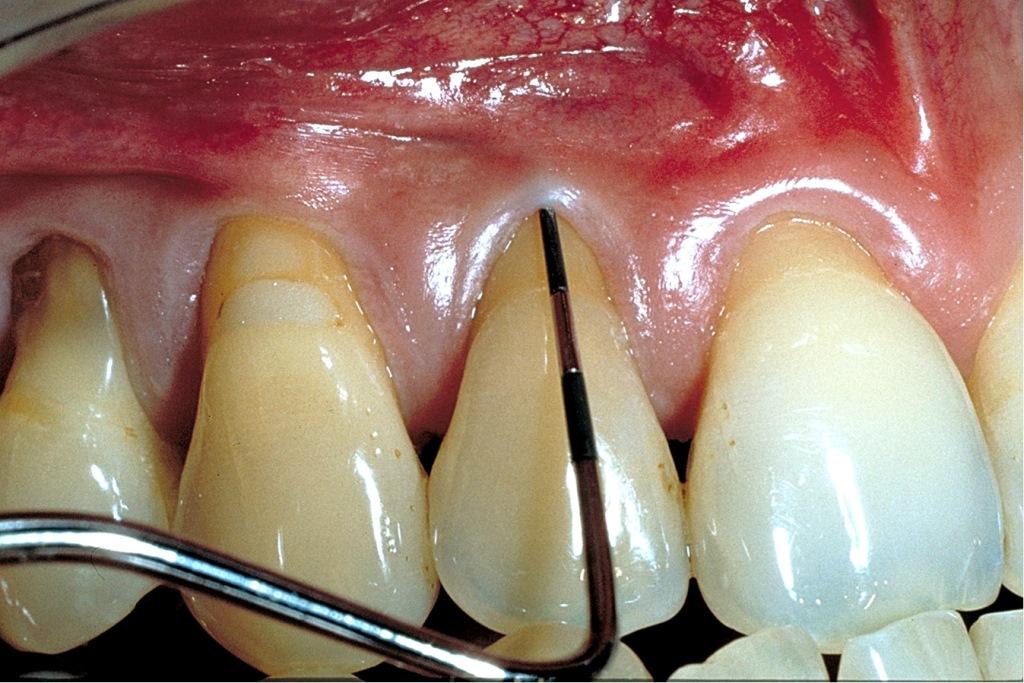
У пациента наблюдалась низкая линия улыбки, и наличие рецессии никак не компрометировало его внешний профиль. Признаков гиперчувствительности в области обнаженной поверхности корня также не наблюдалось. Таким образом, использованием СДТ являлось лучшим вариантом лечения для восстановления необходимого объема прикреплённых десен. Трансплантат был установлен на уровне свободного края десен (фото 5), при этом целью лечения было не восстановить покрытие всей обнаженной поверхности корня, а лишь той ее части, которая соответствовала параметрам биологической ширины.
Фото 5. Маргинальная установка мягкотканого трансплантата с полным покрытием области корней.
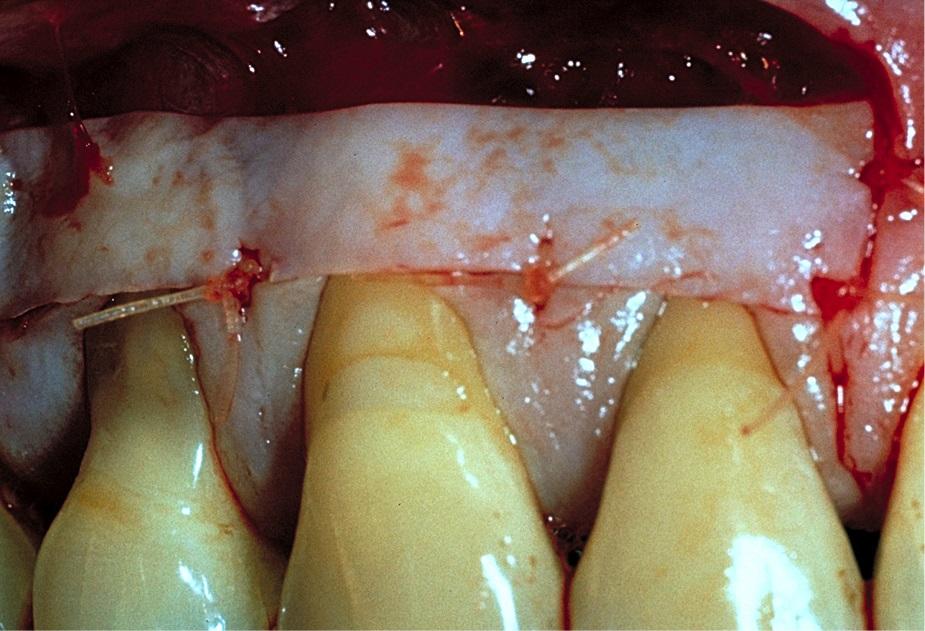
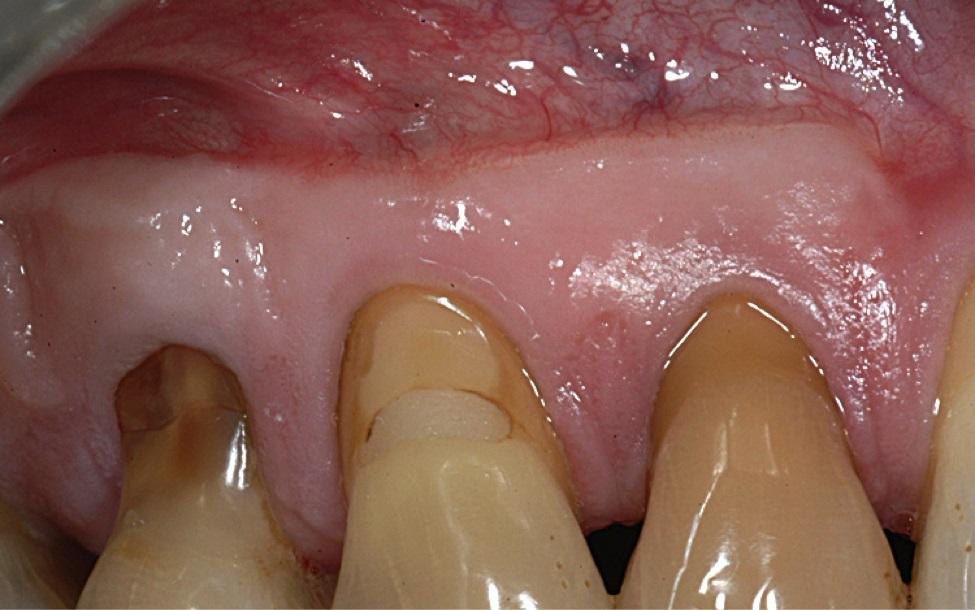
Для фиксации аугментата использовались интерпроксимальные швы и хирургическая повязка. На фото 6 изображены успешные результаты лечения через 13 лет наблюдения. Необходимо обратить внимание на тот факт, что при достижении полной пассивной подгонки аугментата в реципиентной области, наложение швов в апикальной области не является необходимым. В случаях, когда графт все же не полностью удается подогнать по контуру к области рецессии, без апикальных швов попросту не обойтись. В подобных ситуациях они обеспечивают тесный контакт тканей, необходимый для дальнейшего формирования адекватного кровоснабжения трансплантата.
Фото 6. Вид через 13 лет после лечения: ретенция сформированного уровня десен.
Рекомендации относительно использования СДТ в сложных клинических случаях
В некоторых ситуациях возникает необходимость сшить вместе сразу несколько трансплантатов для формирования более длинного графта, которым можно перекрыть участки рецессии в области нескольких зубов одновременно. При таком подходе используют не только СДТ, но и депо тканей в области непосредственно рецессии, с формированием в дальнейшем так называемого «маргинального» трансплантата. Стабилизацию аугментата обеспечивают за счет швов, расположенных между пораженными зубами в основании межзубных сосочков, в области медиальных и дистальных апикальных углов, а также непосредственно в апикальной области, для предотвращения развития эффекта смещения графта. Подобная техника позволяет добиться лучших эстетических результатов по сравнению с использованием «субмаргинального» трансплантата, таким образом, как бы нивелируя переходную зону между тонкой и толстой частями СДТ. С течением времени СДТ, размещенный на уровне свободного десневого края, обеспечивает так называемое «ползучее восстановление пародонтального прикрепления», при котором графт разрастается в корональном направлении, таким образом, обеспечивая покрытие обнаженной корневой поверхности. Подобный феномен, очевидно, развивается потому, что периферические волокна восстанавливаются через трансплантат после вмешательства, затягиваясь настолько туго, что, по сути, обхватывают зуб по кругу, перемещаясь со временем все более апикально. Использование СДТ также возможно при тонких рыхлых биотипах десны, которая не подходит в качестве реципиентной области для аугментации СТТ или АДМ. В подобных случаях формируют толстые СДТ аугментаты от 2 до 2,5 мм, которые забирают с области неба и помещают на область рецессии. Для обеспечения контакта между графтом и тканями реципиентной области, швы накладывают в области каждого зуба.
Возобновление покрытия корня соединительнотканевыми трансплантатом
Соединительнотканевые трансплантаты формируются также из области неба, но из более глубоких зон, чем СДТ, а именно из-под выстилающего эпителия. Подобные графты помогают увеличить вертикальную и горизонтальную составляющую прикрепленных десен, как и СДТ. Однако при использовании СТТ прогноз вмешательства с целью восстановления мягкотканного покрытия корня по сравнению с СДТ является более прогнозированным. Соединительнотканевые аугментаты позволяют не только ограничить риски развития рецессии в будущем, но также способствуют коррекции эстетического профиля, что делает данный вид манипуляции универсальным для использования в реконструктивных целях. При заборе СТТ необходимо обеспечить смещение эпителия для формирования доступа к соединительной ткани. Данная процедура реализуется за счет выполнения единичного горизонтального разреза, который могут расширять в зависимости от потребности на разную длину (фото 7).
Фото 7. Процедура забора соединительнотканевого трансплантата (СТТ).
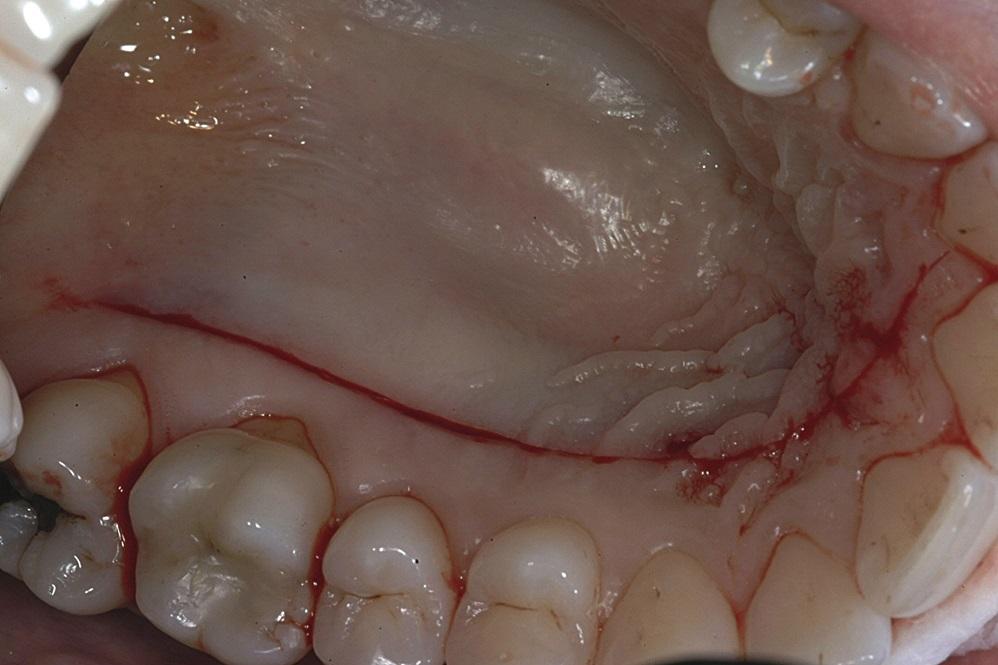
Таким образом, область доступа состоит из внешнего эпителиального слоя и тонкого слоя соединительной ткани, при этом определенное количество последней должно остаться под эпителием после забора аугментата, чтобы не скомпрометировать процесс заживления донорской области в будущем. Такой подход позволяет также избежать травмы надкостницы в области неба. После сепарации тканей скальпелем 15 размера приступают к забору слоя соединительной ткани (фото 8). Толщина последнего составляет приблизительно 1,5-2,0 мм, в то время как ширина 4-6 мм. Вообще, размерные параметры трансплантата зависят от размера рецессии, требующей лечения. После забора аугментата область вмешательства ушивают при помощи резорбируемых швов размером 6-0 полукруглой маленькой иглой, которая позволяет формировать витки вокруг зуба. Как правило, шов завязывается в дистальном направлении, продолжается вокруг зуба, и затягивается с медиальной стороны. Как и в случае с СДТ, в области неба после операции используют стент с положительным давлением для защиты донорской области на период заживления. Установка СТТ может проводиться туннельной техникой и по технике конверта. При реализации туннельной техники аугментация области рецессии проводится через бороздку, а при реализации техники конверта – через доступ, сформированный разрезом в области основы сосочка и бороздки. Каждая из этих техник предполагает обнажение определенной части СТТ, что будет стимулировать рост эпителизированной ткани посредством миграции из краев рецессии поверх обнаженной части графта. Таким путем воссоздается больший объем десен.
Фото 8. Трансплантат забирают таким образом, чтобы надкостница оставалась интактной.
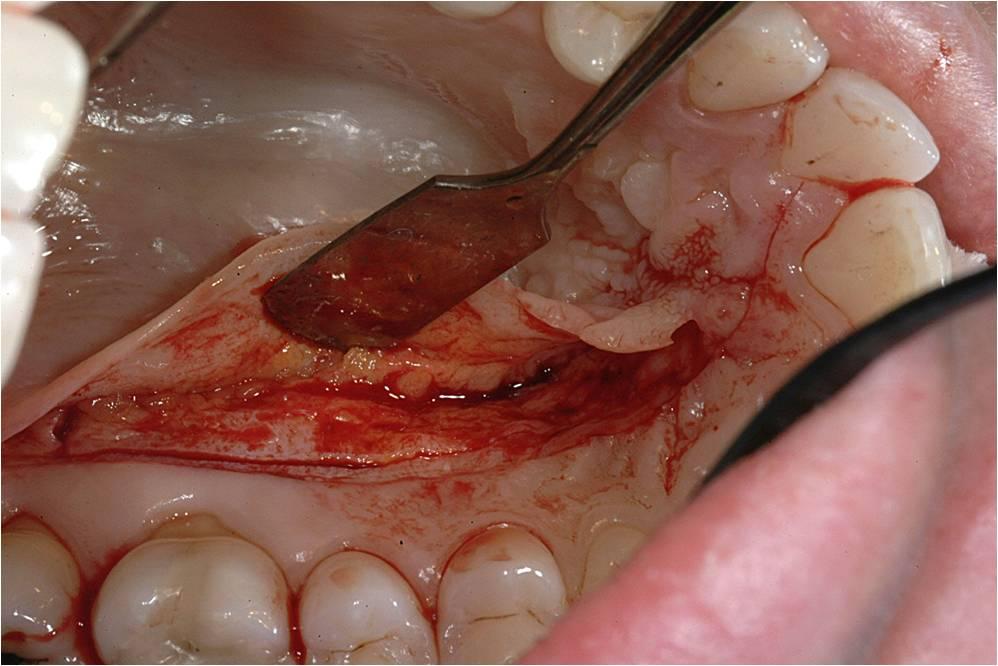
Клинический случай использования СТТ по технике формирования конверта
Пациент обратился за помощью по причине наличия умеренной рецессии с необходимостью восстановления покрытия корня и увеличения толщины покрывающих тканей (фото 9). Для выполнения аугментации был произведен ряд параллельных разрезов с использованием микрохирургических инструментов под контролем оптического увеличения (лупы с 5,5-кратным увеличением). Расстояние между разрезами было примерно равным количеству корневого покрытия, которое необходимо было восстановить на соседних зубах (фото 10).
Фото 9. Вид пациента до лечения с наличием участков рецессии средней тяжести.
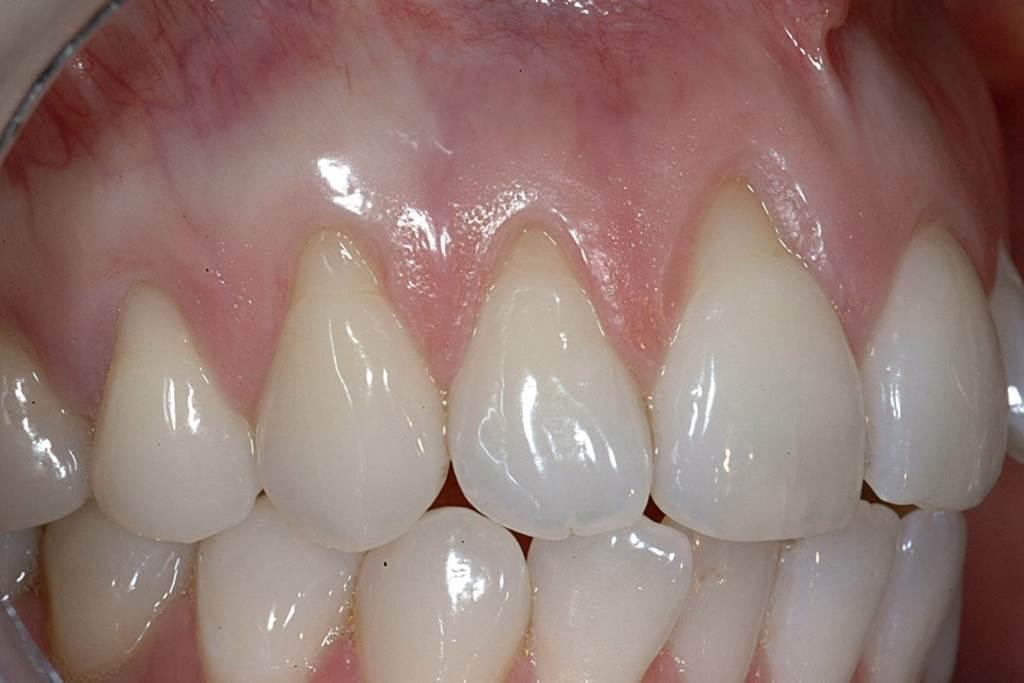
Фото 10. Параллельные разрезы в области основ межзубных сосочков.
Перешеек мягких тканей между параллельно стоящими резцами удалили. После этого отсепарировали расщепленный лоскут, обнажая область покрытия костного гребня соединительной тканью и обеспечивая возможности для препарирования участков корня зуба. Для формирования максимально гладкой поверхности корня использовались финишные боры и кюреты. С этой же целью и для удаления невизуализированных, но присутствующих отложений, проводили процедуру воздушной абразии (Air-Flow Master, Hu-Friedy). СТТ формировали из области неба, и размещали поверх участков обнаженных корней (фото 11).
Фото 11. После сепарации неполного лоскута, провели установку соединительнотканевого трансплантата.
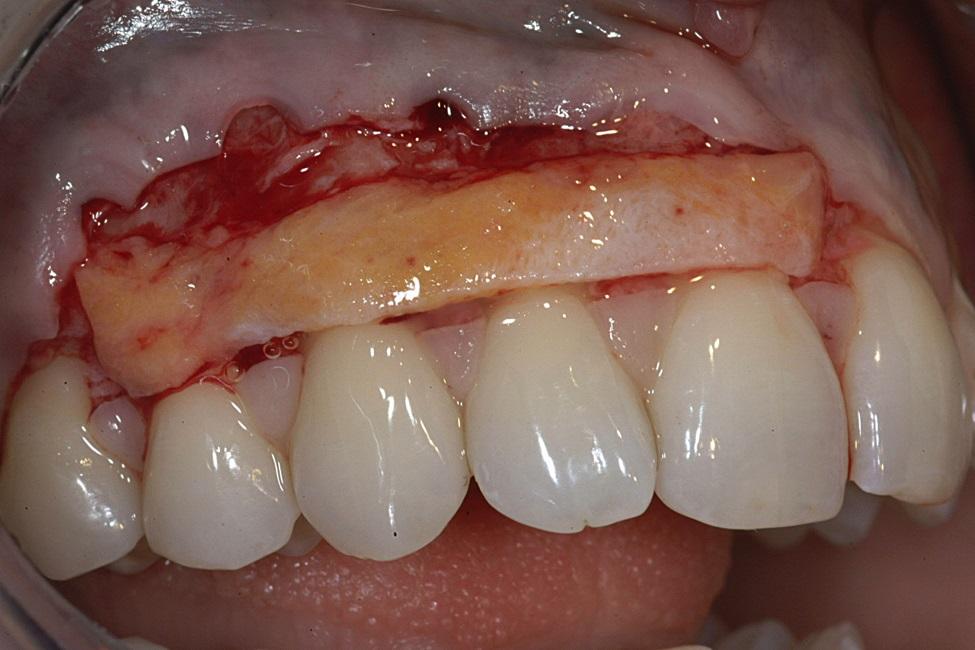
Размер сформированного конверта был несколько расширен для обеспечения полного перекрытия лоскута. Кровоснабжение графта обеспечивалось сразу из двух источников: из низлежащей соединительной ткани надкостницы и из перекрывающего эпителиального лоскута. Ушивание проводили максимально атравматично (например, Resorba 6-0 / 7-0 Resolon, Osteogenics Biomedical, osteogenics.com) для приближения краев лоскута. Через 1 неделю у пациента уже наблюдались первые признаки быстрого заживления. Через 2 года было сформировано более толстое мягкотканое перекрытие, что, таким образом, укрепляло десну от риска потенциального развития рецессии в будущем (фото 12).
Фото 12. Вид через два года: уплотнение области десен.
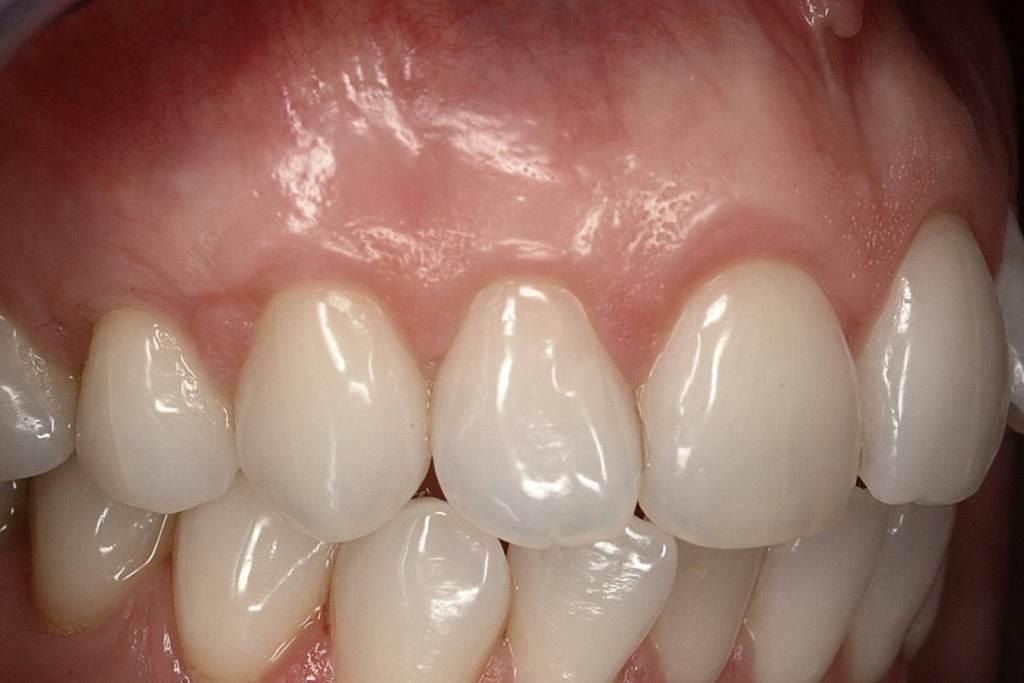
Восстановление мягкотканого покрытия корня посредством ацеллюлярного (бесклеточного) дермального матрикса
При использовании АДМ нет необходимости в формировании области забора трансплантата. Последний получают из банка кожи, где он полностью очищается и замораживается. Показания к использованию АДМ такие же, как и для использования СТТ. Однако, из всех клинических случаев, которые предполагают использования СТТ, лишь часть можно пролечить с применением АДМ, обеспечивая минимизацию количества необходимых оперативных вмешательств. По данным автора, приблизительно половину всех клинических ситуаций, требующих выполнения мягкотканой аугментации, можно откорректировать посредством использования АДМ. С клинических соображений, АДМ лучше всего использовать при наличии как минимум 1,5 мм десен. При этом данный вид трансплантата не желательно использовать для увеличения уровня десен, а формирование краев слизистой с помощью такого вокруг зуба до сих пор остается проблемных моментом в клинической практике. В условиях общего дефицита десны лучше всего использования СДТ или СТТ, поскольку таковые позволяют более эффективно увеличить объём необходимых мягких тканей.
Клинический случай использования АДМ
Пациентка обратилась за помощью по поводу рецессии десен вокруг композитных реставраций, которые были выполнены в пришеечных участках нескольких зубов фронтальной области (фото 13).
Фото 13. Вид пациента с участками рецессии, которые сформировались в области композитных реставраций.
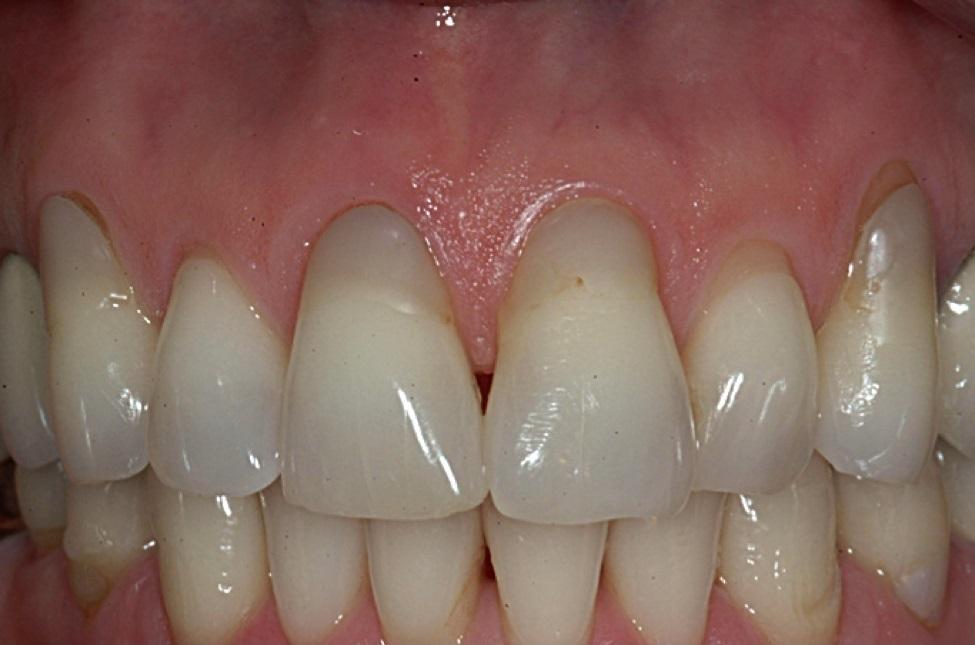
Признаки рецессии визуализировась при улыбке, что также компрометировало ее эстетический профиль. В ходе лечения сначала удалили композитные реставрации, после чего был зафиксирован недостаток тканей эмали для выполнения процедуры графтинга посредством АДМ. Таким образом, возникла потребность в формировании нового интерфейса цементно-эмалевой границы с применением адаптированного восстановительного материала. В качества последнего был использован стеклоиономерный цемент, который характеризуется формированием связи с дентином. Цемент перекрыли слоем композита, чтобы максимально оптимизировать эстетический профиль улыбки пациента, таким образом, имитируя эмаль зуба. Подобная техника двухслойной реставрации минимизирует также риск развития микроподтекания по контуру восстановления. После формирования новой позиции цементно-эмалевого соединения, сформировали туннельный лоскут, который позволил провести установку АДМ через бороздку. Пародонтальное прикрепление к зубу и низлежащей костной ткани контролировано секционировали с использованием специально разработанных миркохиругических инструментов (Allen Oral Plastic Surgery Kit, Hu-Friedy). Такой подход помог минимизировать объем травмы и при этом удалось сформировать достаточный оперативный доступ. После сепарации лоскута провели процедуру решейпинга поверхности корня с использованием финишных боров и ручных инструментов (фото 14), а после – и воздухоабразивную обработку. АДМ сначала регидратировали в физиологическом растворе, и в ходе выполнения аугментации дополнительно использовании фактор роста тромбоцитов (PDGF) (Gem 21S, Osteohealth).
Фото 14. После формирования туннельного доступа, провели финишную обработку области корней с использованием боров и методом воздушной абразии для удаления смазанного слоя.
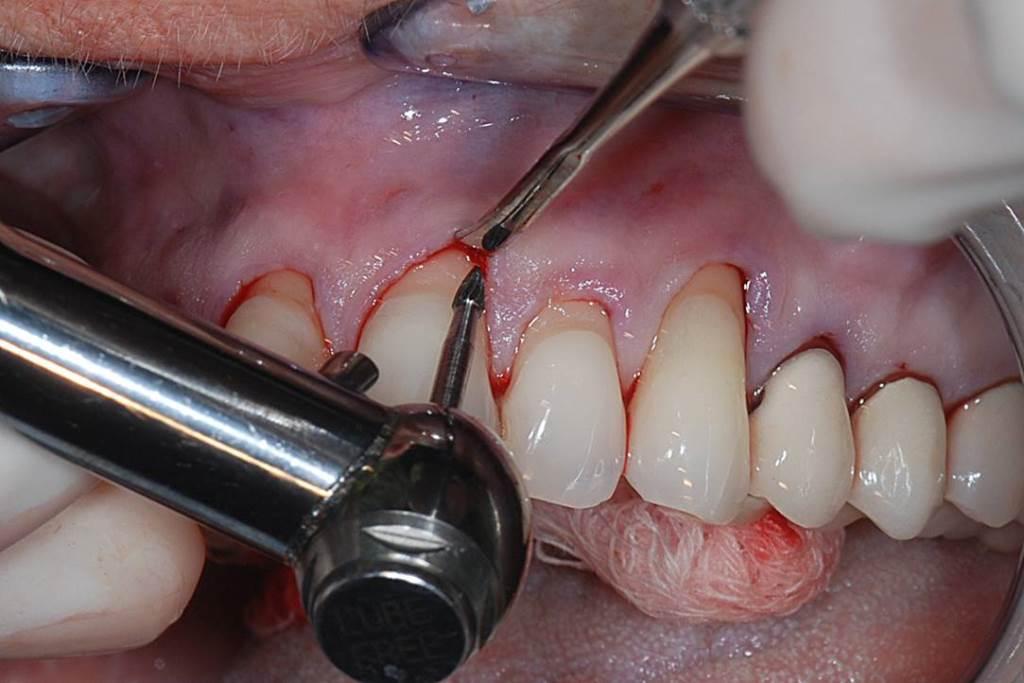
Последний является митогенным и ангиогенным материалом, который способствует заживлению мягких тканей и восстановлению прикрепления клеток к структуре корня. АДМ сначала вводили через бороздку, после чего продвигали его более латерально для покрытия области всех зубов, пораженных рецессией. Для обеспечения стабильности графта и фибринового сгустка область вмешательства ушивали (фото 15). Через 2 года мониторинга позиция десневого края оставалась стабильной, а эстетические параметры десен гармонировали с новым профилем улыбки (фото 16).
Фото 15. Позиционирование АДМ в области сформированного доступа.
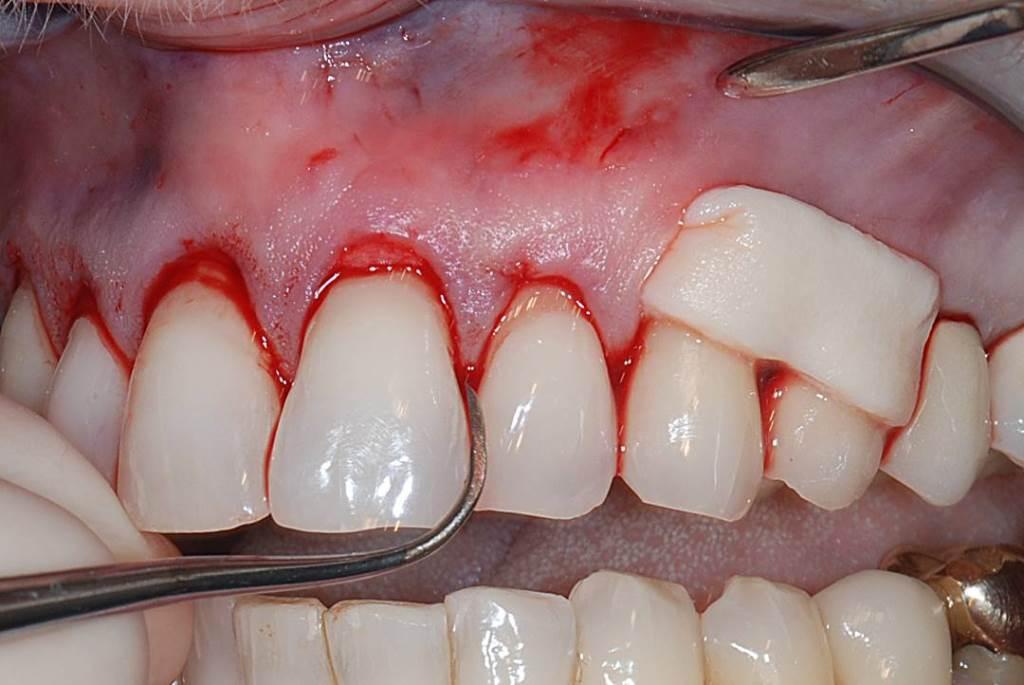
Фото 16. Вид через два года с ретенцией позитивного результата лечения.
Выводы
Лечение участков дефицитного прикрепления десны и рецессии с использованием аутогенного трансплантата (например, свободного десневого или соединительнотканевого аналогов) или же бесклеточной дермальной матрицы характеризуется наличием определенного количества преимуществ. Укрепленная десна, окружающая зуб, позволяет минимизировать риск возможного развития рецессии в будущем, таким образом, способствуя защите тканей корня от накопления патогенных отложений или действия эрозивных факторов. Подобные манипуляции также позволяют снизить чувствительность и улучшить эстетической профиль тканей. В зависимости от условий разных клинических ситуаций и при аргументированном выборе материала для аугментации, удается добиться эффективных результатов лечения рецессии и восстановления дефицитного прикрепления мягких тканей десен.
Автор: Kirk Pasquinelli, DDS
Часто в ходе клинической практики врачу-стоматологу приходиться иметь дело с пациентами, у которых отмечаются симптомы рецессии десен. Данная патология определяется как обнажение поверхности корня в области десневой границы, что, по сути, представляет собой апикальное смещение уровня мягких тканей после потери ими соответствующего пародонтального прикрепления. Подобные клинические условия компрометируют эстетический профиль пациента, повышают риск развития кариеса и провоцируют развитие гиперчувствительности. С увеличением параметров глубины и ширины рецессии, уменьшается количество пародонтального прикрепления и покрытия поверхности корня мягкими тканями.

Аугментация десен с помощью свободного десневого трансплантата
Аугментация мягких тканей за счет свободного десневого трансплантата не позволяет добиться восстановления покрытия в области участков значительной рецессии. Использование СДТ больше направлено на увеличение прочности мягких тканей и их устойчивости к формированию рецессии в будущем за счет увеличения не только вертикальной, но и горизонтальной составляющей прикрепления. Процедура аугментации с применением СДТ технически менее сложна, чем при использовании СТТ и АДМ, однако проблема состоит в том, что сам графт при этом несколько отличается от окружающих десневых тканей, что может спровоцировать возникновение ряда эстетических осложнений. СДТ формируется из области неба, включая в свой состав эпителиальный слой и определенный объем соединительной ткани поверх эпителия (то есть, по сути, это комбинации внешнего эпителиального слоя с соединительным слоем под ним). Формирование СДТ-графта осуществляется скальпелем # 15C, после забора все складки на аугментате нивелируют алмазным бором 10 размера (фото 1).
Фото 1. Процедура забора свободного трансплантата (СДТ) из области неба.

Таким образом, удается снизить риск развития потенциальных эстетических осложнений, и обеспечить равномерную толщину трансплантата. Как правило, толщина СДТ колеблется от 1,5 мм до 2 мм. Однако, при приложении соответствующих усилий и умений можно добиться толщины графта в 2-2,5 мм. При заборе трансплантата надрез формируется на глубину соединительнотканевого слоя, при этом эпителиальная выстилка остаётся интактной (фото 2). После этого аугментат удаляют из неба (фото 3), при необходимости обрезают и фиксируют в реципиентной области. На донорский тканей участок неба устанавливают защитную пластинку, которую пациент носит на протяжении недели. В ходе второй недели после вмешательства пациент надевает защитную пластинку только во время еды. Заживление области вмешательства заканчивается приблизительно к концу второй недели, после чего изолировать область забора тканей больше нет необходимости. В реципиентной области аугментат покрывают хирургической повязкой, таким образом, уменьшая чувство дискомфорта и способствуя заживлению тканей.
Фото 2. Свободный десневой трансплантат собирается таким образом, чтобы покрывающий его эпителий оставался интактным.

Фото 3. Вид свободного десневого трансплантата после забора и обрезки.

Клинический случай использования СДТ
Пациент 30 лет обратился за стоматологической помощью по поводу лечения прогрессирующей рецессии, которая наблюдалась на протяжении всей его жизни. В ходе клинического осмотра был обнаружен дефицит десневого покрытия с вестибулярной стороны 6 зуба. При этом в области 7 зуба уровень мягких тканей достигал 1,5 мм высоты. Глубина зондирования вокруг обеих зон превышала 3 мм (фото 4), что указывало на отсутствие прикреплённых десен с лицевой стороны исследуемых зубов в дополнение к прогрессирующей патологии рецессии.
Фото 4. Пациент с отсутствием десен в области 6 зуба и их наличием всего лишь в 1,5 мм в области 7 зуба. В ходе зондирования было обнаружен дефицит прикрепленных десен.

У пациента наблюдалась низкая линия улыбки, и наличие рецессии никак не компрометировало его внешний профиль. Признаков гиперчувствительности в области обнаженной поверхности корня также не наблюдалось. Таким образом, использованием СДТ являлось лучшим вариантом лечения для восстановления необходимого объема прикреплённых десен. Трансплантат был установлен на уровне свободного края десен (фото 5), при этом целью лечения было не восстановить покрытие всей обнаженной поверхности корня, а лишь той ее части, которая соответствовала параметрам биологической ширины.
Фото 5. Маргинальная установка мягкотканого трансплантата с полным покрытием области корней.

Для фиксации аугментата использовались интерпроксимальные швы и хирургическая повязка. На фото 6 изображены успешные результаты лечения через 13 лет наблюдения. Необходимо обратить внимание на тот факт, что при достижении полной пассивной подгонки аугментата в реципиентной области, наложение швов в апикальной области не является необходимым. В случаях, когда графт все же не полностью удается подогнать по контуру к области рецессии, без апикальных швов попросту не обойтись. В подобных ситуациях они обеспечивают тесный контакт тканей, необходимый для дальнейшего формирования адекватного кровоснабжения трансплантата.
Фото 6. Вид через 13 лет после лечения: ретенция сформированного уровня десен.

Рекомендации относительно использования СДТ в сложных клинических случаях
В некоторых ситуациях возникает необходимость сшить вместе сразу несколько трансплантатов для формирования более длинного графта, которым можно перекрыть участки рецессии в области нескольких зубов одновременно. При таком подходе используют не только СДТ, но и депо тканей в области непосредственно рецессии, с формированием в дальнейшем так называемого «маргинального» трансплантата. Стабилизацию аугментата обеспечивают за счет швов, расположенных между пораженными зубами в основании межзубных сосочков, в области медиальных и дистальных апикальных углов, а также непосредственно в апикальной области, для предотвращения развития эффекта смещения графта. Подобная техника позволяет добиться лучших эстетических результатов по сравнению с использованием «субмаргинального» трансплантата, таким образом, как бы нивелируя переходную зону между тонкой и толстой частями СДТ. С течением времени СДТ, размещенный на уровне свободного десневого края, обеспечивает так называемое «ползучее восстановление пародонтального прикрепления», при котором графт разрастается в корональном направлении, таким образом, обеспечивая покрытие обнаженной корневой поверхности. Подобный феномен, очевидно, развивается потому, что периферические волокна восстанавливаются через трансплантат после вмешательства, затягиваясь настолько туго, что, по сути, обхватывают зуб по кругу, перемещаясь со временем все более апикально. Использование СДТ также возможно при тонких рыхлых биотипах десны, которая не подходит в качестве реципиентной области для аугментации СТТ или АДМ. В подобных случаях формируют толстые СДТ аугментаты от 2 до 2,5 мм, которые забирают с области неба и помещают на область рецессии. Для обеспечения контакта между графтом и тканями реципиентной области, швы накладывают в области каждого зуба.
Возобновление покрытия корня соединительнотканевыми трансплантатом
Соединительнотканевые трансплантаты формируются также из области неба, но из более глубоких зон, чем СДТ, а именно из-под выстилающего эпителия. Подобные графты помогают увеличить вертикальную и горизонтальную составляющую прикрепленных десен, как и СДТ. Однако при использовании СТТ прогноз вмешательства с целью восстановления мягкотканного покрытия корня по сравнению с СДТ является более прогнозированным. Соединительнотканевые аугментаты позволяют не только ограничить риски развития рецессии в будущем, но также способствуют коррекции эстетического профиля, что делает данный вид манипуляции универсальным для использования в реконструктивных целях. При заборе СТТ необходимо обеспечить смещение эпителия для формирования доступа к соединительной ткани. Данная процедура реализуется за счет выполнения единичного горизонтального разреза, который могут расширять в зависимости от потребности на разную длину (фото 7).
Фото 7. Процедура забора соединительнотканевого трансплантата (СТТ).

Таким образом, область доступа состоит из внешнего эпителиального слоя и тонкого слоя соединительной ткани, при этом определенное количество последней должно остаться под эпителием после забора аугментата, чтобы не скомпрометировать процесс заживления донорской области в будущем. Такой подход позволяет также избежать травмы надкостницы в области неба. После сепарации тканей скальпелем 15 размера приступают к забору слоя соединительной ткани (фото 8). Толщина последнего составляет приблизительно 1,5-2,0 мм, в то время как ширина 4-6 мм. Вообще, размерные параметры трансплантата зависят от размера рецессии, требующей лечения. После забора аугментата область вмешательства ушивают при помощи резорбируемых швов размером 6-0 полукруглой маленькой иглой, которая позволяет формировать витки вокруг зуба. Как правило, шов завязывается в дистальном направлении, продолжается вокруг зуба, и затягивается с медиальной стороны. Как и в случае с СДТ, в области неба после операции используют стент с положительным давлением для защиты донорской области на период заживления. Установка СТТ может проводиться туннельной техникой и по технике конверта. При реализации туннельной техники аугментация области рецессии проводится через бороздку, а при реализации техники конверта – через доступ, сформированный разрезом в области основы сосочка и бороздки. Каждая из этих техник предполагает обнажение определенной части СТТ, что будет стимулировать рост эпителизированной ткани посредством миграции из краев рецессии поверх обнаженной части графта. Таким путем воссоздается больший объем десен.
Фото 8. Трансплантат забирают таким образом, чтобы надкостница оставалась интактной.

Клинический случай использования СТТ по технике формирования конверта
Пациент обратился за помощью по причине наличия умеренной рецессии с необходимостью восстановления покрытия корня и увеличения толщины покрывающих тканей (фото 9). Для выполнения аугментации был произведен ряд параллельных разрезов с использованием микрохирургических инструментов под контролем оптического увеличения (лупы с 5,5-кратным увеличением). Расстояние между разрезами было примерно равным количеству корневого покрытия, которое необходимо было восстановить на соседних зубах (фото 10).
Фото 9. Вид пациента до лечения с наличием участков рецессии средней тяжести.

Фото 10. Параллельные разрезы в области основ межзубных сосочков.

Перешеек мягких тканей между параллельно стоящими резцами удалили. После этого отсепарировали расщепленный лоскут, обнажая область покрытия костного гребня соединительной тканью и обеспечивая возможности для препарирования участков корня зуба. Для формирования максимально гладкой поверхности корня использовались финишные боры и кюреты. С этой же целью и для удаления невизуализированных, но присутствующих отложений, проводили процедуру воздушной абразии (Air-Flow Master, Hu-Friedy). СТТ формировали из области неба, и размещали поверх участков обнаженных корней (фото 11).
Фото 11. После сепарации неполного лоскута, провели установку соединительнотканевого трансплантата.

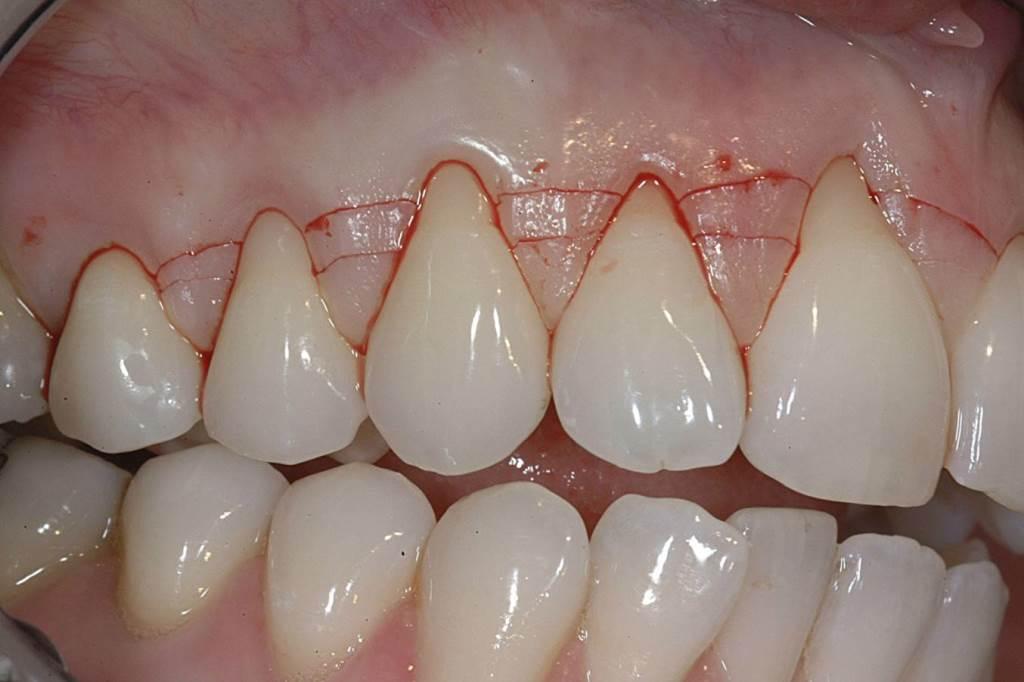
Размер сформированного конверта был несколько расширен для обеспечения полного перекрытия лоскута. Кровоснабжение графта обеспечивалось сразу из двух источников: из низлежащей соединительной ткани надкостницы и из перекрывающего эпителиального лоскута. Ушивание проводили максимально атравматично (например, Resorba 6-0 / 7-0 Resolon, Osteogenics Biomedical, osteogenics.com) для приближения краев лоскута. Через 1 неделю у пациента уже наблюдались первые признаки быстрого заживления. Через 2 года было сформировано более толстое мягкотканое перекрытие, что, таким образом, укрепляло десну от риска потенциального развития рецессии в будущем (фото 12).
Фото 12. Вид через два года: уплотнение области десен.

Восстановление мягкотканого покрытия корня посредством ацеллюлярного (бесклеточного) дермального матрикса
При использовании АДМ нет необходимости в формировании области забора трансплантата. Последний получают из банка кожи, где он полностью очищается и замораживается. Показания к использованию АДМ такие же, как и для использования СТТ. Однако, из всех клинических случаев, которые предполагают использования СТТ, лишь часть можно пролечить с применением АДМ, обеспечивая минимизацию количества необходимых оперативных вмешательств. По данным автора, приблизительно половину всех клинических ситуаций, требующих выполнения мягкотканой аугментации, можно откорректировать посредством использования АДМ. С клинических соображений, АДМ лучше всего использовать при наличии как минимум 1,5 мм десен. При этом данный вид трансплантата не желательно использовать для увеличения уровня десен, а формирование краев слизистой с помощью такого вокруг зуба до сих пор остается проблемных моментом в клинической практике. В условиях общего дефицита десны лучше всего использования СДТ или СТТ, поскольку таковые позволяют более эффективно увеличить объём необходимых мягких тканей.
Клинический случай использования АДМ
Пациентка обратилась за помощью по поводу рецессии десен вокруг композитных реставраций, которые были выполнены в пришеечных участках нескольких зубов фронтальной области (фото 13).
Фото 13. Вид пациента с участками рецессии, которые сформировались в области композитных реставраций.

Признаки рецессии визуализировась при улыбке, что также компрометировало ее эстетический профиль. В ходе лечения сначала удалили композитные реставрации, после чего был зафиксирован недостаток тканей эмали для выполнения процедуры графтинга посредством АДМ. Таким образом, возникла потребность в формировании нового интерфейса цементно-эмалевой границы с применением адаптированного восстановительного материала. В качества последнего был использован стеклоиономерный цемент, который характеризуется формированием связи с дентином. Цемент перекрыли слоем композита, чтобы максимально оптимизировать эстетический профиль улыбки пациента, таким образом, имитируя эмаль зуба. Подобная техника двухслойной реставрации минимизирует также риск развития микроподтекания по контуру восстановления. После формирования новой позиции цементно-эмалевого соединения, сформировали туннельный лоскут, который позволил провести установку АДМ через бороздку. Пародонтальное прикрепление к зубу и низлежащей костной ткани контролировано секционировали с использованием специально разработанных миркохиругических инструментов (Allen Oral Plastic Surgery Kit, Hu-Friedy). Такой подход помог минимизировать объем травмы и при этом удалось сформировать достаточный оперативный доступ. После сепарации лоскута провели процедуру решейпинга поверхности корня с использованием финишных боров и ручных инструментов (фото 14), а после – и воздухоабразивную обработку. АДМ сначала регидратировали в физиологическом растворе, и в ходе выполнения аугментации дополнительно использовании фактор роста тромбоцитов (PDGF) (Gem 21S, Osteohealth).
Фото 14. После формирования туннельного доступа, провели финишную обработку области корней с использованием боров и методом воздушной абразии для удаления смазанного слоя.

Последний является митогенным и ангиогенным материалом, который способствует заживлению мягких тканей и восстановлению прикрепления клеток к структуре корня. АДМ сначала вводили через бороздку, после чего продвигали его более латерально для покрытия области всех зубов, пораженных рецессией. Для обеспечения стабильности графта и фибринового сгустка область вмешательства ушивали (фото 15). Через 2 года мониторинга позиция десневого края оставалась стабильной, а эстетические параметры десен гармонировали с новым профилем улыбки (фото 16).
Фото 15. Позиционирование АДМ в области сформированного доступа.

Фото 16. Вид через два года с ретенцией позитивного результата лечения.

Выводы
Лечение участков дефицитного прикрепления десны и рецессии с использованием аутогенного трансплантата (например, свободного десневого или соединительнотканевого аналогов) или же бесклеточной дермальной матрицы характеризуется наличием определенного количества преимуществ. Укрепленная десна, окружающая зуб, позволяет минимизировать риск возможного развития рецессии в будущем, таким образом, способствуя защите тканей корня от накопления патогенных отложений или действия эрозивных факторов. Подобные манипуляции также позволяют снизить чувствительность и улучшить эстетической профиль тканей. В зависимости от условий разных клинических ситуаций и при аргументированном выборе материала для аугментации, удается добиться эффективных результатов лечения рецессии и восстановления дефицитного прикрепления мягких тканей десен.
Автор: Kirk Pasquinelli, DDS





























































































































































1 комментарий
Вообще редкая подробная статья, которая четко объясняет технику, аргументирует показания к операции. Но мы все учимся друг у друга и это очень хорошо. Я сравнил технику хирурга немца и наших хирургов, отличаются подходы, заборы тканей их подготовка и т.д.. А почему нельзя смещать слизистую с переходной складки щеки? Почему нельзя делать зигзагообразные разрезы, для смещения лоскута конкретно под каждый зуб с рецессией?? Если смещать с переходной складки щеки, то свод через какое-то время восстанавливается все равно, это проверено многократно при пластике свища или свежего сообщения дна гайморовой пазухи. В общем можно по разному выполнить одну и ту же задачу и успешно..Автору спасибо, потому что я многое почерпнул и пришел к своим выводам и своим методам и не только тем, которые я вскользь упомянул... Хирургия это творчество и если владеешь скальпелем и знаешь анатомию, то можно импровизировать по разному с добавлением новых технологий.