Даже с учетом того, что врачи максимально точно стараются определить прогноз результатов будущего лечения, некоторых рисков или осложнений никак не предугадать, и бороться с ними приходиться уже на этапе реабилитации. Особенно это касается функциональных диагнозов, которые могут быть динамическими и не вписываться ни в одну из известных классификаций. В представленном ниже клиническом случае описаны принципы и протокол лечения пациента c учетом всех возможных функциональных аспектов реабилитации, а также алгоритм коррекции неожиданных осложнений, которые могут возникнуть в ходе терапевтических вмешательств.
Клинический случай
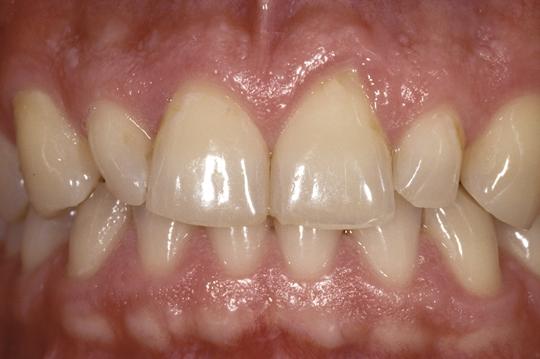
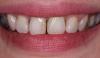
35-летний пациент обратился за стоматологической помощью по поводу сколов и утоньшения режущих краев в области фронтальных зубов верхней челюсти, которые значительно компрометировали эстетический вид его улыбки (фото 1 - 2). Общесоматический анамнез пациента не был отягощен, в отличие от истории изменений его стоматологического статуса. 10 лет назад пациенту начали проводить коррекцию окклюзионных схем, но из-за дискомфорта, болезненных ощущений в области челюсти и головных болей, он решил отказаться от лечения и не продолжать дальнейших вмешательств.
Фото 1. Вид до лечения: сколы и стёртость передних зубов.

Фото 2. Вид фиссурно-бугорковых контактов с установленным ретрактором.

Он также сообщил, что при сжатии челюстей он ощущает, что не все его зубы контактируют между собой, а в области фронтальной группы появились следы сколов и истончения коронок на протяжении последних 5 лет. Кроме того, пациент жаловался на чувство дискомфорта как при приеме твердой пищи, так и при использовании жевательной резинки. Иногда среди ночи он пробуждался из-за странного чувства в зубах, а утром после снятия ночной каппы он ощущал, что его фронтальные зубы – это единственные зубы, которые контактируют с антагонистами во всем зубном ряду.
Диагностика, оценка риска и прогноз лечения
Пародонтальная оценка: данные рентгенографии свидетельствуют о потери костной ткани не более 2 мм и отсутствие пародонтальных карманов, глубже 4 мм. В области 9 зуба была зарегистрирована небольшая рецессия, вызвана особенностями анатомического строения, а не действием какой-либо патологии. Согласно классификации Американской Академии Пародонтологии поставлен диагноз поражения пародонта ІІ типа.
Риск: Низкий.
Прогноз: Хороший.
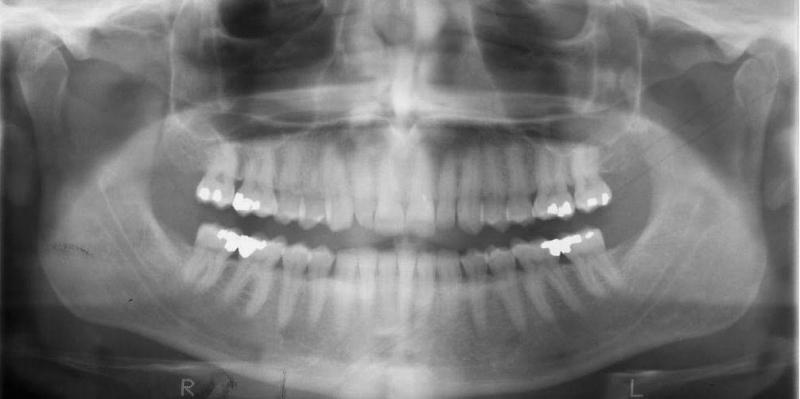
Биомеханическая оценка: у пациента не было отмечено ни кариозных участков, ни дефектов присутствующих реставраций. В области жевательных зубов были отмечены небольшие амальгамные пломбы, восстанавливающие менее 1/3 объема структур зуба. В области некоторых зубов были замечены небольшие следы изолированных эрозивных поражений (фото 3).
Риск: Низкий.
Прогноз: Хороший.
Фото 3. Ортопантомограмма пациента до лечения.
Функциональная оценка: участки патологического стирания зубов были отмечены в области вестибулярных поверхностей передних зубов нижней челюсти, а также не небной поверхности передних зубов верхней челюсти. В области жевательных зубов уровень стертости поверхностей не превышал 1 мм (фото 4 - 5). Наличие участков стирания зубных поверхностей, очевидно, было ассоциировано с изменением жевательных схем пациента, что значительно повышало риск возникновения возможных функциональных осложнений.
Фото 4. Окклюзионный вид верхней челюсти: истертость в области язычных поверхностей резцов.
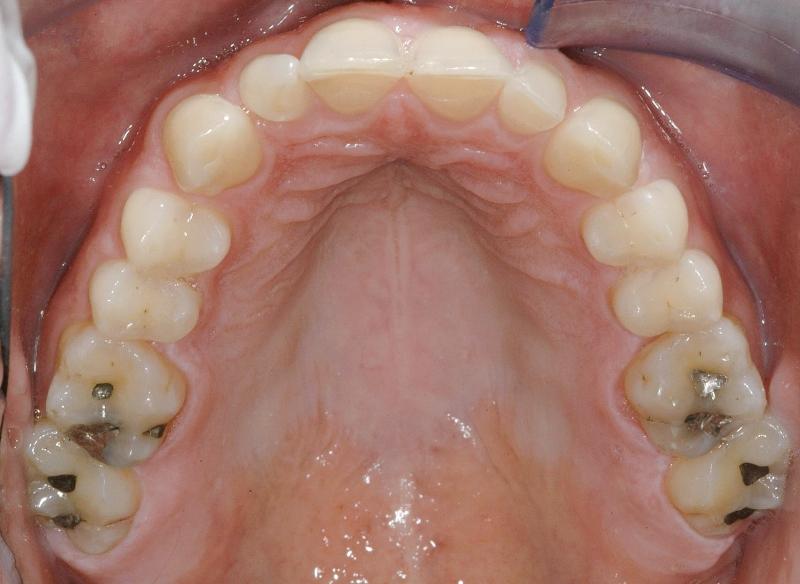
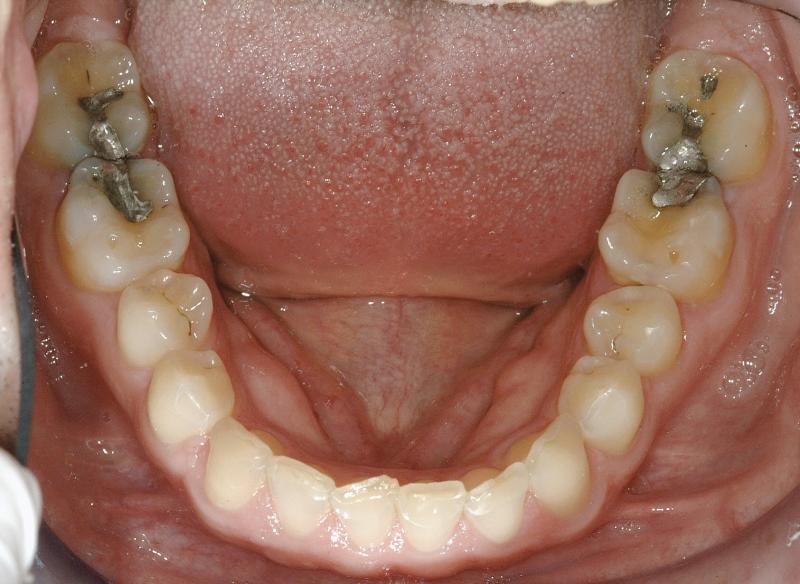
Фото 5. Окклюзионный вид нижней челюсти: истертость в области режущих краев резцов и клыков.
Риск: Умеренный.
Прогноз: Посредственный.
Челюстно-лицевая оценка: динамика подвижности губ была средней в области обеих челюстей, пациент изъявил желание несколько откорректировать имеющийся цвет зубов. Некоторые из единиц зубного ряда были несколько повёрнуты по оси, между отдельными зубами были отмечены диастемы.
Риск: Умеренный.
Прогноз: Хороший.
После депрограммирования посредством депрограмматора Коис нижнюю челюсть сместили вперед для оценки и подтверждения поставленного раннее диагноза функциональных нарушений прикуса. После регистрации парафункциональных латеральных движений челюсти, мы приступили к анализу деструктивного стирания зубов, которое не было связано с присутствующими функциональными нарушениями. Вероятней всего, стирание поверхностей жевательных зубов было связано с ограниченными жевательными возможностями, и представляло собой вариант адаптации жевательного аппарата к специфическому нарушению.
Благодаря цефалометрии удалось подтвердить ограничение жевательных конфигураций у пациента (фото 6), и установить, что ортопедически выгодная позиция нижней челюсти должна была бы быть значительно более выдвинутой вперед. Угол от верхних центральных резцов до SN (sella-nasion) составлял 100 градусов, в то время как межрезцовый угол – 142 градуса, что свидетельствовало о легком отклонении данных параметров от физиологически нормальных показателей.
Фото 6. Презентация цефалометрии пациента с линиями депрограмирования до и после лечения.

План лечения
Учитывая диагноз и профили возможных рисков разных клинических параметров, пациенту был предложен описанный ниже алгоритм лечения, состоящий из нескольких фаз, и для проведения которого пациент подписал информированное медицинское соглашение.
Фаза 1: Ортодонтическое лечение
Первичное ородонтическое лечение состояло из коррекции ротаций фронтальных зубов, небольшого изменения их позиции в вестибулярную сторону, и реставрации нижних передних зубов. Учитывая пожелания пациента относительно необходимости восстановления нижних фронтальных зубов, и их адекватную уже имеющеюся позицию, ортодонт был предупреждён о потребности в их небольшой интрузии для того, чтобы сохранить адекватные вертикальные параметры окклюзии. Таким образом, было достигнуто такое положение зубов, которое после ортодонтического вмешательства являлось протетически уравновешенным с учетом высоты будущих реставраций и редукции тканей во время препарирования (фото 7).
Фото 7. Вид после ортодонтического лечения: сформированные межзубные пространства обеспечивают возможности для коррекции окклюзии и восстановления дефектных участков зубов.
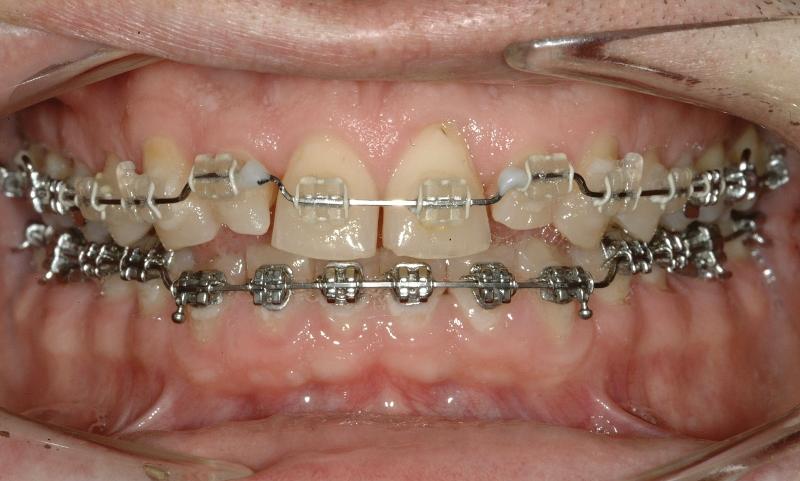
Фаза 2: Стабилизационный период
Перед началом следующих фаз лечения проходил полугодовой стабилизационный период для ретенции результатов ортодонтического вмешательства, в течение которого пациент пользовался ретейнерами.
Фаза 3: Депрограммирование и достижение окклюзионного равновесия
После стабилизации результатов ортодонтического вмешательства, пациент пользовался депрограмматором в течение 3-недельного периода. После проведения процедуры депрограммирования было отмечено, что ортопедическая позиция нижней челюсти практически никак и не изменилась. Очевидно, в результате ортдонтический коррекций был достигнут наиболее выгодный вариант окклюзионных соотношений. В конечном счете, восстановление передних зубов и реставрация истертых поверхностей в дальнейшем будет выполнена посредством полевошпатовых виниров.
Фаза 4: Восстановление и конечная корректировка окклюзии.
Коррекция парафункциональных изменений являлась важным этапом лечения, поскольку наличие таковой компрометирует прогноз реставраций в области передней группы зубов. Препарирование под эстетические конструкции проводилось в границах уже присутствующей стертости зубов с минимальной редукцией твердых тканей (фото 8).
Фото 8. Верхняя челюсть до лечения: участки стертости корональнее поясков зубов.
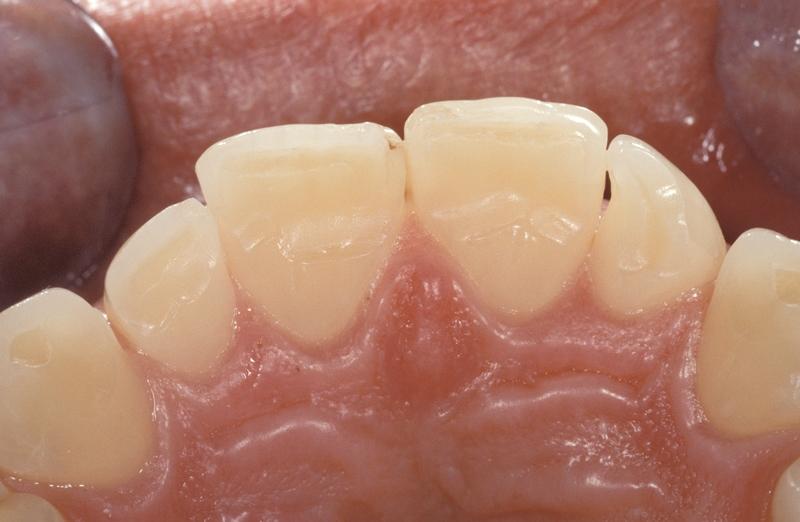
При этом поясок резцов оставался нетронутым, а глубина препарирования с вестибулярной и проксимальных сторон не превышала толщины эмали. Такой дизайн подготовки способствует минимизации возможных рисков в области будущих зафиксированных реставраций (фото 9 - 10).
Фото 9. Вид модели после препарирования.
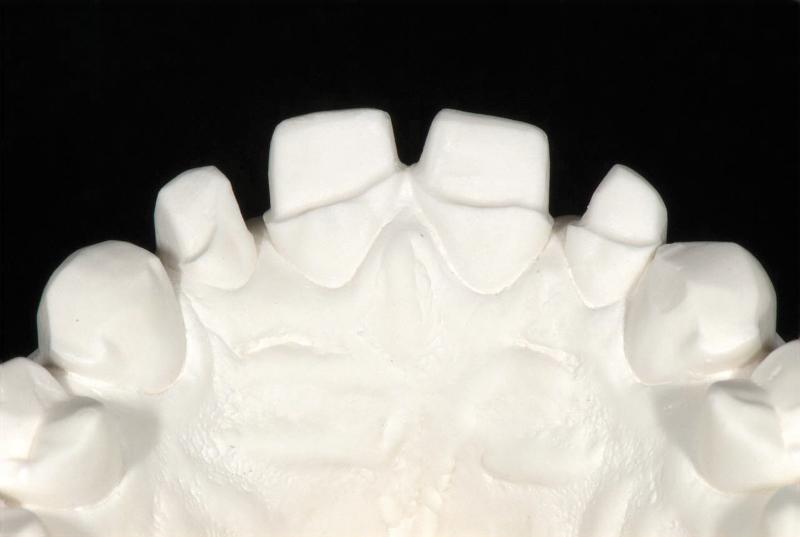
Фото 10. Вид модели после препарирования.
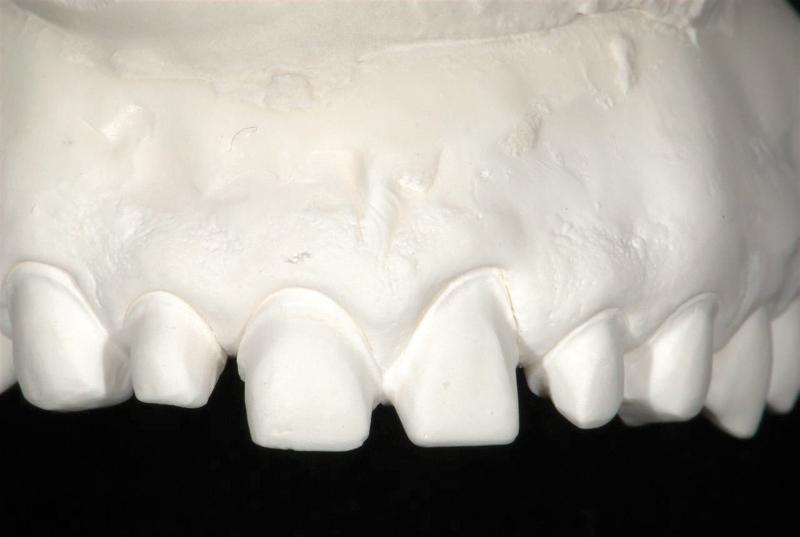
В процессе ортодонтического вмешательства и легкой диспозиции фронтальных зубов верхней челюсти несколько кпереди, между ними были сформированы небольшие промежутки, необходимые для проведения адекватного их препарирования. Небольшие тремы в области моляров не корректировались, поскольку пациент утверждал, что эстетически они его совершенно не беспокоят, и в подобном вмешательстве вообще нет потребности. Учитывая среднюю мобильность губ и умеренные эстетические риски лечения, рецессия в области верхнего левого центрального резца была оценена как незначительный эстетический эффект на фоне общих изменений стоматологического статуса в ходе лечения. Следовательно, препарирование проводилось лишь в наддесневой области и только в толще эмали.
Для максимальной мимикрии реставраций в пришеечной области использовали прозрачную керамику, таким образом, заметить зафиксированные конструкции при улыбке пациента попросту не представлялось возможным, что свидетельствовало об уникальной их эстетичности.
Нижнечелюстные клыки нуждались в реставрации режущего края для восстановления их контакта с антагонистами и возобновления оптимального пути введения. Для этого потребовалось провести лишь незначительную редукцию твердых тканей, с учетом ситуации, которая сложилась в процессе стирания зубных поверхностей до лечения. Пришеечная граница препарирования находилась несколько выше уровня десен и строго в толще эмали, при этом с проксимальных сторон никакой редукции твердых тканей не требовалось вообще. Аналогичный алгоритм препарирования был использован и в области нижних резцов и клыков.
Фиксация всех реставраций проводилась согласно протоколу тотального протравливания и последующего бондинга. После фиксации виниров с помощью 200-мкм артикуляционной бумаги были проверены двусторонние контакты зубов, центральное соотношение челюстей и бугорково-фиссурные параметры смыкания.
Диагностика и лечение неожиданных осложнений
Через 3 месяца после лечения пациент возвратился в клинику по причине поломки винира в области дистально-режущей поверхности 27 зуба (фото 11).
Фото 11. Излом винира в области 27 зуба.

По словам пациента, перелом реставрации произошел во время сна. Новый винир был зафиксирован таким образом, чтобы несколько уменьшить уровень давления на функционирующую поверхность, но аналогичный перелом конструкции был повторно зарегистрирован опять же через 3 месяца, и, по словам пациента, снова во время сна. Периодический характер поломки наводил на мысль о наличии периодической парафункциональной активности у пациента в ночное время, что и стало причиной дефекта реставрации. Кроме того, перелом конструкции происходил именно в области зуба с наибольшим риском чрезмерной нагрузки, но благодаря тому, что во время препарирования зуба глубина такового не превышала толщины эмали, то есть зуб оставался максимально интактным, у пациента возникал именно перелом ортопедической конструкции, а не функциональной единицы зубного ряда.
В ходе проведённой диагностики пациенту было рекомендовано использовать ночную каппу (фото 12). Через некоторое время после ее использования на внутренней поверхности конструкции были замечены небольшие поперечные канавки, что очевидно свидетельствовало о наличие патологии бруксизма. В ходе 9-летнего наблюдения за пациентом после назначения ночной каппы, у него не было зарегистрировано ни одного случая скола керамических реставраций из-за ночной парафункциональной активности.
Фото 12. Примерка плоскости под будущую ночную каппу.

Обсуждение
Данный клинический случай демонстрирует важность и значение доказательного подхода и оценки всех параметров зубочелюстного аппарата на этапах планирования комплексного стоматологического лечения. Следует также помнить, что у пациентов одновременно может присутствовать несколько патологий: одни окклюзионного, другие функционального характера.
Кроме того, даже с учетом всех критериев диагностики, врачи должны помнить, что некоторые из патологий могут оставаться вне поля зрения до определённого момента, следовательно, всегда следует быть готовым к неожиданным последствиям и осложнениям. В нашем случае подобная ситуация сложилась в результате отсутствия явных признаков бруксизма, эффект которого впоследствии был откорректирован при помощи ночной каппы. Пародонтологические показатели пациента находились в границах нормы, а их регистрация проходила в плановом порядке каждые полгода в ходе повторных визитов. Ортодонтическая коррекция позиции резцов позволила свести к минимуму необходимость редукции твердых тканей зубов в процессе препарирования, при этом ни в коей мере не провоцируя биомеханические параметры окклюзии. Кроме того, ортодонтическое вмешательство позволило снизить уровень общего функционального риска, поскольку именно благодаря ему удалось добиться более адаптированной и протетически выгодной позиции фронтальных зубов. Деструктивная парафункциональная активность во время сна, в свою очередь, была откорректирована посредством использования ночной каппы, а эстетические параметры улыбки были восстановлены полевошпатными винирами, которые максимально имитируют цвет и текстуру естественных зубов пациента.
Выводы
Подобный комплексный подход к диагностике и лечению пациента обеспечил успешный результат стоматологической реабилитации и эстетического восстановления профиля улыбки (фото 13-15).
Фото 13. Вид соотношения зубов после лечения.
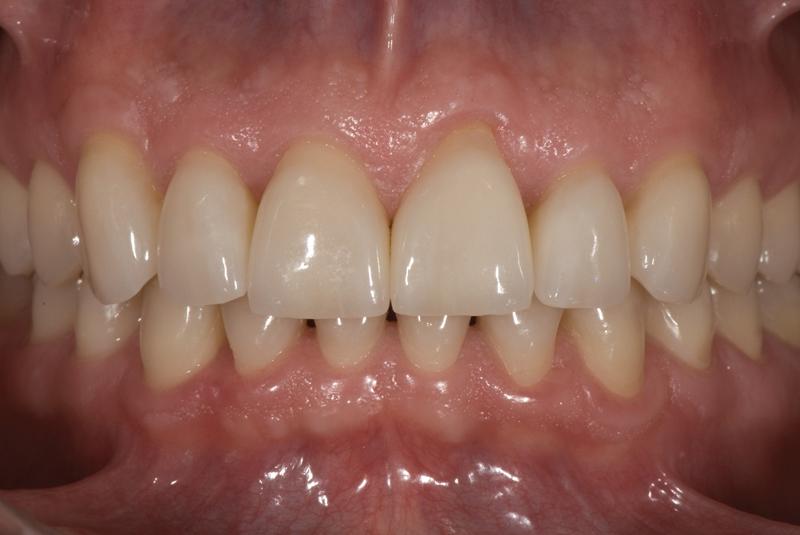
Фото 14. Вид передних зубов верхней челюсти после лечения.
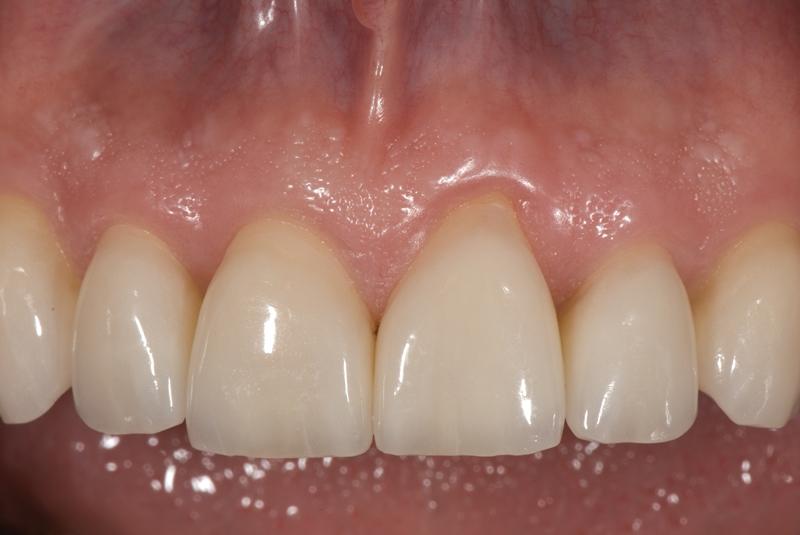
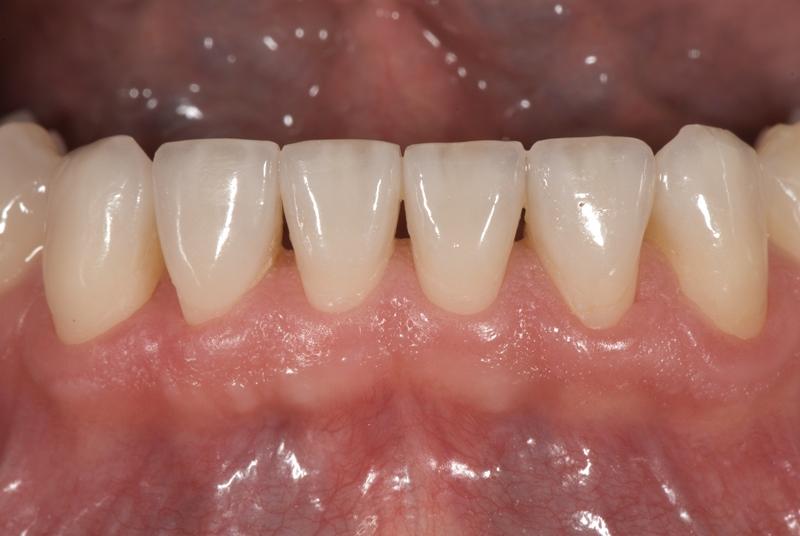
Фото 15. Вид передних зубов нижней челюсти после лечения.
На момент публикации зафиксированные реставрации по-прежнему оставались достаточно функционально и эстетически успешными, а риск возможных функциональных осложнений, благодаря периодическому наблюдению за пациентом, сведен к минимуму. На протяжении последних 9 лет, когда пациент использовал ночную каппу, у него не было зарегистрировано ни единого случая поломки или скола ортопедических конструкций, следовательно, можно утверждать, что благодаря такому комплексному подходу к диагностике и оценке параметров зубочелюстного аппарата был достигнут долгосрочный и успешный результат лечения, удовлетворяющий как самого пациента, так и его лечащего врача.
Автор: Leon Hermanides, CDT
Даже с учетом того, что врачи максимально точно стараются определить прогноз результатов будущего лечения, некоторых рисков или осложнений никак не предугадать, и бороться с ними приходиться уже на этапе реабилитации. Особенно это касается функциональных диагнозов, которые могут быть динамическими и не вписываться ни в одну из известных классификаций. В представленном ниже клиническом случае описаны принципы и протокол лечения пациента c учетом всех возможных функциональных аспектов реабилитации, а также алгоритм коррекции неожиданных осложнений, которые могут возникнуть в ходе терапевтических вмешательств.

Клинический случай
35-летний пациент обратился за стоматологической помощью по поводу сколов и утоньшения режущих краев в области фронтальных зубов верхней челюсти, которые значительно компрометировали эстетический вид его улыбки (фото 1 - 2). Общесоматический анамнез пациента не был отягощен, в отличие от истории изменений его стоматологического статуса. 10 лет назад пациенту начали проводить коррекцию окклюзионных схем, но из-за дискомфорта, болезненных ощущений в области челюсти и головных болей, он решил отказаться от лечения и не продолжать дальнейших вмешательств.
Фото 1. Вид до лечения: сколы и стёртость передних зубов.

Фото 2. Вид фиссурно-бугорковых контактов с установленным ретрактором.

Он также сообщил, что при сжатии челюстей он ощущает, что не все его зубы контактируют между собой, а в области фронтальной группы появились следы сколов и истончения коронок на протяжении последних 5 лет. Кроме того, пациент жаловался на чувство дискомфорта как при приеме твердой пищи, так и при использовании жевательной резинки. Иногда среди ночи он пробуждался из-за странного чувства в зубах, а утром после снятия ночной каппы он ощущал, что его фронтальные зубы – это единственные зубы, которые контактируют с антагонистами во всем зубном ряду.
Диагностика, оценка риска и прогноз лечения
Пародонтальная оценка: данные рентгенографии свидетельствуют о потери костной ткани не более 2 мм и отсутствие пародонтальных карманов, глубже 4 мм. В области 9 зуба была зарегистрирована небольшая рецессия, вызвана особенностями анатомического строения, а не действием какой-либо патологии. Согласно классификации Американской Академии Пародонтологии поставлен диагноз поражения пародонта ІІ типа.
Риск: Низкий.
Прогноз: Хороший.
Биомеханическая оценка: у пациента не было отмечено ни кариозных участков, ни дефектов присутствующих реставраций. В области жевательных зубов были отмечены небольшие амальгамные пломбы, восстанавливающие менее 1/3 объема структур зуба. В области некоторых зубов были замечены небольшие следы изолированных эрозивных поражений (фото 3).
Риск: Низкий.
Прогноз: Хороший.
Фото 3. Ортопантомограмма пациента до лечения.

Функциональная оценка: участки патологического стирания зубов были отмечены в области вестибулярных поверхностей передних зубов нижней челюсти, а также не небной поверхности передних зубов верхней челюсти. В области жевательных зубов уровень стертости поверхностей не превышал 1 мм (фото 4 - 5). Наличие участков стирания зубных поверхностей, очевидно, было ассоциировано с изменением жевательных схем пациента, что значительно повышало риск возникновения возможных функциональных осложнений.
Фото 4. Окклюзионный вид верхней челюсти: истертость в области язычных поверхностей резцов.

Фото 5. Окклюзионный вид нижней челюсти: истертость в области режущих краев резцов и клыков.

Риск: Умеренный.
Прогноз: Посредственный.
Челюстно-лицевая оценка: динамика подвижности губ была средней в области обеих челюстей, пациент изъявил желание несколько откорректировать имеющийся цвет зубов. Некоторые из единиц зубного ряда были несколько повёрнуты по оси, между отдельными зубами были отмечены диастемы.
Риск: Умеренный.
Прогноз: Хороший.
После депрограммирования посредством депрограмматора Коис нижнюю челюсть сместили вперед для оценки и подтверждения поставленного раннее диагноза функциональных нарушений прикуса. После регистрации парафункциональных латеральных движений челюсти, мы приступили к анализу деструктивного стирания зубов, которое не было связано с присутствующими функциональными нарушениями. Вероятней всего, стирание поверхностей жевательных зубов было связано с ограниченными жевательными возможностями, и представляло собой вариант адаптации жевательного аппарата к специфическому нарушению.
Благодаря цефалометрии удалось подтвердить ограничение жевательных конфигураций у пациента (фото 6), и установить, что ортопедически выгодная позиция нижней челюсти должна была бы быть значительно более выдвинутой вперед. Угол от верхних центральных резцов до SN (sella-nasion) составлял 100 градусов, в то время как межрезцовый угол – 142 градуса, что свидетельствовало о легком отклонении данных параметров от физиологически нормальных показателей.
Фото 6. Презентация цефалометрии пациента с линиями депрограмирования до и после лечения.

План лечения
Учитывая диагноз и профили возможных рисков разных клинических параметров, пациенту был предложен описанный ниже алгоритм лечения, состоящий из нескольких фаз, и для проведения которого пациент подписал информированное медицинское соглашение.
Фаза 1: Ортодонтическое лечение
Первичное ородонтическое лечение состояло из коррекции ротаций фронтальных зубов, небольшого изменения их позиции в вестибулярную сторону, и реставрации нижних передних зубов. Учитывая пожелания пациента относительно необходимости восстановления нижних фронтальных зубов, и их адекватную уже имеющеюся позицию, ортодонт был предупреждён о потребности в их небольшой интрузии для того, чтобы сохранить адекватные вертикальные параметры окклюзии. Таким образом, было достигнуто такое положение зубов, которое после ортодонтического вмешательства являлось протетически уравновешенным с учетом высоты будущих реставраций и редукции тканей во время препарирования (фото 7).
Фото 7. Вид после ортодонтического лечения: сформированные межзубные пространства обеспечивают возможности для коррекции окклюзии и восстановления дефектных участков зубов.

Фаза 2: Стабилизационный период
Перед началом следующих фаз лечения проходил полугодовой стабилизационный период для ретенции результатов ортодонтического вмешательства, в течение которого пациент пользовался ретейнерами.
Фаза 3: Депрограммирование и достижение окклюзионного равновесия
После стабилизации результатов ортодонтического вмешательства, пациент пользовался депрограмматором в течение 3-недельного периода. После проведения процедуры депрограммирования было отмечено, что ортопедическая позиция нижней челюсти практически никак и не изменилась. Очевидно, в результате ортдонтический коррекций был достигнут наиболее выгодный вариант окклюзионных соотношений. В конечном счете, восстановление передних зубов и реставрация истертых поверхностей в дальнейшем будет выполнена посредством полевошпатовых виниров.
Фаза 4: Восстановление и конечная корректировка окклюзии.
Коррекция парафункциональных изменений являлась важным этапом лечения, поскольку наличие таковой компрометирует прогноз реставраций в области передней группы зубов. Препарирование под эстетические конструкции проводилось в границах уже присутствующей стертости зубов с минимальной редукцией твердых тканей (фото 8).
Фото 8. Верхняя челюсть до лечения: участки стертости корональнее поясков зубов.

При этом поясок резцов оставался нетронутым, а глубина препарирования с вестибулярной и проксимальных сторон не превышала толщины эмали. Такой дизайн подготовки способствует минимизации возможных рисков в области будущих зафиксированных реставраций (фото 9 - 10).
Фото 9. Вид модели после препарирования.

Фото 10. Вид модели после препарирования.

В процессе ортодонтического вмешательства и легкой диспозиции фронтальных зубов верхней челюсти несколько кпереди, между ними были сформированы небольшие промежутки, необходимые для проведения адекватного их препарирования. Небольшие тремы в области моляров не корректировались, поскольку пациент утверждал, что эстетически они его совершенно не беспокоят, и в подобном вмешательстве вообще нет потребности. Учитывая среднюю мобильность губ и умеренные эстетические риски лечения, рецессия в области верхнего левого центрального резца была оценена как незначительный эстетический эффект на фоне общих изменений стоматологического статуса в ходе лечения. Следовательно, препарирование проводилось лишь в наддесневой области и только в толще эмали.
Для максимальной мимикрии реставраций в пришеечной области использовали прозрачную керамику, таким образом, заметить зафиксированные конструкции при улыбке пациента попросту не представлялось возможным, что свидетельствовало об уникальной их эстетичности.
Нижнечелюстные клыки нуждались в реставрации режущего края для восстановления их контакта с антагонистами и возобновления оптимального пути введения. Для этого потребовалось провести лишь незначительную редукцию твердых тканей, с учетом ситуации, которая сложилась в процессе стирания зубных поверхностей до лечения. Пришеечная граница препарирования находилась несколько выше уровня десен и строго в толще эмали, при этом с проксимальных сторон никакой редукции твердых тканей не требовалось вообще. Аналогичный алгоритм препарирования был использован и в области нижних резцов и клыков.
Фиксация всех реставраций проводилась согласно протоколу тотального протравливания и последующего бондинга. После фиксации виниров с помощью 200-мкм артикуляционной бумаги были проверены двусторонние контакты зубов, центральное соотношение челюстей и бугорково-фиссурные параметры смыкания.
Диагностика и лечение неожиданных осложнений
Через 3 месяца после лечения пациент возвратился в клинику по причине поломки винира в области дистально-режущей поверхности 27 зуба (фото 11).
Фото 11. Излом винира в области 27 зуба.

По словам пациента, перелом реставрации произошел во время сна. Новый винир был зафиксирован таким образом, чтобы несколько уменьшить уровень давления на функционирующую поверхность, но аналогичный перелом конструкции был повторно зарегистрирован опять же через 3 месяца, и, по словам пациента, снова во время сна. Периодический характер поломки наводил на мысль о наличии периодической парафункциональной активности у пациента в ночное время, что и стало причиной дефекта реставрации. Кроме того, перелом конструкции происходил именно в области зуба с наибольшим риском чрезмерной нагрузки, но благодаря тому, что во время препарирования зуба глубина такового не превышала толщины эмали, то есть зуб оставался максимально интактным, у пациента возникал именно перелом ортопедической конструкции, а не функциональной единицы зубного ряда.
В ходе проведённой диагностики пациенту было рекомендовано использовать ночную каппу (фото 12). Через некоторое время после ее использования на внутренней поверхности конструкции были замечены небольшие поперечные канавки, что очевидно свидетельствовало о наличие патологии бруксизма. В ходе 9-летнего наблюдения за пациентом после назначения ночной каппы, у него не было зарегистрировано ни одного случая скола керамических реставраций из-за ночной парафункциональной активности.
Фото 12. Примерка плоскости под будущую ночную каппу.

Обсуждение
Данный клинический случай демонстрирует важность и значение доказательного подхода и оценки всех параметров зубочелюстного аппарата на этапах планирования комплексного стоматологического лечения. Следует также помнить, что у пациентов одновременно может присутствовать несколько патологий: одни окклюзионного, другие функционального характера.
Кроме того, даже с учетом всех критериев диагностики, врачи должны помнить, что некоторые из патологий могут оставаться вне поля зрения до определённого момента, следовательно, всегда следует быть готовым к неожиданным последствиям и осложнениям. В нашем случае подобная ситуация сложилась в результате отсутствия явных признаков бруксизма, эффект которого впоследствии был откорректирован при помощи ночной каппы. Пародонтологические показатели пациента находились в границах нормы, а их регистрация проходила в плановом порядке каждые полгода в ходе повторных визитов. Ортодонтическая коррекция позиции резцов позволила свести к минимуму необходимость редукции твердых тканей зубов в процессе препарирования, при этом ни в коей мере не провоцируя биомеханические параметры окклюзии. Кроме того, ортодонтическое вмешательство позволило снизить уровень общего функционального риска, поскольку именно благодаря ему удалось добиться более адаптированной и протетически выгодной позиции фронтальных зубов. Деструктивная парафункциональная активность во время сна, в свою очередь, была откорректирована посредством использования ночной каппы, а эстетические параметры улыбки были восстановлены полевошпатными винирами, которые максимально имитируют цвет и текстуру естественных зубов пациента.
Выводы
Подобный комплексный подход к диагностике и лечению пациента обеспечил успешный результат стоматологической реабилитации и эстетического восстановления профиля улыбки (фото 13-15).
Фото 13. Вид соотношения зубов после лечения.

Фото 14. Вид передних зубов верхней челюсти после лечения.

Фото 15. Вид передних зубов нижней челюсти после лечения.

На момент публикации зафиксированные реставрации по-прежнему оставались достаточно функционально и эстетически успешными, а риск возможных функциональных осложнений, благодаря периодическому наблюдению за пациентом, сведен к минимуму. На протяжении последних 9 лет, когда пациент использовал ночную каппу, у него не было зарегистрировано ни единого случая поломки или скола ортопедических конструкций, следовательно, можно утверждать, что благодаря такому комплексному подходу к диагностике и оценке параметров зубочелюстного аппарата был достигнут долгосрочный и успешный результат лечения, удовлетворяющий как самого пациента, так и его лечащего врача.
Автор: Leon Hermanides, CDT































































































































































0 комментариев