Традиционно сложилось так, что основная цель стоматологического лечения состоит в восстановлении утраченных тканей или, иными словами говоря, в обеспечении репарации поврежденных участков зубочелюстного аппарата. Но вместо того, чтобы иметь дело с последствиями поражения, лучше предотвратить факт возникновения такового с учетом того, что подобный подход может обеспечить достаточно прогнозированный и перспективный клинический результат.
Среди стоматологических пациентов распространенной является мысль «не поврежден – значит лечения не требует». Но иногда пациенту трудно сопоставить риск возникновения будущего функционального нарушения с уже имеющимися изменениями зубочелюстного аппарата, что объясняет широкую распространённость осложнений по типу болевых ощущений, инфицирования или переломов зубов, которые долгое время остаются нелечеными, тем самым еще больше компрометируя и без того проблемное состояние стоматологического статуса.
Биомеханические принципы
Еще в 1979 году Tidmarsh предположил, что зубы похожи на некие слоистые структуры, которые находятся под постоянным напряжением: то есть при действии незначительной силы они возвращаются к своей первичной форме, но при длительной нагрузке – деформируются. В том же году Grimaldi заключил, что факторы потери зубной структуры и степени ее деформации взаимосвязаны: так при проведённом ранее эндодонтическом лечении зубы теряют состояние предварительного напряжения, а при значительной деформации они и вовсе становятся почти нерезистентными к перелому во время действия сгибательных сил.
Larson, Douglas и Geistfield смогли доказать, что при размере реставрации, занимающей треть межбугоркового расстояния, прочность зубной структуры снижается почти вполовину. Если же пломба размещалась лишь на окклюзионной поверхности или немного заходила и на контактные области, резистентность зуба к перелому по сравнению с интактной единицей зубного ряда почти одинакова.
В 2003 Geurtsen, Schwarze и Gunay пришли к выводу, что риск перелома бугра зуба значительно увеличивается, если ширина установленной реставрации составляет не менее половины междубугоркового расстояния, следовательно, для профилактики подобных осложнений размеры пломбы не должны превышать от 1/4 до 1/3 величины данного параметра. Чем больше объем отпрепарированных зубных тканей, тем больше зуб изгибается во время действующих нагрузок. Хотя зубы с переломом бугра также поддаются восстановлению, однако прогноз таковых менее благоприятный, чем при интактной структуре твердых тканей, что связано, в первую очередь, с параметрами ретенции реставрации и резистентностью к деформациям на изгиб. Худший исход подобных зубов – перелом на границе десневого гребня с дальнейшим распространением линии перелома в резидуальных твердых тканях. В свою очередь, риск перелома зубов с проведенным ранее эндодонтическим лечением – еще выше, поэтому крайне важно максимально предупредить возникновение подобных осложнений еще на этапе планирования реставраций. С этой целью некоторые клиницисты рекомендуют использовать реставрации типа inlay, которые неким образом укрепляют структуру зуба, и помогают предотвратить развитие перелома эмали и дентина. Однако исследования установленных пломб типа МОД установили, что адгезивные композитные или керамические реставрации почти никак не влияют на резистентность зуба, хоть последние и являются наиболее оптимальным подходом для восстановления дефектов структуры жевательной группы зубов.
Bakeman и Kois подчеркнули важную особенность восстановления зубов с помощью керамики: при использовании подобных адгезивных реставраций необходимость редукции твердых тканей осевой стенки опоры сведена к минимуму, что, в свою очередь, помогает сохранить первичную структуру, а значит и большую резистентность зубной единицы. Кроме того, сохранение структуры эмали обеспечивает лучшую адгезию реставраций, а размер остаточного эмалевого кольца после препарирования напрямую коррелирует с параметрами адгезивной и когезионной ретенции пломбы. Уменьшение размера толщины эмалевого кольца от 1,5 мм до 1 мм провоцирует значительное увеличение риска возможных неудач, а при параметре кольца менее 1 мм – применение адгезивных реставраций и вовсе противопоказано. В подобных случаях лучше отдать преимущество конструкциям с когезионным типом соединения. С другой стороны, чем больше остаточной эмали, тем меньше уровень микроподтекания, значение которого также крайне важно для долгосрочного и функционального прогноза реставраций.
Резюме
Aminian и Brunton утверждали, что редукция здоровых тканей зуба – это первый путь к неудачному биологическому компромиссу, а сохранение таковых значительно минимизирует любой биологический риск. Основное преимущество адгезивных реставраций – это минимально инвазивный подход к их выполнению с сохранением параметров естественного вида и функции зубов. С другой стороны, чем менее инвазивный подход, тем меньше риск эндодонтических осложнений. Следовательно, реставрации с когезионным типом ретенции являются более инвазивными, а значит таковыми, при выполнении которых увеличивается риск возникновения перелома или ятрогенного пульпита. Возможности зуботехнических лабораторий сегодня позволяют изготовить подобные тонкие реставрации, но многообещающей перспективой является и CAD/CAM фрезерование, позволяющее изготовить накладки любого типа всего за один визит пациента. Таким образом, полностью исключается потребность в провизорных реставрациях. Кроме того, в ходе исследования было установлено, что цифровой метод получения оттиска является более приемлемым для пациентов, нежели классический подход получения негативного изображения тканей протезного ложа. Yuzbasioglu и коллеги также установили, что процесс получения цифрового оттиска является менее времязатратным, а эффективность использования подобного алгоритма планирования в дальнейшем подтвердили Patzelt, Lamprinos, Stampft и Att.
Клинический случай
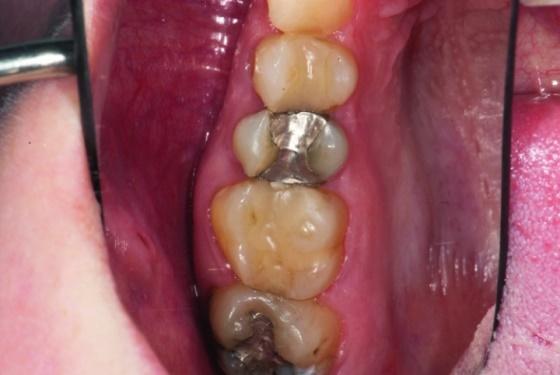
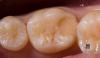
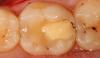
Пациент обратился за помощью с целью восстановления зубов № 3 и № 4 (фото 1а). Учитывая размер уже имеющихся реставраций, данные зубы были структурно скомпрометированными, и риск возможного их перелома в будущем был оценен как достаточно высокий (фото 1b, c).
Фото 1а: Вид до вмешательства: компрометированное состояние зубов.
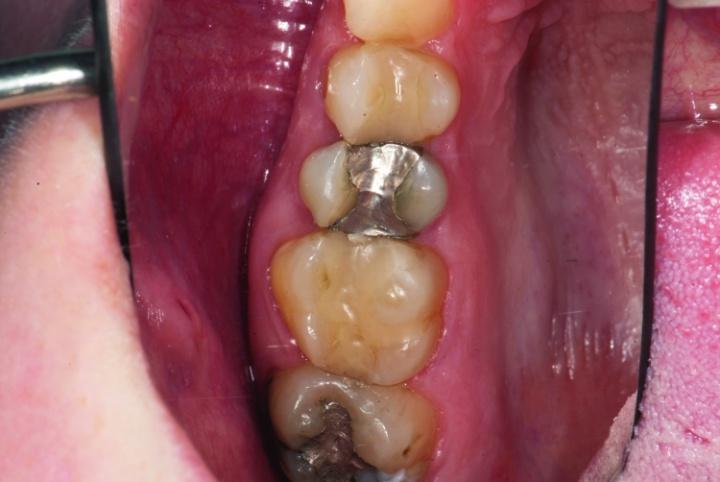
Фото 1b: Вид до вмешательства: измерения параметров реставрации в зубе № 3.
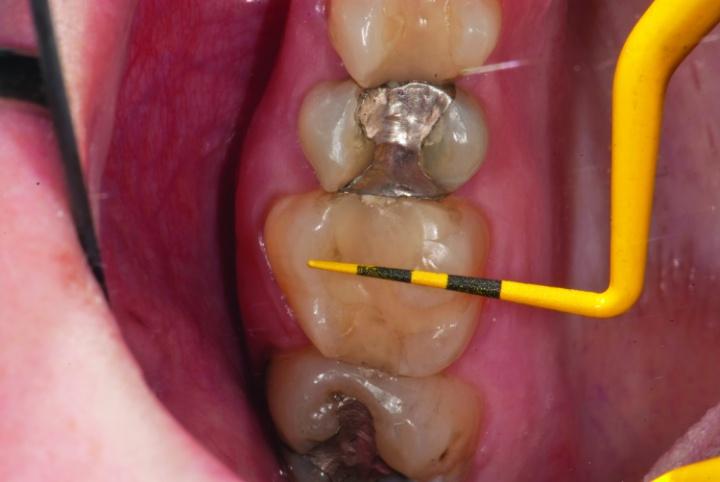
Фото 1c: Вид до вмешательства: измерения параметров реставрации в зубе № 4.
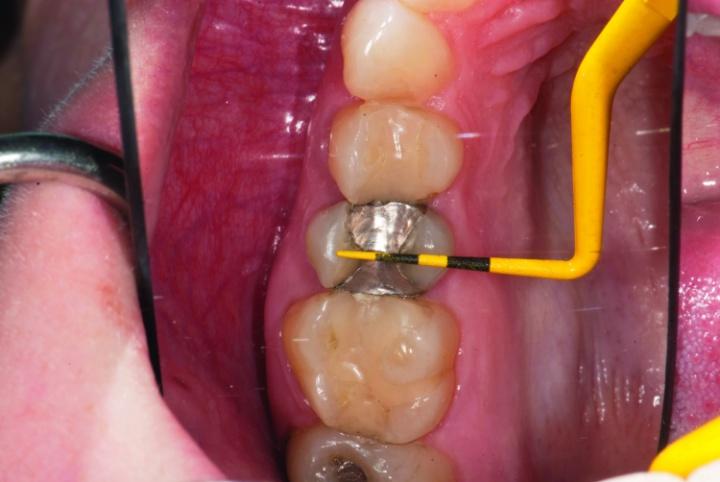
Прогноз данных единиц без надлежащего лечения был весьма сомнительным, поэтому было принято решение заменить существующие реставрации в тот же визит с использованием PlanScan CAD/CAM технологий. Местную анестезию проводили посредством 2% раствора лидокаина с концентрацией эпинефрина 1:100 000. Формирование препаровочных борозд проводили с использованием 330 бора с 2 мм режущей поверхностью (фото 2a-3b).
Фото 2а-c: Глубина препарирования зуба № 3.
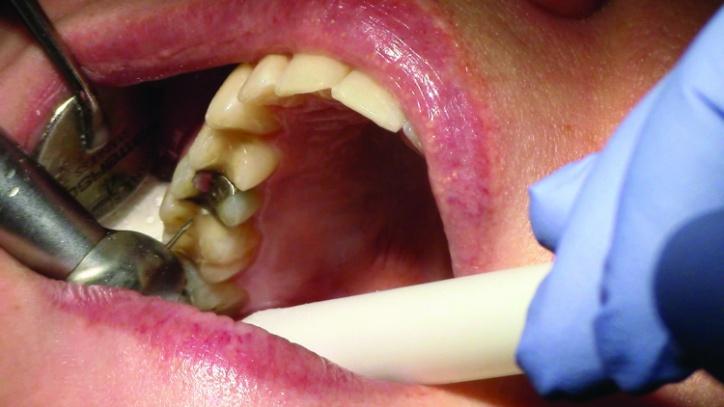
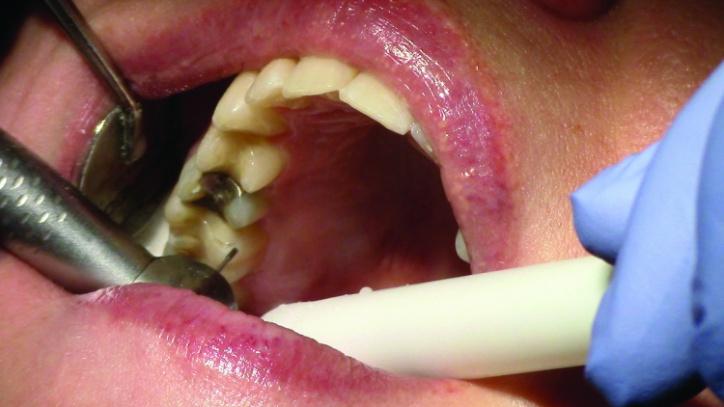
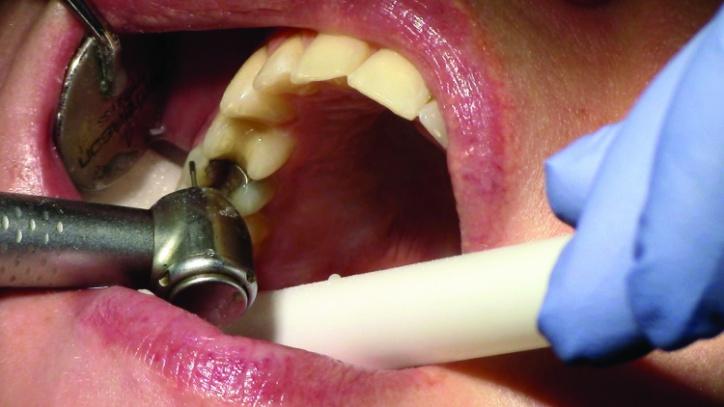
Фото 3a: Вид препаровочных борозд зуба № 3.
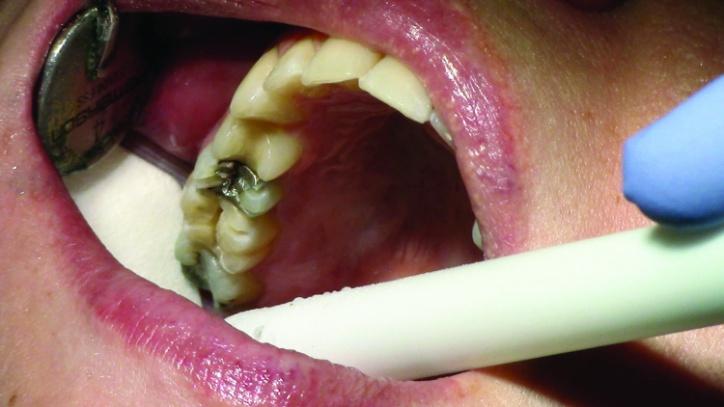
Фото 3b: Вид препаровочных борозд зуба (окклюзионный вид).
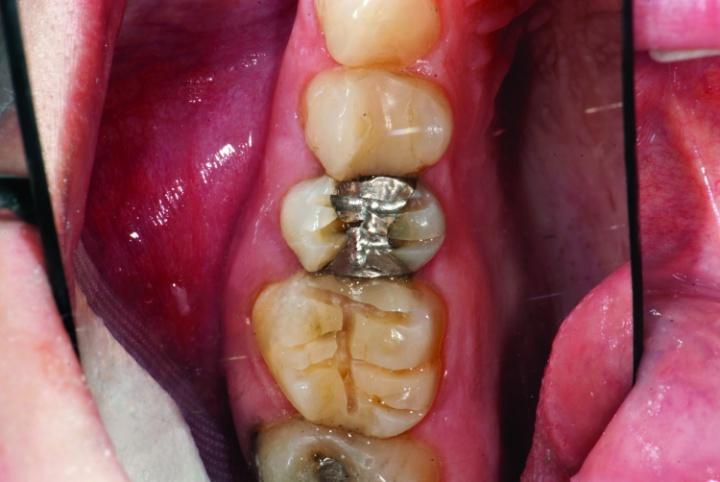
Это позволило провести редукцию окклюзионной поверхности на 2 мм для последующей фиксации реставрации аналогичной толщины. Финишное препарирование проводили с использованием бора KS7 до глубины сформированных препаровочных борозд (рис. 4-8b, 9c).
Фото 4,5: Редукция окклюзионной поверхности с помощью KS7 № 3.
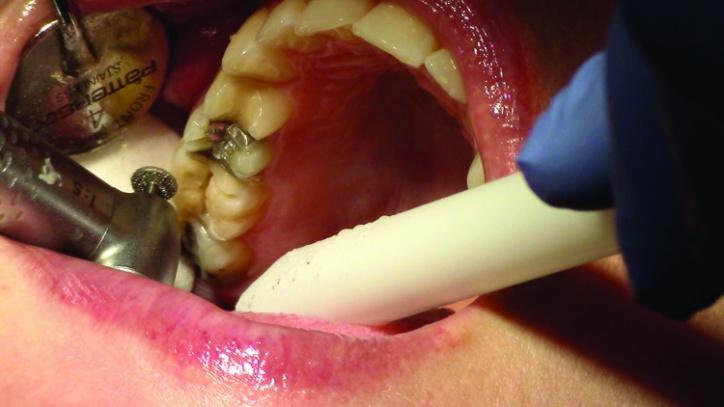
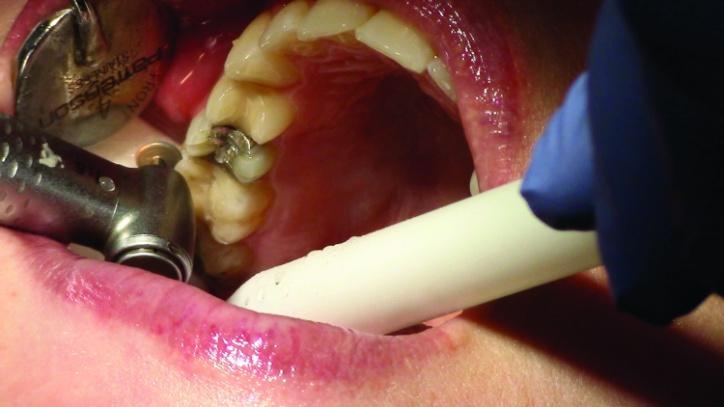
Фото 6,7: Редукция окклюзионной поверхности с помощью KS7 № 4.
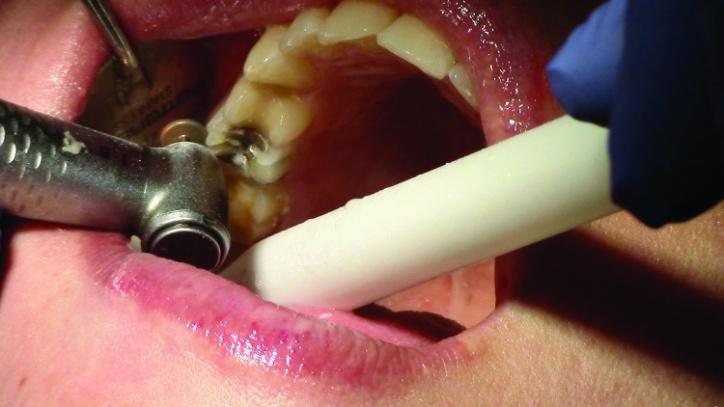
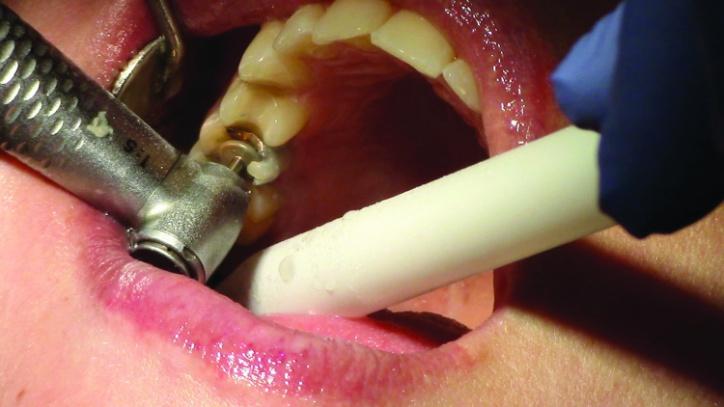
Фото 8а: Вид после окончания редукции окклюзионной поверхности (вид спереди).
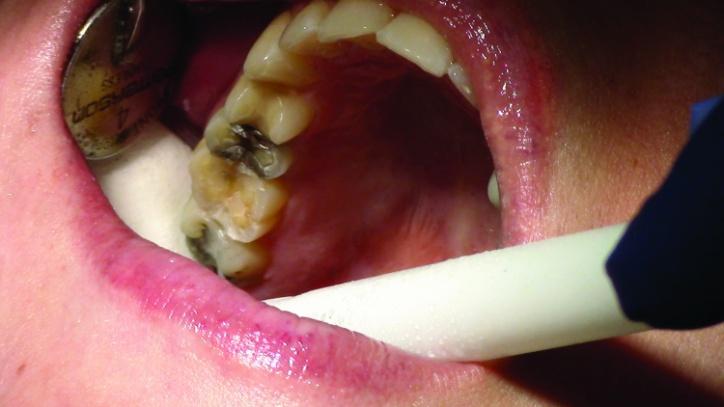
Фото 8b: Вид после окончания редукции окклюзионной поверхности (окклюзионный вид).
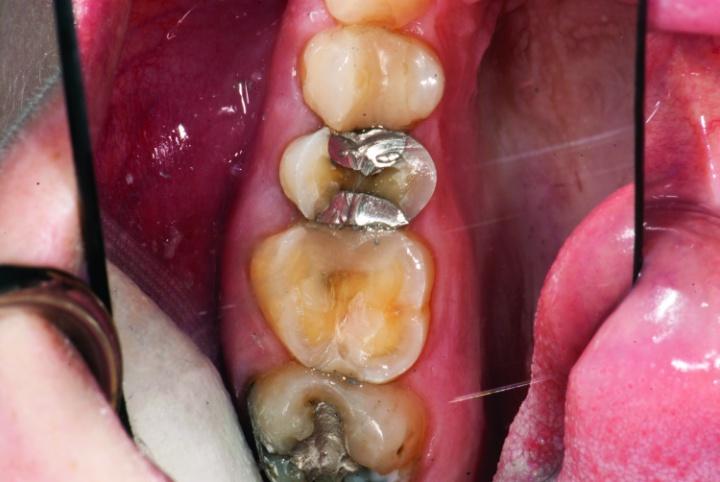
Фото 9c: Вид после окончания редукции окклюзионной поверхности (вид сбоку).
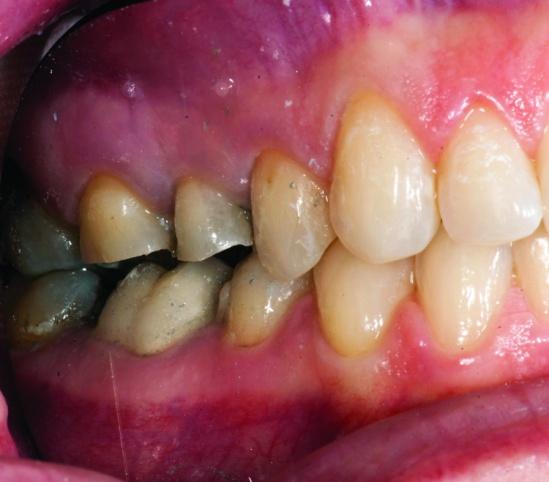
Оценку размера зазора сформированного пространства проводили посредством пластин PrepCheck (Common Sense Dental Products). После этапа финишного препарирования проводили измерение параметров остаточного кольца эмали (рис. 9a, b).
Фото 9а: Измерения остаточного эмалевого кольца после редукции окклюзионной поверхности в области зуба № 4.
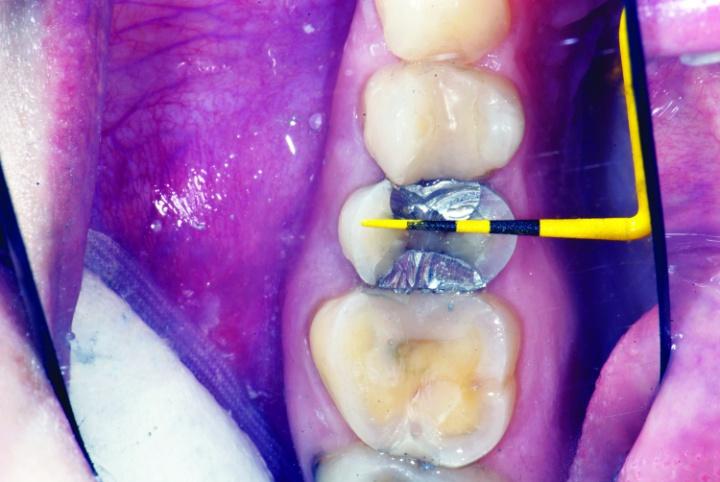
Фото 9b: Измерения остаточного эмалевого кольца после редукции окклюзионной поверхности в области зуба № 3.
Толщина такого составляла приблизительно 1,5 мм, что позволяло приступить к изготовлению адгезивной реставрации. Если же данный параметр был бы менее 1 мм, пришлось бы формировать препаровочные борозды вдоль осевой стенки, чтобы обеспечить надлежащую ретенцию будущей коронки с когезионным типом фиксации. Остаточные фрагменты композитной и амальгамной реставрации были удалены со структуры 3 и 4 зубов. Сглаживание поверхностей проводили с использованием боров типа KS2 (фото 10-15c).
Фото 10-12: Удаление прежних реставраций.
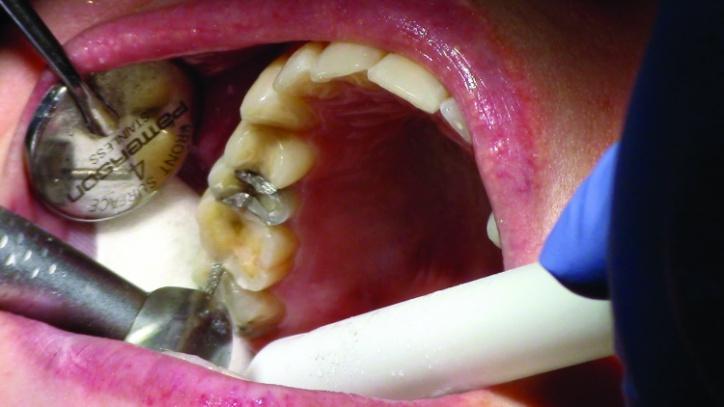
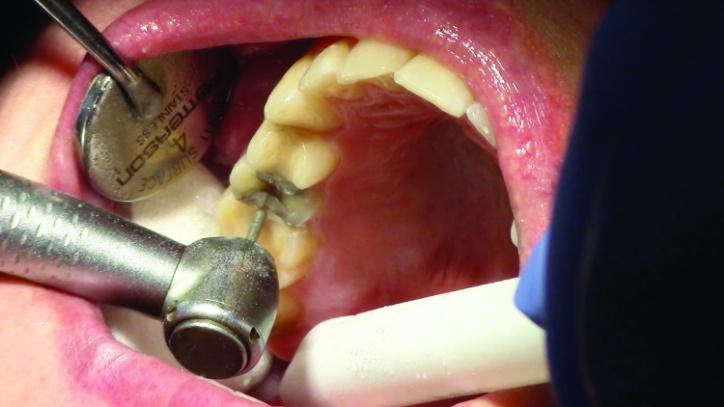
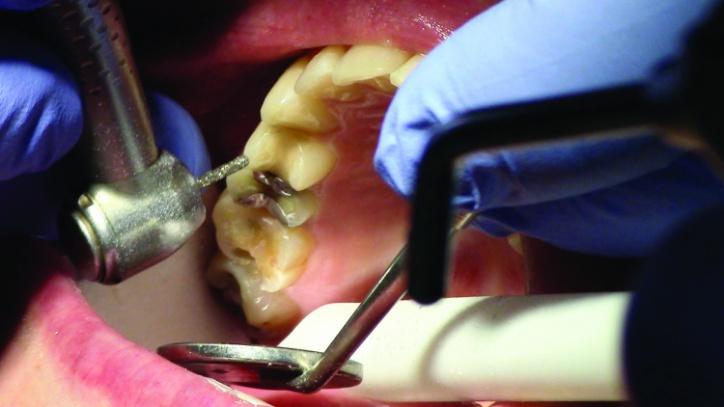
Фото 13: Сглаживание окклюзионных и межпроксимальных поверхностей зуба № 4.
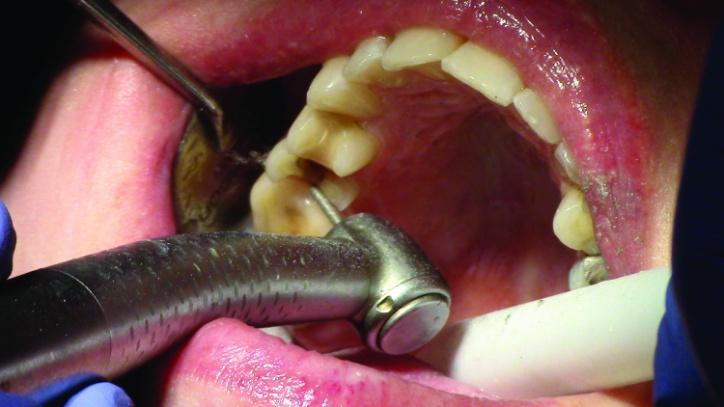
Фото 14a,b: Сглаживание окклюзионных и межпроксимальных поверхностей зуба № 3.
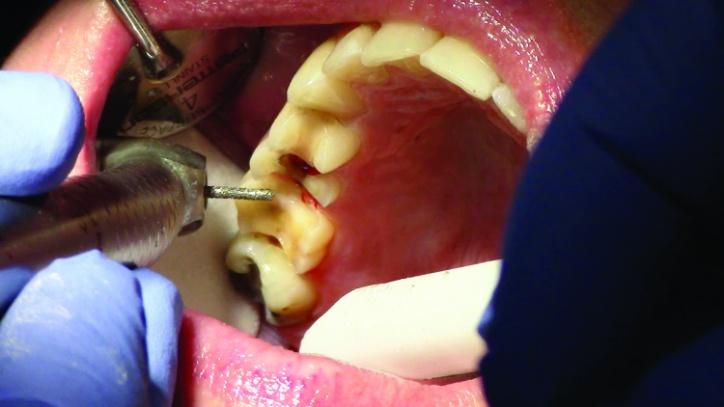
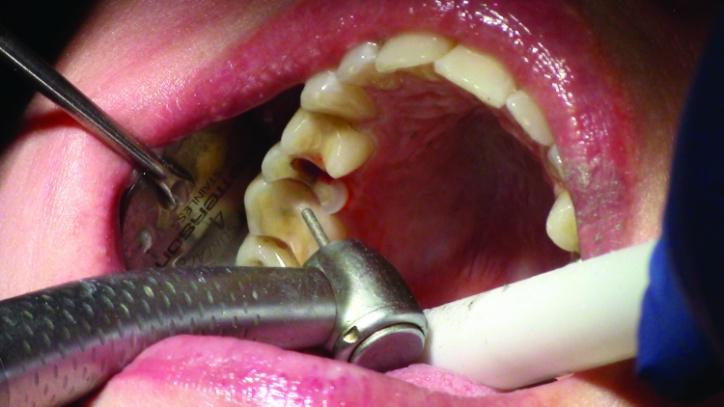
Фото 15а,b: Вид после окончания препарирования (окклюзионный вид).
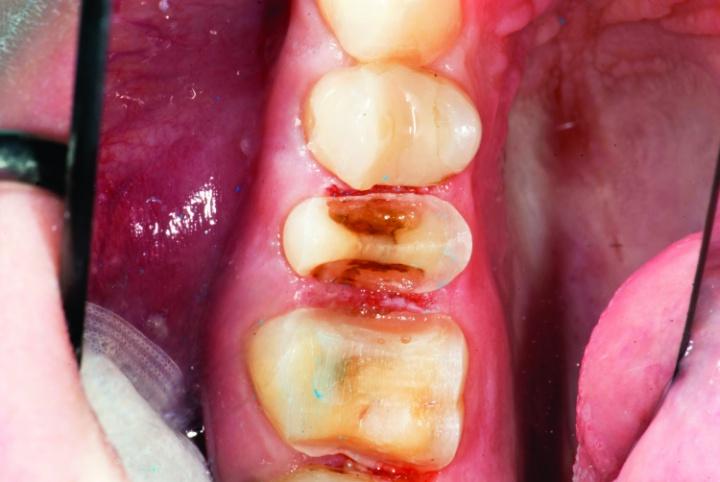
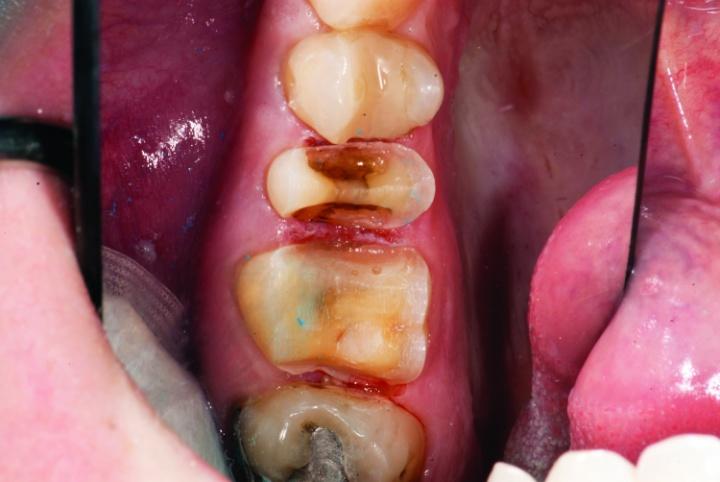
Фото 15c: Вид после окончания препарирования (вид сбоку).
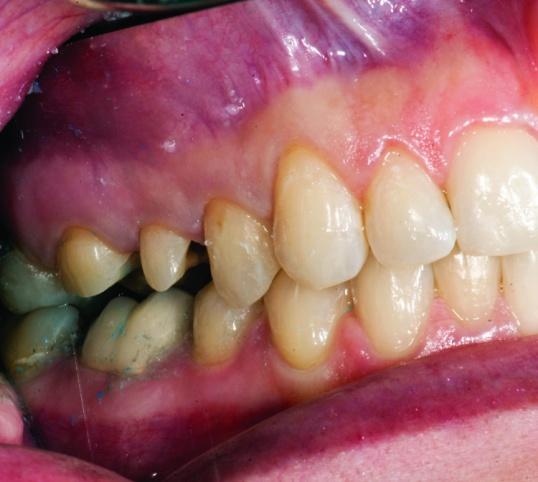
Менеджмент мягких тканей обеспечивали посредством гемостатического геля ViscoStat Clear, представляющего собой 25% раствор хлорида алюминия (фото 16 и 17).
Фото 16,17: Контроль мягких тканей с помощью Viscostat.
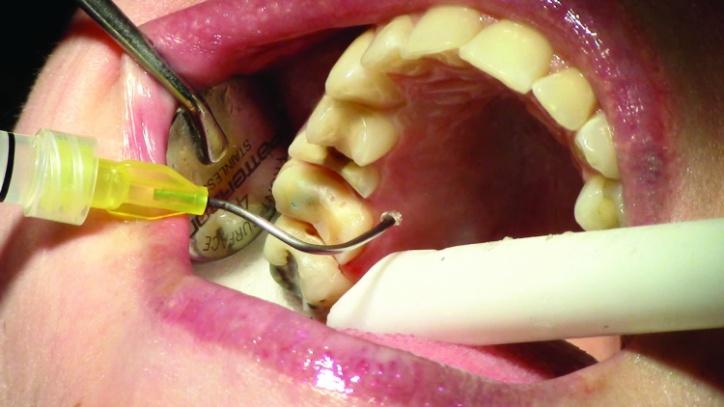
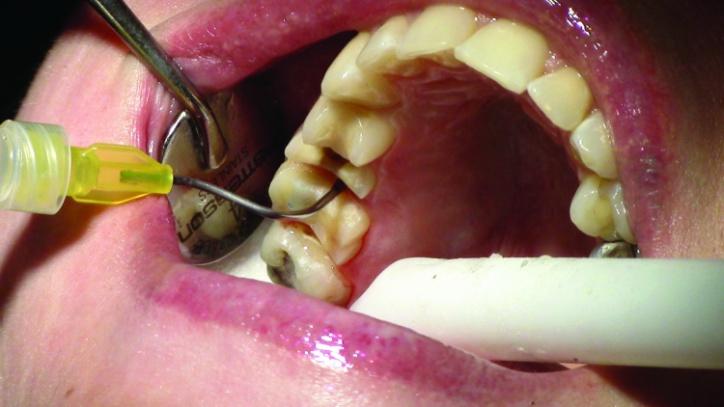
Ретракцию десен проводили с использование системы двойной нити: нить размером 00 (Ultradent) фиксировали с медиальной и дистальной сторон зубов (фото 18 и 19), после чего укладывали вторую нить размером 2, пропитанную кровоостанавливающим гелем (фото 20 и 21а).
Фото 18-21a: Ретракция десен.
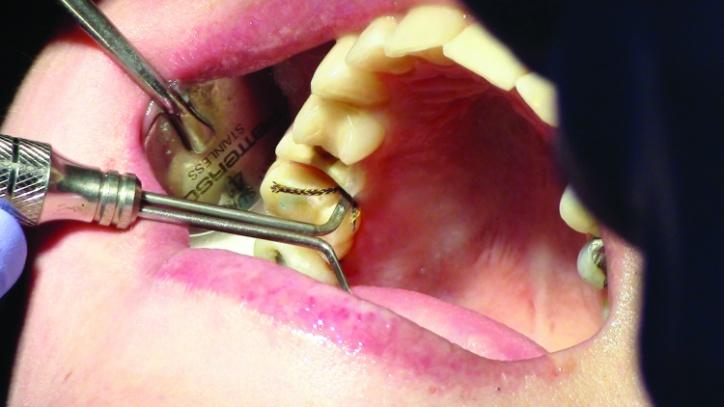
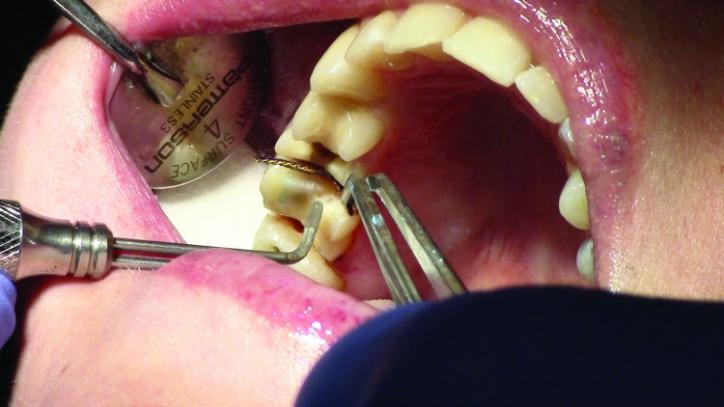
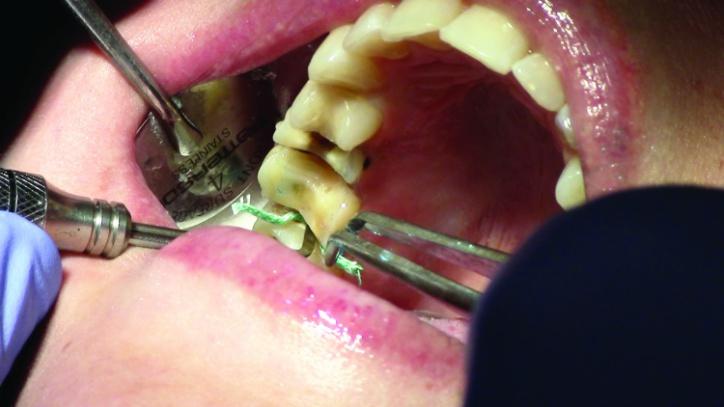
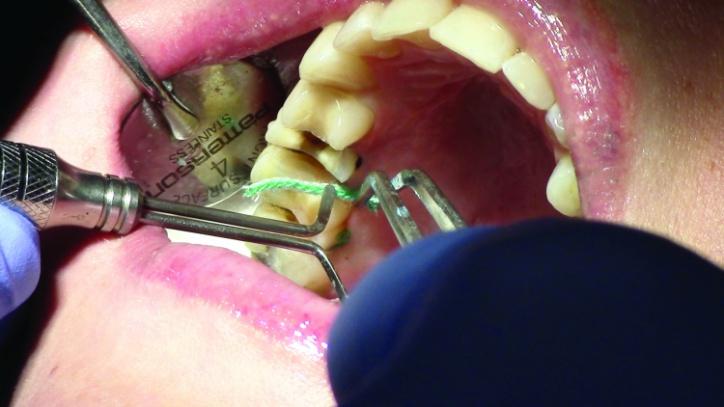
Для достижения адекватной ретракции мягких тканей требуется как минимум 4 минуты времени после установки второй дополнительной нити (фото 21b).
Фото 21b: Окончательная ретракция десен (окклюзионный вид).
В это же время проводили сканирование зубов-антагонистов посредством PlanScan для получения их цифровых моделей (фото 22а-24с).
Фото 22а: Сканирование области препарирования.
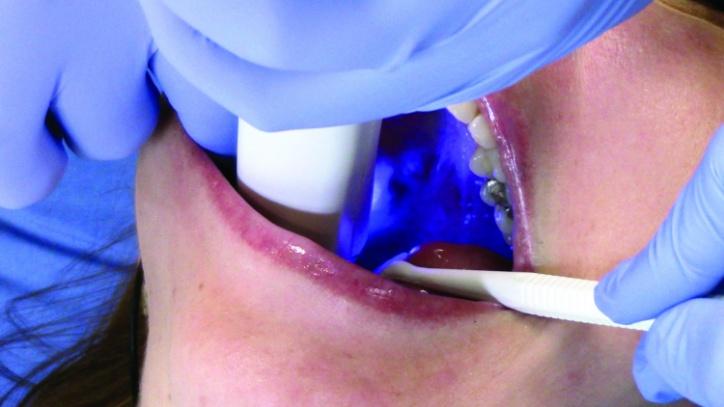
Фото 22b: Скриншот PlanScan области препарирования.
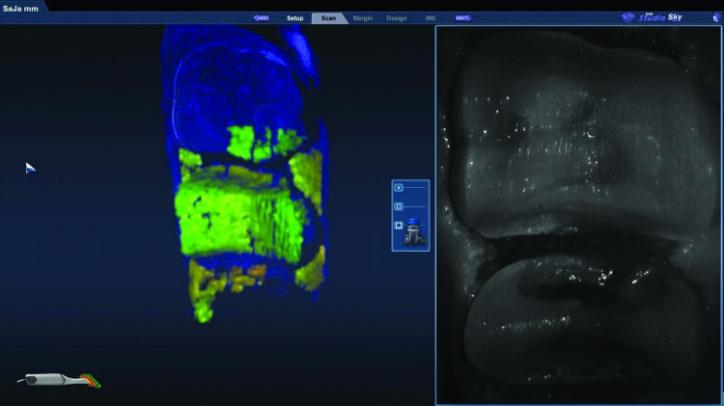
Фото 23: Сканирование области препарирования.
Фото 24a: Сканирование зубов-антагонистов.
Фото 24b: Скриншот PlanScan области зубов-антагонистов.
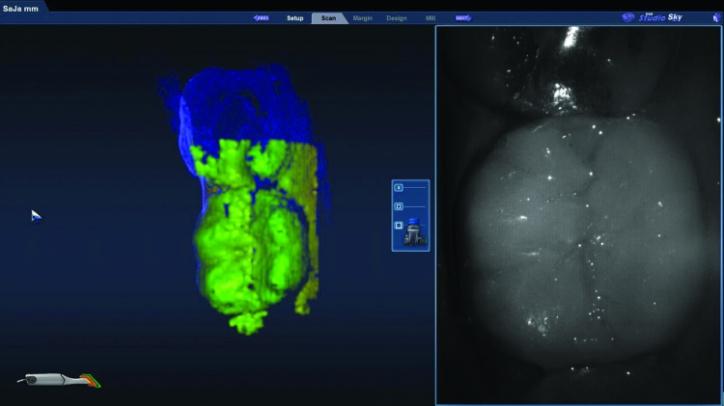
Фото 24c: Скриншот модели зубов-антагонистов.
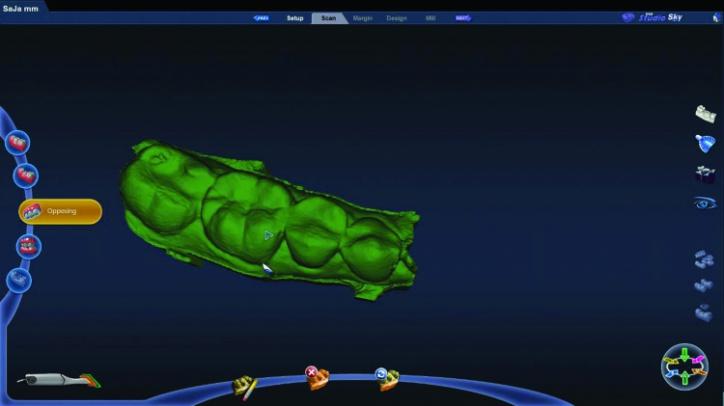
Дополнительно проводили сканирование щечной стороны зубов в положении максимального их смыкания для дальнейшего моделирования окклюзионных соотношений (фото 25a-26c).
Фото 25а: Сканирование прикуса со щечной стороны.
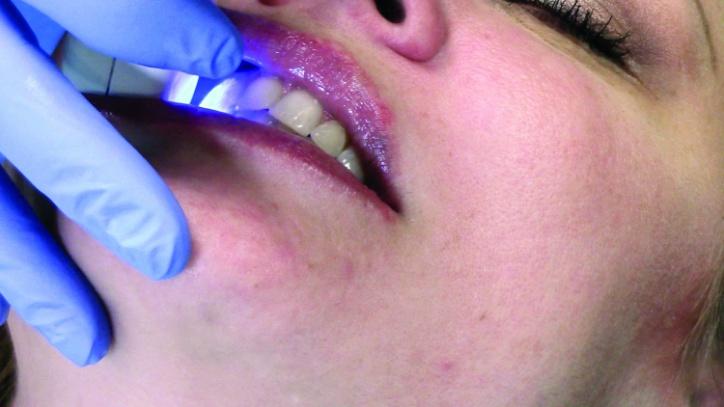
Фото 25b: Скриншот прикуса со щечной стороны.
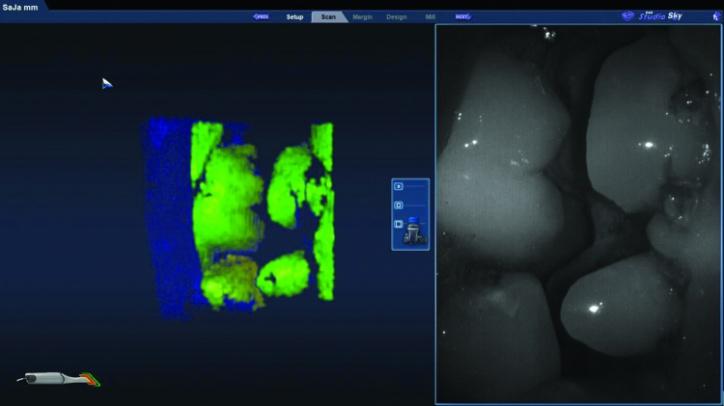
Фото 26а: Скриншот прикуса со щечной стороны.
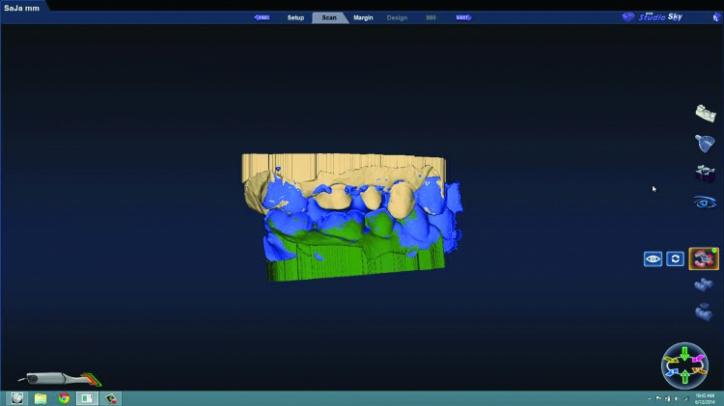
Фото 26b: Скриншот сопоставленных моделей.
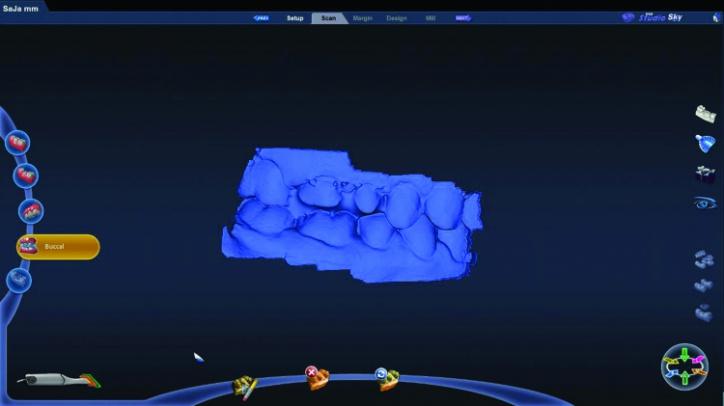
Фото 26c: Скриншот области препарирования с учетом плотности.
Перед сканированием отпрепарированных зубов вторые ретракционные нити смачивают, а затем – удаляют. Смачивание нитей перед удалением помогает снизить риск альтерации мягких тканей во время их изъятия. Нити 00 при этом оставались на месте, а поверхность зубов была тщательно высушена для обеспечения оптимального качества сканирования. Полученная цифровая модель была проанализирована в режиме изучения плотности для оценки качества проведенного сканирования области препарирования (фото 26c). При неточном проснятии отдельных участков они были дополнительно отсканированы для получения снимка нужного качества. После этого выполняли ориентацию цифровой модели (фото 26d).
Фото 26d: Скриншот ориентации модели отпрепарированной области.
Ориентация модели проводится для достижения оптимального дизайна реставраций, а не для проектирования возможного пути их введения. В дальнейшем модели были проанализированы в режиме ICE, который обеспечивает рендеринг отсканированных изображений для четкой визуализации краев препарирования, профиля зубов и окружающих тканей (фото 26е, f).
Фото 26e: Трассировка границ.
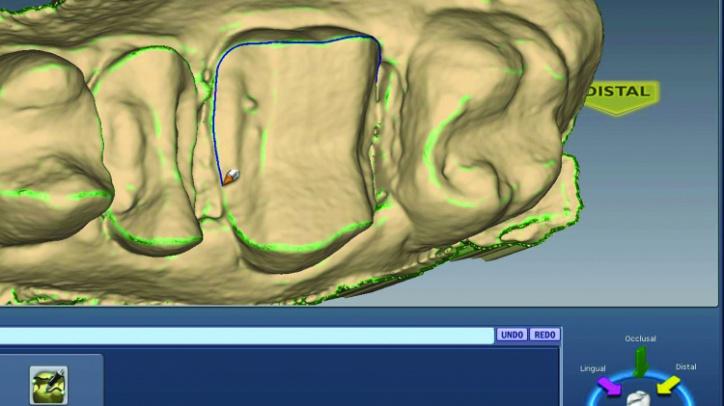
Фото 26f: Трассировка протезного ложа в режиме ice view.
Первичные проекты реставраций были созданы с использованием Библиотеки А и функции аутогенеза программы, которая воссоздает форму зубов с учетом особенностей смежных единиц зубного ряда (фото 26g-i).
Фото 26g: Первичные предложения реставрации 4 зуба.
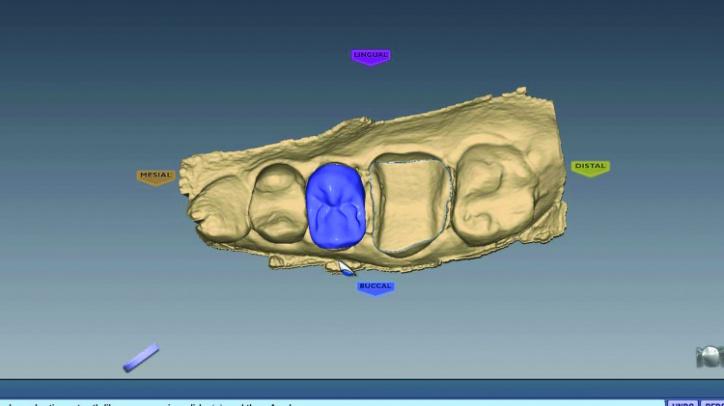
Фото 26h,i: Первичные предложения реставраций 3 и 4 зубов.
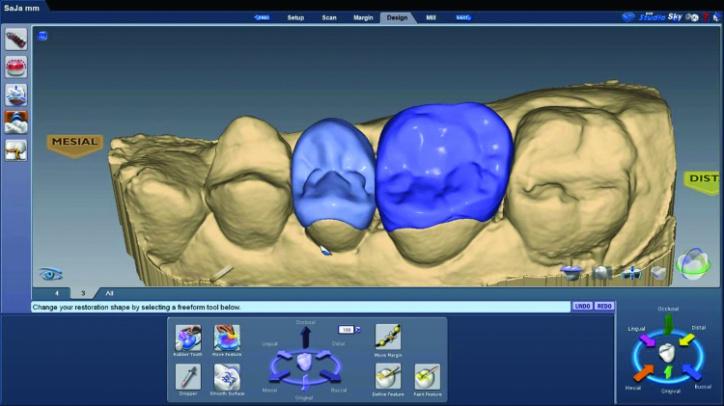
После этого проверили параметр толщины материала (фото 26j, к).
Фото 26j: Реставрации 3 и 4: проверки толщины материала с окклюзионной стороны.
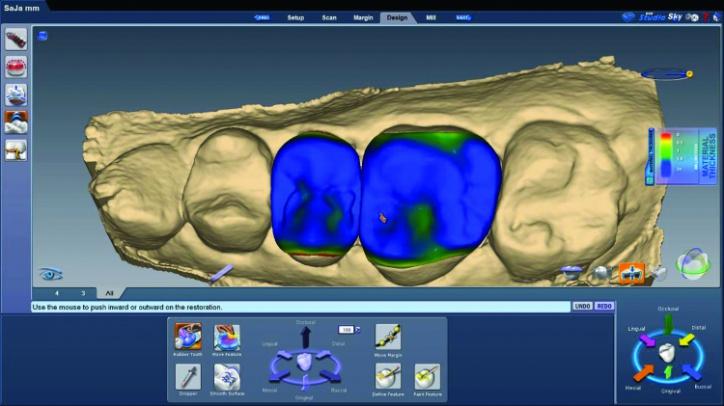
Фото 26k: Проверка толщины материала в области 4 зуба с лицевой стороны.
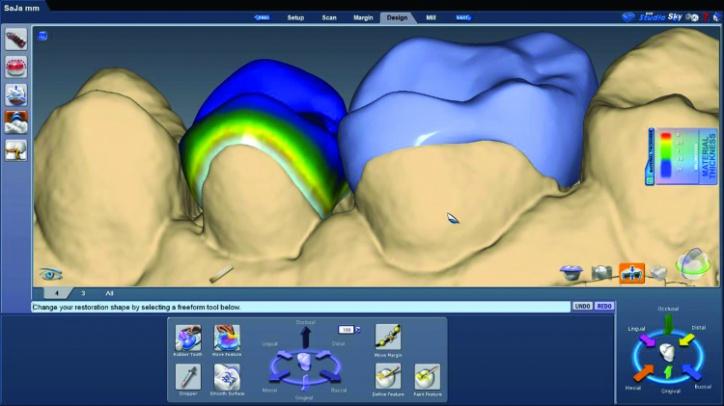
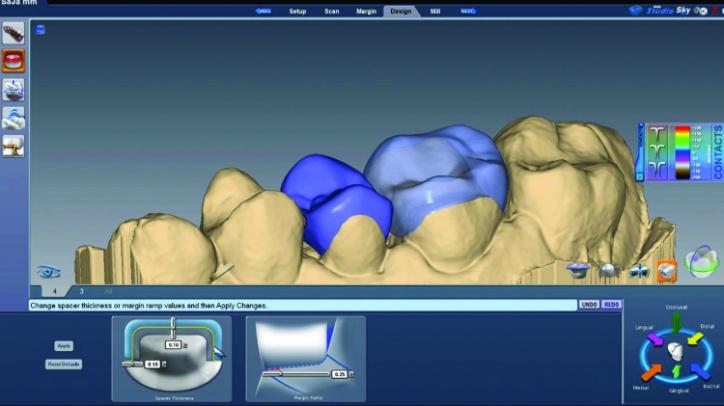
Затем провели незначительную оптимизацию сформированных форм реставраций с использованием функции мануальной коррекции анатомии (фото 26l-n), а для сглаживания текстуры поверхности дополнительно использовали соответствующую опцию программного обеспечения (фото 26o, р). Также проводили незначительную корректировку окклюзионных контактов и апроксимальных поверхностей (фото 26q) и (фото 26r).
Фото 26l: Корректировка анатомии 4 зуба.
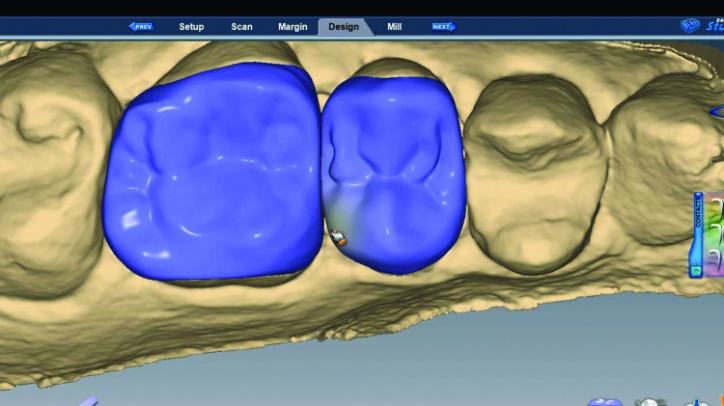
Фото 26m: Корректировка анатомии зуба для регулировки дистально-лицевой высоты бугров 3 зуба.
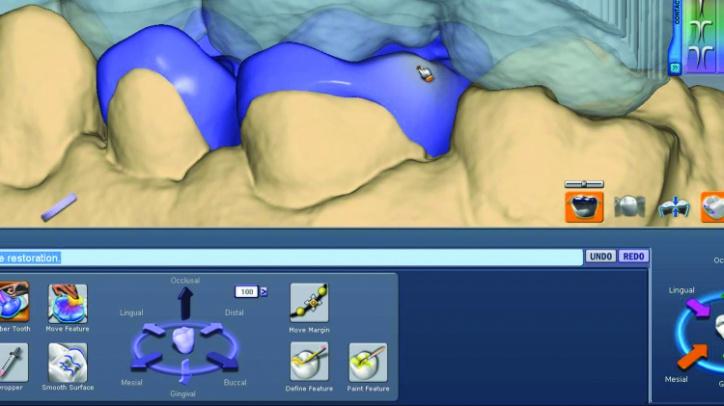
Фото 26n: Корректировка дистального гребня 4 зуба.
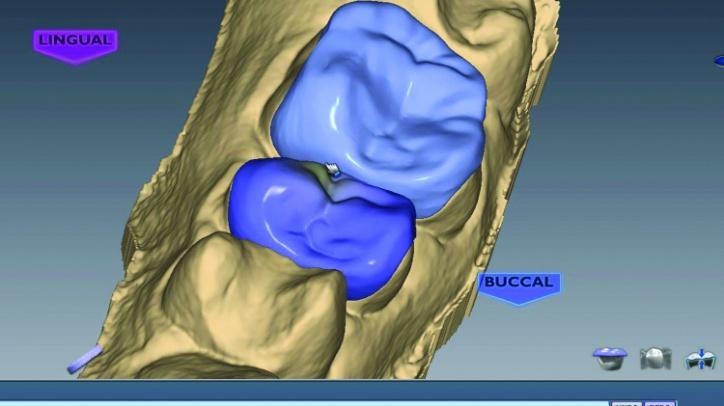
Фото 26o,p: Заглаживание лицевой поверхности 3 зуба.
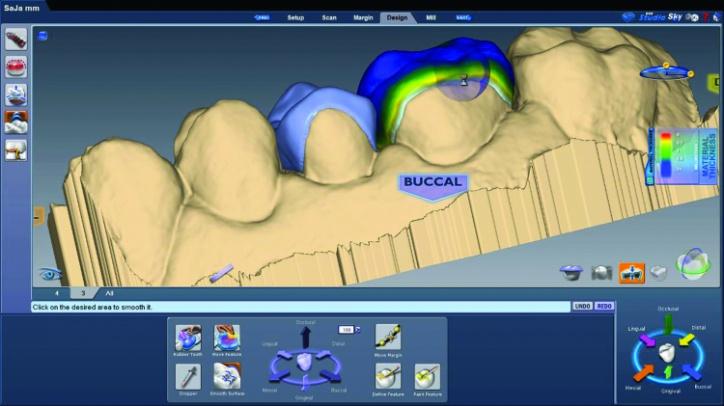

Фото 26q: Проверка окклюзионных контактов и направляющих сил в области 3 зуба.
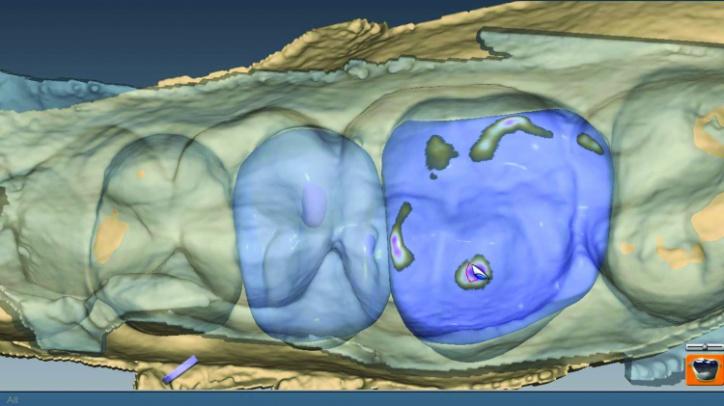
Фото 26r: Проверка прочности контактных поверхностей в области 4 зуба.
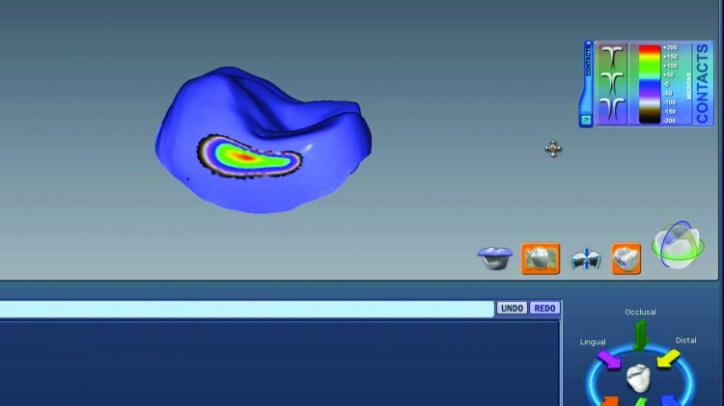
Непосредственно перед процессом фрезерования проводили окончательную проверку всех деталей цифровых моделей будущих реставраций (фото 26s, t, w). Для верификации параметра пространства между препарированными зубами и моделями реставраций использовали функцию планиметрического среза (фото 26u, v), что помогает исключить возможность неполной припасовки эстетических конструкций на момент их окончательной фиксации.
Фото 26s: Окклюзионный вид окончательный реставраций Plan Scan.
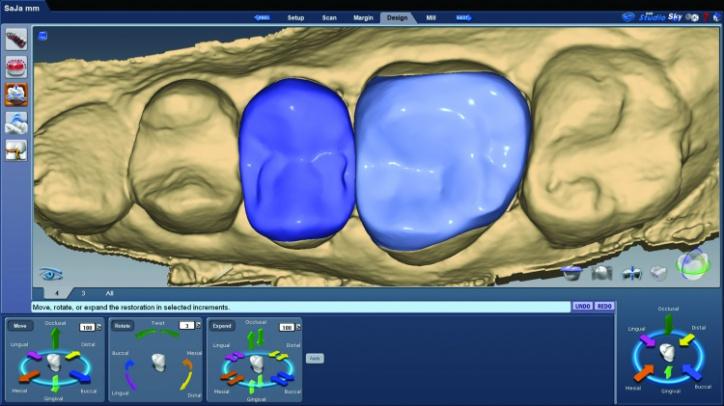
Фото 26t: Боковой вид окончательный реставраций Plan Scan.
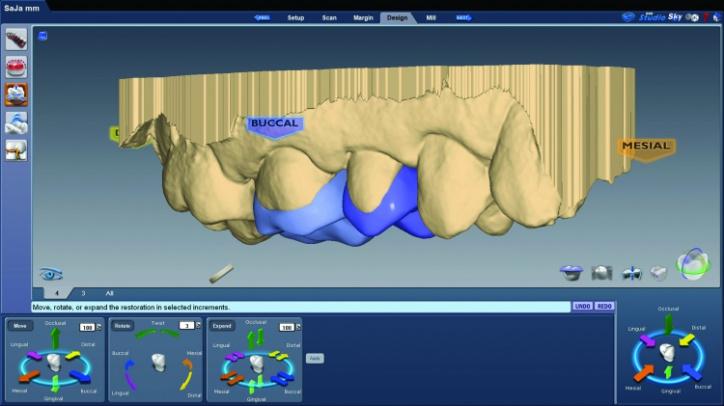
Фото 26u,v: Срез окончательно реставрации в области 3 зуба.
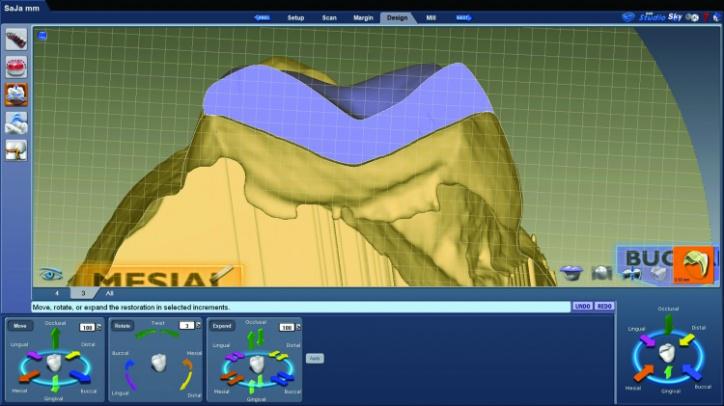
Фото 26w: Язычный вид окончательный реставраций Plan Scan.
Функция планиметрического среза также помогает визуализировать дефицит препарирования осевой стенки, который можно нивелировать непосредственно в процессе фрезерования реставрации (фото 26х). Перед окончательной фиксацией реставрации примеряли в полости рта (фото 26y, z), после чего проводили их финишную кристаллизацию, глазирование и подкрашивание.
Фото 26x: Передпросмотр.
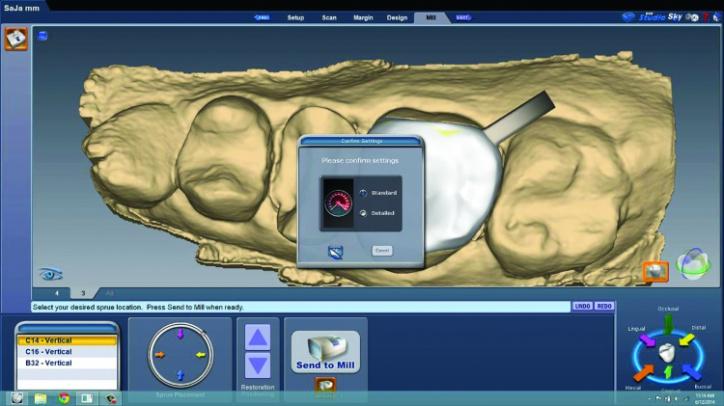
Фото 26y: Примерка реставраций (окклюзионный вид).
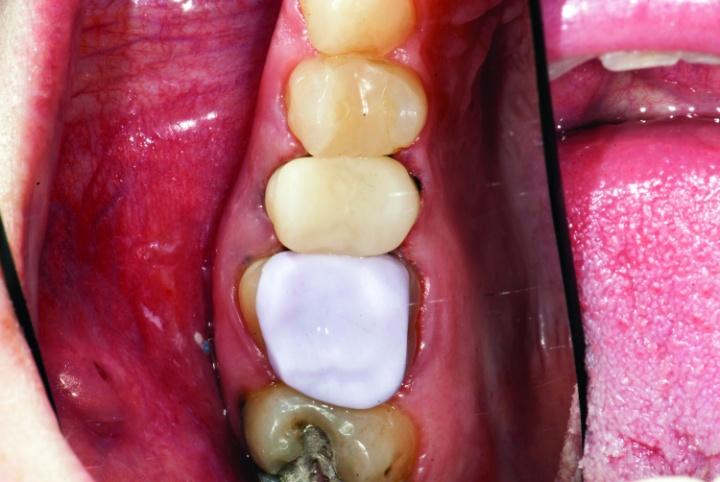
Фото 26z: Примерка реставраций (вид сбоку).
Проверка прикуса с использованием Empress CAD блоков перед этапом бондинга является нежелательной. Реставрацию области зуба № 3 глазурировали в печи Programmat CS2 (Ivoclar Vivadent), после чего ей дали остыть до комнатной температуры и очистили с использованием пароочистителя. С целью протравки e.max реставрации использовали 5% плавиковую кислоту, которую наносили на 60 секунд. Empress реставрацию, в свою очередь, протравливали на протяжении 20 секунд. Травильный агент удаляли посредством пароочистителя, после чего на обе реставрации в течении 20 секунд наносили Ivoclean (Ivoclar Vivadent) для очистки их внутренних поверхностей. Праймер Monobond Plus (Ivoclar Vivadent) наносили на внутреннюю поверхность реставраций в течение 60 секунд, после чего слегка просушили воздухом, чтобы не допустить попадание агента на наружную поверхность конструкций. Зубы были изолированы с помощью Isolite (фото 27).
Фото 27: Изоляция с использованием Isolite.
На всю адгезивную поверхность в течение 30 секунд с помощью микробраша наносили Multilink Primer A/B, который раздували воздухом до достижения ровной блестящей поверхности (фото 28 и 29).
Фото 28,29: Нанесение Mulitlink Automix Primer.
Посадку реставраций проводили с использованием OptraStick Application Aid (Ivoclar Vivadent), поскольку фиксация подобных частичных конструкций является весьма трудной мануальной задачей. Первичную полимеризацию проводили посредством Bluephase (Ivoclar Vivadent) в течение трех секунд с каждой апроксимальной поверхности. Излишки адгезива удаляли скейлером Brasseler 36/37. Для профилактики формирования слоя, ингибированного кислородом, использовали глицериновый гель Liquid Strip (Ivoclar Vivadent) (фото 30 и 31), после чего проводили окончательную полимеризацию (фото 32).
Фото 30,31: Нанесение Liquid Strip.
Фото 32: Полимеризация в области реставраций.
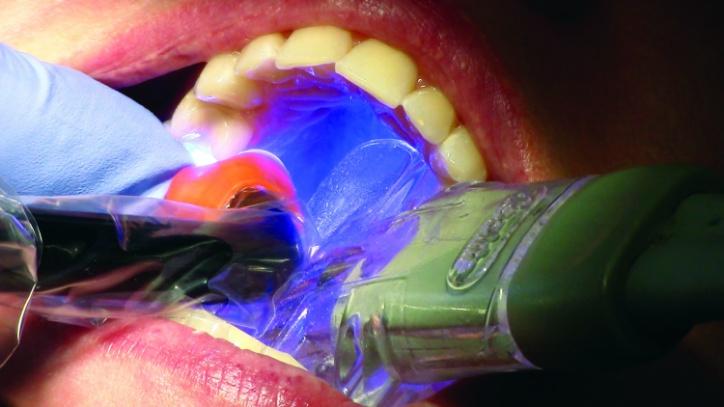
После выполнения данных манипуляций удалили ретракционные нити и проверили окклюзионные соотношения под углом 45 градусов. Межзубные контакты верифицировали с использованием артикуляционной бумаги Bausch подковоподобной формы и толщиной в 200 мкм, которую пациент жевал подобно жевательной резинке. После этого вертикальное смыкание было проверено посредством фольги Troll Foil. Все параметры окклюзии были откорректированы, что помогло значительно снизить риск возможного перелома установленных терапевтических реставраций (фото 33а-с).
Фото 33a-c: Проверка прикуса.
Для полировки e.max конструкции на 3 зубе (фото 34) использовали боры NTI Cera Glaze зеленой, синей и желтой маркировки, а для Empress на 4 – не использовали инструмент с зеленой отметкой. В результате лечения удалось восстановить дефектные области зубов посредством минимально инвазивных, но максимально функциональных реставраций, минимизируя тем самым риск их возможного перелома и обеспечивая оптимальный результат стоматологической реабилитации (фото 35а-36b).
Фото 34: Полировка.
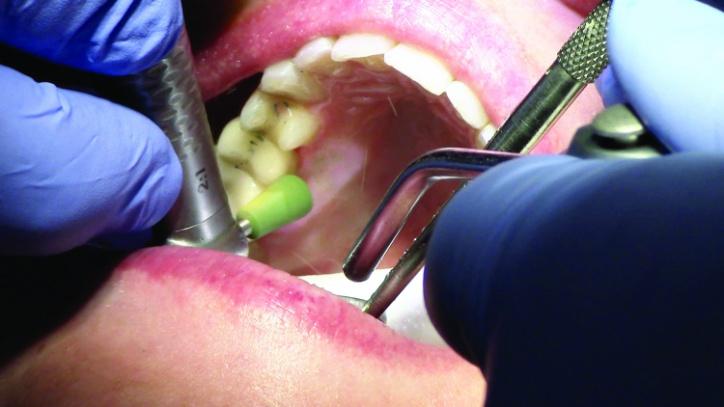
Фото 35a,b: Окклюзионный вид окончательных реставраций.
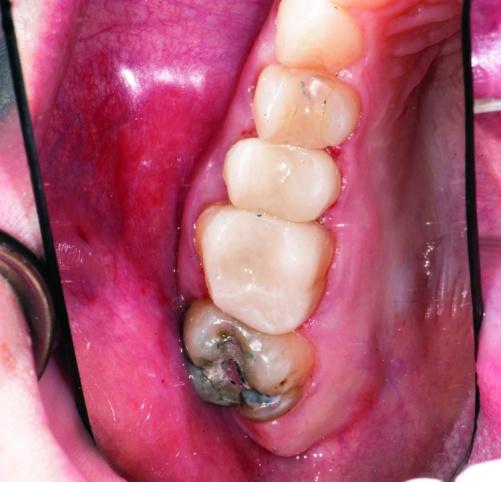
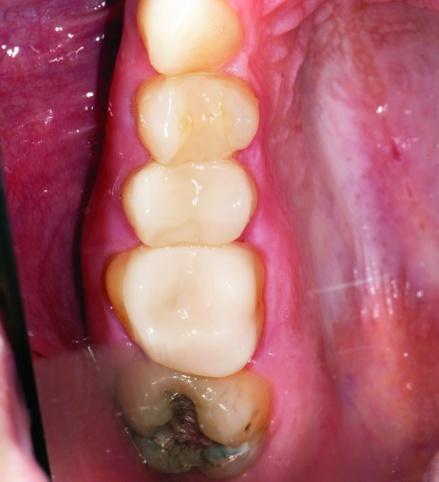
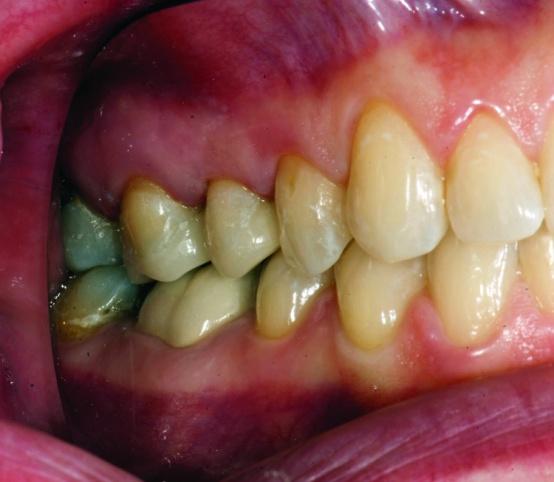
Фото 36а,b: Боковой вид окончательных реставраций.
Автор: Dr. Michael L. Young (Michigan, USA)
Производители:
Традиционно сложилось так, что основная цель стоматологического лечения состоит в восстановлении утраченных тканей или, иными словами говоря, в обеспечении репарации поврежденных участков зубочелюстного аппарата. Но вместо того, чтобы иметь дело с последствиями поражения, лучше предотвратить факт возникновения такового с учетом того, что подобный подход может обеспечить достаточно прогнозированный и перспективный клинический результат.
Среди стоматологических пациентов распространенной является мысль «не поврежден – значит лечения не требует». Но иногда пациенту трудно сопоставить риск возникновения будущего функционального нарушения с уже имеющимися изменениями зубочелюстного аппарата, что объясняет широкую распространённость осложнений по типу болевых ощущений, инфицирования или переломов зубов, которые долгое время остаются нелечеными, тем самым еще больше компрометируя и без того проблемное состояние стоматологического статуса.

Биомеханические принципы
Еще в 1979 году Tidmarsh предположил, что зубы похожи на некие слоистые структуры, которые находятся под постоянным напряжением: то есть при действии незначительной силы они возвращаются к своей первичной форме, но при длительной нагрузке – деформируются. В том же году Grimaldi заключил, что факторы потери зубной структуры и степени ее деформации взаимосвязаны: так при проведённом ранее эндодонтическом лечении зубы теряют состояние предварительного напряжения, а при значительной деформации они и вовсе становятся почти нерезистентными к перелому во время действия сгибательных сил.
Larson, Douglas и Geistfield смогли доказать, что при размере реставрации, занимающей треть межбугоркового расстояния, прочность зубной структуры снижается почти вполовину. Если же пломба размещалась лишь на окклюзионной поверхности или немного заходила и на контактные области, резистентность зуба к перелому по сравнению с интактной единицей зубного ряда почти одинакова.
В 2003 Geurtsen, Schwarze и Gunay пришли к выводу, что риск перелома бугра зуба значительно увеличивается, если ширина установленной реставрации составляет не менее половины междубугоркового расстояния, следовательно, для профилактики подобных осложнений размеры пломбы не должны превышать от 1/4 до 1/3 величины данного параметра. Чем больше объем отпрепарированных зубных тканей, тем больше зуб изгибается во время действующих нагрузок. Хотя зубы с переломом бугра также поддаются восстановлению, однако прогноз таковых менее благоприятный, чем при интактной структуре твердых тканей, что связано, в первую очередь, с параметрами ретенции реставрации и резистентностью к деформациям на изгиб. Худший исход подобных зубов – перелом на границе десневого гребня с дальнейшим распространением линии перелома в резидуальных твердых тканях. В свою очередь, риск перелома зубов с проведенным ранее эндодонтическим лечением – еще выше, поэтому крайне важно максимально предупредить возникновение подобных осложнений еще на этапе планирования реставраций. С этой целью некоторые клиницисты рекомендуют использовать реставрации типа inlay, которые неким образом укрепляют структуру зуба, и помогают предотвратить развитие перелома эмали и дентина. Однако исследования установленных пломб типа МОД установили, что адгезивные композитные или керамические реставрации почти никак не влияют на резистентность зуба, хоть последние и являются наиболее оптимальным подходом для восстановления дефектов структуры жевательной группы зубов.
Bakeman и Kois подчеркнули важную особенность восстановления зубов с помощью керамики: при использовании подобных адгезивных реставраций необходимость редукции твердых тканей осевой стенки опоры сведена к минимуму, что, в свою очередь, помогает сохранить первичную структуру, а значит и большую резистентность зубной единицы. Кроме того, сохранение структуры эмали обеспечивает лучшую адгезию реставраций, а размер остаточного эмалевого кольца после препарирования напрямую коррелирует с параметрами адгезивной и когезионной ретенции пломбы. Уменьшение размера толщины эмалевого кольца от 1,5 мм до 1 мм провоцирует значительное увеличение риска возможных неудач, а при параметре кольца менее 1 мм – применение адгезивных реставраций и вовсе противопоказано. В подобных случаях лучше отдать преимущество конструкциям с когезионным типом соединения. С другой стороны, чем больше остаточной эмали, тем меньше уровень микроподтекания, значение которого также крайне важно для долгосрочного и функционального прогноза реставраций.
Резюме
Aminian и Brunton утверждали, что редукция здоровых тканей зуба – это первый путь к неудачному биологическому компромиссу, а сохранение таковых значительно минимизирует любой биологический риск. Основное преимущество адгезивных реставраций – это минимально инвазивный подход к их выполнению с сохранением параметров естественного вида и функции зубов. С другой стороны, чем менее инвазивный подход, тем меньше риск эндодонтических осложнений. Следовательно, реставрации с когезионным типом ретенции являются более инвазивными, а значит таковыми, при выполнении которых увеличивается риск возникновения перелома или ятрогенного пульпита. Возможности зуботехнических лабораторий сегодня позволяют изготовить подобные тонкие реставрации, но многообещающей перспективой является и CAD/CAM фрезерование, позволяющее изготовить накладки любого типа всего за один визит пациента. Таким образом, полностью исключается потребность в провизорных реставрациях. Кроме того, в ходе исследования было установлено, что цифровой метод получения оттиска является более приемлемым для пациентов, нежели классический подход получения негативного изображения тканей протезного ложа. Yuzbasioglu и коллеги также установили, что процесс получения цифрового оттиска является менее времязатратным, а эффективность использования подобного алгоритма планирования в дальнейшем подтвердили Patzelt, Lamprinos, Stampft и Att.
Клинический случай
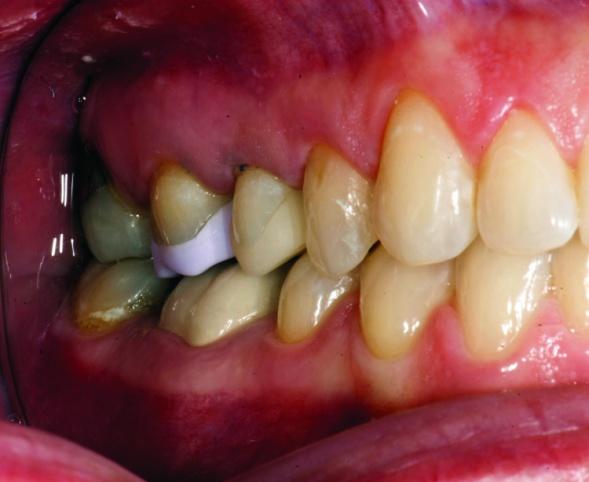
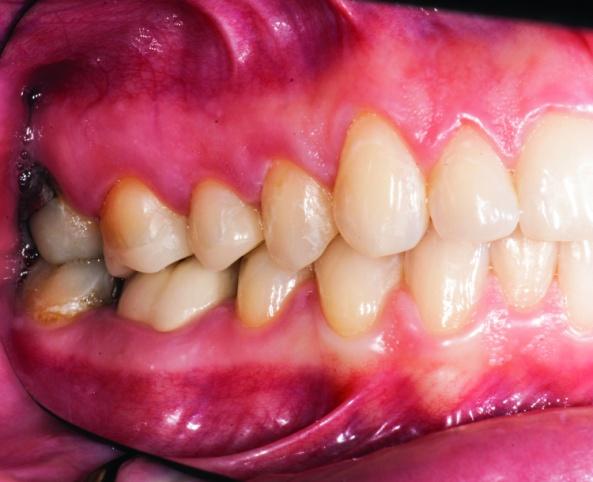
Пациент обратился за помощью с целью восстановления зубов № 3 и № 4 (фото 1а). Учитывая размер уже имеющихся реставраций, данные зубы были структурно скомпрометированными, и риск возможного их перелома в будущем был оценен как достаточно высокий (фото 1b, c).
Фото 1а: Вид до вмешательства: компрометированное состояние зубов.

Фото 1b: Вид до вмешательства: измерения параметров реставрации в зубе № 3.

Фото 1c: Вид до вмешательства: измерения параметров реставрации в зубе № 4.

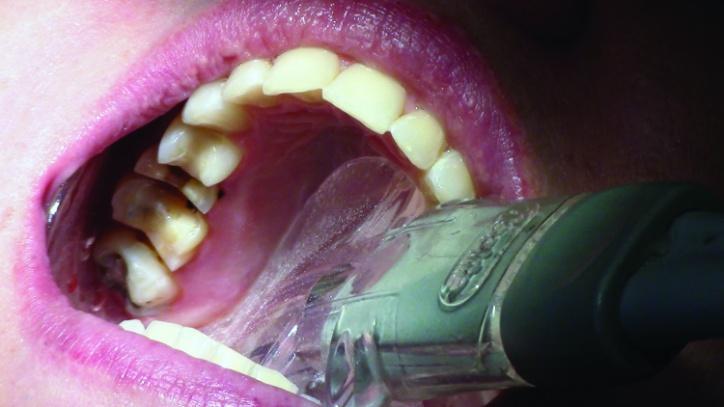
Прогноз данных единиц без надлежащего лечения был весьма сомнительным, поэтому было принято решение заменить существующие реставрации в тот же визит с использованием PlanScan CAD/CAM технологий. Местную анестезию проводили посредством 2% раствора лидокаина с концентрацией эпинефрина 1:100 000. Формирование препаровочных борозд проводили с использованием 330 бора с 2 мм режущей поверхностью (фото 2a-3b).
Фото 2а-c: Глубина препарирования зуба № 3.



Фото 3a: Вид препаровочных борозд зуба № 3.

Фото 3b: Вид препаровочных борозд зуба (окклюзионный вид).

Это позволило провести редукцию окклюзионной поверхности на 2 мм для последующей фиксации реставрации аналогичной толщины. Финишное препарирование проводили с использованием бора KS7 до глубины сформированных препаровочных борозд (рис. 4-8b, 9c).
Фото 4,5: Редукция окклюзионной поверхности с помощью KS7 № 3.


Фото 6,7: Редукция окклюзионной поверхности с помощью KS7 № 4.


Фото 8а: Вид после окончания редукции окклюзионной поверхности (вид спереди).

Фото 8b: Вид после окончания редукции окклюзионной поверхности (окклюзионный вид).

Фото 9c: Вид после окончания редукции окклюзионной поверхности (вид сбоку).

Оценку размера зазора сформированного пространства проводили посредством пластин PrepCheck (Common Sense Dental Products). После этапа финишного препарирования проводили измерение параметров остаточного кольца эмали (рис. 9a, b).
Фото 9а: Измерения остаточного эмалевого кольца после редукции окклюзионной поверхности в области зуба № 4.

Фото 9b: Измерения остаточного эмалевого кольца после редукции окклюзионной поверхности в области зуба № 3.

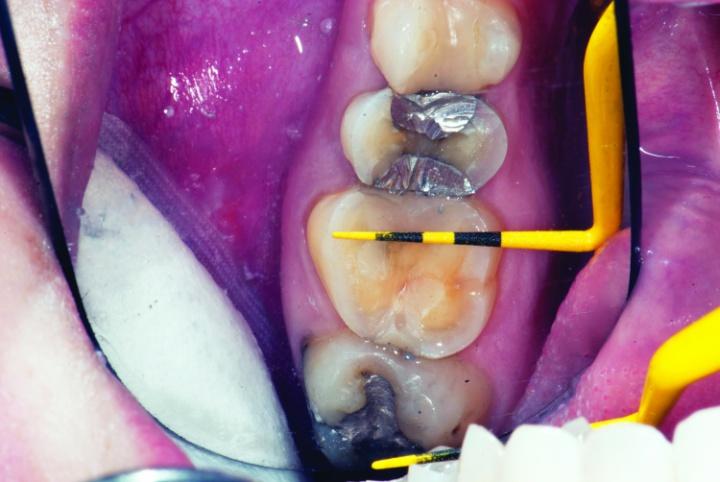
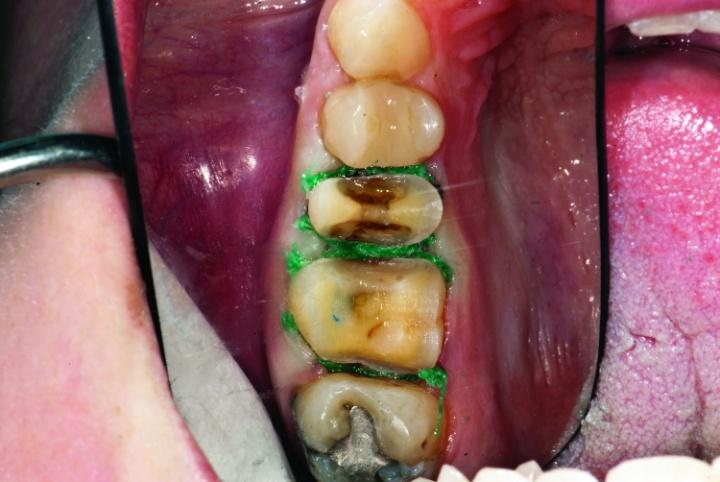
Толщина такого составляла приблизительно 1,5 мм, что позволяло приступить к изготовлению адгезивной реставрации. Если же данный параметр был бы менее 1 мм, пришлось бы формировать препаровочные борозды вдоль осевой стенки, чтобы обеспечить надлежащую ретенцию будущей коронки с когезионным типом фиксации. Остаточные фрагменты композитной и амальгамной реставрации были удалены со структуры 3 и 4 зубов. Сглаживание поверхностей проводили с использованием боров типа KS2 (фото 10-15c).
Фото 10-12: Удаление прежних реставраций.



Фото 13: Сглаживание окклюзионных и межпроксимальных поверхностей зуба № 4.

Фото 14a,b: Сглаживание окклюзионных и межпроксимальных поверхностей зуба № 3.


Фото 15а,b: Вид после окончания препарирования (окклюзионный вид).


Фото 15c: Вид после окончания препарирования (вид сбоку).

Менеджмент мягких тканей обеспечивали посредством гемостатического геля ViscoStat Clear, представляющего собой 25% раствор хлорида алюминия (фото 16 и 17).
Фото 16,17: Контроль мягких тканей с помощью Viscostat.


Ретракцию десен проводили с использование системы двойной нити: нить размером 00 (Ultradent) фиксировали с медиальной и дистальной сторон зубов (фото 18 и 19), после чего укладывали вторую нить размером 2, пропитанную кровоостанавливающим гелем (фото 20 и 21а).
Фото 18-21a: Ретракция десен.




Для достижения адекватной ретракции мягких тканей требуется как минимум 4 минуты времени после установки второй дополнительной нити (фото 21b).
Фото 21b: Окончательная ретракция десен (окклюзионный вид).

В это же время проводили сканирование зубов-антагонистов посредством PlanScan для получения их цифровых моделей (фото 22а-24с).
Фото 22а: Сканирование области препарирования.

Фото 22b: Скриншот PlanScan области препарирования.

Фото 23: Сканирование области препарирования.

Фото 24a: Сканирование зубов-антагонистов.

Фото 24b: Скриншот PlanScan области зубов-антагонистов.

Фото 24c: Скриншот модели зубов-антагонистов.

Дополнительно проводили сканирование щечной стороны зубов в положении максимального их смыкания для дальнейшего моделирования окклюзионных соотношений (фото 25a-26c).
Фото 25а: Сканирование прикуса со щечной стороны.

Фото 25b: Скриншот прикуса со щечной стороны.

Фото 26а: Скриншот прикуса со щечной стороны.

Фото 26b: Скриншот сопоставленных моделей.

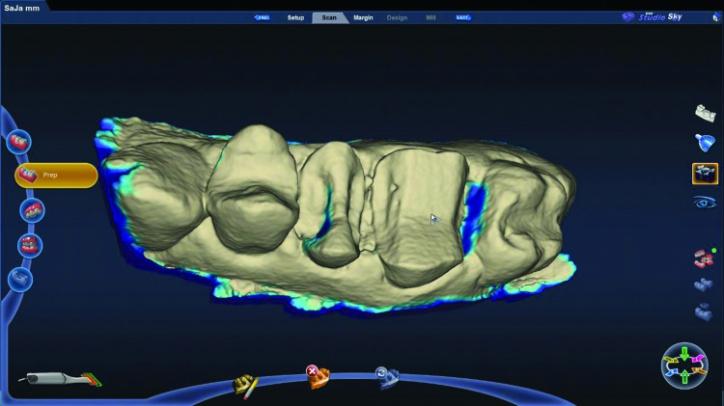
Фото 26c: Скриншот области препарирования с учетом плотности.

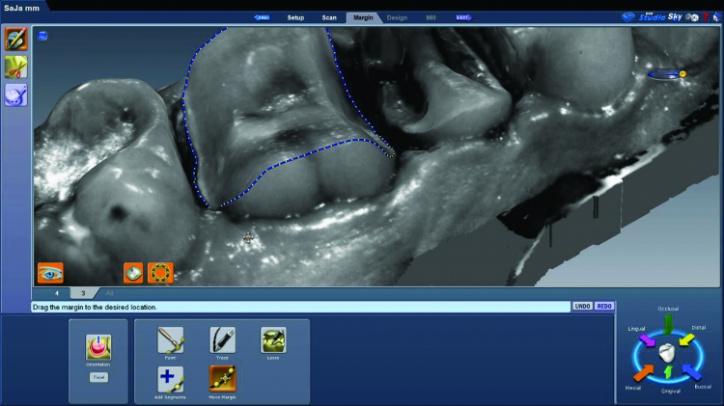
Перед сканированием отпрепарированных зубов вторые ретракционные нити смачивают, а затем – удаляют. Смачивание нитей перед удалением помогает снизить риск альтерации мягких тканей во время их изъятия. Нити 00 при этом оставались на месте, а поверхность зубов была тщательно высушена для обеспечения оптимального качества сканирования. Полученная цифровая модель была проанализирована в режиме изучения плотности для оценки качества проведенного сканирования области препарирования (фото 26c). При неточном проснятии отдельных участков они были дополнительно отсканированы для получения снимка нужного качества. После этого выполняли ориентацию цифровой модели (фото 26d).
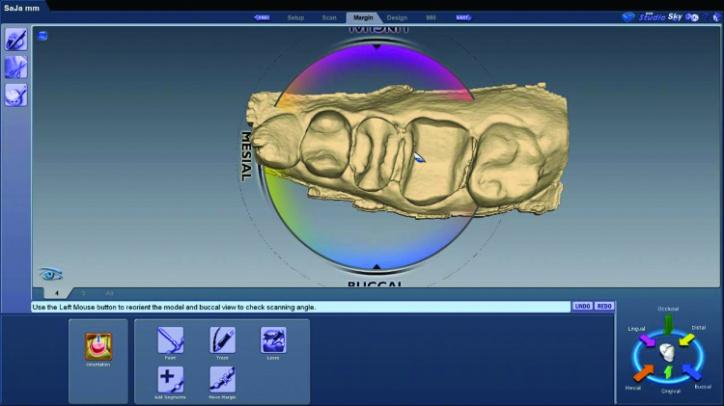
Фото 26d: Скриншот ориентации модели отпрепарированной области.

Ориентация модели проводится для достижения оптимального дизайна реставраций, а не для проектирования возможного пути их введения. В дальнейшем модели были проанализированы в режиме ICE, который обеспечивает рендеринг отсканированных изображений для четкой визуализации краев препарирования, профиля зубов и окружающих тканей (фото 26е, f).
Фото 26e: Трассировка границ.

Фото 26f: Трассировка протезного ложа в режиме ice view.

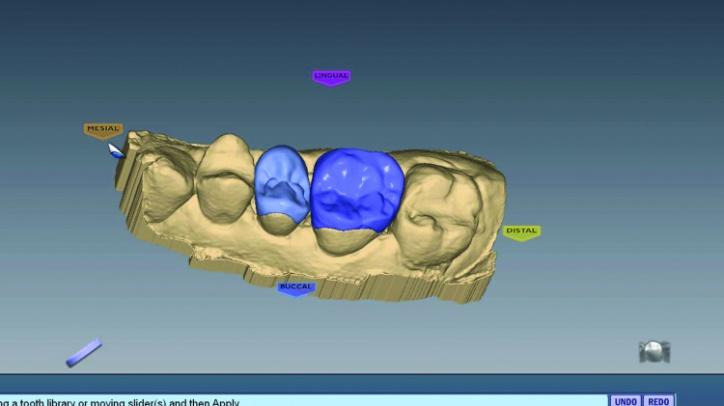
Первичные проекты реставраций были созданы с использованием Библиотеки А и функции аутогенеза программы, которая воссоздает форму зубов с учетом особенностей смежных единиц зубного ряда (фото 26g-i).
Фото 26g: Первичные предложения реставрации 4 зуба.

Фото 26h,i: Первичные предложения реставраций 3 и 4 зубов.


После этого проверили параметр толщины материала (фото 26j, к).
Фото 26j: Реставрации 3 и 4: проверки толщины материала с окклюзионной стороны.

Фото 26k: Проверка толщины материала в области 4 зуба с лицевой стороны.

Затем провели незначительную оптимизацию сформированных форм реставраций с использованием функции мануальной коррекции анатомии (фото 26l-n), а для сглаживания текстуры поверхности дополнительно использовали соответствующую опцию программного обеспечения (фото 26o, р). Также проводили незначительную корректировку окклюзионных контактов и апроксимальных поверхностей (фото 26q) и (фото 26r).
Фото 26l: Корректировка анатомии 4 зуба.

Фото 26m: Корректировка анатомии зуба для регулировки дистально-лицевой высоты бугров 3 зуба.

Фото 26n: Корректировка дистального гребня 4 зуба.

Фото 26o,p: Заглаживание лицевой поверхности 3 зуба.


Фото 26q: Проверка окклюзионных контактов и направляющих сил в области 3 зуба.

Фото 26r: Проверка прочности контактных поверхностей в области 4 зуба.

Непосредственно перед процессом фрезерования проводили окончательную проверку всех деталей цифровых моделей будущих реставраций (фото 26s, t, w). Для верификации параметра пространства между препарированными зубами и моделями реставраций использовали функцию планиметрического среза (фото 26u, v), что помогает исключить возможность неполной припасовки эстетических конструкций на момент их окончательной фиксации.
Фото 26s: Окклюзионный вид окончательный реставраций Plan Scan.

Фото 26t: Боковой вид окончательный реставраций Plan Scan.

Фото 26u,v: Срез окончательно реставрации в области 3 зуба.


Фото 26w: Язычный вид окончательный реставраций Plan Scan.

Функция планиметрического среза также помогает визуализировать дефицит препарирования осевой стенки, который можно нивелировать непосредственно в процессе фрезерования реставрации (фото 26х). Перед окончательной фиксацией реставрации примеряли в полости рта (фото 26y, z), после чего проводили их финишную кристаллизацию, глазирование и подкрашивание.
Фото 26x: Передпросмотр.

Фото 26y: Примерка реставраций (окклюзионный вид).

Фото 26z: Примерка реставраций (вид сбоку).

Проверка прикуса с использованием Empress CAD блоков перед этапом бондинга является нежелательной. Реставрацию области зуба № 3 глазурировали в печи Programmat CS2 (Ivoclar Vivadent), после чего ей дали остыть до комнатной температуры и очистили с использованием пароочистителя. С целью протравки e.max реставрации использовали 5% плавиковую кислоту, которую наносили на 60 секунд. Empress реставрацию, в свою очередь, протравливали на протяжении 20 секунд. Травильный агент удаляли посредством пароочистителя, после чего на обе реставрации в течении 20 секунд наносили Ivoclean (Ivoclar Vivadent) для очистки их внутренних поверхностей. Праймер Monobond Plus (Ivoclar Vivadent) наносили на внутреннюю поверхность реставраций в течение 60 секунд, после чего слегка просушили воздухом, чтобы не допустить попадание агента на наружную поверхность конструкций. Зубы были изолированы с помощью Isolite (фото 27).
Фото 27: Изоляция с использованием Isolite.

На всю адгезивную поверхность в течение 30 секунд с помощью микробраша наносили Multilink Primer A/B, который раздували воздухом до достижения ровной блестящей поверхности (фото 28 и 29).
Фото 28,29: Нанесение Mulitlink Automix Primer.


Посадку реставраций проводили с использованием OptraStick Application Aid (Ivoclar Vivadent), поскольку фиксация подобных частичных конструкций является весьма трудной мануальной задачей. Первичную полимеризацию проводили посредством Bluephase (Ivoclar Vivadent) в течение трех секунд с каждой апроксимальной поверхности. Излишки адгезива удаляли скейлером Brasseler 36/37. Для профилактики формирования слоя, ингибированного кислородом, использовали глицериновый гель Liquid Strip (Ivoclar Vivadent) (фото 30 и 31), после чего проводили окончательную полимеризацию (фото 32).
Фото 30,31: Нанесение Liquid Strip.


Фото 32: Полимеризация в области реставраций.

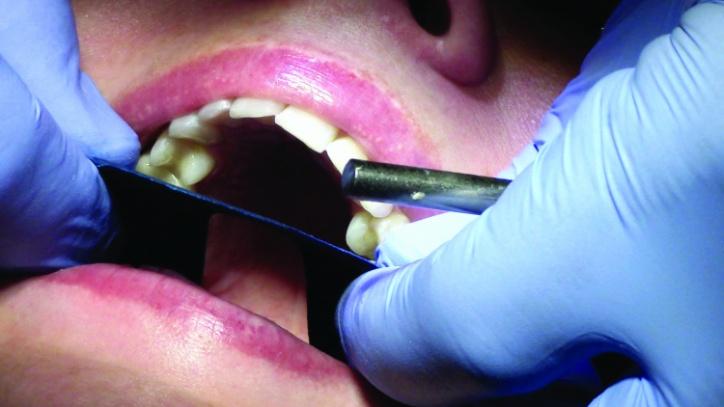
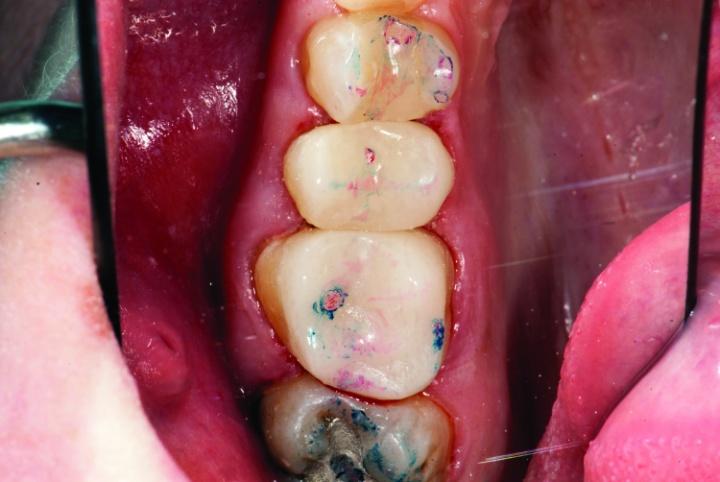
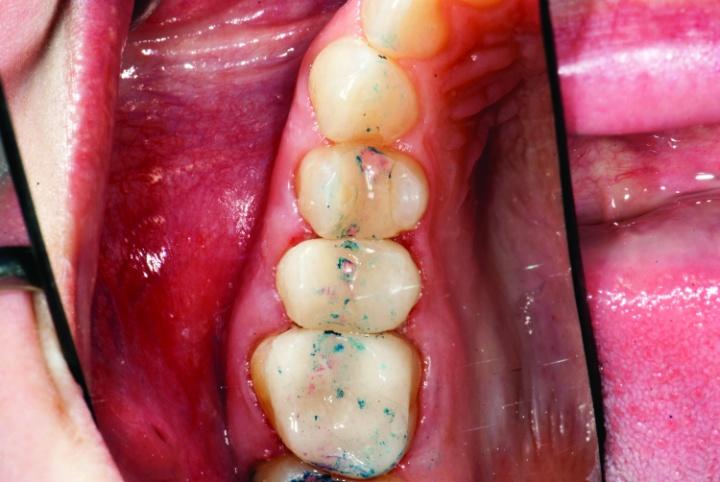
После выполнения данных манипуляций удалили ретракционные нити и проверили окклюзионные соотношения под углом 45 градусов. Межзубные контакты верифицировали с использованием артикуляционной бумаги Bausch подковоподобной формы и толщиной в 200 мкм, которую пациент жевал подобно жевательной резинке. После этого вертикальное смыкание было проверено посредством фольги Troll Foil. Все параметры окклюзии были откорректированы, что помогло значительно снизить риск возможного перелома установленных терапевтических реставраций (фото 33а-с).
Фото 33a-c: Проверка прикуса.



Для полировки e.max конструкции на 3 зубе (фото 34) использовали боры NTI Cera Glaze зеленой, синей и желтой маркировки, а для Empress на 4 – не использовали инструмент с зеленой отметкой. В результате лечения удалось восстановить дефектные области зубов посредством минимально инвазивных, но максимально функциональных реставраций, минимизируя тем самым риск их возможного перелома и обеспечивая оптимальный результат стоматологической реабилитации (фото 35а-36b).
Фото 34: Полировка.

Фото 35a,b: Окклюзионный вид окончательных реставраций.


Фото 36а,b: Боковой вид окончательных реставраций.


Автор: Dr. Michael L. Young (Michigan, USA)





























































































































































0 комментариев