Некроз пульпы постоянных, но не до конца сформировавшихся зубов, является усложняющим обстоятельством в ходе эндодонтического лечения. С другой стороны, если в подобных случаях не обеспечить надлежащей терапии, то такие зубы можно потерять насовсем. Обеспечение как можно дольшей ретенции зубов у молодых лиц также аргументировано невозможностью установки у них дентальных имплантатов из-за продолжающегося роста скелета.
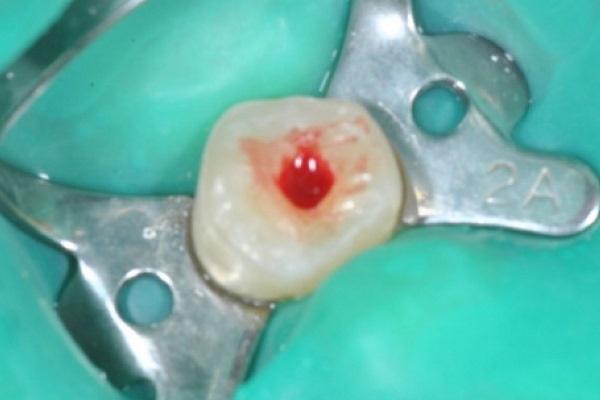
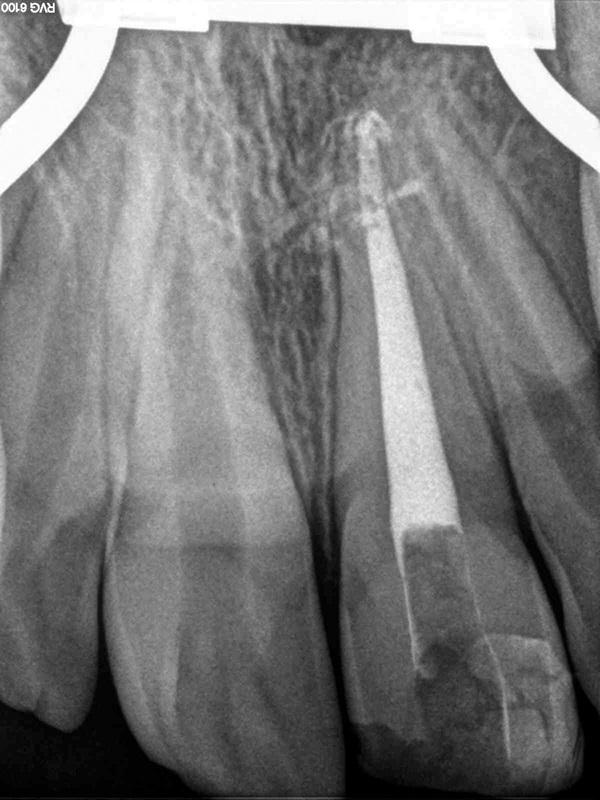
Фото 1. 8-летняя пациентка с травматическим переломом 8 зуба, который был пролечен три недели назад: клинические и рентгенологические признаки некроза пульпы, а также апикального периодонтита.
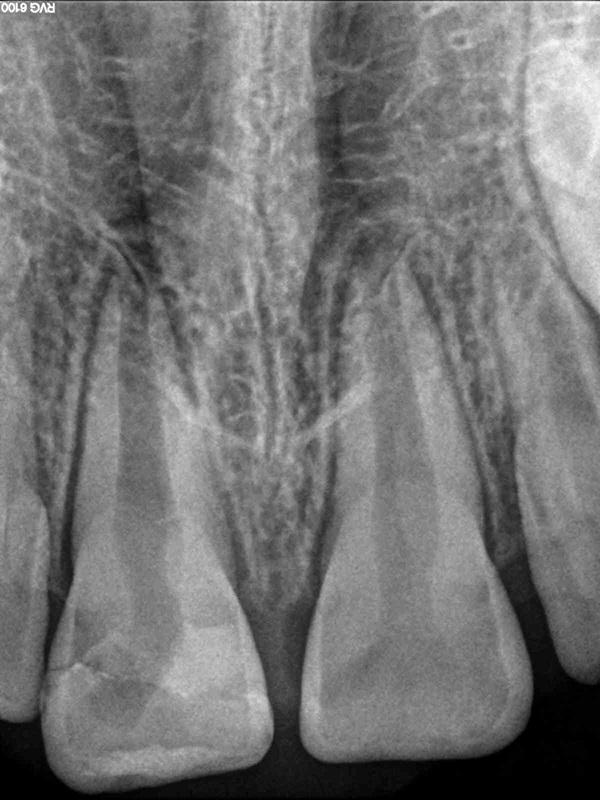
Фото 2. Апексификация была проведена гидроксидом кальция.
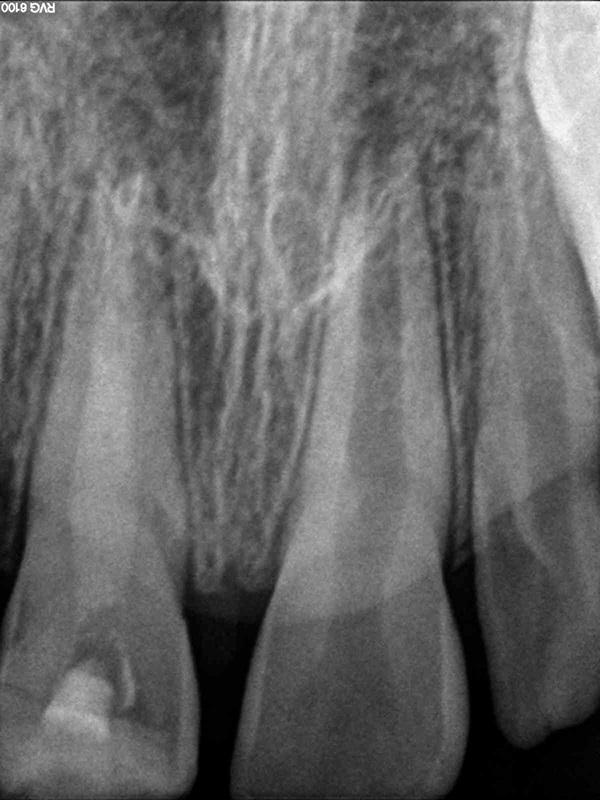
Фото 3. Обтурацию провели через 18 месяцев.
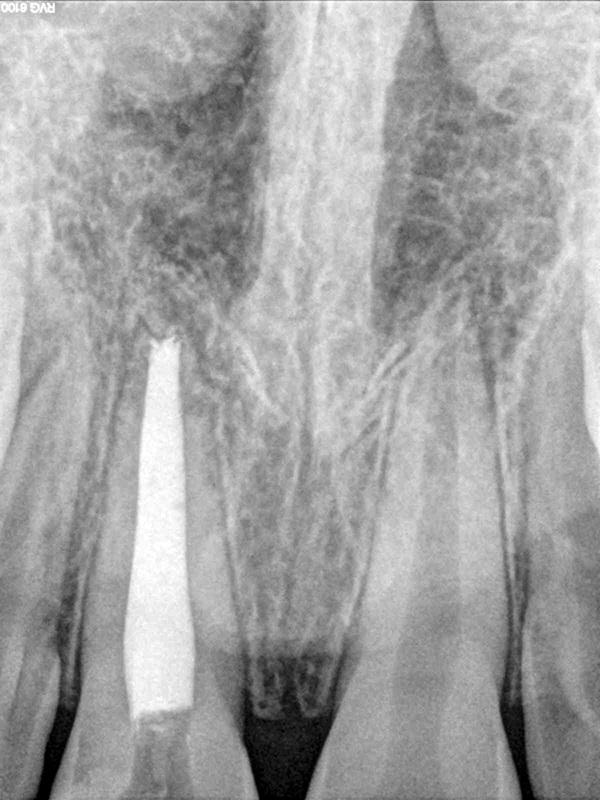
Фото 4. Вид через 1 год.
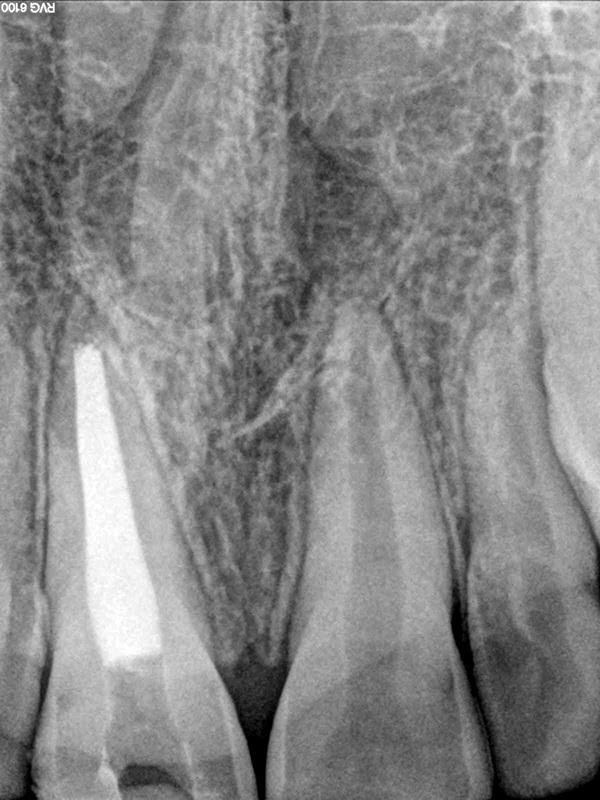
Фото 5. 9-летняя пациентка с травматическим переломом 9 зуба, который был пролечен год назад: клинические и рентгенологические признаки некроза пульпы и острого апикального абсцесса.
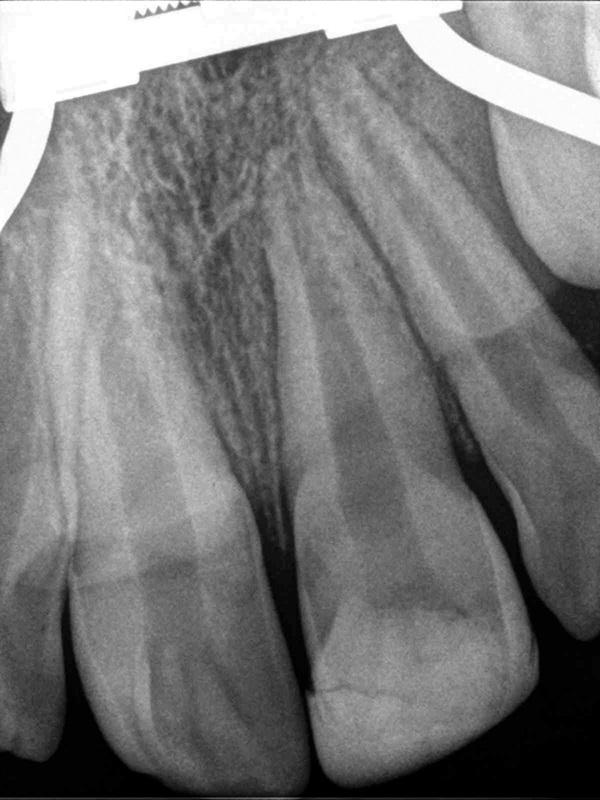
Фото 6. Установка МТА.
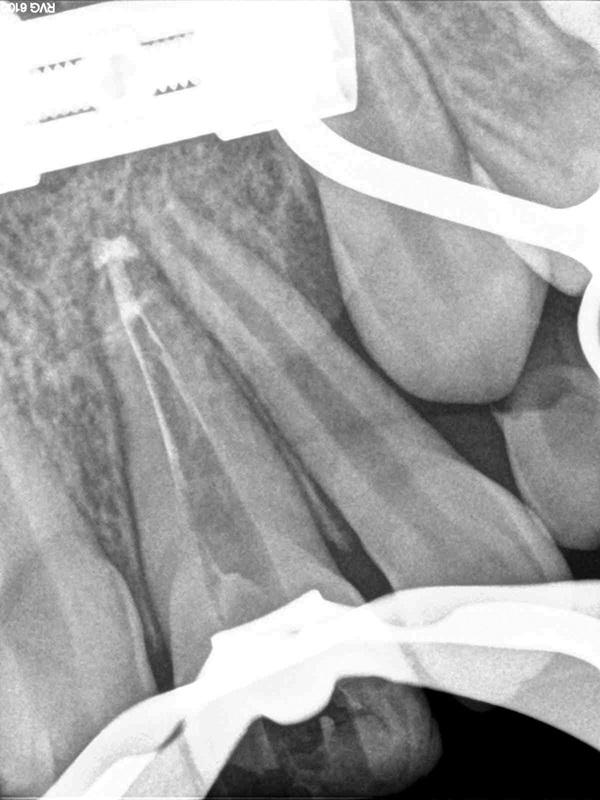
Фото 7. Обтурация корональной части проводилась с использованием гуттаперчи.
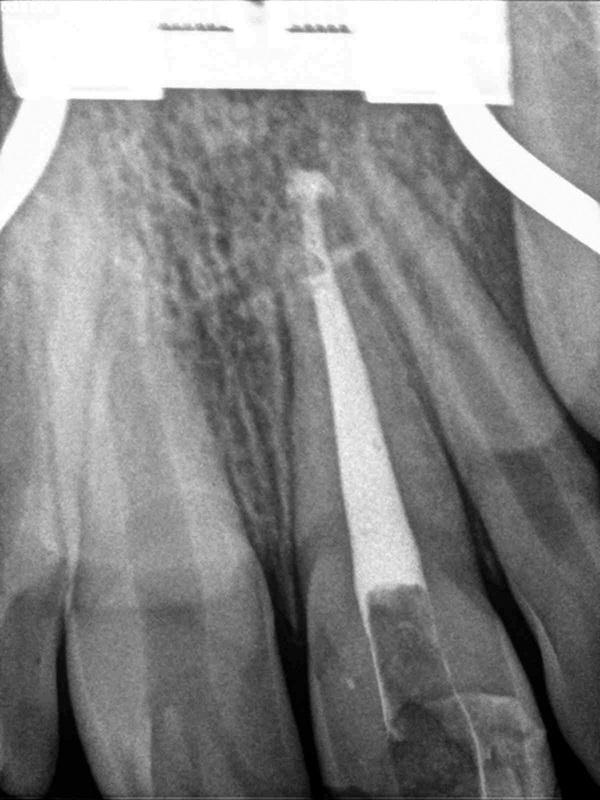
Фото 8. Вид через 3 месяца.
Учитывая, насколько затягивается лечение с применением гидроксида кальция, он потерял свою популярность среди врачей-эндодонтистов. Кроме того, данный материал провоцирует снижение резистентности стенок дентина. Апексификация посредством МТА является более быстрой, прогнозированной, и характеризуется меньшим риском развития перелома корня. Так именуемые процедуры регенеративного эндодонтического лечения (РЭЛ) впервые начали упоминаться в публикациях 2000-х годов, в которых были представлены первые факты реваскуляризации некротически пораженных несформировавшихся зубов. Протоколы подобных процедур включают дезинфекцию канала противомикробными агентами, механическую стимуляцию кровотечения внутри эндопространства и рентгенологический мониторинг за дальнейшим развитием корней. Предварительно полученные результаты свидетельствуют о возможностях полного лечения апикальной патологии, воссоздания условий для утолщения стенок канала и закрытия области верхушки корня. РЭС также предполагает потенциальные возможности для использования стволовых клеток, клеточных каркасов и сигнальных молекул, которые вызывают промоцию повторного развития пульпо-дентинного комплекса.
Раздражение апикального сосочка стимулирует высвобождение мезенхимальных стволовых клеток, а факторы роста, выделенные из дентина, способствуют миграции данных клеток в пульпу с их дальнейшей дифференциацией и пролиферацией. При этом фибриновая сетка кровяного сгустка служит своеобразным каркасом, на интерфейсе которого и развиваются все вышеупомянутые процессы. Кроме того, в качестве биологического каркаса также могут быть использованы материалы плазмы, обогащенные тромбоцитами. Таким образом, поле для перспективных усовершенствований подходов РЭС является неограниченным и требует разработки новых алгоритмов.
Выбор клинического случая
Постановка правильного диагноза – это основа успешного эндодонтического лечения, тем более в случаях имплементации принципов РЭС. В настоящее время данные принципы можно реализовать только относительно некротически пораженных несформировавшихся постоянных зубов (фото 9), хотя имеются уже первые данные об эффективности их применения относительно стабилизированных зубных единиц. В ходе планирования РЭС также нужно учитывать варианты восстановления корональной части зуба и ответственность пациента относительно обязательного посещения в ходе контрольных визитов.
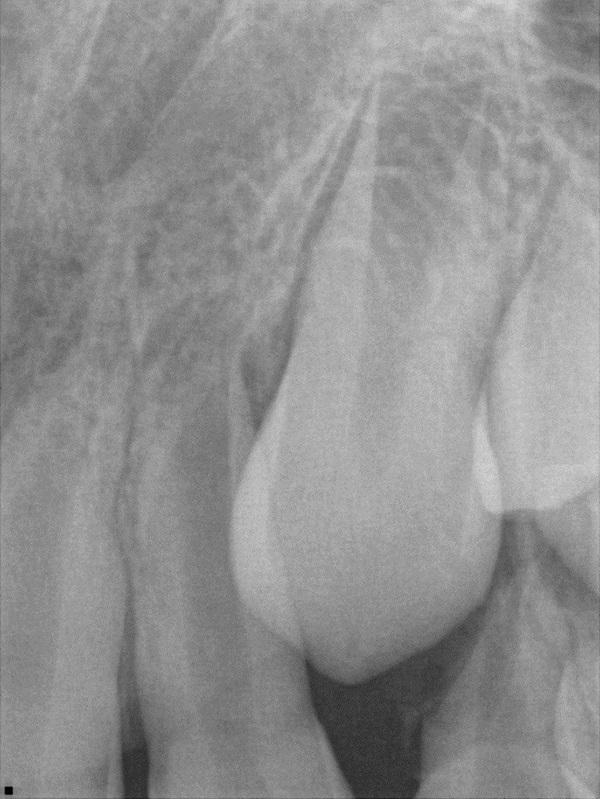
Фото 9. 9-летняя пациентка с травматической травмой 10 зуба, который был пролечен три месяца назад: клинические и рентгенологические признаки некроза пульпы и острого апикального абсцесса.
Клинические протоколы
Первый визит
Как и при НТКК, важно обеспечить адекватную дезинфицирующую обработку эндодонтического пространства, но в отличие от НТКК, таковая должна проводиться минимально инвазивно, чтобы не повредить тонких стенок корня (фото 10). Ирриганты, используемые в ходе обработки корневого пространства также должны быть минимально токсичны относительно мезенхимальных стволовых клеток, чтобы никак не повлиять на их плюрипотентные свойства. При РЭС чаще всего используют гипохлорит натрия (NaOCl), пасты на основе антибиотиков и гидроксид натрия. Аналогично часто прибегают и к применению этилендиаминтетрауксусной кислоты (ЭДТА). Ранее использованный при РЭС хлоргексидин, на самом деле, является токсичным для мезенхимальных клеток, поэтому его применение следует ограничить. Обширные исследования указывают на то, что высокие концентрации NaOCl также наносят ущерб возможностям пролиферации стволовых клеток, и провоцируют денатурацию как ключевых факторов роста, так и сигнальных молекул. Учитывая данные факторы, в ходе РЭС концентрация NaOCl не должна превышать 1,5%, а период его использования - 5 минут. После ирригации гипохлоритом каналы можно обработать кальцием гидроксида или пастами на основе антибиотиков. Первоначальные протоколы РЭС предполагали использование тройной пасты антибиотиков, содержащей ципрофлоксацин, метронидазол и миноциклин. Однако, как оказалось, миноциклин вызывает дисколорацию дентина, и, учитывая это, пасту модифицировали, исключив из ее состава данный агент. Аналогичная ситуация была и с применяемой концентрацией таких паст, которая достигала 1 г / мл, однако она также оказалась токсичной для стволовых клеток. Уровень таковой пришлось снизить до 1 мг / мл. В отличие от паст на основе антибиотиков, гидроксид кальция не оказывает никакого вредного воздействия на выживаемость стволовых клеток, независимо от используемой концентрации. Медикаменты в ходе лечения оставляют в эндопространстве на 2-4 недели, а потребность в повторе манипуляции определяют по признакам эффективности лечения.
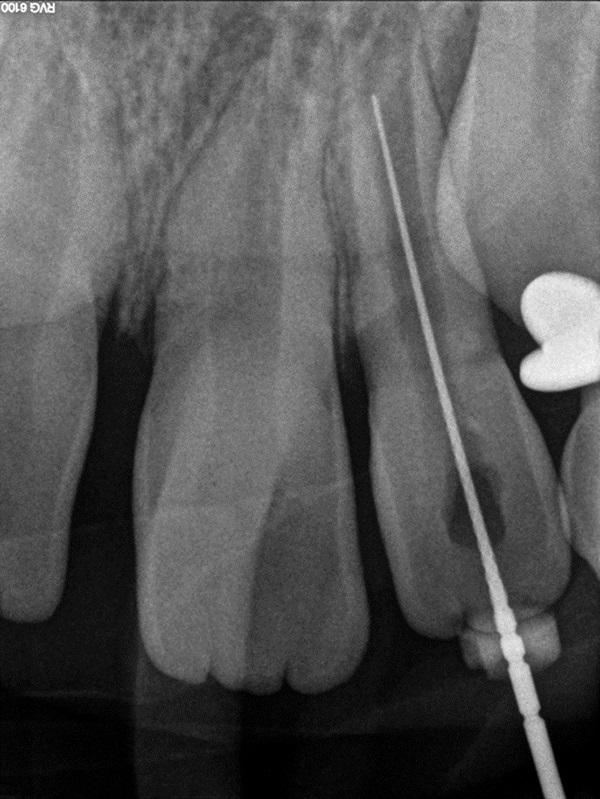
Фото 10. Минимально инвазивная инструментальная обработка зуба.
Повторный визит
После надлежащей дезинфекции приступают к окончательной фазе РЭС. После анестезии без использования сосудосуживающего средства достигают максимизации кровотока в пространстве корневого канала. Эндопространство сначала промывают физиологическим раствором, а затем 17% раствором ЭДТА, чтобы обеспечить высвобождения ключевых факторов роста из структуры дентина. Эти факторы роста потенцируют миграцию, дифференцировку и пролиферацию стволовых клеток, что, в свою очередь, является ключевым аспектом диспозиции репаративной ткани в пространстве корневых каналов. Затем приступают к аккуратной инструментальной обработке вне зоны апикального окончания зуба, чтобы стимулировать кровотечение из апикальных тканей. Как обсуждалось ранее, образовавшийся кровяной сгусток содержит как мезенхимальные стволовые клетки, так и фибриновый каркас, необходимый для регенерации. Так формируется жилище для дальнейшей дифференциации и пролиферации тканей. После образования сгустка крови или установки деривата плазмы нужно контролировать позицию данных структур, чтобы обеспечить еще и пространство для размещения филера в корневом пространстве. Перед размещением филлера сгусток можно покрыть резорбируемым материалом, на который уже накладывают МТА. Если существует риск дисколорации коронки, МТА можно заменить на биокерамику. После этого полость доступа герметизируют модифицированным стеклоиономером, композитом или амальгамой (фото 11).
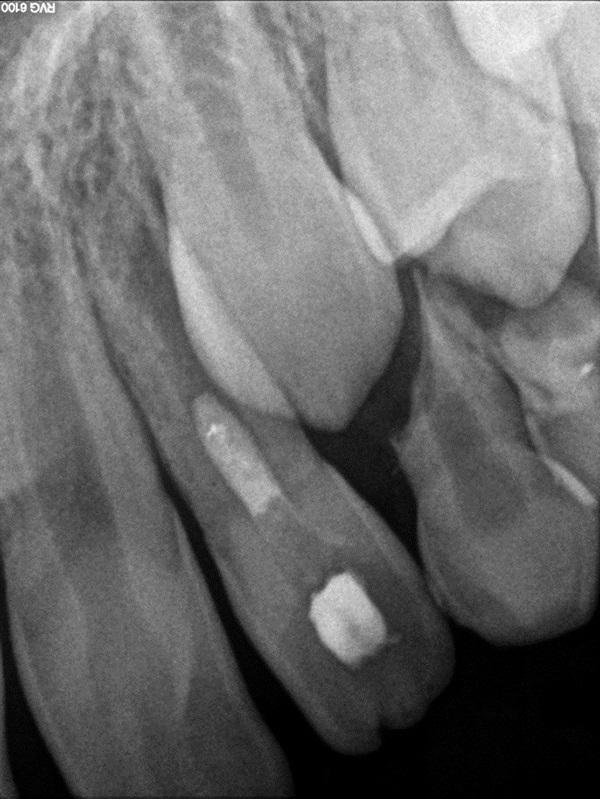
Фото 11. После стимуляции формирования кровяного сгустка в эндопространстве установили пробку из МТА.
Клинические результаты
Эффективность проведения РЭС оценивается по признакам элиминация инфекции, утолщения стенок корня, закрытия области апекса и соответствующей реактивности при тестировании чувствительности пульпы (фото 12-14).
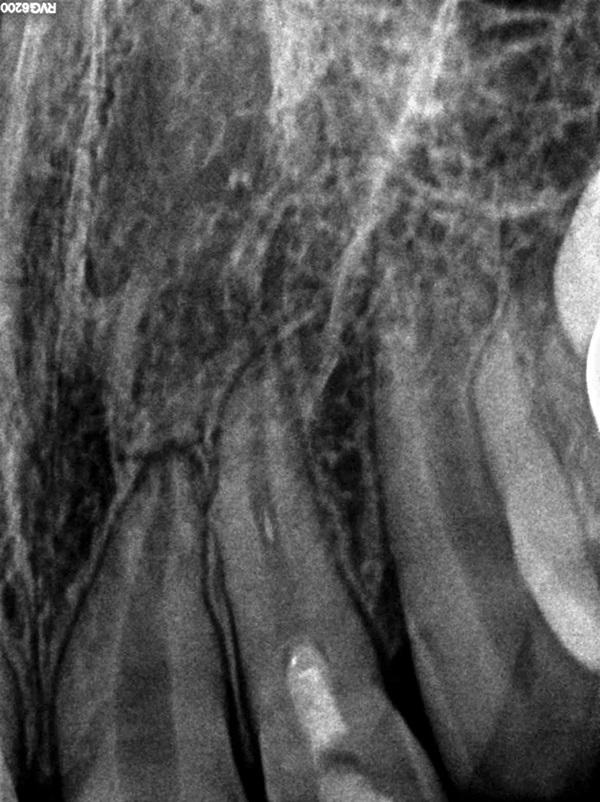
Фото 12. Вид через 5 месяцев.
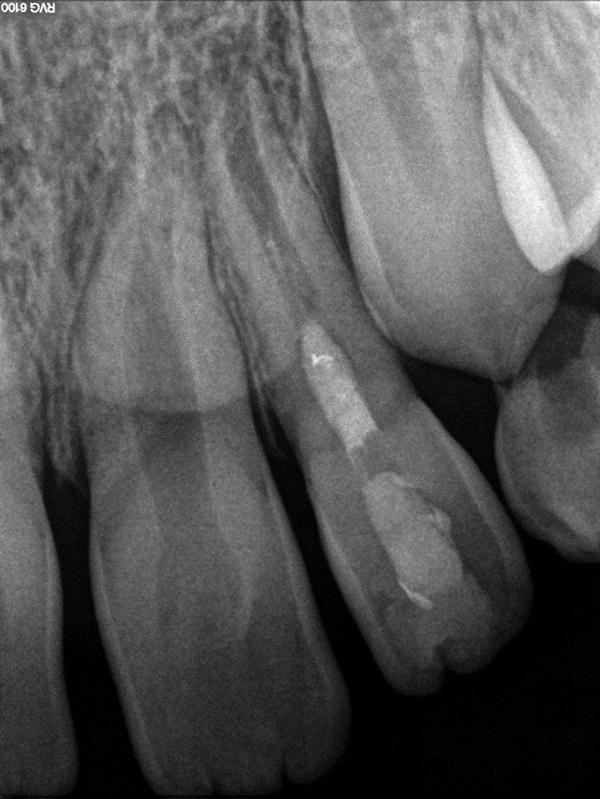
Фото 13. Полное апикальное закрытие через 1 год.
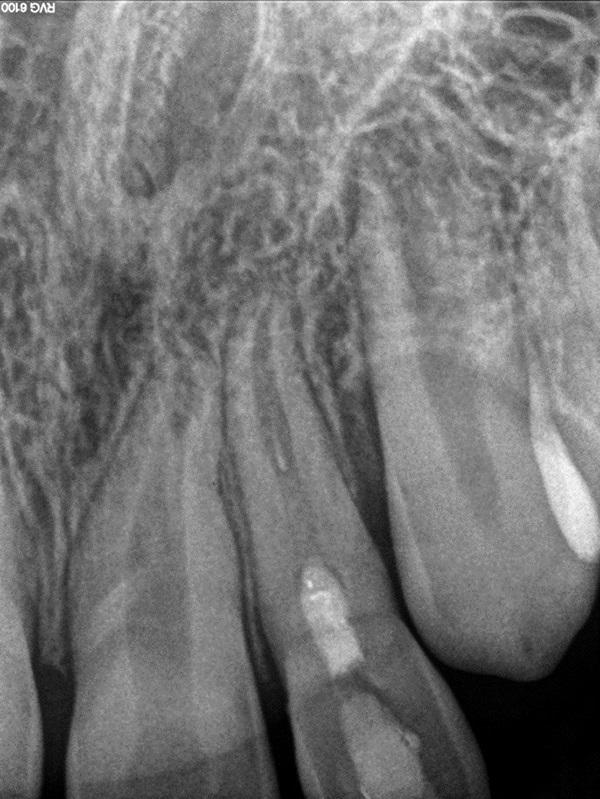
Фото 14. Вид через 2 года.
Данные проведенных краткосрочных наблюдений свидетельствуют о том, что в ходе РЭС удается полностью удалить эндодонтическую инфекцию в 75-100% случаев. Данных, подтверждающих данные показатели в долгосрочной перспективе, пока что еще не получено. Эти показатели, однако, сопоставимы с таковыми, которые были получены при использовании МТА для апексификации. Проблема состоит лишь в том, что критерии оценки успешности лечения при использовании МТА и принципов РЭС несколько отличаются. Несмотря на это, было доказано, что РЭС способствует больше утолщению стенок канала и лучшему закрытию области апекса по сравнению с МТА. Примерно 60% всех опубликованных случаев РЭС сообщают о возврате положительной чувствительности пульпы после проведенного лечения. Это говорит о том, что не только васкуляризированная ткань заполняет эндопространство, но и нейроны восстанавливают свою функцию в области проведенного вмешательства. С другой стороны, их наличие усиливает иммунную реакцию и свидетельствует о том, что РЭС способствует восстановлению иммунокомпетентной ткани, тем самым минимизируя риск развития потенциальных осложнений. Гистологически результаты РЭС свидетельствуют не так об истинной регенерации пульпы, как о направленном ее восстановлении, поскольку вместо одонтобластов наблюдаются клетки, очень их напоминающие. Но, хотя РЭС и не может восстановить пульпу полностью, но полученные результаты такого лечения с полной уверенностью можно классифицировать как успешные по сравнению с другими, полученными в ходе реализации классических протоколов.
Выводы
Регенеративная эндодонтия представляет собой переход от лечения, основанного на использовании каких-то конкретных материалов, до лечения, основанного на биологических принципах. Хотя современные клинические протоколы не позволяют достичь истинной регенерации пульпо-дентинного комплекса, но они стимулируют развитие репаративной ткани. В ходе РЭС удается не только элиминировать инфекцию, но и восстановить толщину и нужную морфологию стенок, как и частичную жизнеспособность пульпы. Все это позволяет свести риски развития потенциальных осложнений до минимальных. В будущем, мы надеемся достичь еще более прогнозированных результатов имплементации направленной инженерии тканей в эндодонтии, которая позволит полностью «воскресить» пульпу из мертвых.
Авторы:
James Baker, DMD
Brooke Blicher, DMD
Rebekah Lucier Pryles, DMD
Некроз пульпы постоянных, но не до конца сформировавшихся зубов, является усложняющим обстоятельством в ходе эндодонтического лечения. С другой стороны, если в подобных случаях не обеспечить надлежащей терапии, то такие зубы можно потерять насовсем. Обеспечение как можно дольшей ретенции зубов у молодых лиц также аргументировано невозможностью установки у них дентальных имплантатов из-за продолжающегося роста скелета.

Фото 1. 8-летняя пациентка с травматическим переломом 8 зуба, который был пролечен три недели назад: клинические и рентгенологические признаки некроза пульпы, а также апикального периодонтита.

Фото 2. Апексификация была проведена гидроксидом кальция.

Фото 3. Обтурацию провели через 18 месяцев.

Фото 4. Вид через 1 год.

Фото 5. 9-летняя пациентка с травматическим переломом 9 зуба, который был пролечен год назад: клинические и рентгенологические признаки некроза пульпы и острого апикального абсцесса.

Фото 6. Установка МТА.

Фото 7. Обтурация корональной части проводилась с использованием гуттаперчи.

Фото 8. Вид через 3 месяца.

Учитывая, насколько затягивается лечение с применением гидроксида кальция, он потерял свою популярность среди врачей-эндодонтистов. Кроме того, данный материал провоцирует снижение резистентности стенок дентина. Апексификация посредством МТА является более быстрой, прогнозированной, и характеризуется меньшим риском развития перелома корня. Так именуемые процедуры регенеративного эндодонтического лечения (РЭЛ) впервые начали упоминаться в публикациях 2000-х годов, в которых были представлены первые факты реваскуляризации некротически пораженных несформировавшихся зубов. Протоколы подобных процедур включают дезинфекцию канала противомикробными агентами, механическую стимуляцию кровотечения внутри эндопространства и рентгенологический мониторинг за дальнейшим развитием корней. Предварительно полученные результаты свидетельствуют о возможностях полного лечения апикальной патологии, воссоздания условий для утолщения стенок канала и закрытия области верхушки корня. РЭС также предполагает потенциальные возможности для использования стволовых клеток, клеточных каркасов и сигнальных молекул, которые вызывают промоцию повторного развития пульпо-дентинного комплекса.
Раздражение апикального сосочка стимулирует высвобождение мезенхимальных стволовых клеток, а факторы роста, выделенные из дентина, способствуют миграции данных клеток в пульпу с их дальнейшей дифференциацией и пролиферацией. При этом фибриновая сетка кровяного сгустка служит своеобразным каркасом, на интерфейсе которого и развиваются все вышеупомянутые процессы. Кроме того, в качестве биологического каркаса также могут быть использованы материалы плазмы, обогащенные тромбоцитами. Таким образом, поле для перспективных усовершенствований подходов РЭС является неограниченным и требует разработки новых алгоритмов.
Выбор клинического случая
Постановка правильного диагноза – это основа успешного эндодонтического лечения, тем более в случаях имплементации принципов РЭС. В настоящее время данные принципы можно реализовать только относительно некротически пораженных несформировавшихся постоянных зубов (фото 9), хотя имеются уже первые данные об эффективности их применения относительно стабилизированных зубных единиц. В ходе планирования РЭС также нужно учитывать варианты восстановления корональной части зуба и ответственность пациента относительно обязательного посещения в ходе контрольных визитов.
Фото 9. 9-летняя пациентка с травматической травмой 10 зуба, который был пролечен три месяца назад: клинические и рентгенологические признаки некроза пульпы и острого апикального абсцесса.

Клинические протоколы
Первый визит
Как и при НТКК, важно обеспечить адекватную дезинфицирующую обработку эндодонтического пространства, но в отличие от НТКК, таковая должна проводиться минимально инвазивно, чтобы не повредить тонких стенок корня (фото 10). Ирриганты, используемые в ходе обработки корневого пространства также должны быть минимально токсичны относительно мезенхимальных стволовых клеток, чтобы никак не повлиять на их плюрипотентные свойства. При РЭС чаще всего используют гипохлорит натрия (NaOCl), пасты на основе антибиотиков и гидроксид натрия. Аналогично часто прибегают и к применению этилендиаминтетрауксусной кислоты (ЭДТА). Ранее использованный при РЭС хлоргексидин, на самом деле, является токсичным для мезенхимальных клеток, поэтому его применение следует ограничить. Обширные исследования указывают на то, что высокие концентрации NaOCl также наносят ущерб возможностям пролиферации стволовых клеток, и провоцируют денатурацию как ключевых факторов роста, так и сигнальных молекул. Учитывая данные факторы, в ходе РЭС концентрация NaOCl не должна превышать 1,5%, а период его использования - 5 минут. После ирригации гипохлоритом каналы можно обработать кальцием гидроксида или пастами на основе антибиотиков. Первоначальные протоколы РЭС предполагали использование тройной пасты антибиотиков, содержащей ципрофлоксацин, метронидазол и миноциклин. Однако, как оказалось, миноциклин вызывает дисколорацию дентина, и, учитывая это, пасту модифицировали, исключив из ее состава данный агент. Аналогичная ситуация была и с применяемой концентрацией таких паст, которая достигала 1 г / мл, однако она также оказалась токсичной для стволовых клеток. Уровень таковой пришлось снизить до 1 мг / мл. В отличие от паст на основе антибиотиков, гидроксид кальция не оказывает никакого вредного воздействия на выживаемость стволовых клеток, независимо от используемой концентрации. Медикаменты в ходе лечения оставляют в эндопространстве на 2-4 недели, а потребность в повторе манипуляции определяют по признакам эффективности лечения.
Фото 10. Минимально инвазивная инструментальная обработка зуба.

Повторный визит
После надлежащей дезинфекции приступают к окончательной фазе РЭС. После анестезии без использования сосудосуживающего средства достигают максимизации кровотока в пространстве корневого канала. Эндопространство сначала промывают физиологическим раствором, а затем 17% раствором ЭДТА, чтобы обеспечить высвобождения ключевых факторов роста из структуры дентина. Эти факторы роста потенцируют миграцию, дифференцировку и пролиферацию стволовых клеток, что, в свою очередь, является ключевым аспектом диспозиции репаративной ткани в пространстве корневых каналов. Затем приступают к аккуратной инструментальной обработке вне зоны апикального окончания зуба, чтобы стимулировать кровотечение из апикальных тканей. Как обсуждалось ранее, образовавшийся кровяной сгусток содержит как мезенхимальные стволовые клетки, так и фибриновый каркас, необходимый для регенерации. Так формируется жилище для дальнейшей дифференциации и пролиферации тканей. После образования сгустка крови или установки деривата плазмы нужно контролировать позицию данных структур, чтобы обеспечить еще и пространство для размещения филера в корневом пространстве. Перед размещением филлера сгусток можно покрыть резорбируемым материалом, на который уже накладывают МТА. Если существует риск дисколорации коронки, МТА можно заменить на биокерамику. После этого полость доступа герметизируют модифицированным стеклоиономером, композитом или амальгамой (фото 11).
Фото 11. После стимуляции формирования кровяного сгустка в эндопространстве установили пробку из МТА.

Клинические результаты
Эффективность проведения РЭС оценивается по признакам элиминация инфекции, утолщения стенок корня, закрытия области апекса и соответствующей реактивности при тестировании чувствительности пульпы (фото 12-14).
Фото 12. Вид через 5 месяцев.

Фото 13. Полное апикальное закрытие через 1 год.

Фото 14. Вид через 2 года.

Данные проведенных краткосрочных наблюдений свидетельствуют о том, что в ходе РЭС удается полностью удалить эндодонтическую инфекцию в 75-100% случаев. Данных, подтверждающих данные показатели в долгосрочной перспективе, пока что еще не получено. Эти показатели, однако, сопоставимы с таковыми, которые были получены при использовании МТА для апексификации. Проблема состоит лишь в том, что критерии оценки успешности лечения при использовании МТА и принципов РЭС несколько отличаются. Несмотря на это, было доказано, что РЭС способствует больше утолщению стенок канала и лучшему закрытию области апекса по сравнению с МТА. Примерно 60% всех опубликованных случаев РЭС сообщают о возврате положительной чувствительности пульпы после проведенного лечения. Это говорит о том, что не только васкуляризированная ткань заполняет эндопространство, но и нейроны восстанавливают свою функцию в области проведенного вмешательства. С другой стороны, их наличие усиливает иммунную реакцию и свидетельствует о том, что РЭС способствует восстановлению иммунокомпетентной ткани, тем самым минимизируя риск развития потенциальных осложнений. Гистологически результаты РЭС свидетельствуют не так об истинной регенерации пульпы, как о направленном ее восстановлении, поскольку вместо одонтобластов наблюдаются клетки, очень их напоминающие. Но, хотя РЭС и не может восстановить пульпу полностью, но полученные результаты такого лечения с полной уверенностью можно классифицировать как успешные по сравнению с другими, полученными в ходе реализации классических протоколов.
Выводы
Регенеративная эндодонтия представляет собой переход от лечения, основанного на использовании каких-то конкретных материалов, до лечения, основанного на биологических принципах. Хотя современные клинические протоколы не позволяют достичь истинной регенерации пульпо-дентинного комплекса, но они стимулируют развитие репаративной ткани. В ходе РЭС удается не только элиминировать инфекцию, но и восстановить толщину и нужную морфологию стенок, как и частичную жизнеспособность пульпы. Все это позволяет свести риски развития потенциальных осложнений до минимальных. В будущем, мы надеемся достичь еще более прогнозированных результатов имплементации направленной инженерии тканей в эндодонтии, которая позволит полностью «воскресить» пульпу из мертвых.
Авторы:
James Baker, DMD
Brooke Blicher, DMD
Rebekah Lucier Pryles, DMD































































































































































0 комментариев