Нейроэктодермальная меланома младенца (Melanotic neuroectodermal tumour of infancy – MNTI) является редкой доброкачественной пигментной опухолью, которая наиболее часто обнаруживается в первый год жизни. Чаще всего диагностируется у мальчиков и в подавляющем большинстве случаев локализуется в преддверии верхней челюсти. Нейроэктодермальная меланома младенца известна также как врожденная меланокарцинома, одонтома из меланотического эпителия, меланотическая адамантинома, сетчастая опухоль зачатка, меланотическиая прогонобластома, пигментированная адамантинома, врожденной пигментный эпулис и меланоцитома. Опухоль также может возникнуть в области нижней челюсти, мозга, средостения, бедра, яичка, стоп и плеча. Как и другие опухоли нейроэктодермального происхождения, например, нейробластома и феохромоцитомы, MNTI часто ассоциируется с повышенной экскрецией ванилилминдальной кислоты (VMA) (метаболит адреналина и норадреналина) уринарным путем. Хотя увеличение уровня VMA играет свою позитивную роль в лечении подобных новообразований, но симптом пониженной концентрации ванилилминдальной кислоты не является единственным диагностическим признаком MNTI.
Клинический случай
Здорового 7-месячного ребенка доставили в амбулаторную стоматологическую клинику детской больницы BC Children's Hospital (BCCH) для обследования по причине отека в области верхнечелюстного альвеолярного гребня. В пре- и перинатальном периодах каких-либо отклонений от нормы не отмечалось, как и каких-либо других признаков травмы проблемного участка. Однако мать отметила, что впервые заметила признаки прорезывания левого центрального резца у ребенка в 2-месячном возрасте, и данный процесс уже тогда сопровождался образованием незначительной припухлости. Учитывая то, что припухлость начала быстро увеличиваться, через 3 недели семья обратилась за консультацией к семейному доктору. Врач прописал курс антибиотикотерапии, исходя из предварительно поставленного диагноза «абсцесс». Еще через три дня у ребенка возникли трудности с приемом пищи, и семье порекомендовали обратиться за скорой помощью в ближайшую больницу. При этом каких-либо трудностей с дыханием обнаружено не было.
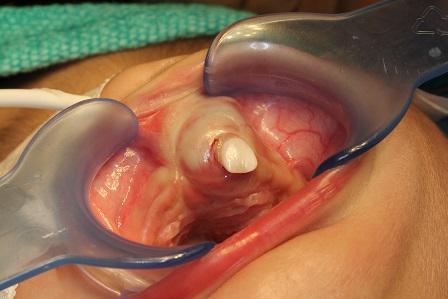
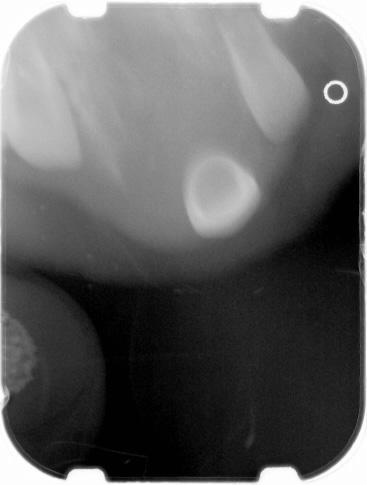
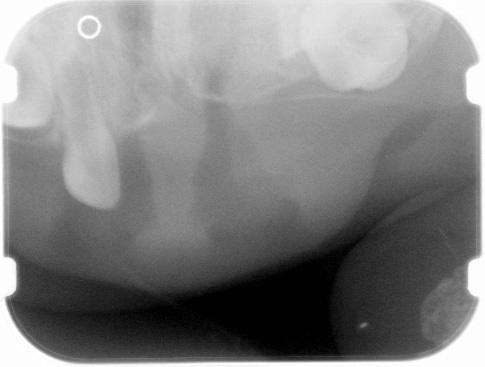
Во время приема в стоматологическом отделении BCCH младенец выглядел соматически здоровым, признаков дистресс-синдрома замечено не было. При внутриротовом обследовании в передней области верхней челюсти с левой стороны диагностировали инфильтрат упругой и гладкой консистенции, размером 1,5 см х 2 см х 3 см (фото 1). В единственном 61 зубе не было обнаружено никаких признаков кариозного поражения, однако была отмечена сильная подвижность зуба внутри отечной области. Границы инфильтрата расширялись в направлении губы, но его присутствие можно было пропальпировать и с небной стороны. Инфильтрат был неподвижным голубовато-фиолетового оттенка, без симптомов покраснения, нагноения или пульсации. Пальпация проблемной области вызывала у ребенка чувство дискомфорта. Нарушения формы верхней губы и левого крыла носа сопровождались трудностью нормального закрывания рта (фото 2). Опухоль не пересекала среднюю линию лица. На рентгенографическом снимке было обнаружено обширное просветление с нечеткими краями. По причине изменения позиций развивающихся 51, 62 и 61 зубов, находящихся в области просветления патологии на снимке, зубы выглядели как будто «зависшие в воздухе». Определение уровня VMA не проводилось, поскольку в связи с возникшими трудностями кормления, а также возможным риском нарушения проходимости дыхательных путей и опасениями родителей, хирургическое вмешательство было признано ургентным и требующим немедленного проведения.
Фото 1: Внутриротовое обследование: подвижность 61 зуба в толще припухлости в переднем отделе верхней челюсти.
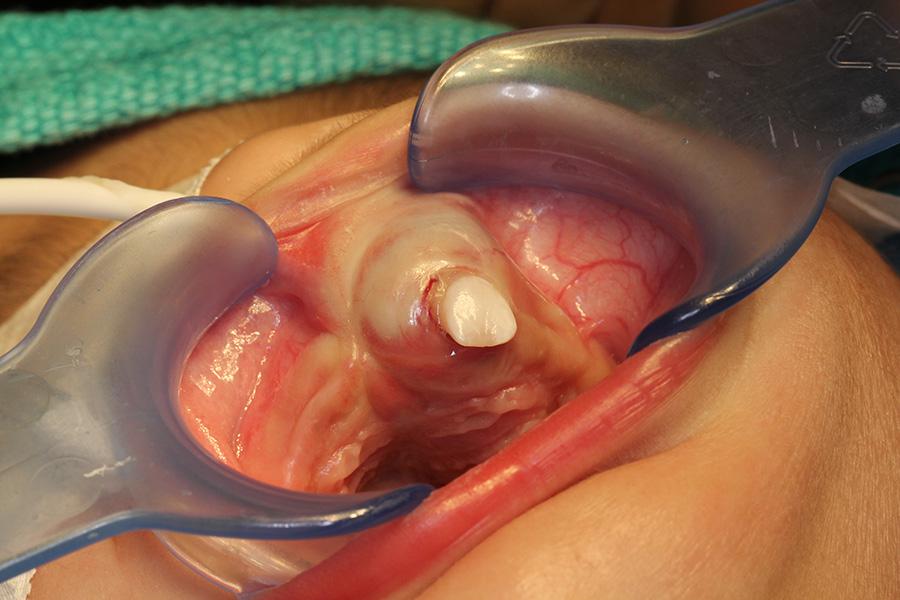
Фото 2: Внеротовой вид пациента во время визита: искажение формы левого крыла носа и верхней губы, а также смещение 61 зуба.
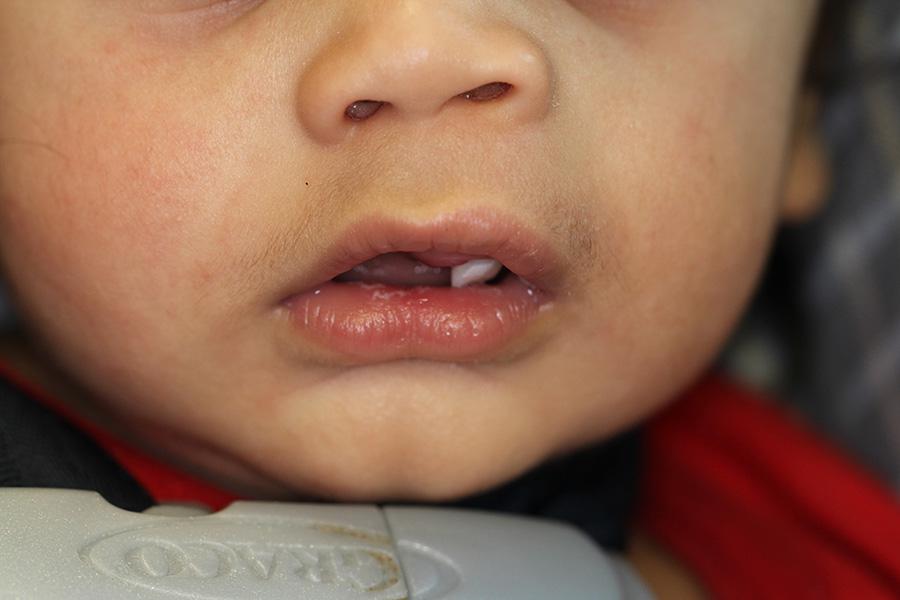
Фото 3: Рентгенографический снимок переднего отдела: 61 зуб как будто «завис в воздухе».
Хирургическое лечение и результаты гистопатологического исследования
Эксцизионную биопсию области поражения провели под общим наркозом через нескольких часов после обследования. Тонкоигольная проба на выявление жидкости в инфильтрате оказалась негативной. После рассечения припухлости провели ее поднадкостничное вскрытие. В ходе последнего обнаружили, что как вестибулярная, так и небная пластинки верхней челюсти поражены опухолью. Оба центральных резца (61 и еще не прорезавшийся 51), а также непрорезавшиеся левый боковой резец и клык в результате контакта с поражением были вынуждено удалены вместе с ним. Учитывая особенности клинического протекания, резекционная область была расширена до предполагаемого участка фолликул постоянных левого центрального резца, бокового резца и клыка (21, 22 и 23 зубов). Расширение области резекции было аргументировано возможным риском рецидива (фото 4, 5). После резекции мягкие ткани, смежные с областью носонебного нерва, электрокоагулигировали, а операционную область ушили непрерывным швом викриловыми нитями (фото 6).
Фото 4: Хирургический разрез в области поражения во время операции под общим наркозом.
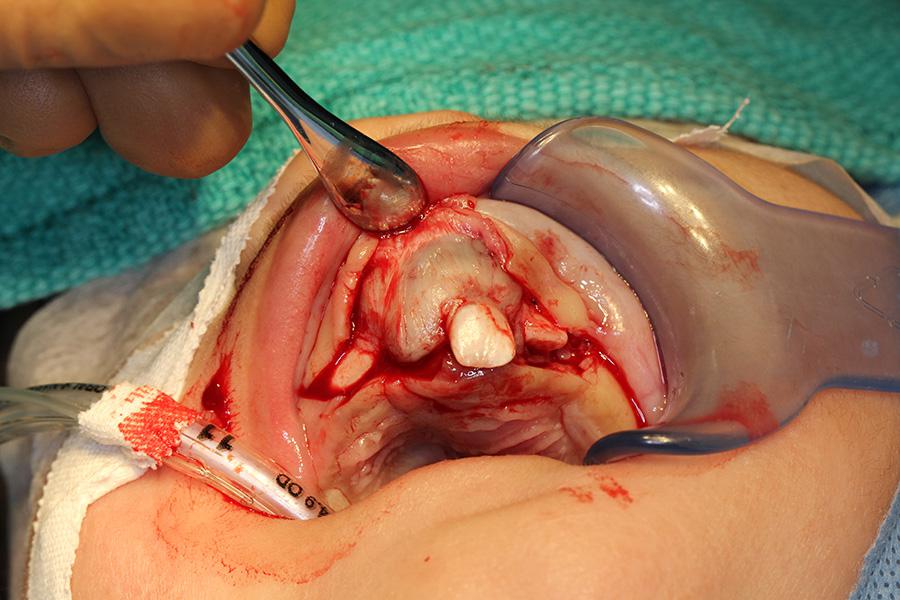
Фото 5: Резекция опухоли в переднем отделе верхней челюсти.
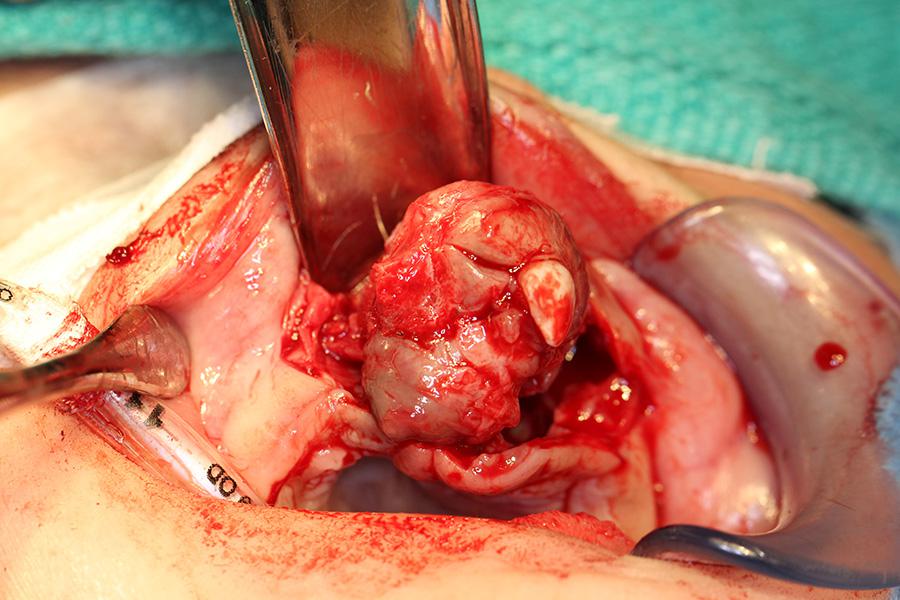
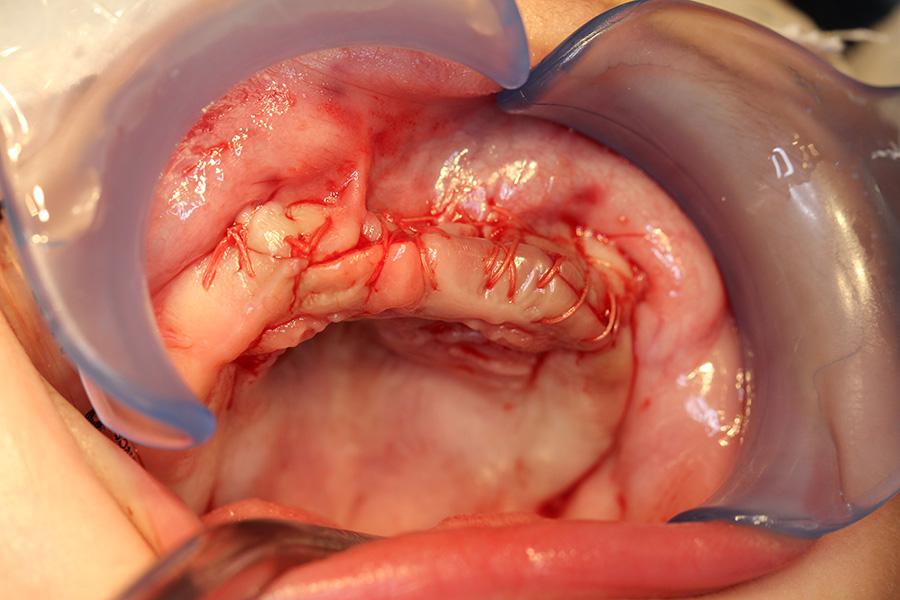
Фото 6: Ушивание операционной области.
При полном обследовании опухоли были установлены точные размеры образования: 2,8 см х 1,7 см х 1,6 см, а также его двухдольная структура с костными и мягкотканными пигменитированными включениями. Макроскопический вид опухоли был довольно хорошо изучен, однако, микроскопическую картину удалось изучить менее прецизионно, так как край опухоли затрагивал объем как мягких, так и костных тканей одновременно: опухоль распространялась и в мягких тканях десны, и в межтрабекулярных пространствах.
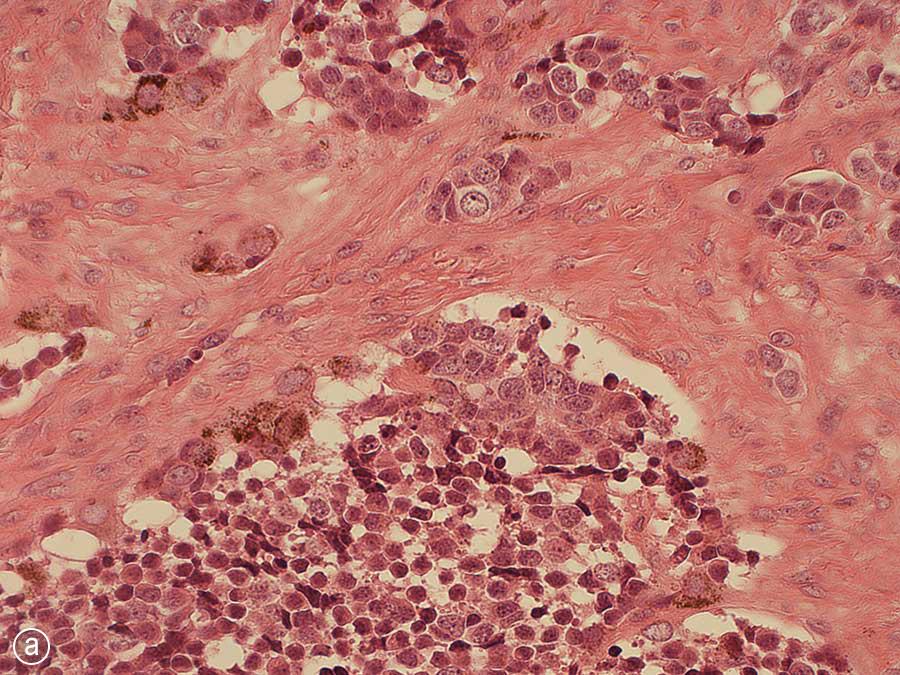
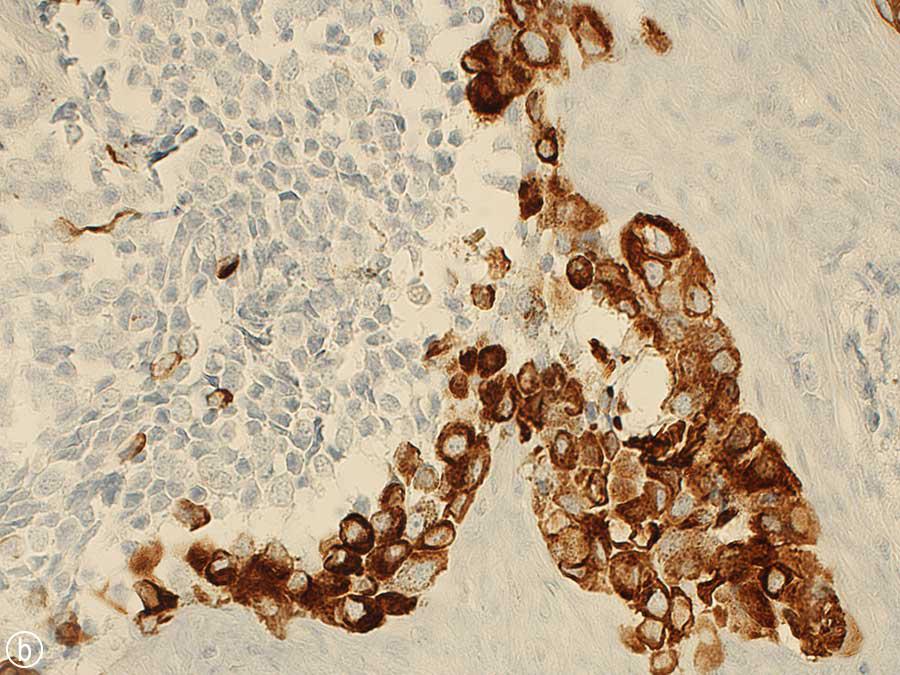
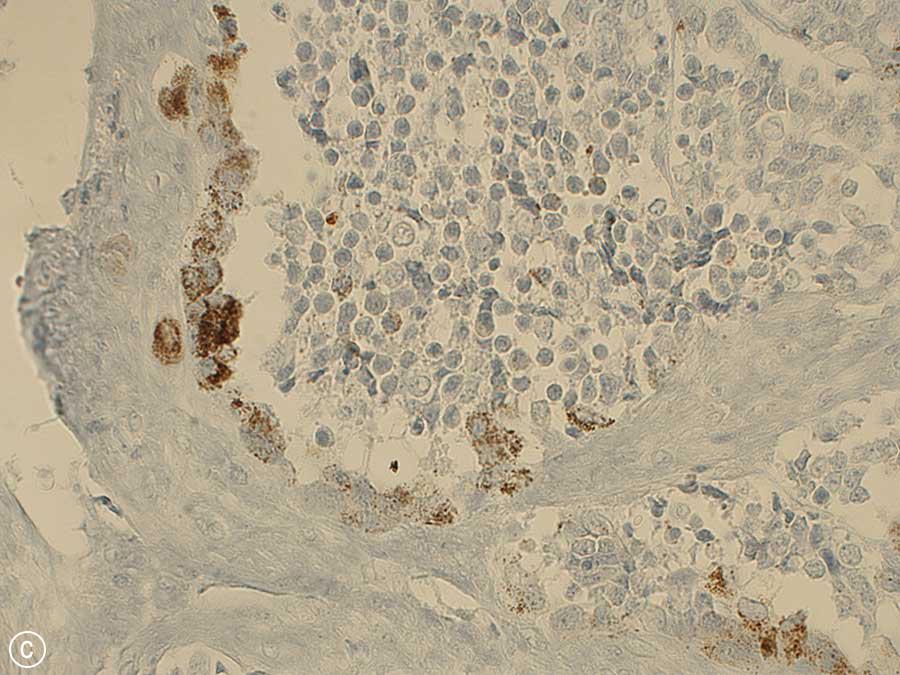
Несмотря на это, была определена характерная гистологическая картина MNTI. Островки клеток были разделены участками десмопластической стромы (фото 7а). Клеточную составляющую представляли 2 вида клеток: нейроэндокринные, которые были менее дифференцированные с примитивным строением и слабо визуализированной цитоплазмой, и большие эпителиоидные, которые имели более сложную и дифференцированную структуру. Меланин частично был идентифицирован и в области периферии островков эпителиоидных клеток. Результаты исследования менее дифференцированных клеток определили присутствие синаптофизина – иммуногистохимического маркера, подтверждающего нейросекреторную природу опухоли. Окрашивание эпителиоидных клеток с помощью цитокератина и НМВ-45 (маркера черной меланомы человека) подтвердили не только эпителиальное дифференцирование клеток, но и их частичную меланодифференциацию (фото 7 b, c).
Фото 7: Гистопатологические препараты опухоли, окрашенные (а) гематоксилин-эозином, (b) цитокератином и (c) НМВ-45.
Повторный визит
Ребенка тщательно повторно обследовали через 1, 3 и 6 месяцев после операции, при этом не было обнаружено никаких отклонений в развитии или клинических признаков рецидива. Мягкие ткани хорошо зажили без сопутствующих осложнений. Хотя через 1 месяц после операции был отмечен некий дефицит тканей альвеолярного отростка, но уже на 3 месяц отмечалось заметное улучшение состояния его анатомии. На 6 месяц дефицит тканей альвеолярного гребня был оценен как минимальный, а клинически было отмечено прорезывание 52, 71 и 81 зубов. (фото 8, 9). Рентгенологические снимки подтвердили ремоделирование области хирургического вмешательства с восстановлением нормальной трабекулярной структуры кости (фото 10). Родители были проинформированы о том, что для ранней диагностики возможного рецидива необходимо проходить повторное клиническое обследование как минимум два раза в год.
Фото 8: Восстановление симметрического положения крыл носа на повторном визите через 6 месяцев.
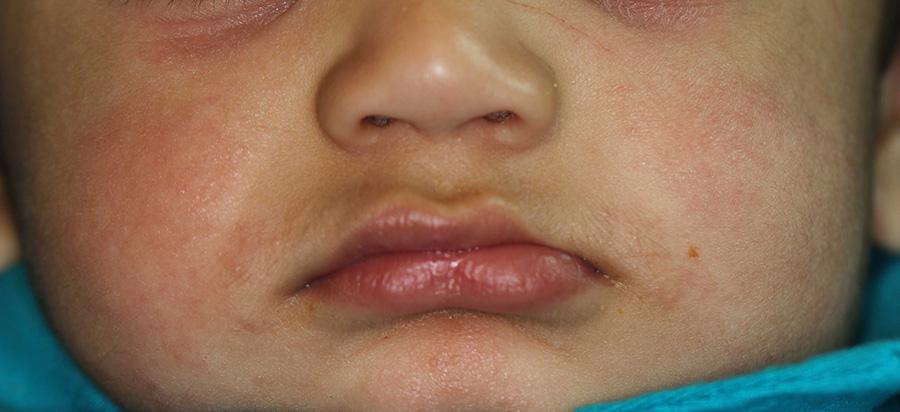
Фото 9: Заживление и восстановление области альвеолярного гребня через 6 месяцев после операции; отмечено прорезывание молочных зубов
Фото 10: Рентгенограмма области хирургического вмешательства через 6 месяцев: ремоделирование костной ткани и оставшиеся зубы верхней челюсти.
Обсуждение
Дифференциальную диагностику прогрессирующего отека области преддверия верхней челюсти у детей до 1 года следует проводить между абсцессом, гемангиомой, артериовенозными пороками развития, врожденными эпулидами и нейробластомой. Не следует забывать и о возможных рабдомиосаркоме, гистиоцитозе Лангерганса, саркоме Юинга, метастатической ретинобластоме, опухоле Вильмса, фиброзной дисплазии, лимфоме, тератоме и меланоме. В данном клиническом случае отмечалось только прорезывание молочного зуба в центре инфильтрата. В подобной ситуации сложно дифференцировать новообразование от обычного абсцесса. Однако, анамнез, характер прогрессирования и результаты рентген-диагностики не соответствовали диагностическим критериям абсцесса, и, следовательно, была назначена процедура биопсии.
Из-за ургентности хирургического вмешательства, провести лабораторные тесты на определение уровня мочевой экскреции ванилилминдальной кислоты не удалось. Однако, любой результат теста не повлиял бы на необходимость проведения эксцизионной биопсии в связи с возникшими трудностями кормления ребенка и риском нарушения проходимости дыхательных путей.
Вероятно, что если бы ребенка направили на специализированную стоматологическую консультацию сразу же после первого обследования у врача, можно было бы определить точный диагноз гораздо раньше. Срочное хирургическое вмешательство помогло свести к минимуму объем резекции смежных тканей и предотвратить необходимость удаления развивающихся фолликулов постоянных резцов, как и избежать процедуры абляции носонебного нерва.
Несмотря на доброкачественную природу опухоли, результаты, полученные при микроскопическом исследовании края резекционных тканей, указывали на повышенный риск возникновения местного рецидива, а, следовательно, аргументировали расширенный подход к удалению образования.
Отдаленные результаты потери тканей альвеолярного гребня и зачатков нескольких зубов верхней челюсти альвеолы будут контролироваться периодически в процессе роста и развития ребенка. Тем не менее, окончательную стоматологическую реабилитацию пациента, возможно, придется отложить до полного завершения роста.
Выводы
Важная роль ранней диагностики и профилактического вмешательства в случаях MNTI аргументирована быстрым деструктивным и инвазивным характером роста данного новообразования. Для детей до 1 года характерно большое количество патологий, схожих по клиническим проявлениям, но диагноз MNTI может быть подтвержден особенностями характерной рентгенографической картины и результатами гистологического исследования. Но в любом случае по поводу каких-либо нехарактерных изменений в полости рта, отличающихся от нормы, следует своевременно обратится за консультацией к стоматологу для оценки текущего состояния и постановки окончательного диагноза.
Вполне вероятно, что из-за очень ранней потери зачатков постоянных зубов и высокой вероятности будущего рецидива опухоли, окончательная реабилитация данного пациента будет требовать долгосрочного и междисциплинарного подхода, включающего проведение дорогостоящих мероприятий в будущем.
Авторы: Jessica Tam, DMD; Wa Sham Cheung, DDS, FRCD(C); Christof Senger, MD, FRCPC, FCAP; Mark Reichman, DDS; Karen M. Campbell, DDS, MSc, FRCD(C)
Нейроэктодермальная меланома младенца (Melanotic neuroectodermal tumour of infancy – MNTI) является редкой доброкачественной пигментной опухолью, которая наиболее часто обнаруживается в первый год жизни. Чаще всего диагностируется у мальчиков и в подавляющем большинстве случаев локализуется в преддверии верхней челюсти. Нейроэктодермальная меланома младенца известна также как врожденная меланокарцинома, одонтома из меланотического эпителия, меланотическая адамантинома, сетчастая опухоль зачатка, меланотическиая прогонобластома, пигментированная адамантинома, врожденной пигментный эпулис и меланоцитома. Опухоль также может возникнуть в области нижней челюсти, мозга, средостения, бедра, яичка, стоп и плеча. Как и другие опухоли нейроэктодермального происхождения, например, нейробластома и феохромоцитомы, MNTI часто ассоциируется с повышенной экскрецией ванилилминдальной кислоты (VMA) (метаболит адреналина и норадреналина) уринарным путем. Хотя увеличение уровня VMA играет свою позитивную роль в лечении подобных новообразований, но симптом пониженной концентрации ванилилминдальной кислоты не является единственным диагностическим признаком MNTI.

Клинический случай
Здорового 7-месячного ребенка доставили в амбулаторную стоматологическую клинику детской больницы BC Children's Hospital (BCCH) для обследования по причине отека в области верхнечелюстного альвеолярного гребня. В пре- и перинатальном периодах каких-либо отклонений от нормы не отмечалось, как и каких-либо других признаков травмы проблемного участка. Однако мать отметила, что впервые заметила признаки прорезывания левого центрального резца у ребенка в 2-месячном возрасте, и данный процесс уже тогда сопровождался образованием незначительной припухлости. Учитывая то, что припухлость начала быстро увеличиваться, через 3 недели семья обратилась за консультацией к семейному доктору. Врач прописал курс антибиотикотерапии, исходя из предварительно поставленного диагноза «абсцесс». Еще через три дня у ребенка возникли трудности с приемом пищи, и семье порекомендовали обратиться за скорой помощью в ближайшую больницу. При этом каких-либо трудностей с дыханием обнаружено не было.
Во время приема в стоматологическом отделении BCCH младенец выглядел соматически здоровым, признаков дистресс-синдрома замечено не было. При внутриротовом обследовании в передней области верхней челюсти с левой стороны диагностировали инфильтрат упругой и гладкой консистенции, размером 1,5 см х 2 см х 3 см (фото 1). В единственном 61 зубе не было обнаружено никаких признаков кариозного поражения, однако была отмечена сильная подвижность зуба внутри отечной области. Границы инфильтрата расширялись в направлении губы, но его присутствие можно было пропальпировать и с небной стороны. Инфильтрат был неподвижным голубовато-фиолетового оттенка, без симптомов покраснения, нагноения или пульсации. Пальпация проблемной области вызывала у ребенка чувство дискомфорта. Нарушения формы верхней губы и левого крыла носа сопровождались трудностью нормального закрывания рта (фото 2). Опухоль не пересекала среднюю линию лица. На рентгенографическом снимке было обнаружено обширное просветление с нечеткими краями. По причине изменения позиций развивающихся 51, 62 и 61 зубов, находящихся в области просветления патологии на снимке, зубы выглядели как будто «зависшие в воздухе». Определение уровня VMA не проводилось, поскольку в связи с возникшими трудностями кормления, а также возможным риском нарушения проходимости дыхательных путей и опасениями родителей, хирургическое вмешательство было признано ургентным и требующим немедленного проведения.
Фото 1: Внутриротовое обследование: подвижность 61 зуба в толще припухлости в переднем отделе верхней челюсти.

Фото 2: Внеротовой вид пациента во время визита: искажение формы левого крыла носа и верхней губы, а также смещение 61 зуба.

Фото 3: Рентгенографический снимок переднего отдела: 61 зуб как будто «завис в воздухе».

Хирургическое лечение и результаты гистопатологического исследования
Эксцизионную биопсию области поражения провели под общим наркозом через нескольких часов после обследования. Тонкоигольная проба на выявление жидкости в инфильтрате оказалась негативной. После рассечения припухлости провели ее поднадкостничное вскрытие. В ходе последнего обнаружили, что как вестибулярная, так и небная пластинки верхней челюсти поражены опухолью. Оба центральных резца (61 и еще не прорезавшийся 51), а также непрорезавшиеся левый боковой резец и клык в результате контакта с поражением были вынуждено удалены вместе с ним. Учитывая особенности клинического протекания, резекционная область была расширена до предполагаемого участка фолликул постоянных левого центрального резца, бокового резца и клыка (21, 22 и 23 зубов). Расширение области резекции было аргументировано возможным риском рецидива (фото 4, 5). После резекции мягкие ткани, смежные с областью носонебного нерва, электрокоагулигировали, а операционную область ушили непрерывным швом викриловыми нитями (фото 6).
Фото 4: Хирургический разрез в области поражения во время операции под общим наркозом.

Фото 5: Резекция опухоли в переднем отделе верхней челюсти.

Фото 6: Ушивание операционной области.

При полном обследовании опухоли были установлены точные размеры образования: 2,8 см х 1,7 см х 1,6 см, а также его двухдольная структура с костными и мягкотканными пигменитированными включениями. Макроскопический вид опухоли был довольно хорошо изучен, однако, микроскопическую картину удалось изучить менее прецизионно, так как край опухоли затрагивал объем как мягких, так и костных тканей одновременно: опухоль распространялась и в мягких тканях десны, и в межтрабекулярных пространствах.
Несмотря на это, была определена характерная гистологическая картина MNTI. Островки клеток были разделены участками десмопластической стромы (фото 7а). Клеточную составляющую представляли 2 вида клеток: нейроэндокринные, которые были менее дифференцированные с примитивным строением и слабо визуализированной цитоплазмой, и большие эпителиоидные, которые имели более сложную и дифференцированную структуру. Меланин частично был идентифицирован и в области периферии островков эпителиоидных клеток. Результаты исследования менее дифференцированных клеток определили присутствие синаптофизина – иммуногистохимического маркера, подтверждающего нейросекреторную природу опухоли. Окрашивание эпителиоидных клеток с помощью цитокератина и НМВ-45 (маркера черной меланомы человека) подтвердили не только эпителиальное дифференцирование клеток, но и их частичную меланодифференциацию (фото 7 b, c).
Фото 7: Гистопатологические препараты опухоли, окрашенные (а) гематоксилин-эозином, (b) цитокератином и (c) НМВ-45.



Повторный визит
Ребенка тщательно повторно обследовали через 1, 3 и 6 месяцев после операции, при этом не было обнаружено никаких отклонений в развитии или клинических признаков рецидива. Мягкие ткани хорошо зажили без сопутствующих осложнений. Хотя через 1 месяц после операции был отмечен некий дефицит тканей альвеолярного отростка, но уже на 3 месяц отмечалось заметное улучшение состояния его анатомии. На 6 месяц дефицит тканей альвеолярного гребня был оценен как минимальный, а клинически было отмечено прорезывание 52, 71 и 81 зубов. (фото 8, 9). Рентгенологические снимки подтвердили ремоделирование области хирургического вмешательства с восстановлением нормальной трабекулярной структуры кости (фото 10). Родители были проинформированы о том, что для ранней диагностики возможного рецидива необходимо проходить повторное клиническое обследование как минимум два раза в год.
Фото 8: Восстановление симметрического положения крыл носа на повторном визите через 6 месяцев.

Фото 9: Заживление и восстановление области альвеолярного гребня через 6 месяцев после операции; отмечено прорезывание молочных зубов

Фото 10: Рентгенограмма области хирургического вмешательства через 6 месяцев: ремоделирование костной ткани и оставшиеся зубы верхней челюсти.

Обсуждение
Дифференциальную диагностику прогрессирующего отека области преддверия верхней челюсти у детей до 1 года следует проводить между абсцессом, гемангиомой, артериовенозными пороками развития, врожденными эпулидами и нейробластомой. Не следует забывать и о возможных рабдомиосаркоме, гистиоцитозе Лангерганса, саркоме Юинга, метастатической ретинобластоме, опухоле Вильмса, фиброзной дисплазии, лимфоме, тератоме и меланоме. В данном клиническом случае отмечалось только прорезывание молочного зуба в центре инфильтрата. В подобной ситуации сложно дифференцировать новообразование от обычного абсцесса. Однако, анамнез, характер прогрессирования и результаты рентген-диагностики не соответствовали диагностическим критериям абсцесса, и, следовательно, была назначена процедура биопсии.
Из-за ургентности хирургического вмешательства, провести лабораторные тесты на определение уровня мочевой экскреции ванилилминдальной кислоты не удалось. Однако, любой результат теста не повлиял бы на необходимость проведения эксцизионной биопсии в связи с возникшими трудностями кормления ребенка и риском нарушения проходимости дыхательных путей.
Вероятно, что если бы ребенка направили на специализированную стоматологическую консультацию сразу же после первого обследования у врача, можно было бы определить точный диагноз гораздо раньше. Срочное хирургическое вмешательство помогло свести к минимуму объем резекции смежных тканей и предотвратить необходимость удаления развивающихся фолликулов постоянных резцов, как и избежать процедуры абляции носонебного нерва.
Несмотря на доброкачественную природу опухоли, результаты, полученные при микроскопическом исследовании края резекционных тканей, указывали на повышенный риск возникновения местного рецидива, а, следовательно, аргументировали расширенный подход к удалению образования.
Отдаленные результаты потери тканей альвеолярного гребня и зачатков нескольких зубов верхней челюсти альвеолы будут контролироваться периодически в процессе роста и развития ребенка. Тем не менее, окончательную стоматологическую реабилитацию пациента, возможно, придется отложить до полного завершения роста.
Выводы
Важная роль ранней диагностики и профилактического вмешательства в случаях MNTI аргументирована быстрым деструктивным и инвазивным характером роста данного новообразования. Для детей до 1 года характерно большое количество патологий, схожих по клиническим проявлениям, но диагноз MNTI может быть подтвержден особенностями характерной рентгенографической картины и результатами гистологического исследования. Но в любом случае по поводу каких-либо нехарактерных изменений в полости рта, отличающихся от нормы, следует своевременно обратится за консультацией к стоматологу для оценки текущего состояния и постановки окончательного диагноза.
Вполне вероятно, что из-за очень ранней потери зачатков постоянных зубов и высокой вероятности будущего рецидива опухоли, окончательная реабилитация данного пациента будет требовать долгосрочного и междисциплинарного подхода, включающего проведение дорогостоящих мероприятий в будущем.
Авторы: Jessica Tam, DMD; Wa Sham Cheung, DDS, FRCD(C); Christof Senger, MD, FRCPC, FCAP; Mark Reichman, DDS; Karen M. Campbell, DDS, MSc, FRCD(C)




























































































































































0 комментариев