Механические свойства титана, используемого в дентальной имплантации
В 1950-х годах хирург-ортопед Пер-Ингвар Бранемарк исследовал анатомические особенности кровотока в костной ткани при помощи оптического устройства, внедренного в бедренную кость кролика. Используемое оптическое устройство предварительно было помещено в титановую камеру, и при попытке его изъятия из костной ткани, ученый установил, что кость и титановая поверхность окуляра настолько соединились друг с другом, что стали практически неотделимы. Бранемарк дал данному явлению название, именовав его «остеоинтеграцией», которая по сути представляет собой слияние костной ткани с небиологическим материалом. До открытия остеоинтеграции в качестве материалов для изготовления имплантатов применяли тантал, хром-кобальт и нержавеющую сталь. Однако установить факта остеоинтеграции между вышеперечисленными материалами и костной тканью в процессе клинических наблюдений не удалось.

Исследователи разрабатывают антибактериальный умный зубной имплантат, который использует фототерапию
Разрабатываемый интеллектуальный зубной имплантат может принести пользу пациентам за счет использования наночастиц, устойчивых к биопленке, и света, питаемого биомеханическими силами, для укрепления здоровья окружающей десневой ткани.
Тотальная реабилитация на зубах и имплантатах
По факту имеем 2 класс, выраженный вестибулярный наклон верхних зубов, дефицит кости в боковых отделах.
Хирургические перчатки можно использовать для удаления сломанных зубных винтов
Хирургические перчатки могут пригодиться не только для борьбы с инфекциями. Стерилизованные перчатки можно использовать для удаления поврежденных зубных винтов у пациентов.
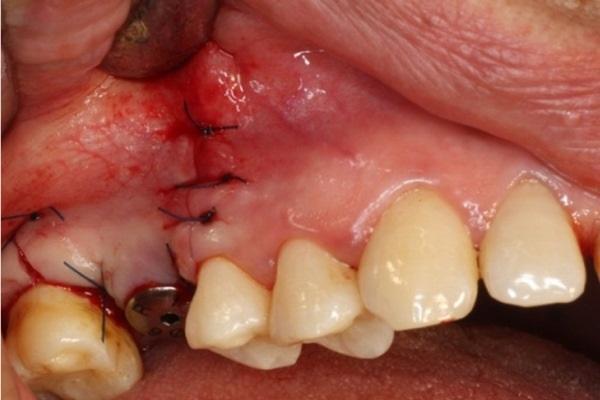
Синус-лифтинг с одновременной установкой конических имплантатов bone level с внутренним соединением при остаточной высоте кости менее 4 мм
Синус-лифтинг в сочетании с имплантацией представляет собой прогнозируемую методику лечения при пневматизации верхнечелюстной пазухи и выраженной резорбции кости в боковых отделах верхней челюсти. Одноэтапный синус-лифтинг с имплантацией показан при остаточной высоте кости не менее 4–5 мм для обеспечения адекватной первичной стабильности имплантата.
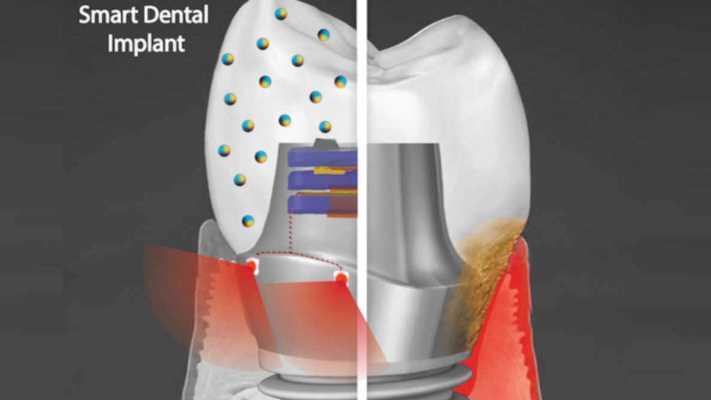
Умные зубные имплантаты
Исследователи разрабатывают умный зубной имплантат, который противостоит росту бактерий и вырабатывает собственное электричество посредством жевания и чистки зубов, а свет, в свою очередь, питает ткань с целью омоложения. Это нововведение может продлить срок службы имплантата.
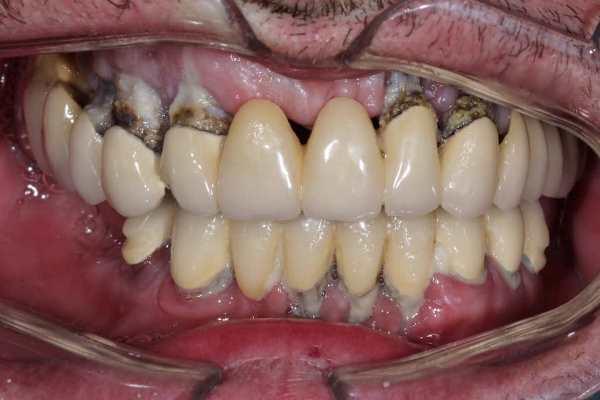
Первый этап тотальной реабилитации с опорой на имплантаты (верхняя челюсть)
Исходная ситуация.
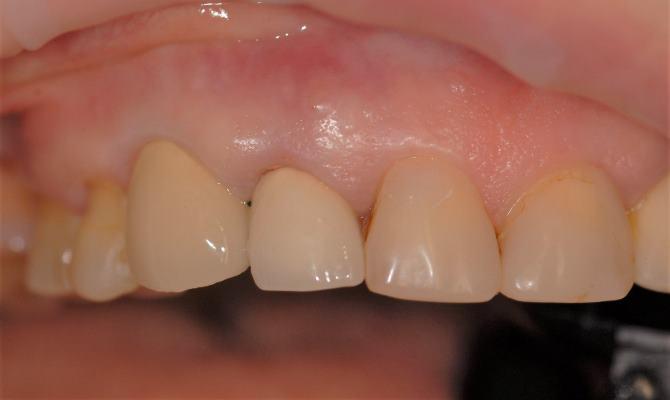
Экстракция, имплантация и временное протезирование в переднем отделе верхней челюсти
Показания к экстракции - периапикальные изменения и перфорация к\к с активным свищем вестибулярно.
Комбинированный подход в лечении атрофированной верхней челюсти
Пациенты с полной адентией верхней челюсти часто характеризуются наличием тяжелой формы горизонтальной атрофии костной ткани, что ограничивает условия для установки дентальных имплантатов. С целью коррекции параметров костного гребня может проводиться ряд процедур обширной реконструкции твердых тканей.







Статьи от брендов