Несмотря на то, что стоматология прогрессивно изменилась за последние 50 лет и современные ее возможности значительно расширились, но проблема профилактики адентии продолжает оставаться одной из наиболее острых.

Пациенты должны понимать важность сохранения их собственных зубов на протяжении всей жизни. Было установлено, что обеспечение возможности адекватного питания является определяющим фактором здоровья, играющим все большую роль в процессе старения организма.
Адентия является основным фактором, нарушающим процедуру физиологического приема пищи. В домах престарелых около 80% людей являются беззубыми, и такой высокий показатель точно не является случайным. В большинстве подобных заведений степень адентии определяет уровень необходимого ухода для каждого конкретного пациента, ведь наличие адентии не только сказывается на качестве жизни, но может негативно влиять и на ее продолжительность. Дентальная имплантация становится все более популярным подходом к лечению пациентов с признаками адентии, а врачи рассматривают ее как возможность реабилитации пациентов даже в самых сложных клинических ситуациях.
Протокол имплантации SAFE
Протокол имплантации SAFE предусматривает простоту (simple), доступность (affordable), быстроту (fast) и эстетичность (esthetic) результатов проведенной манипуляции. Автором данной статьи предложено интеграционное использование методов конусно-лучевой компьютерной томографии (КЛКТ) и технологий CAD/CAM для организации оптимального рабочего процесса и достижения наиболее эффективных результатов. Использование данного подхода позволяет провести реабилитацию пациента всего за 3 посещения, что в общей сложности не превышает 2 часов клинического времени. Поскольку целью лечения является достижение наиболее функциональных и эстетических изменений, то процедура восстановления начинается с изготовления керамических коронок с винтовой фиксацией. Протокол имплантации SAFE является не только наиболее целесообразным с точки зрения сохранения времени, он также помогает добиться эстетичного вида ортопедической реставрации.
Отбор пациентов
При имплементации протокола SAFE важным аспектом является именно отбор пациентов для проведения будущих манипуляций. Отбор как можно более простых клинических случаев чрезвычайно важен для практики начинающих врачей-имплантологов. Идеального пациента можно описать как соматически полностью здорового, некурящего, без признаков системных заболеваний и симптомов поражения пародонта. Область адентии должна выглядеть полностью здоровой, без признаков воспаления, с адекватным объемом кератинизированной десны и оптимальными параметрами альвеолярного гребня. Если пациент не соответствует вышеупомянутым критериям – это не значит, что проведение SAFE-протокола имплантации у него невозможно: в случаях недостаточного количества кератинизированных мягких тканей или при дефиците объема костной ткани можно провести процедуры соответствующей аугментации и, таким образом, самостоятельно сформировать подходящие условия для будущей имплантации.
Оценка объема костной ткани
КЛКТ является наиболее точным диагностическим инструментом для оценки объема костной ткани. Многие КЛКТ-сканеры предоставляются уже с запатентованным цифровым программным обеспечением для планирования процедуры имплантации. Существуют также открытые для использования программы, которые могут работать с любым файлом КЛКТ-данных. Планирование имплантации с помощью КЛКТ и соответствующего программного обеспечения является основой протокола имплантации SAFE. Нельзя, однако, сказать, что врачи без прямого доступа к КЛКТ-сканеру или к системе CAD/CAM фрезерования не могут адаптировать данный протокол к имеющимся у них возможностям, однако использование данных технологий значительно упрощает рабочий процесс, позволяя завершить реабилитацию пациента за три посещения.
Клиническое обследование
Первый клинический осмотр пациента имеет диагностический характер. В ходе первого посещения оценивается общемедицинский и стоматологический анамнезы пациента, а также результаты КЛКТ диагностики. Параллельно проводится анализ гипсовых моделей с целью верификации окклюзионных нарушений. Не менее важно провести тщательное парадонтологическое обследование. При наличии пародонтальных поражений или окклюзионных нарушений пациенту сначала проводится лечение существующих патологий и уже после этого рассматривается план проведения будущей имплантации.
В ходе клинического осмотра оцениваются параметры резидуального гребня в области адентии: объем костной ткани в вестибуло-язычном и мезио-дистальном направлениях. Наименьший диаметр стандартных имплантатов составляет 3,0 мм, а их восстановительной платформы – 3,5 мм. При этом минимальное расстояние к соседним зубам должно быть не менее 1,5 мм, а мезиально-дистальное пространство должно составлять, по крайней мере, 6,5 мм (3,5 мм + 1,5 мм + 1,5 мм). С учетом необходимости наличия 1 мм кости вестибулярнее и лингвальнее инфраконструкции, плюс как минимум 1,5 мм толщины десны с каждой стороны, для установки имплантата необходима минимальная ширина гребня около 8 мм (3 мм + 1 мм + 1 мм + 1,5 мм + 1,5 мм). Обязательно нужно провести пальпацию области костной ткани с целью верификации возможных поднутрений, которые встречаются часто апикальнее слизисто-десневой линии. Данные участки нужно детально изучить на КЛКТ-реформатах, поскольку они значительно влияют на позицию имплантата и уровень его ангуляции относительно смежных анатомических структур.
Существуют некие разногласия относительно необходимого объема кератинизированных десен, обеспечивающих эстетику конструкций с опорой на имплантаты, но обязательным является наличие как минимум 2 мм прикрепленных мягких тканей. Для SAFE протокола желательно наличие как минимум 3 мм кератинизированных десен, исходя из того, что именно такое количество мягких тканей может обеспечить прогнозируемый эстетический результат. Простым методом оценки ширины десен является позиционирование пародонтального зонда напротив цементно-эмалевых границ соседних зубов. В средней точке между соседними зубами язычная граница имплантата должна заканчиваться 2 мм лигвальнее от границы зонда. Поэтому если кератинизированная ткань распространяется на 1 мм лигвальнее границы зонда, ее будет достаточно для обеспечения относительно эстетических результатов имплантации. Если костные или мягкие ткани не соответствуют минимальным требованиям для проведения имплантации, обязательной для проведения является процедура мягкотканной или твердотканной аугментации, с помощью которых можно добиться адекватных параметров десны и альвеолярного гребня. При достижении необходимых для имплантации условий следующим этапом является получение цифровых оттисков обоих челюстей.
Планирование лечения
После клинического обследования начинается этап планирования операции, выбора временных и окончательных протетических конструкций. Внимание к деталям на данном этапе лечения обеспечивает экономию времени в ходе последующих клинических приемов. Первый шаг заключается в проектировании будущей ортопедической конструкции. Если данный этап осуществляется с помощью программного обеспечения CAD/CAM (фото 1), то файл проекта нужно обязательно сохранить в формате, совместимом с программным обеспечением, используемым для планирования самой процедуры имплантации.
Фото 1. Формирование реставраций с помощью программного обеспечения.
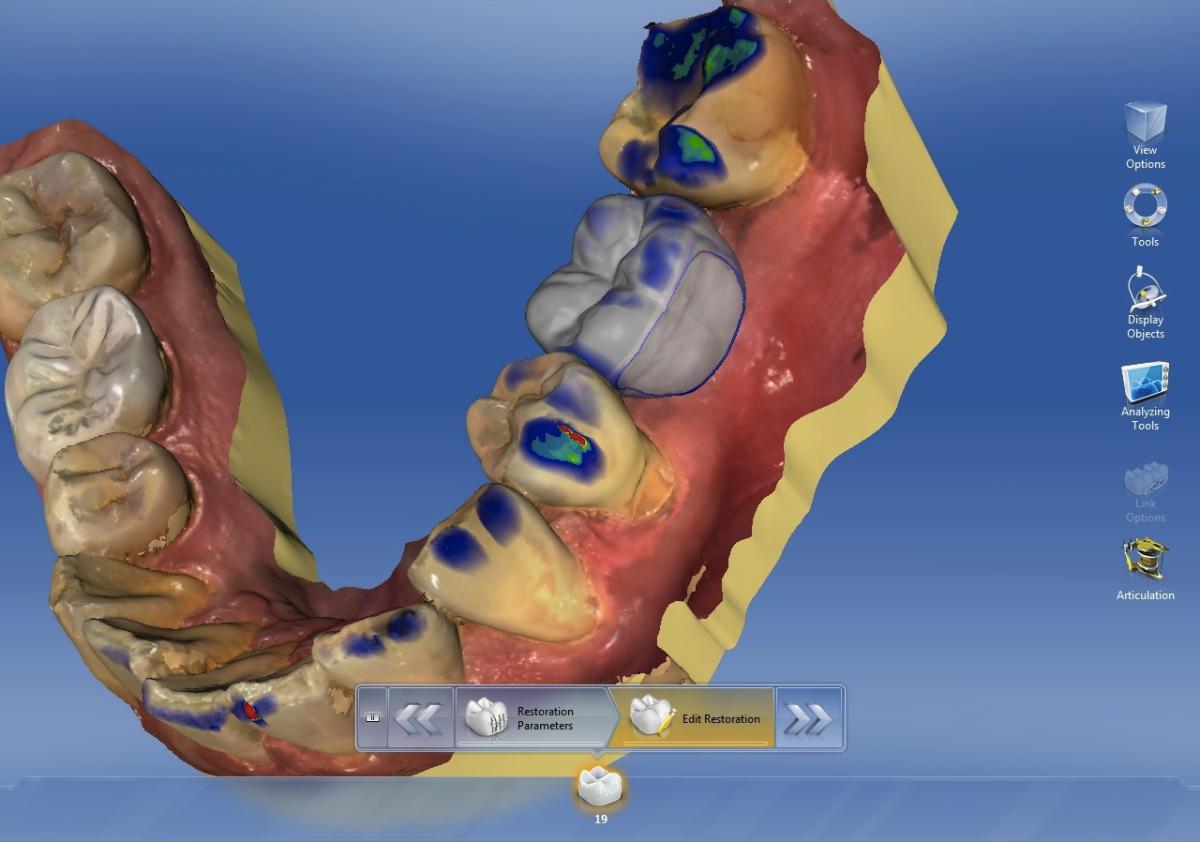
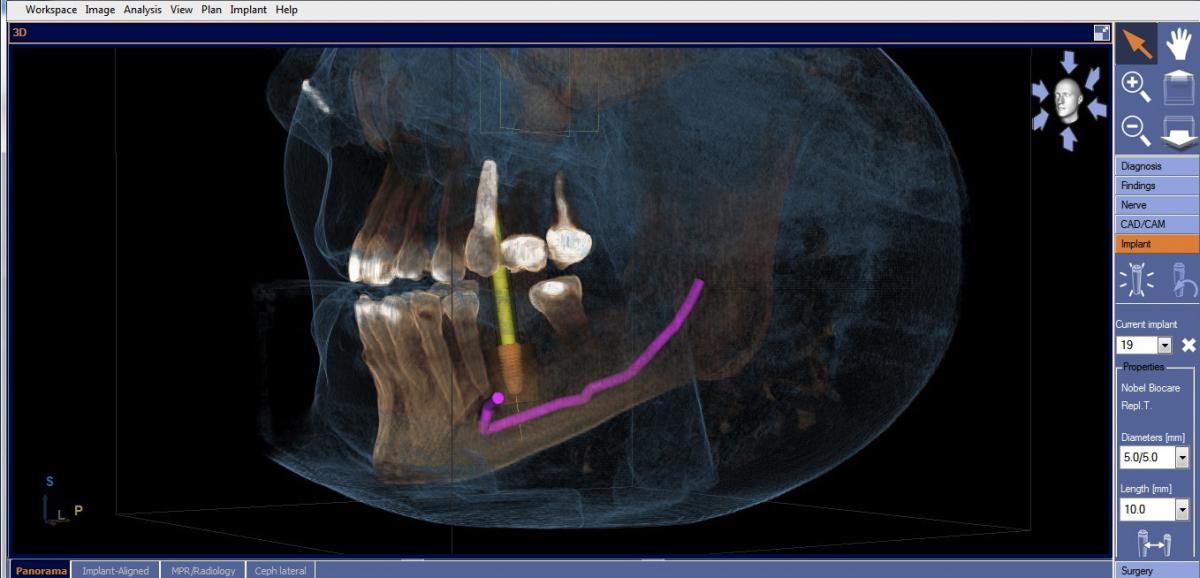
При использовании восковой репродукции, ее следует отсканировать с помощью лабораторного или врачебного CAD/CAM сканера и снова сохранить в совместимом формате файла. После того как Вы определились с проектом ортопедической конструкции, нужно переходить к оценке реформата КЛКТ сканирования в программном обеспечении, адаптированном к планированию процедуры имплантации. Один из наиболее важных моментов данного этапа – провести трассировку нижнего альвеолярного нерва, чтобы предупредить возможность его ятрогенного повреждения (фото 2).
Фото 2. КЛКТ-снимок с трассировкой нижнего альвеолярного нерва.
После этого производят импорт файла протетической составляющей в программное обеспечение по планированию имплантологического этапа лечения. Сопоставление изображений проводят с использованием реперных ориентиров таким образом, чтобы данные графические наборы данных максимально совпадали. В качестве подобных ориентиров нежелательно использовать штучные коронки или большие реставрации, поскольку последние провоцируют возникновение артефактов на КЛКТ реформате, что в дальнейшем приведет к неточностям при сопоставлении изображений. После импорта изображений точность соответствия определяется пользователем, который может принять предложенный вариант интегрирования данных или сбросить его, и начать процедуру заново. С использованием данного подхода оптимальная позиция имплантата определяется не только анатомическими условиями беззубой области, но и особенностями протетической составляющей. Параллельно определяется размер реставрации и имплантата (длина, диаметр, ангуляция, уровень установки). После того как программа самостоятельно спозиционирует имплантат, пользователь вручную может откорректировать позицию, изменить параметры длины, ширины, а также уровня установки инфраоссальной конструкции.
Диаметр и длина имплантата
Важной частью процесса планирования лечения является выбор оптимальных параметров диаметра и длины имплантатов для каждой специфичной области адентии. В области нижних резцов и боковых резцов верхней челюсти могут быть использованы имплантаты диаметром 3,0 - 3,5 мм, для центральных верхних резцов, клыков и премоляров обеих челюстей – диметром 4,3-4,5-мм. Для замещения моляров, как правило, используют имплантаты с большим диаметром – 5,0-6,0 мм.
Кроме того, на выбор оптимального диаметра также влияет тип присутствующей костной ткани, который зависит от ее плотности и взаимоотношения кортикальной и трабекулярной составляющих. Классификация согласно данным параметрам предусматривает 4 возможных типа качества костной ткани резидуального гребня. Кортикальная часть кости отвечает за первичную механическую стабильность имплантата, в то время как губчатая обеспечивает кровоснабжение, необходимое для успешной остеоинтеграции. Диаметр имплантата должен обеспечивать его бикортикальную стабильность посредством контакта как с вестибулярной, так и с язычной кортикальными пластинками, при этом должно сохраняться расстояние до соседних зубов, как минимум, в 1,5 мм. Программное обеспечение самостоятельно формирует 1,5-милимметровую «зону безопасности» вокруг имплантата, таким образом, помогая врачу-стоматологу определиться с нужным диаметром и оптимальной пространственной позицией инфраструктуры. Доказательно достаточная длина имплантата составляет приблизительно 13 мм. На нижней челюсти при этом следует помнить о правиле 2 мм – необходимом минимальном расстоянии от вершины винта до области нижнего альвеолярного нерва, что минимизирует риск возникновения парестезии. На верхней челюсти для обеспечения адекватных параметров первичной стабильности в качестве опорных зон могут быть использованы дно гайморовой пазухи и дно носовой полости. Имплантат не должен проникать в данные анатомические структуры глубже, чем на 2 мм, если, конечно, речь не идет об установке имплантата в задней области нижней челюсти с запланированным проведением процедуры синус-лифтинга. Не менее важным фактором является также ангуляция инфраконструкции, которая в большей мере определяет ее пространственную позицию в кости и будущее соотношение с протетической составляющей.
Ангуляция и глубина установки имплантата
Ангуляция имплантата должна учитывать направление окклюзионных сил, которые в идеальном положении инфраструктуры должны быть направлены вдоль ее длинной оси. Таким образом, центр имплантата и отверстие для винтовой фиксации протетической конструкции должны совпадать с позицией центральной фиссуры в области жевательных зубов и быть направлены строго по оси к бугру зуба-антагониста противостоящей челюсти.
SAFE протокол предусматривает использование ортопедических конструкций с винтовой фиксацией. Важно оценить позицию имплантата относительно лицевой вогнутости на верхней челюсти: если избежать пенетрации вестибулярной кортикальной пластины невозможно, необходимо провести аугментацию гребня с целью увеличения объема костной ткани. На уровень глубины установки имплантата в большей мере влияют два фактора: расстояние к проксимальным контактам, и наличие, как минимум, 1 мм костной ткани вокруг титановой инфраконструкции. Платформа имплантата должна находиться на расстоянии менее чем 5 мм от области проксимального контакта, в таком случае можно говорить о прогнозированном эстетическом формировании десневого сосочка. Учитывая параметры будущего протеза, расстояние до окклюзионной поверхности должно составлять примерно 7 мм (5 мм абатмента + 2 мм керамики).
Если даже при установке платформы непосредственно на поверхность костного гребня данных параметров достичь не удается, нужно провести редукцию кости и поместить имплантат на нужную глубину. Однако, в случаях, когда расстояние от платформы до окклюзионной поверхности будущей ортопедической конструкции достигает 7 мм, а вокруг имплантата отсутствует ободок костной ткани с минимальной толщиной в 1 мм, нужно принимать решение относительно дальнейшего алгоритма лечения. Дефицит костной ткани, как правило, наблюдается с лицевой стороны. В таких случаях практикующий врач должен либо поместить имплантат более глубоко, чтобы достичь адекватной толщины костной ткани вокруг винта, либо провести аугментацию еще перед этапом непосредственной имплантации.
Существующие методы направленной костной регенерации обеспечивают прирост костной ткани до 5,5 мм в горизонтальном направлении, и до 10 - 12 мм в вертикальном. После завершения проектирования позиции платформы врач может окончательно определится с рабочей длиной имплантата, и, таким образом, закончить цифровой этап планирования манипуляции (фото 3).
Фото 3. Планирование имплантологического вмешательства: установка имплантата, абатмента и контурирование нижнего альвеолярного нерва.
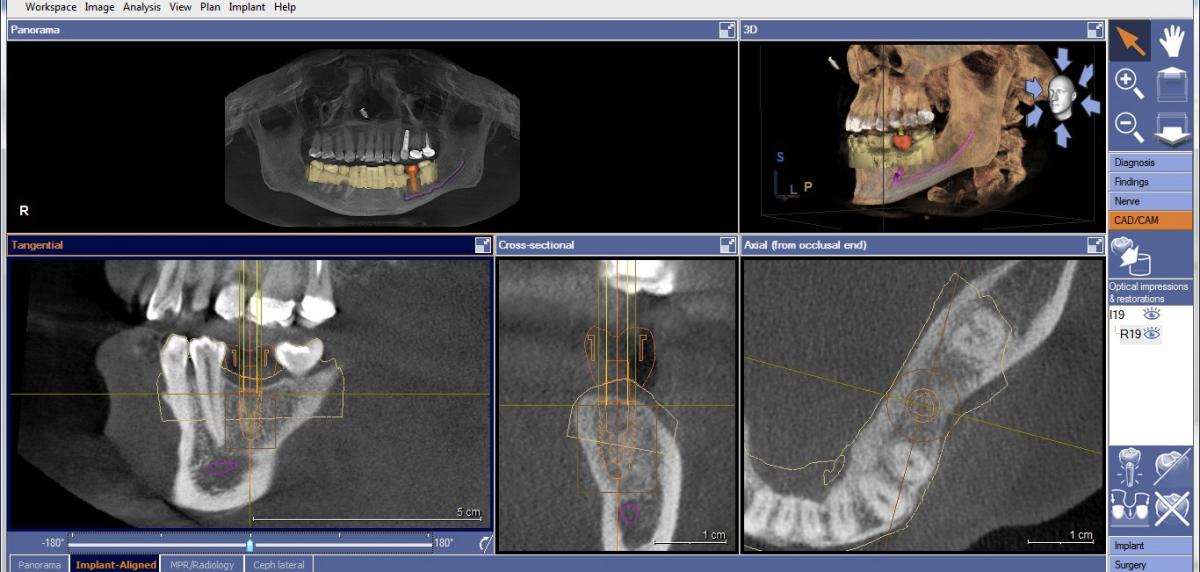
После этого файл проведенного планирования в электронном виде отправляется в лабораторию для производства хирургического шаблона. В зависимости от производительности лаборатории, шаблоны могут быть изготовлены в период от 2 до 10 дней. После получения шаблонов пациенту можно назначать дату второго посещения для проведения хирургического вмешательства.
Временные конструкции
В случаях, когда после имплантации предусматривается непосредственная нагрузка конструкций, целесообразно использовать провизорные протезы. Это достигается путем модификации аналога имплантата в гипсовой модели с помощью хирургического шаблона. Аналог устанавливается в имплантовод и помещается в хирургический шаблон. Шаблон позиционируют на модели, предварительно удалив необходимый объем гипса, чтобы адаптировать аналог. После этого область аналога заливают гипсом, чтобы последний мог занять жесткую позицию (фото 4). Для того, чтобы быть уверенным в том, что имплантат займет такую же позицию в полости рта, изготавливают направляющий имплантологический шаблон из поливинилсилоксана (оттискного материала) (фото 5). После этого устанавливают временный абатмент и проектируют CAD/CAM коронку с винтовой фиксацией. Коронку присоединяют к абатменту, и, таким образом, завершают процесс провизионализации (временного протезирования провизорными конструкциями). Как вариант, в качестве коронки может быть использована акриловая заготовка с отверстием для фиксации на временном абатменте.
Фото 4. Установка аналога имплантата согласно направлению хирургического шаблона.

Фото 5. Направляющий имплантологический ключ по макету шаблона из поливинилсилоксана для адекватной установки имплантата в полости рта.

Хирургический этап лечения
Хирургический этап лечения является наиболее быстрым благодаря использованию хирургического шаблона. В ходе процедуры пользуются стандартным хирургическим протоколом: после проведения анестезии проводят подготовку костного ложа и последующую установку имплантата.
Протокол SAFE предусматривает выполнение безлоскутной операции, поскольку возможный дефицит мягких тканей и его коррекция учитываются еще на этапе хирургической подготовки к имплантации. Процедура имплантации, как правило, занимает до 15 минут. После того, как имплантат был установлен, его позиция проверяется с помощью рентгенографии, а область установки сканируется с помощью врачебного CAD/CAM сканера для изготовления окончательной протетической конструкции.
Для сканирования имплантата в него устанавливается соответствующий штифт сканирования, на который фиксируется корпус сканирования. Штифты и корпуса сканирования являются специфическими элементами для разных врачебных CAD/CAM систем, которые используются в клинической практике. Некоторые производители имплантатов, а также крупные коммерческие лаборатории предлагают универсальные версии данных элементов для унификации процесса производства. Форма верхней части сканирующего корпуса обеспечивает информацию о глубине, угловом наклоне и времени установки платформы имплантата. После сканирования области имплантации проводят сканирование обеих челюстей, а также их состояния в прикусе.
После проведения данных манипуляций пациенту устанавливают формирователи десен или провизорные конструкции, предоставляют ряд послеоперационных рекомендаций и отпускают домой.
Проектирование окончательной конструкции
Пока изготавливается окончательная ортопедическая конструкция, имплантат проходит через стадию остеоинтеграции. Для протокола реабилитации SAFE предусмотрено использование керамических коронок с винтовой фиксацией, поскольку они позволяют добиться адекватного контура мягких тканей и сами являются наилучшей эстетической альтернативой для восстановления утерянных зубов. Кроме того, использование подобных конструкций исключает возможность попадания цемента в поддесневую область, что в будущем может спровоцировать симптомы периимплантита.
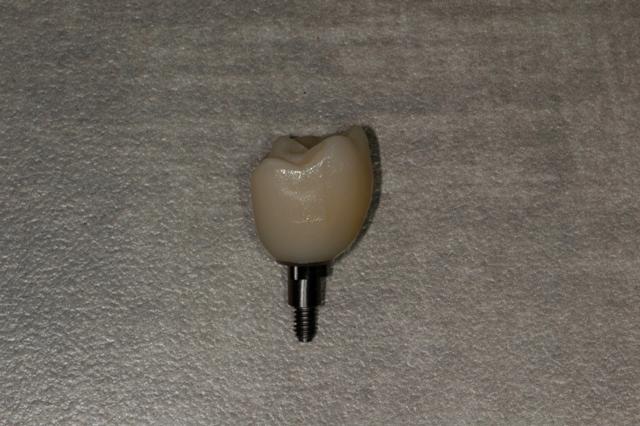
Ivoclar Vivadent изготавливает IPS e.max абатменты уже с предварительно сформированным отверстием для винта, которое точно соответствует параметрам Sirona TiBase. Sirona также изготавливает абатменты inCoris Meso из диоксида циркония с аналогичным отверстием для доступа. Существуют и другие компании, которые изготавливают TiBase абатменты, но они, как правило, не соответствуют таковым, изготовленным компаниями Ivoclar или Sirona. По мнению автора, использование данных проверенных абатментов значительно оптимизирует процесс изготовления коронок с винтовой фиксацией и опорой на имплантатах. После фрезерования конструкция обрабатывается в печи для фарфора и соединяется с TiBase посредством соответствующего цемента (фото 6). Если врачу не доступна технология CAD/CAM, он может снять оттиск с помощью ПВС материала и отослать его в лабораторию, где техники изготовят окончательные протетические супраконструкции.
Фото 6. Коронка с винтовой фиксацией.
Установка окончательных конструкций
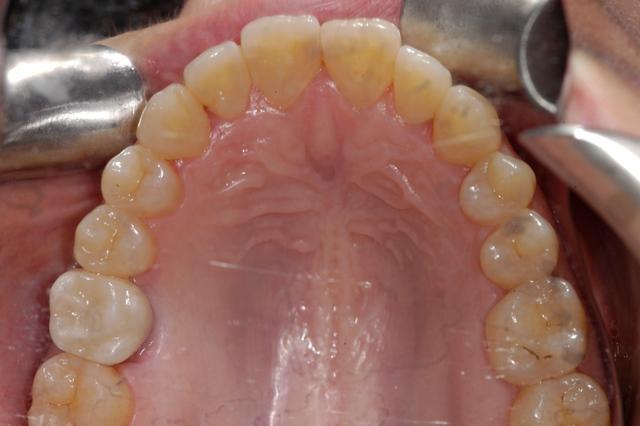
Во время последнего, третьего, посещения пациента проводится постановка окончательных ортопедических конструкций. После подтверждения остеоинтеграции имплантата врач удаляет формирователи десен или провизорные конструкции и примеряет окончательный протез. После проверки проксимальных контактов и рентгенологического анализа точности припасовки, проводят проверку окклюзионных соотношений. Фиксирующий винт затягивают соответственно рекомендациям завода-производителя, после чего отверстие доступа заполняют тефлоновой лентой, чтобы предупредить попадание текучего композита в область винта. При адекватном восстановлении отверстие становится практически незаметным (фото 7). Данный этап является окончательным в процессе реабилитации пациента с адентией посредством имплантации по протоколу SAFE.
Фото 7. Вид коронки, зафиксированной на имплантате с замаскированным отверстием доступа.
Выводы
Протокол имплантации SAFE обеспечивает оптимальный процесс лечения пациентов с частичной или полной потерей зубов, позволяющий добиться функциональных и эстетических результатов при замещении адентии с помощью имплантатов и коронок с винтовой фиксацией. Кроме того, короткий период клинической роботы выгоден не только для врача, но также является более комфортным и для самого пациента. Использование КЛКТ и CAD/CAM технологий прогрессивно влияет на качество лечения, при этом снижая стоимость лечения посредством экономии клинического времени практикующего врача-стоматолога.
Автор: Gregory Scott Sauer, DDS
Производители:
Несмотря на то, что стоматология прогрессивно изменилась за последние 50 лет и современные ее возможности значительно расширились, но проблема профилактики адентии продолжает оставаться одной из наиболее острых.

Пациенты должны понимать важность сохранения их собственных зубов на протяжении всей жизни. Было установлено, что обеспечение возможности адекватного питания является определяющим фактором здоровья, играющим все большую роль в процессе старения организма.
Адентия является основным фактором, нарушающим процедуру физиологического приема пищи. В домах престарелых около 80% людей являются беззубыми, и такой высокий показатель точно не является случайным. В большинстве подобных заведений степень адентии определяет уровень необходимого ухода для каждого конкретного пациента, ведь наличие адентии не только сказывается на качестве жизни, но может негативно влиять и на ее продолжительность. Дентальная имплантация становится все более популярным подходом к лечению пациентов с признаками адентии, а врачи рассматривают ее как возможность реабилитации пациентов даже в самых сложных клинических ситуациях.
Протокол имплантации SAFE
Протокол имплантации SAFE предусматривает простоту (simple), доступность (affordable), быстроту (fast) и эстетичность (esthetic) результатов проведенной манипуляции. Автором данной статьи предложено интеграционное использование методов конусно-лучевой компьютерной томографии (КЛКТ) и технологий CAD/CAM для организации оптимального рабочего процесса и достижения наиболее эффективных результатов. Использование данного подхода позволяет провести реабилитацию пациента всего за 3 посещения, что в общей сложности не превышает 2 часов клинического времени. Поскольку целью лечения является достижение наиболее функциональных и эстетических изменений, то процедура восстановления начинается с изготовления керамических коронок с винтовой фиксацией. Протокол имплантации SAFE является не только наиболее целесообразным с точки зрения сохранения времени, он также помогает добиться эстетичного вида ортопедической реставрации.
Отбор пациентов
При имплементации протокола SAFE важным аспектом является именно отбор пациентов для проведения будущих манипуляций. Отбор как можно более простых клинических случаев чрезвычайно важен для практики начинающих врачей-имплантологов. Идеального пациента можно описать как соматически полностью здорового, некурящего, без признаков системных заболеваний и симптомов поражения пародонта. Область адентии должна выглядеть полностью здоровой, без признаков воспаления, с адекватным объемом кератинизированной десны и оптимальными параметрами альвеолярного гребня. Если пациент не соответствует вышеупомянутым критериям – это не значит, что проведение SAFE-протокола имплантации у него невозможно: в случаях недостаточного количества кератинизированных мягких тканей или при дефиците объема костной ткани можно провести процедуры соответствующей аугментации и, таким образом, самостоятельно сформировать подходящие условия для будущей имплантации.
Оценка объема костной ткани
КЛКТ является наиболее точным диагностическим инструментом для оценки объема костной ткани. Многие КЛКТ-сканеры предоставляются уже с запатентованным цифровым программным обеспечением для планирования процедуры имплантации. Существуют также открытые для использования программы, которые могут работать с любым файлом КЛКТ-данных. Планирование имплантации с помощью КЛКТ и соответствующего программного обеспечения является основой протокола имплантации SAFE. Нельзя, однако, сказать, что врачи без прямого доступа к КЛКТ-сканеру или к системе CAD/CAM фрезерования не могут адаптировать данный протокол к имеющимся у них возможностям, однако использование данных технологий значительно упрощает рабочий процесс, позволяя завершить реабилитацию пациента за три посещения.
Клиническое обследование
Первый клинический осмотр пациента имеет диагностический характер. В ходе первого посещения оценивается общемедицинский и стоматологический анамнезы пациента, а также результаты КЛКТ диагностики. Параллельно проводится анализ гипсовых моделей с целью верификации окклюзионных нарушений. Не менее важно провести тщательное парадонтологическое обследование. При наличии пародонтальных поражений или окклюзионных нарушений пациенту сначала проводится лечение существующих патологий и уже после этого рассматривается план проведения будущей имплантации.
В ходе клинического осмотра оцениваются параметры резидуального гребня в области адентии: объем костной ткани в вестибуло-язычном и мезио-дистальном направлениях. Наименьший диаметр стандартных имплантатов составляет 3,0 мм, а их восстановительной платформы – 3,5 мм. При этом минимальное расстояние к соседним зубам должно быть не менее 1,5 мм, а мезиально-дистальное пространство должно составлять, по крайней мере, 6,5 мм (3,5 мм + 1,5 мм + 1,5 мм). С учетом необходимости наличия 1 мм кости вестибулярнее и лингвальнее инфраконструкции, плюс как минимум 1,5 мм толщины десны с каждой стороны, для установки имплантата необходима минимальная ширина гребня около 8 мм (3 мм + 1 мм + 1 мм + 1,5 мм + 1,5 мм). Обязательно нужно провести пальпацию области костной ткани с целью верификации возможных поднутрений, которые встречаются часто апикальнее слизисто-десневой линии. Данные участки нужно детально изучить на КЛКТ-реформатах, поскольку они значительно влияют на позицию имплантата и уровень его ангуляции относительно смежных анатомических структур.
Существуют некие разногласия относительно необходимого объема кератинизированных десен, обеспечивающих эстетику конструкций с опорой на имплантаты, но обязательным является наличие как минимум 2 мм прикрепленных мягких тканей. Для SAFE протокола желательно наличие как минимум 3 мм кератинизированных десен, исходя из того, что именно такое количество мягких тканей может обеспечить прогнозируемый эстетический результат. Простым методом оценки ширины десен является позиционирование пародонтального зонда напротив цементно-эмалевых границ соседних зубов. В средней точке между соседними зубами язычная граница имплантата должна заканчиваться 2 мм лигвальнее от границы зонда. Поэтому если кератинизированная ткань распространяется на 1 мм лигвальнее границы зонда, ее будет достаточно для обеспечения относительно эстетических результатов имплантации. Если костные или мягкие ткани не соответствуют минимальным требованиям для проведения имплантации, обязательной для проведения является процедура мягкотканной или твердотканной аугментации, с помощью которых можно добиться адекватных параметров десны и альвеолярного гребня. При достижении необходимых для имплантации условий следующим этапом является получение цифровых оттисков обоих челюстей.
Планирование лечения
После клинического обследования начинается этап планирования операции, выбора временных и окончательных протетических конструкций. Внимание к деталям на данном этапе лечения обеспечивает экономию времени в ходе последующих клинических приемов. Первый шаг заключается в проектировании будущей ортопедической конструкции. Если данный этап осуществляется с помощью программного обеспечения CAD/CAM (фото 1), то файл проекта нужно обязательно сохранить в формате, совместимом с программным обеспечением, используемым для планирования самой процедуры имплантации.
Фото 1. Формирование реставраций с помощью программного обеспечения.

При использовании восковой репродукции, ее следует отсканировать с помощью лабораторного или врачебного CAD/CAM сканера и снова сохранить в совместимом формате файла. После того как Вы определились с проектом ортопедической конструкции, нужно переходить к оценке реформата КЛКТ сканирования в программном обеспечении, адаптированном к планированию процедуры имплантации. Один из наиболее важных моментов данного этапа – провести трассировку нижнего альвеолярного нерва, чтобы предупредить возможность его ятрогенного повреждения (фото 2).
Фото 2. КЛКТ-снимок с трассировкой нижнего альвеолярного нерва.

После этого производят импорт файла протетической составляющей в программное обеспечение по планированию имплантологического этапа лечения. Сопоставление изображений проводят с использованием реперных ориентиров таким образом, чтобы данные графические наборы данных максимально совпадали. В качестве подобных ориентиров нежелательно использовать штучные коронки или большие реставрации, поскольку последние провоцируют возникновение артефактов на КЛКТ реформате, что в дальнейшем приведет к неточностям при сопоставлении изображений. После импорта изображений точность соответствия определяется пользователем, который может принять предложенный вариант интегрирования данных или сбросить его, и начать процедуру заново. С использованием данного подхода оптимальная позиция имплантата определяется не только анатомическими условиями беззубой области, но и особенностями протетической составляющей. Параллельно определяется размер реставрации и имплантата (длина, диаметр, ангуляция, уровень установки). После того как программа самостоятельно спозиционирует имплантат, пользователь вручную может откорректировать позицию, изменить параметры длины, ширины, а также уровня установки инфраоссальной конструкции.
Диаметр и длина имплантата
Важной частью процесса планирования лечения является выбор оптимальных параметров диаметра и длины имплантатов для каждой специфичной области адентии. В области нижних резцов и боковых резцов верхней челюсти могут быть использованы имплантаты диаметром 3,0 - 3,5 мм, для центральных верхних резцов, клыков и премоляров обеих челюстей – диметром 4,3-4,5-мм. Для замещения моляров, как правило, используют имплантаты с большим диаметром – 5,0-6,0 мм.
Кроме того, на выбор оптимального диаметра также влияет тип присутствующей костной ткани, который зависит от ее плотности и взаимоотношения кортикальной и трабекулярной составляющих. Классификация согласно данным параметрам предусматривает 4 возможных типа качества костной ткани резидуального гребня. Кортикальная часть кости отвечает за первичную механическую стабильность имплантата, в то время как губчатая обеспечивает кровоснабжение, необходимое для успешной остеоинтеграции. Диаметр имплантата должен обеспечивать его бикортикальную стабильность посредством контакта как с вестибулярной, так и с язычной кортикальными пластинками, при этом должно сохраняться расстояние до соседних зубов, как минимум, в 1,5 мм. Программное обеспечение самостоятельно формирует 1,5-милимметровую «зону безопасности» вокруг имплантата, таким образом, помогая врачу-стоматологу определиться с нужным диаметром и оптимальной пространственной позицией инфраструктуры. Доказательно достаточная длина имплантата составляет приблизительно 13 мм. На нижней челюсти при этом следует помнить о правиле 2 мм – необходимом минимальном расстоянии от вершины винта до области нижнего альвеолярного нерва, что минимизирует риск возникновения парестезии. На верхней челюсти для обеспечения адекватных параметров первичной стабильности в качестве опорных зон могут быть использованы дно гайморовой пазухи и дно носовой полости. Имплантат не должен проникать в данные анатомические структуры глубже, чем на 2 мм, если, конечно, речь не идет об установке имплантата в задней области нижней челюсти с запланированным проведением процедуры синус-лифтинга. Не менее важным фактором является также ангуляция инфраконструкции, которая в большей мере определяет ее пространственную позицию в кости и будущее соотношение с протетической составляющей.
Ангуляция и глубина установки имплантата
Ангуляция имплантата должна учитывать направление окклюзионных сил, которые в идеальном положении инфраструктуры должны быть направлены вдоль ее длинной оси. Таким образом, центр имплантата и отверстие для винтовой фиксации протетической конструкции должны совпадать с позицией центральной фиссуры в области жевательных зубов и быть направлены строго по оси к бугру зуба-антагониста противостоящей челюсти.
SAFE протокол предусматривает использование ортопедических конструкций с винтовой фиксацией. Важно оценить позицию имплантата относительно лицевой вогнутости на верхней челюсти: если избежать пенетрации вестибулярной кортикальной пластины невозможно, необходимо провести аугментацию гребня с целью увеличения объема костной ткани. На уровень глубины установки имплантата в большей мере влияют два фактора: расстояние к проксимальным контактам, и наличие, как минимум, 1 мм костной ткани вокруг титановой инфраконструкции. Платформа имплантата должна находиться на расстоянии менее чем 5 мм от области проксимального контакта, в таком случае можно говорить о прогнозированном эстетическом формировании десневого сосочка. Учитывая параметры будущего протеза, расстояние до окклюзионной поверхности должно составлять примерно 7 мм (5 мм абатмента + 2 мм керамики).
Если даже при установке платформы непосредственно на поверхность костного гребня данных параметров достичь не удается, нужно провести редукцию кости и поместить имплантат на нужную глубину. Однако, в случаях, когда расстояние от платформы до окклюзионной поверхности будущей ортопедической конструкции достигает 7 мм, а вокруг имплантата отсутствует ободок костной ткани с минимальной толщиной в 1 мм, нужно принимать решение относительно дальнейшего алгоритма лечения. Дефицит костной ткани, как правило, наблюдается с лицевой стороны. В таких случаях практикующий врач должен либо поместить имплантат более глубоко, чтобы достичь адекватной толщины костной ткани вокруг винта, либо провести аугментацию еще перед этапом непосредственной имплантации.
Существующие методы направленной костной регенерации обеспечивают прирост костной ткани до 5,5 мм в горизонтальном направлении, и до 10 - 12 мм в вертикальном. После завершения проектирования позиции платформы врач может окончательно определится с рабочей длиной имплантата, и, таким образом, закончить цифровой этап планирования манипуляции (фото 3).
Фото 3. Планирование имплантологического вмешательства: установка имплантата, абатмента и контурирование нижнего альвеолярного нерва.

После этого файл проведенного планирования в электронном виде отправляется в лабораторию для производства хирургического шаблона. В зависимости от производительности лаборатории, шаблоны могут быть изготовлены в период от 2 до 10 дней. После получения шаблонов пациенту можно назначать дату второго посещения для проведения хирургического вмешательства.
Временные конструкции
В случаях, когда после имплантации предусматривается непосредственная нагрузка конструкций, целесообразно использовать провизорные протезы. Это достигается путем модификации аналога имплантата в гипсовой модели с помощью хирургического шаблона. Аналог устанавливается в имплантовод и помещается в хирургический шаблон. Шаблон позиционируют на модели, предварительно удалив необходимый объем гипса, чтобы адаптировать аналог. После этого область аналога заливают гипсом, чтобы последний мог занять жесткую позицию (фото 4). Для того, чтобы быть уверенным в том, что имплантат займет такую же позицию в полости рта, изготавливают направляющий имплантологический шаблон из поливинилсилоксана (оттискного материала) (фото 5). После этого устанавливают временный абатмент и проектируют CAD/CAM коронку с винтовой фиксацией. Коронку присоединяют к абатменту, и, таким образом, завершают процесс провизионализации (временного протезирования провизорными конструкциями). Как вариант, в качестве коронки может быть использована акриловая заготовка с отверстием для фиксации на временном абатменте.
Фото 4. Установка аналога имплантата согласно направлению хирургического шаблона.

Фото 5. Направляющий имплантологический ключ по макету шаблона из поливинилсилоксана для адекватной установки имплантата в полости рта.

Хирургический этап лечения
Хирургический этап лечения является наиболее быстрым благодаря использованию хирургического шаблона. В ходе процедуры пользуются стандартным хирургическим протоколом: после проведения анестезии проводят подготовку костного ложа и последующую установку имплантата.
Протокол SAFE предусматривает выполнение безлоскутной операции, поскольку возможный дефицит мягких тканей и его коррекция учитываются еще на этапе хирургической подготовки к имплантации. Процедура имплантации, как правило, занимает до 15 минут. После того, как имплантат был установлен, его позиция проверяется с помощью рентгенографии, а область установки сканируется с помощью врачебного CAD/CAM сканера для изготовления окончательной протетической конструкции.
Для сканирования имплантата в него устанавливается соответствующий штифт сканирования, на который фиксируется корпус сканирования. Штифты и корпуса сканирования являются специфическими элементами для разных врачебных CAD/CAM систем, которые используются в клинической практике. Некоторые производители имплантатов, а также крупные коммерческие лаборатории предлагают универсальные версии данных элементов для унификации процесса производства. Форма верхней части сканирующего корпуса обеспечивает информацию о глубине, угловом наклоне и времени установки платформы имплантата. После сканирования области имплантации проводят сканирование обеих челюстей, а также их состояния в прикусе.
После проведения данных манипуляций пациенту устанавливают формирователи десен или провизорные конструкции, предоставляют ряд послеоперационных рекомендаций и отпускают домой.
Проектирование окончательной конструкции
Пока изготавливается окончательная ортопедическая конструкция, имплантат проходит через стадию остеоинтеграции. Для протокола реабилитации SAFE предусмотрено использование керамических коронок с винтовой фиксацией, поскольку они позволяют добиться адекватного контура мягких тканей и сами являются наилучшей эстетической альтернативой для восстановления утерянных зубов. Кроме того, использование подобных конструкций исключает возможность попадания цемента в поддесневую область, что в будущем может спровоцировать симптомы периимплантита.
Ivoclar Vivadent изготавливает IPS e.max абатменты уже с предварительно сформированным отверстием для винта, которое точно соответствует параметрам Sirona TiBase. Sirona также изготавливает абатменты inCoris Meso из диоксида циркония с аналогичным отверстием для доступа. Существуют и другие компании, которые изготавливают TiBase абатменты, но они, как правило, не соответствуют таковым, изготовленным компаниями Ivoclar или Sirona. По мнению автора, использование данных проверенных абатментов значительно оптимизирует процесс изготовления коронок с винтовой фиксацией и опорой на имплантатах. После фрезерования конструкция обрабатывается в печи для фарфора и соединяется с TiBase посредством соответствующего цемента (фото 6). Если врачу не доступна технология CAD/CAM, он может снять оттиск с помощью ПВС материала и отослать его в лабораторию, где техники изготовят окончательные протетические супраконструкции.
Фото 6. Коронка с винтовой фиксацией.

Установка окончательных конструкций
Во время последнего, третьего, посещения пациента проводится постановка окончательных ортопедических конструкций. После подтверждения остеоинтеграции имплантата врач удаляет формирователи десен или провизорные конструкции и примеряет окончательный протез. После проверки проксимальных контактов и рентгенологического анализа точности припасовки, проводят проверку окклюзионных соотношений. Фиксирующий винт затягивают соответственно рекомендациям завода-производителя, после чего отверстие доступа заполняют тефлоновой лентой, чтобы предупредить попадание текучего композита в область винта. При адекватном восстановлении отверстие становится практически незаметным (фото 7). Данный этап является окончательным в процессе реабилитации пациента с адентией посредством имплантации по протоколу SAFE.
Фото 7. Вид коронки, зафиксированной на имплантате с замаскированным отверстием доступа.

Выводы
Протокол имплантации SAFE обеспечивает оптимальный процесс лечения пациентов с частичной или полной потерей зубов, позволяющий добиться функциональных и эстетических результатов при замещении адентии с помощью имплантатов и коронок с винтовой фиксацией. Кроме того, короткий период клинической роботы выгоден не только для врача, но также является более комфортным и для самого пациента. Использование КЛКТ и CAD/CAM технологий прогрессивно влияет на качество лечения, при этом снижая стоимость лечения посредством экономии клинического времени практикующего врача-стоматолога.
Автор: Gregory Scott Sauer, DDS

































































































































































0 комментариев