Трехмерное (3D) моделирование улыбки стало ценным инструментом при полной реабилитации полости рта, обеспечивая точное планирование лечения, улучшение коммуникации с пациентом и повышение согласия на лечение. Оно также повышает предсказуемость и воспроизводимость утвержденного пациентом дизайна. Развитие внутрикабинетных технологий CAD/CAM, а также совершенствование керамических материалов, дополнительно оптимизировали рабочий процесс, сократили сроки изготовления и позволили преодолеть ограничения, характерные для традиционных прессуемых керамик. В данном клиническом случае представлен цифровой протокол эстетической и функциональной реабилитации пациента с выраженной стираемостью зубов с использованием внутрикабинетной CAD/CAM-технологии для изготовления реставраций из стеклокерамики на основе дисиликата лития.

Диагностика и прогноз при стираемости зубов
Стираемость зубов представляет собой многофакторное состояние, характеризующееся прогрессирующей потерей твердых тканей зуба, не связанной с кариесом или травмой. Ее можно условно разделить на механическую и химическую стираемость, каждая из которых может иметь как внутренние, так и внешние причины. Эти четыре формы стираемости известны как эрозия, аттриция, абразия и абфракция.
Среди них эрозия — химическое растворение твердых тканей зуба под действием кислот — играет особенно значимую роль при выраженной стираемости. Данная биокоррозия твердых тканей зуба может быть обусловлена как внутренними факторами (например, желудочной кислотой), так и внешними (например, кислой диетой). По мере деминерализации эмали и дентина и ослабления их структуры даже физиологические нагрузки при жевании и проведении гигиенических процедур могут ускорять потерю тканей. В последние десятилетия распространенность и выраженность стираемости зубов увеличились во всех возрастных группах, что во многом связано с изменением пищевых привычек, парафункциональной активностью и повышенным потреблением кислых напитков.
При отсутствии лечения выраженная стираемость может приводить к нарушению функции и эстетики, включая изменение вертикального размера окклюзии, гиперчувствительность дентина, риск переломов и утраты зубов, а также снижение качества жизни. Понимание этиологических механизмов стираемости зубов имеет ключевое значение для эффективного клинического ведения и профилактики дальнейшего повреждения.
Стратегия лечения и выбор материала
Лечение стираемости зубов зависит от таких факторов, как степень выраженности стираемости, наличие симптомов и уровень комплаентности пациента. Не во всех случаях требуется полная реабилитация полости рта, поскольку стираемость зубов часто является физиологическим процессом, связанным со старением. Первым этапом лечения всегда должны быть профилактические меры, включающие обучение пациента, инструктаж по гигиене полости рта, контроль pH, применение фторсодержащих лаков и использование окклюзионных шин. Однако при нарушении структурной целостности зубов, риске вскрытия пульпы, наличии гиперчувствительности или выраженных эстетических дефектов показано реставрационное лечение.
По возможности в первую очередь следует рассматривать аддитивные прямые реставрации или герметизацию, даже при выраженной стираемости. Систематический обзор Hardan и соавт. показал, что композитные материалы являются экономически эффективным, долговечным и эстетичным решением, при этом не выявлено значимых различий в эффективности между прямыми и непрямыми композитами. Тем не менее, долгосрочные результаты применения композитов в боковых отделах остаются менее предсказуемыми, поскольку нередко требуют повторного вмешательства из-за вариабельности свойств композитных материалов.
Vailati и Belser описали трехэтапную методику, обеспечивающую согласованное лабораторное и клиническое планирование и выполнение полной реабилитации при стираемости зубов. Эти этапы включают: вестибулярное восковое моделирование верхней челюсти на основе эстетических параметров и оценки окклюзионной плоскости; моделирование окклюзионной поверхности боковых зубов при запланированном вертикальном размере окклюзии (ВРО); а также небное моделирование верхних передних зубов для формирования переднего ведения.В ретроспективном исследовании с наблюдением в течение 6 лет Torosyan и соавт. показали, что как композитные, так и керамические реставрации (прямые и непрямые) демонстрируют благоприятные среднесрочные результаты. При этом непрямые керамические реставрации показали лучшие результаты, особенно в боковых отделах. Schlichting и соавт. пришли к аналогичным выводам в трехлетнем рандомизированном контролируемом исследовании окклюзионных виниров, изготовленных по технологии CAD/CAM, где стеклокерамика на основе дисиликата лития продемонстрировала некоторое преимущество перед композитом. Композитные реставрации показали признаки поверхностной деградации и увеличение шероховатости в зонах окклюзионных контактов. При дефектах в боковых отделах с потерей твердых тканей ≥2 мм по вертикали или при поражении двух и более поверхностей рекомендуется применение цельнокерамических реставраций. Для передних зубов Vailati и Belser предложили классификацию ACE (anterior clinical erosive), предназначенную для выбора тактики лечения и оценки прогноза.
В целом как композитные, так и цельнокерамические материалы демонстрируют хорошую долговечность и считаются подходящими для лечения стираемости зубов при условии максимального сохранения здоровых тканей. При выборе окончательного реставрационного материала также следует учитывать эстетические ожидания пациента, финансовые возможности, готовность к возможным повторным вмешательствам и соблюдение рекомендаций по использованию окклюзионных шин после лечения.
Фациально-ориентированное планирование лечения
Фациально-ориентированное планирование лечения (ФОПЛ), впервые предложенное Spear в 1986 году, представляет собой подход к реабилитации полости рта, при котором первоначально определяется оптимальное положение зубов верхней челюсти для достижения эстетической гармонии. Это выполняется до учета функциональных, структурных и биологических факторов. ФОПЛ позволяет координировать ортодонтические, пародонтологические, хирургические и ортопедические вмешательства, обеспечивая работу команды в направлении единой эстетической цели и повышая предсказуемость полной реабилитации.
При реабилитации полости рта может возникнуть необходимость изменения вертикального размера окклюзии (ВРО) для создания пространства под реставрации, улучшения дентофациальной эстетики и оптимизации режущих и окклюзионных взаимоотношений. Tryde и соавт. показали, что у каждого человека существует диапазон вертикальных положений, которые хорошо переносятся и являются функционально приемлемыми. В целом увеличение ВРО до 5 мм считается безопасным, и имеющиеся данные не подтверждают необходимость длительного адаптационного периода при его изменении. Хотя могут наблюдаться временные симптомы, такие как незначительный мышечный дискомфорт или изменения речи, как правило, они исчезают в течение 2 недель. У большинства пациентов не отмечается долгосрочных неблагоприятных последствий.
Полностью цифровой рабочий процесс
Полная реабилитация полости рта традиционно основывалась на аналоговых протоколах, включающих получение физических оттисков и ручное диагностическое восковое моделирование. Несмотря на эффективность, данный подход является трудоемким и затратным по времени, в значительной степени зависящим от навыков зубного техника при интеграции эстетических параметров и индивидуализации реставраций. Кроме того, воспроизводимость аналогового макета в окончательных реставрациях менее предсказуема, поскольку также существенно зависит от мастерства техника. В отличие от этого, цифровые рабочие процессы обеспечивают высокую эффективность, точность и воспроизводимость.
Цифровой протокол включает три основных этапа. Первый этап — сбор данных, включающий внутриротовое сканирование, стандартизированную портретную фотосъемку, а при возможности — сканирование лица и регистрацию динамической окклюзии. Эти данные дополняются комплексным стоматологическим и пародонтологическим обследованием, сбором медицинского анамнеза и проведением соответствующей визуализации, такой как рентгенография и конусно-лучевая компьютерная томография (КЛКТ), при наличии показаний. На следующем этапе — обработка данных и ФОПЛ — цифровые данные интегрируются в междисциплинарные платформы планирования, что позволяет выполнять виртуальное моделирование улыбки, симуляцию окклюзионной схемы и трехмерную визуализацию вариантов лечения. Эти симуляции могут быть представлены пациенту для проведения информированного обсуждения ожидаемых результатов с учетом анатомических и биологических ограничений. После утверждения плана начинается третий, заключительный этап — реализация лечения с использованием CAD/CAM-технологий, при котором реставрации изготавливаются аддитивным или субтрактивным методом из монолитной керамики или гибридных материалов, обеспечивая высокую точность прилегания и эффективность лечения.
Клинический случай
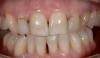
Пациентка 47 лет обратилась в клинику ортопедической стоматологии Школы стоматологии Университета Пенсильвании с выраженной стираемостью зубов. Основной жалобой пациентки было неудовлетворительное состояние «передних зубов», а также выраженная обеспокоенность их «разрушением» (фото 1 и фото 2). Пациентка отмечала оголение металлического каркаса в области существующего мостовидного протеза на зубах 11-22 и прогрессирующую стираемость зубов. Состояние вызывало у нее значительную тревожность, усилившуюся в период недавнего эмоционального стресса, сопровождавшегося усилением сжатия зубов. Недавний эпизод скола зуба с последующей гиперчувствительностью в области зуба 37 стал причиной обращения за лечением.
Фото 1. Вид анфас до лечения.

Фото 2. Внутриротовой вид до лечения.
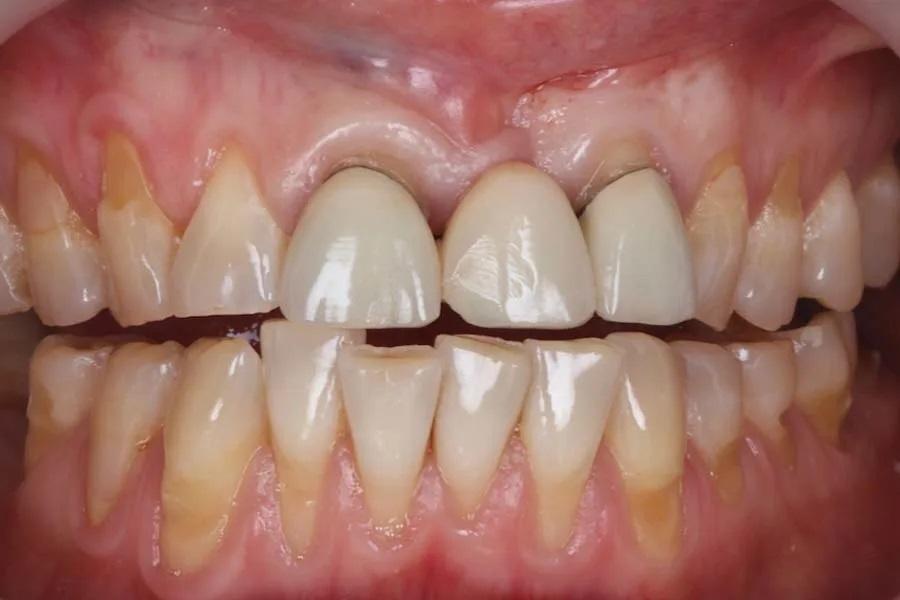
Были выполнены внутриротовые и экстраоральные фотографии, а также цифровое сканирование. Регистрация прикуса проводилась в центральном соотношении, а также дополнительно при увеличении ВРО на 1 мм, 1,5 мм и 2 мм с использованием листового калибра. Анализ медицинского и диетического анамнеза выявил наличие легкого гастроэзофагеального рефлюкса и регулярное употребление чая. Клиническое обследование выявило многофакторную стираемость с признаками внутренней и внешней эрозии, аттриции и абразии (фото 3 и фото 4). Отмечалась значительная потеря твердых тканей зубов и частичная дентоальвеолярная компенсация. Десневой фенотип был тонким, с рецессиями типа RT1 в нескольких участках.
Фото 3. Окклюзионный вид верхней челюсти до лечения.
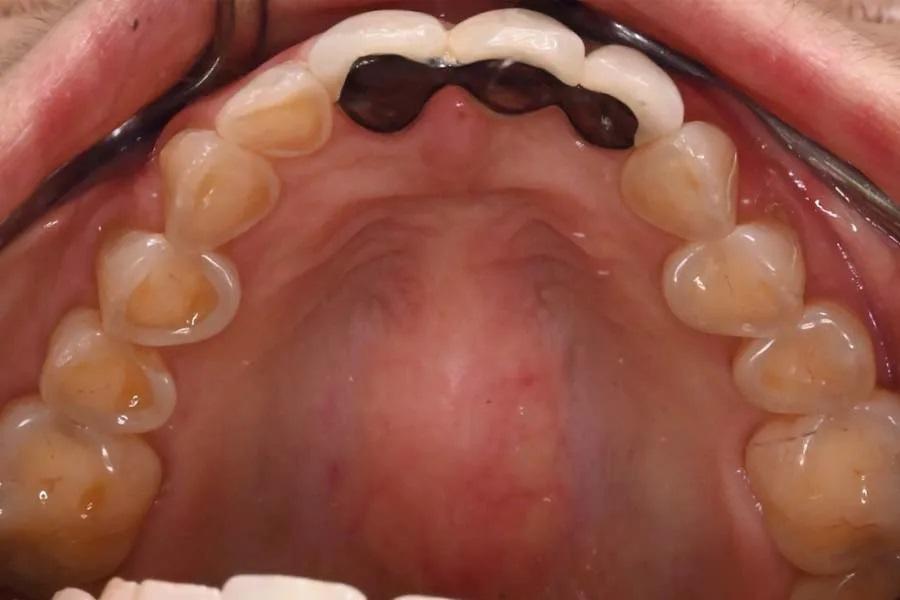
Фото 4. Окклюзионный вид нижней челюсти до лечения.
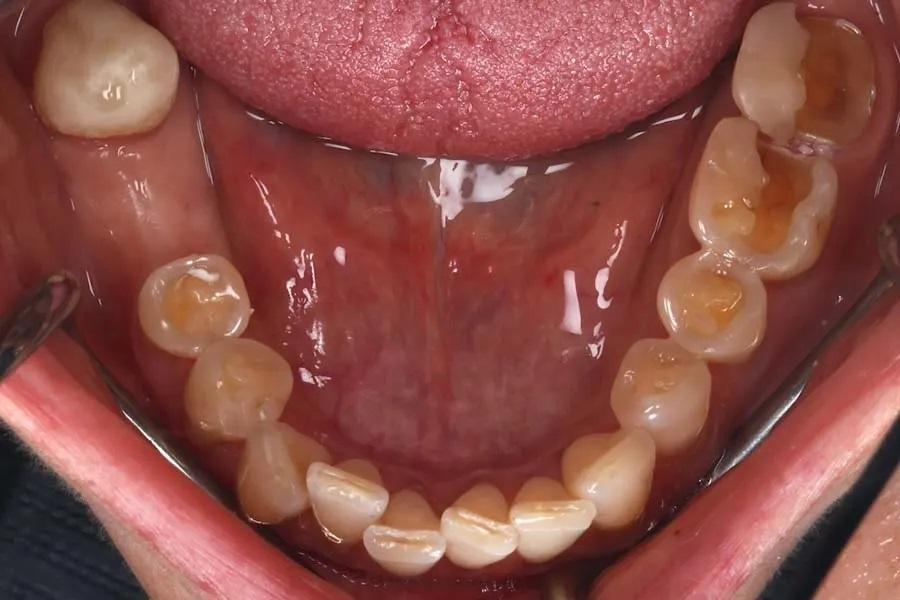
По данным рентгенологического исследования костной патологии выявлено не было. Все зубы реагировали положительно на термическое и электроодонтометрическое тестирование. На основании анамнеза и клинического обследования был установлен диагноз: генерализованная умеренная потеря твердых тканей зубов вследствие сочетания аттриции, эрозии и абразии; частичная адентия; снижение вертикального размера окклюзии; а также эстетические нарушения. Пациентка была заинтересована в минимально инвазивном, эстетичном и долговечном лечении.
Цифровое моделирование улыбки было выполнено с использованием биомиметической библиотеки зубов в программном обеспечении для виртуального планирования (Smilecloud 3DNA, Smilecloud) и представлено пациентке для обсуждения (фото 5 и фото 6). Также был рассмотрен предложенный план коррекции мягких тканей, включающий процедуры закрытия рецессий и вариант имплантации в области зуба 46. Хирургическое лечение было отложено в связи с планируемым переездом пациентки в течение 2 месяцев, однако она выразила интерес к его проведению в будущем. С учетом жалоб пациентки, эстетических ожиданий и временных ограничений план лечения включал замену существующего мостовидного протеза и восстановление стертых зубов с использованием комбинации непрямых частичных реставраций из дисиликата лития, изготовленных по технологии CAD/CAM, и прямых композитных реставраций при увеличении ВРО на 2 мм.
Фото 5. Цифровой диагностический восковой макет.
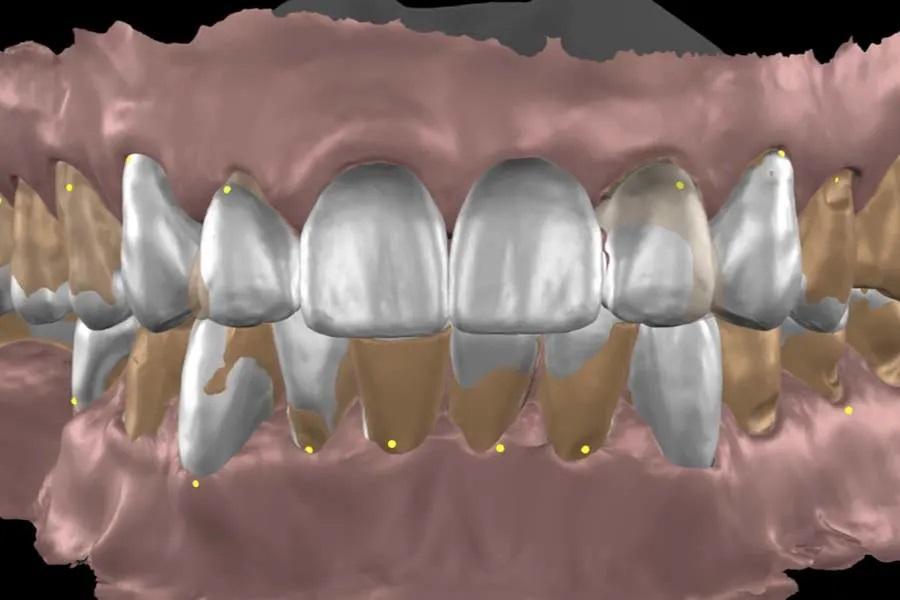
Фото 6. Цифровое моделирование улыбки с использованием программного обеспечения для виртуального планирования.

Утвержденный пациенткой дизайн улыбки был использован в качестве ориентира для выполнения функционального воскового моделирования с применением виртуального полуиндивидуального артикулятора (Stratos® 300, Ivoclar) при увеличении ВРО на 2 мм. Напечатанная модель была использована для изготовления силиконового ключа для временного протезирования в кресле. Существующий мостовидный протез во фронтальном отделе был распилен и удален, после чего препарирование было доработано до оптимальных контуров. Было выполнено немедленное герметизирование дентина, и зубы были временно восстановлены бис-акриловым материалом. Проведено тотальное препарирование, при этом сохранение заданного вертикального размера окклюзии обеспечивалось за счет фиксации макета на непрепарированных зубах и временных реставраций на препарированных.
Были получены окончательные цифровые сканы обеих зубных дуг (фото 7 и фото 8), а окончательные реставрации спроектированы на основе диагностического воскового моделирования (фото 9). Файлы дизайна были экспортированы в формате STL и переданы внутрикабинетным техникам для фрезерования окончательных реставраций из дисиликата лития. Реставрации были индивидуализированы путем окрашивания и глазурования (фото 10). С учетом эстетических предпочтений пациентки перед фиксацией были внесены коррективы в дизайн верхних передних зубов. Окончательные реставрации были оценены в полости рта и зафиксированы с использованием композитного фиксирующего материала (оттенок soft white) (Variolink® Esthetic LC, Ivoclar) (фото 11), с тщательным удалением излишков цемента (фото 12 и фото 13). Нижние резцы были восстановлены прямыми композитными реставрациями, а абразивные дефекты в эстетической зоне, запланированные к последующему закрытию рецессий, были временно восстановлены наддесневым текучим композитом для улучшения внешнего вида (фото 14).
Фото 7. Окончательный цифровой скан препарированных зубов верхней челюсти.
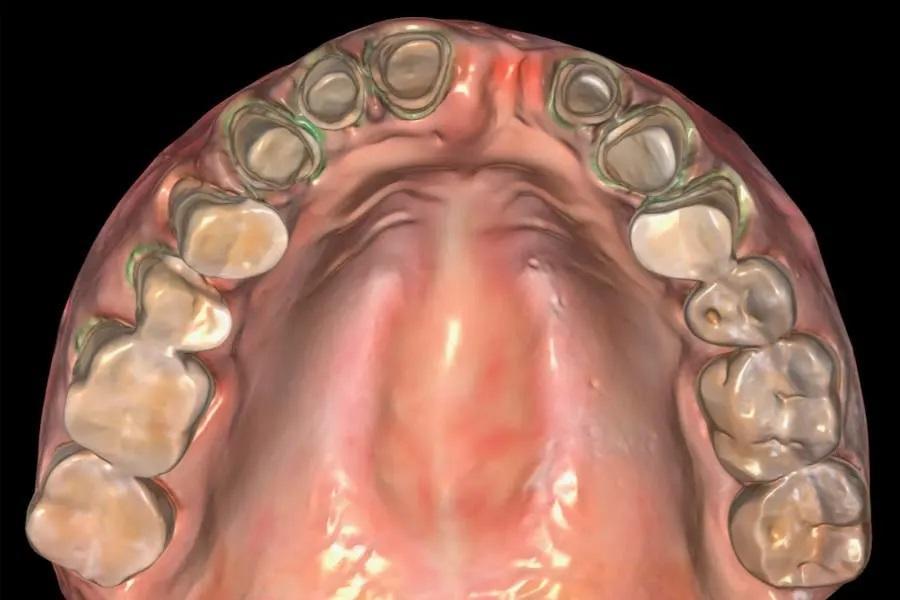
Фото 8. Окончательный цифровой скан препарированных зубов нижней челюсти.
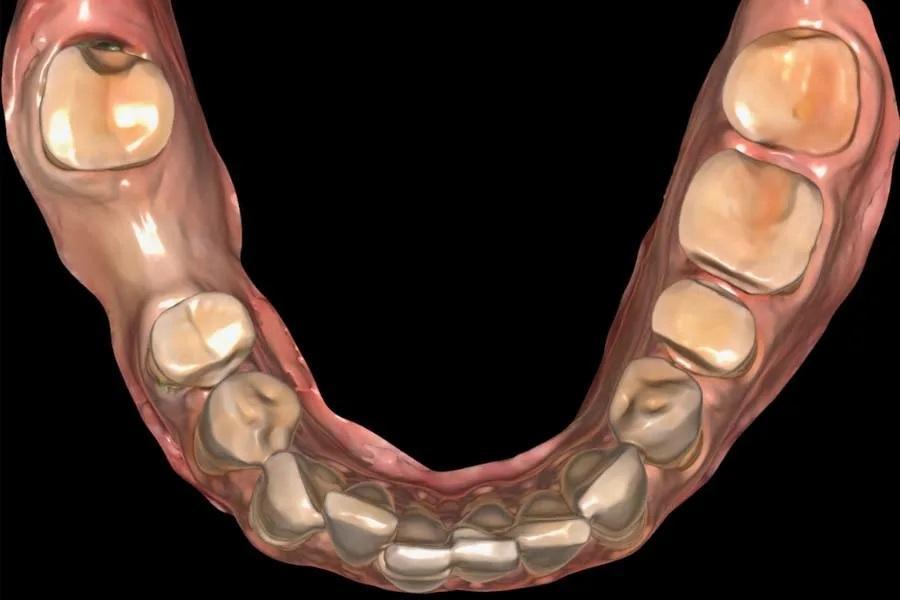
Фото 9. Цифровой дизайн окончательных реставраций.
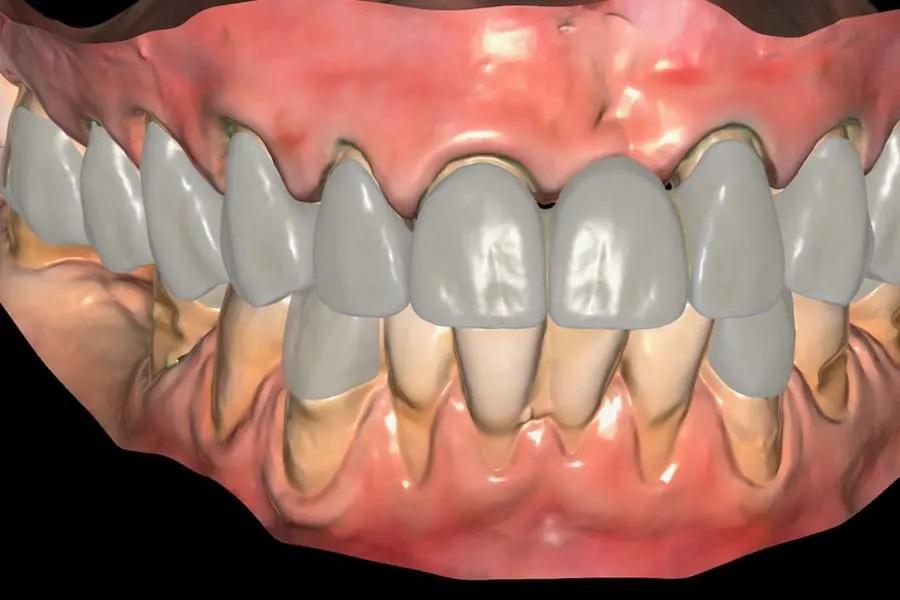
Фото 10. Окончательные реставрации из дисиликата лития.
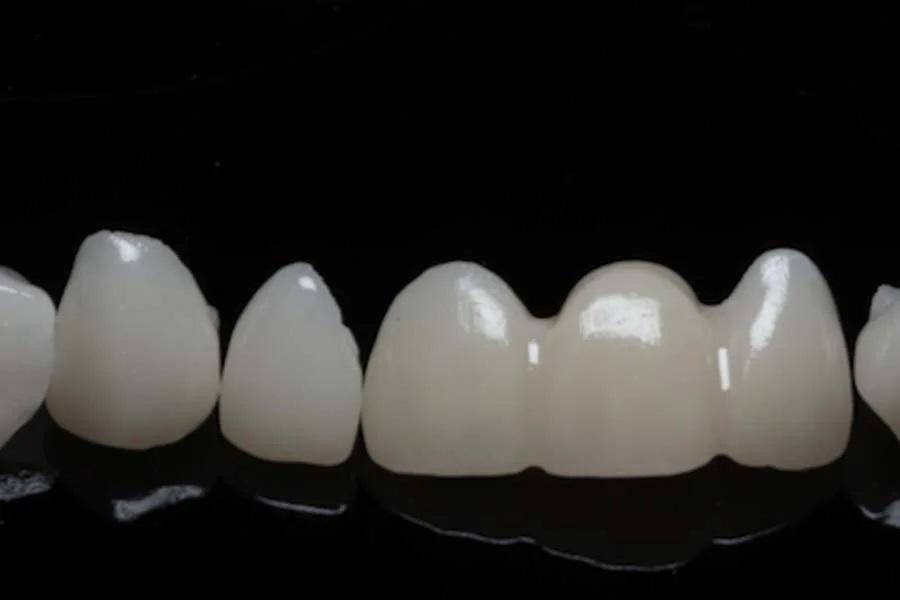
Фото 11. Протокол фиксации частичных реставраций из дисиликата лития: протравливание плавиковой кислотой, нанесение силана и фиксация с использованием светополимеризуемого композитного цемента.
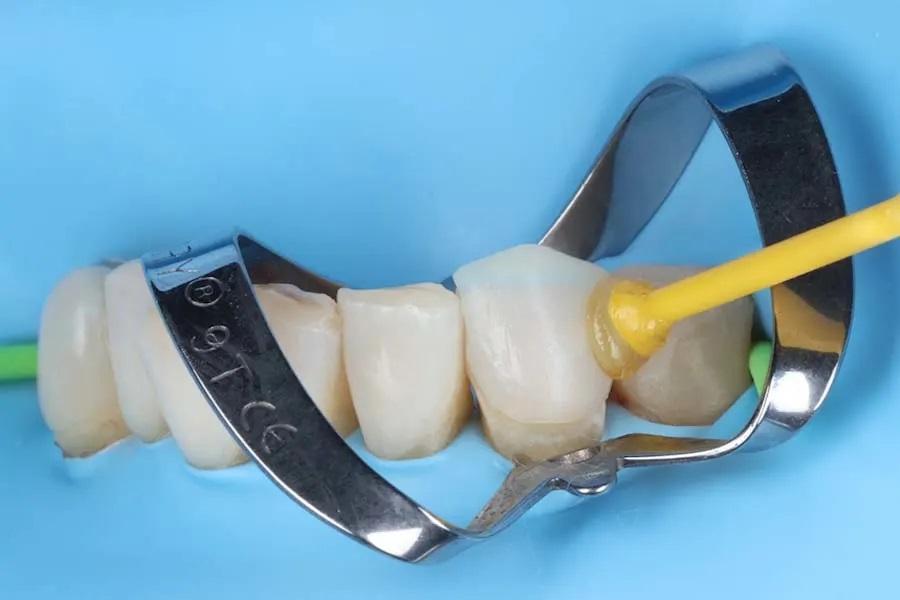
Фото 12. Окклюзионный вид верхней челюсти после лечения.
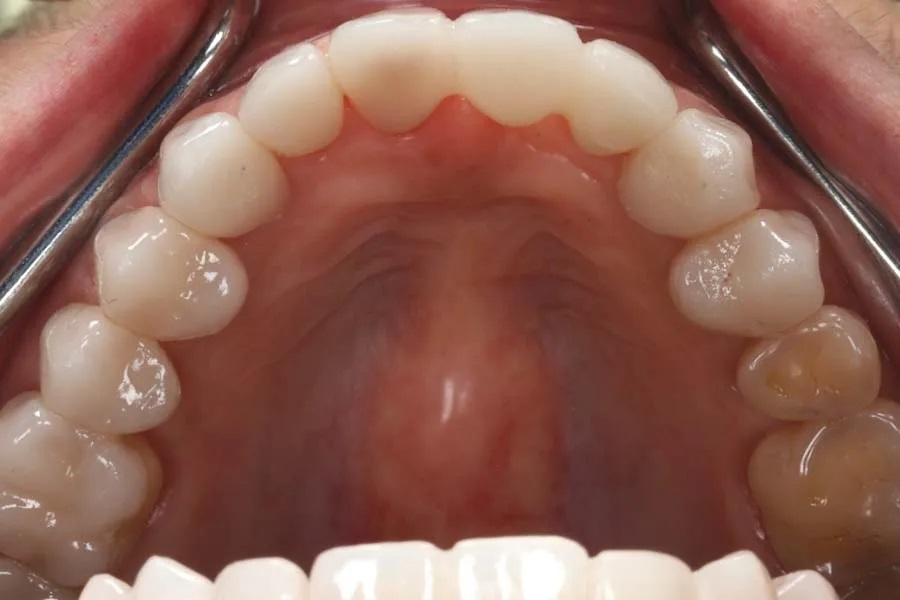
Фото 13. Окклюзионный вид нижней челюсти после лечения.
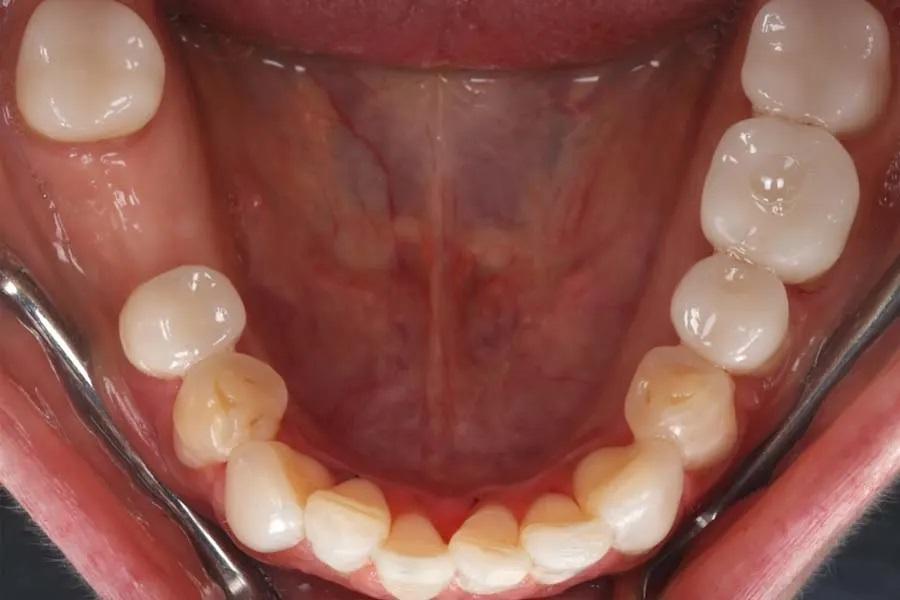
Фото 14. Внутриротовой вид после лечения.
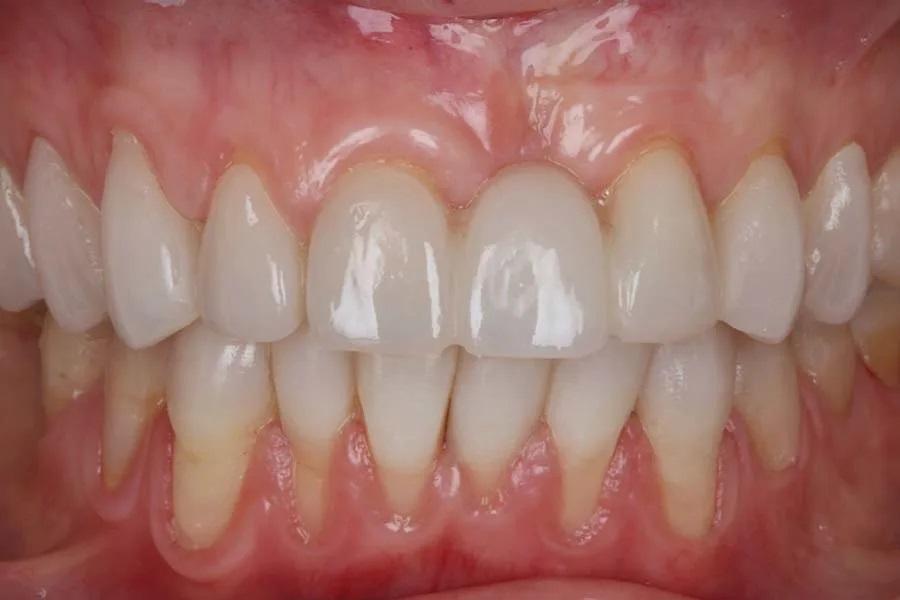
Пациентка выразила удовлетворение окончательным эстетическим результатом (фото 15). Была изготовлена и выдана окклюзионная шина, а также проведено обучение профилактическим мероприятиям и поддерживающей терапии. Пациентке рекомендовано регулярное диспансерное наблюдение и применение фторсодержащих лаков. При соблюдении данных рекомендаций ожидается благоприятный долгосрочный прогноз.
Фото 15. Вид анфас после лечения.

Обсуждение
Данный клинический случай демонстрирует метод минимально инвазивного лечения многофакторной стираемости зубов. Эстетико-функциональная реабилитация была выполнена с использованием ФОПЛ и полностью цифрового протокола, что обеспечило эффективность, предсказуемость и воспроизводимость лечения.
Дополнительные вмешательства для улучшения результата могли бы включать закрытие рецессий, ортодонтическое лечение для коррекции скученности и протрузии передних зубов, а также имплантацию в области отсутствующего зуба 46. Однако на момент написания статьи пациентка была удовлетворена полученным результатом и решила отложить дальнейшее лечение.
Заключение
Несмотря на необходимость длительного наблюдения для окончательной оценки результатов, основные жалобы пациентки были устранены эффективным и предсказуемым способом с использованием полностью цифрового протокола. Подход, основанный на ФОПЛ, обеспечил создание окончательных реставраций, ориентированных на эстетические параметры с учетом функциональных и биологических факторов.
Авторы:
Selina Guo, DMD
Harshiv Karia, BDS, MPros RCSEng
Markus B. Blatz, DMD, PhD
Nupur Patel, BDS, DMD, MS
Трехмерное (3D) моделирование улыбки стало ценным инструментом при полной реабилитации полости рта, обеспечивая точное планирование лечения, улучшение коммуникации с пациентом и повышение согласия на лечение. Оно также повышает предсказуемость и воспроизводимость утвержденного пациентом дизайна. Развитие внутрикабинетных технологий CAD/CAM, а также совершенствование керамических материалов, дополнительно оптимизировали рабочий процесс, сократили сроки изготовления и позволили преодолеть ограничения, характерные для традиционных прессуемых керамик. В данном клиническом случае представлен цифровой протокол эстетической и функциональной реабилитации пациента с выраженной стираемостью зубов с использованием внутрикабинетной CAD/CAM-технологии для изготовления реставраций из стеклокерамики на основе дисиликата лития.

Диагностика и прогноз при стираемости зубов
Стираемость зубов представляет собой многофакторное состояние, характеризующееся прогрессирующей потерей твердых тканей зуба, не связанной с кариесом или травмой. Ее можно условно разделить на механическую и химическую стираемость, каждая из которых может иметь как внутренние, так и внешние причины. Эти четыре формы стираемости известны как эрозия, аттриция, абразия и абфракция.
Среди них эрозия — химическое растворение твердых тканей зуба под действием кислот — играет особенно значимую роль при выраженной стираемости. Данная биокоррозия твердых тканей зуба может быть обусловлена как внутренними факторами (например, желудочной кислотой), так и внешними (например, кислой диетой). По мере деминерализации эмали и дентина и ослабления их структуры даже физиологические нагрузки при жевании и проведении гигиенических процедур могут ускорять потерю тканей. В последние десятилетия распространенность и выраженность стираемости зубов увеличились во всех возрастных группах, что во многом связано с изменением пищевых привычек, парафункциональной активностью и повышенным потреблением кислых напитков.
При отсутствии лечения выраженная стираемость может приводить к нарушению функции и эстетики, включая изменение вертикального размера окклюзии, гиперчувствительность дентина, риск переломов и утраты зубов, а также снижение качества жизни. Понимание этиологических механизмов стираемости зубов имеет ключевое значение для эффективного клинического ведения и профилактики дальнейшего повреждения.
Стратегия лечения и выбор материала
Лечение стираемости зубов зависит от таких факторов, как степень выраженности стираемости, наличие симптомов и уровень комплаентности пациента. Не во всех случаях требуется полная реабилитация полости рта, поскольку стираемость зубов часто является физиологическим процессом, связанным со старением. Первым этапом лечения всегда должны быть профилактические меры, включающие обучение пациента, инструктаж по гигиене полости рта, контроль pH, применение фторсодержащих лаков и использование окклюзионных шин. Однако при нарушении структурной целостности зубов, риске вскрытия пульпы, наличии гиперчувствительности или выраженных эстетических дефектов показано реставрационное лечение.
По возможности в первую очередь следует рассматривать аддитивные прямые реставрации или герметизацию, даже при выраженной стираемости. Систематический обзор Hardan и соавт. показал, что композитные материалы являются экономически эффективным, долговечным и эстетичным решением, при этом не выявлено значимых различий в эффективности между прямыми и непрямыми композитами. Тем не менее, долгосрочные результаты применения композитов в боковых отделах остаются менее предсказуемыми, поскольку нередко требуют повторного вмешательства из-за вариабельности свойств композитных материалов.
Vailati и Belser описали трехэтапную методику, обеспечивающую согласованное лабораторное и клиническое планирование и выполнение полной реабилитации при стираемости зубов. Эти этапы включают: вестибулярное восковое моделирование верхней челюсти на основе эстетических параметров и оценки окклюзионной плоскости; моделирование окклюзионной поверхности боковых зубов при запланированном вертикальном размере окклюзии (ВРО); а также небное моделирование верхних передних зубов для формирования переднего ведения.В ретроспективном исследовании с наблюдением в течение 6 лет Torosyan и соавт. показали, что как композитные, так и керамические реставрации (прямые и непрямые) демонстрируют благоприятные среднесрочные результаты. При этом непрямые керамические реставрации показали лучшие результаты, особенно в боковых отделах. Schlichting и соавт. пришли к аналогичным выводам в трехлетнем рандомизированном контролируемом исследовании окклюзионных виниров, изготовленных по технологии CAD/CAM, где стеклокерамика на основе дисиликата лития продемонстрировала некоторое преимущество перед композитом. Композитные реставрации показали признаки поверхностной деградации и увеличение шероховатости в зонах окклюзионных контактов. При дефектах в боковых отделах с потерей твердых тканей ≥2 мм по вертикали или при поражении двух и более поверхностей рекомендуется применение цельнокерамических реставраций. Для передних зубов Vailati и Belser предложили классификацию ACE (anterior clinical erosive), предназначенную для выбора тактики лечения и оценки прогноза.
В целом как композитные, так и цельнокерамические материалы демонстрируют хорошую долговечность и считаются подходящими для лечения стираемости зубов при условии максимального сохранения здоровых тканей. При выборе окончательного реставрационного материала также следует учитывать эстетические ожидания пациента, финансовые возможности, готовность к возможным повторным вмешательствам и соблюдение рекомендаций по использованию окклюзионных шин после лечения.
Фациально-ориентированное планирование лечения
Фациально-ориентированное планирование лечения (ФОПЛ), впервые предложенное Spear в 1986 году, представляет собой подход к реабилитации полости рта, при котором первоначально определяется оптимальное положение зубов верхней челюсти для достижения эстетической гармонии. Это выполняется до учета функциональных, структурных и биологических факторов. ФОПЛ позволяет координировать ортодонтические, пародонтологические, хирургические и ортопедические вмешательства, обеспечивая работу команды в направлении единой эстетической цели и повышая предсказуемость полной реабилитации.
При реабилитации полости рта может возникнуть необходимость изменения вертикального размера окклюзии (ВРО) для создания пространства под реставрации, улучшения дентофациальной эстетики и оптимизации режущих и окклюзионных взаимоотношений. Tryde и соавт. показали, что у каждого человека существует диапазон вертикальных положений, которые хорошо переносятся и являются функционально приемлемыми. В целом увеличение ВРО до 5 мм считается безопасным, и имеющиеся данные не подтверждают необходимость длительного адаптационного периода при его изменении. Хотя могут наблюдаться временные симптомы, такие как незначительный мышечный дискомфорт или изменения речи, как правило, они исчезают в течение 2 недель. У большинства пациентов не отмечается долгосрочных неблагоприятных последствий.
Полностью цифровой рабочий процесс
Полная реабилитация полости рта традиционно основывалась на аналоговых протоколах, включающих получение физических оттисков и ручное диагностическое восковое моделирование. Несмотря на эффективность, данный подход является трудоемким и затратным по времени, в значительной степени зависящим от навыков зубного техника при интеграции эстетических параметров и индивидуализации реставраций. Кроме того, воспроизводимость аналогового макета в окончательных реставрациях менее предсказуема, поскольку также существенно зависит от мастерства техника. В отличие от этого, цифровые рабочие процессы обеспечивают высокую эффективность, точность и воспроизводимость.
Цифровой протокол включает три основных этапа. Первый этап — сбор данных, включающий внутриротовое сканирование, стандартизированную портретную фотосъемку, а при возможности — сканирование лица и регистрацию динамической окклюзии. Эти данные дополняются комплексным стоматологическим и пародонтологическим обследованием, сбором медицинского анамнеза и проведением соответствующей визуализации, такой как рентгенография и конусно-лучевая компьютерная томография (КЛКТ), при наличии показаний. На следующем этапе — обработка данных и ФОПЛ — цифровые данные интегрируются в междисциплинарные платформы планирования, что позволяет выполнять виртуальное моделирование улыбки, симуляцию окклюзионной схемы и трехмерную визуализацию вариантов лечения. Эти симуляции могут быть представлены пациенту для проведения информированного обсуждения ожидаемых результатов с учетом анатомических и биологических ограничений. После утверждения плана начинается третий, заключительный этап — реализация лечения с использованием CAD/CAM-технологий, при котором реставрации изготавливаются аддитивным или субтрактивным методом из монолитной керамики или гибридных материалов, обеспечивая высокую точность прилегания и эффективность лечения.
Клинический случай
Пациентка 47 лет обратилась в клинику ортопедической стоматологии Школы стоматологии Университета Пенсильвании с выраженной стираемостью зубов. Основной жалобой пациентки было неудовлетворительное состояние «передних зубов», а также выраженная обеспокоенность их «разрушением» (фото 1 и фото 2). Пациентка отмечала оголение металлического каркаса в области существующего мостовидного протеза на зубах 11-22 и прогрессирующую стираемость зубов. Состояние вызывало у нее значительную тревожность, усилившуюся в период недавнего эмоционального стресса, сопровождавшегося усилением сжатия зубов. Недавний эпизод скола зуба с последующей гиперчувствительностью в области зуба 37 стал причиной обращения за лечением.
Фото 1. Вид анфас до лечения.

Фото 2. Внутриротовой вид до лечения.

Были выполнены внутриротовые и экстраоральные фотографии, а также цифровое сканирование. Регистрация прикуса проводилась в центральном соотношении, а также дополнительно при увеличении ВРО на 1 мм, 1,5 мм и 2 мм с использованием листового калибра. Анализ медицинского и диетического анамнеза выявил наличие легкого гастроэзофагеального рефлюкса и регулярное употребление чая. Клиническое обследование выявило многофакторную стираемость с признаками внутренней и внешней эрозии, аттриции и абразии (фото 3 и фото 4). Отмечалась значительная потеря твердых тканей зубов и частичная дентоальвеолярная компенсация. Десневой фенотип был тонким, с рецессиями типа RT1 в нескольких участках.
Фото 3. Окклюзионный вид верхней челюсти до лечения.

Фото 4. Окклюзионный вид нижней челюсти до лечения.

По данным рентгенологического исследования костной патологии выявлено не было. Все зубы реагировали положительно на термическое и электроодонтометрическое тестирование. На основании анамнеза и клинического обследования был установлен диагноз: генерализованная умеренная потеря твердых тканей зубов вследствие сочетания аттриции, эрозии и абразии; частичная адентия; снижение вертикального размера окклюзии; а также эстетические нарушения. Пациентка была заинтересована в минимально инвазивном, эстетичном и долговечном лечении.
Цифровое моделирование улыбки было выполнено с использованием биомиметической библиотеки зубов в программном обеспечении для виртуального планирования (Smilecloud 3DNA, Smilecloud) и представлено пациентке для обсуждения (фото 5 и фото 6). Также был рассмотрен предложенный план коррекции мягких тканей, включающий процедуры закрытия рецессий и вариант имплантации в области зуба 46. Хирургическое лечение было отложено в связи с планируемым переездом пациентки в течение 2 месяцев, однако она выразила интерес к его проведению в будущем. С учетом жалоб пациентки, эстетических ожиданий и временных ограничений план лечения включал замену существующего мостовидного протеза и восстановление стертых зубов с использованием комбинации непрямых частичных реставраций из дисиликата лития, изготовленных по технологии CAD/CAM, и прямых композитных реставраций при увеличении ВРО на 2 мм.
Фото 5. Цифровой диагностический восковой макет.

Фото 6. Цифровое моделирование улыбки с использованием программного обеспечения для виртуального планирования.

Утвержденный пациенткой дизайн улыбки был использован в качестве ориентира для выполнения функционального воскового моделирования с применением виртуального полуиндивидуального артикулятора (Stratos® 300, Ivoclar) при увеличении ВРО на 2 мм. Напечатанная модель была использована для изготовления силиконового ключа для временного протезирования в кресле. Существующий мостовидный протез во фронтальном отделе был распилен и удален, после чего препарирование было доработано до оптимальных контуров. Было выполнено немедленное герметизирование дентина, и зубы были временно восстановлены бис-акриловым материалом. Проведено тотальное препарирование, при этом сохранение заданного вертикального размера окклюзии обеспечивалось за счет фиксации макета на непрепарированных зубах и временных реставраций на препарированных.
Были получены окончательные цифровые сканы обеих зубных дуг (фото 7 и фото 8), а окончательные реставрации спроектированы на основе диагностического воскового моделирования (фото 9). Файлы дизайна были экспортированы в формате STL и переданы внутрикабинетным техникам для фрезерования окончательных реставраций из дисиликата лития. Реставрации были индивидуализированы путем окрашивания и глазурования (фото 10). С учетом эстетических предпочтений пациентки перед фиксацией были внесены коррективы в дизайн верхних передних зубов. Окончательные реставрации были оценены в полости рта и зафиксированы с использованием композитного фиксирующего материала (оттенок soft white) (Variolink® Esthetic LC, Ivoclar) (фото 11), с тщательным удалением излишков цемента (фото 12 и фото 13). Нижние резцы были восстановлены прямыми композитными реставрациями, а абразивные дефекты в эстетической зоне, запланированные к последующему закрытию рецессий, были временно восстановлены наддесневым текучим композитом для улучшения внешнего вида (фото 14).
Фото 7. Окончательный цифровой скан препарированных зубов верхней челюсти.

Фото 8. Окончательный цифровой скан препарированных зубов нижней челюсти.

Фото 9. Цифровой дизайн окончательных реставраций.

Фото 10. Окончательные реставрации из дисиликата лития.

Фото 11. Протокол фиксации частичных реставраций из дисиликата лития: протравливание плавиковой кислотой, нанесение силана и фиксация с использованием светополимеризуемого композитного цемента.

Фото 12. Окклюзионный вид верхней челюсти после лечения.

Фото 13. Окклюзионный вид нижней челюсти после лечения.

Фото 14. Внутриротовой вид после лечения.

Пациентка выразила удовлетворение окончательным эстетическим результатом (фото 15). Была изготовлена и выдана окклюзионная шина, а также проведено обучение профилактическим мероприятиям и поддерживающей терапии. Пациентке рекомендовано регулярное диспансерное наблюдение и применение фторсодержащих лаков. При соблюдении данных рекомендаций ожидается благоприятный долгосрочный прогноз.
Фото 15. Вид анфас после лечения.

Обсуждение
Данный клинический случай демонстрирует метод минимально инвазивного лечения многофакторной стираемости зубов. Эстетико-функциональная реабилитация была выполнена с использованием ФОПЛ и полностью цифрового протокола, что обеспечило эффективность, предсказуемость и воспроизводимость лечения.
Дополнительные вмешательства для улучшения результата могли бы включать закрытие рецессий, ортодонтическое лечение для коррекции скученности и протрузии передних зубов, а также имплантацию в области отсутствующего зуба 46. Однако на момент написания статьи пациентка была удовлетворена полученным результатом и решила отложить дальнейшее лечение.
Заключение
Несмотря на необходимость длительного наблюдения для окончательной оценки результатов, основные жалобы пациентки были устранены эффективным и предсказуемым способом с использованием полностью цифрового протокола. Подход, основанный на ФОПЛ, обеспечил создание окончательных реставраций, ориентированных на эстетические параметры с учетом функциональных и биологических факторов.
Авторы:
Selina Guo, DMD
Harshiv Karia, BDS, MPros RCSEng
Markus B. Blatz, DMD, PhD
Nupur Patel, BDS, DMD, MS

































































































































































0 комментариев