В последние годы в стоматологии произошёл некий сдвиг, в результате которого эстетика заняла более приоритетные позиции в структуре результатов лечения. Косметические ожидания пациентов постоянно растут и в таких условиях наличие пигментации десен, особенно в зоне визуализации при улыбке, требует соответствующей коррекции и нивелирования. Хотя подобные дисколорации слизистой наблюдается среди всего населения, но более часто – среди афроамериканцев. Это в принципе и логично, ведь выраженность пигментации слизистой зависит от количества меланина, а уровень последнего значительно выше у темнокожих людей. Диспозиция меланина происходит в меланоцитах, количество которых зависит от активности фермента тирозиназы. Учитывая эти факторы, становиться понятным почему пигментация десен приобрела в стоматологии столь значительное клиническое значение. С целью коррекции подобных проявлений используют процедуру депигментации, которая представляет собой пародонтологическое вмешательство, предусматривающее удаление пигментированного участка. Для подобной операции было разработано несколько хирургических техник и методов, включая электрохирургические и криохирургические, каутэризацию химическими агентами, лазеротерапию и подсадку десневого трансплантата. Депигментация посредством скальпеля и по сей день остается золотым стандартом для подобного рода вмешательств.
В клиническом случае, который описан в данной статье, в ходе проведения процедуры депигментации слизистой произошёл ожог мягких тканей. Подобные случаи, согласно данным литературы, случаются на участках кожи или в области глаз, но в нашем случае ожог произошёл в зоне слизистой полости рта. Насколько известно авторам статьи, это первый такой случай, который будет проанализирован от момента формирования травмы до этапа полной коррекции профиля десен после ожога.
Клинический случай
28-летняя пациентка обратилась за помощью по поводу необходимости косметической коррекции области рецессии и изъязвления десен с обнажением кости на участке правого премоляра верхней челюсти. Поражение было спровоцировано неадекватным выполнением процедуры депигментации посредством лазера 2 месяца назад. Пациентка сообщила, что область ожога возникла сразу после выполнения манипуляции и оставалась обнаженной на протяжении всего этого периода времени. Поэтому она обратилась за помощью на кафедру пародонтологии стоматологического факультета при университете короля Абдулазиза в Джидде (Саудовская Аравия).
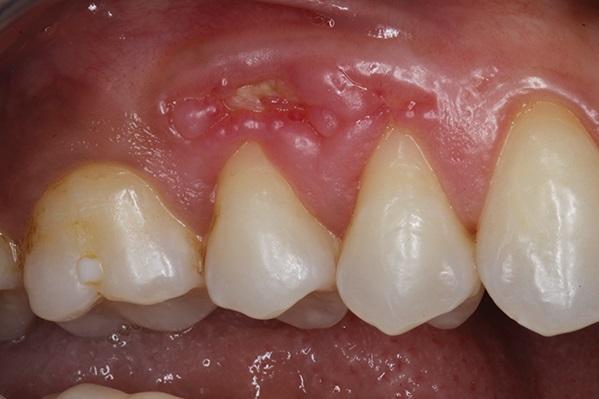
При осмотре наблюдалась область большого эллиптического изъязвления, которая продолжалась от мезиальной стороны 3 зуба до медиальной стороны 5 зуба (фото 1).
Фото 1. Вид перед началом лечения: обнажение костной ткани и воспаление десен в области премоляра верхней челюсти.
На данном участке отмечалось уже и обнажение костной ткани, а окружающие десны были воспалены. Лечение начали с процедуры удаления костного секвестра, аугментации костного гребня и дальнейшей реконструкции мягких тканей. Учитывая тонкий характер раны и сложность аугментации, пришлось прибегнуть к методам микрохирургического пародонтологического вмешательства. Сформировали внутрибороздковый разрез, который расширили до щечной стороны 3 зуба. Разрез формировали посредством микрохирургического лезвия (S-M Blade, Hartzell) (фото 2).
Фото 2. Проведение разреза.
Края раны осторожно освежали, используя то же лезвие. После этого использовали специальный микрохирургический периостальный распатор (Micro Elevator, Hartzell), которым аккуратно отслаивали корональные десна и таким образом формировали мешкообразное углубление (фото 3 - 4).
Фото 3 - 4. Сепарация десневого лоскута инструментами для микрохирургии.
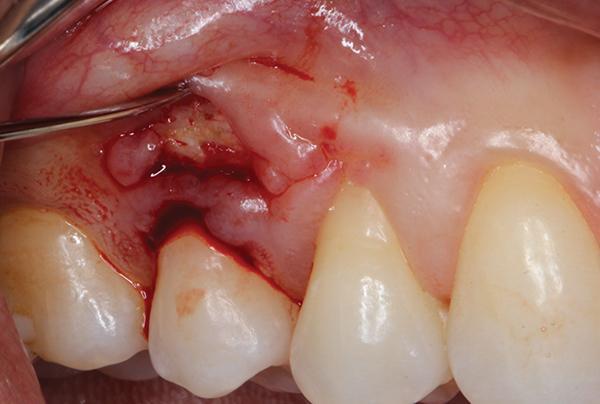
Затем удаляли образованный секвестр, и проводили контурирование альвеолярной костной ткани с использованием пьезоэлектрического ножа (Piezotome, Satelec Acteon) (фото 5). После того, как спровоцировали костное кровотечение, в область аугментации подсаживали 0,5 см3 деминерализованного лиофилизированного костного заменителя (Ace Surgical Supply), обеспечивая таким образом перекрытие обнаженной кости и области смежных корней (фото 6). В качестве мягкотканого лоскута использовали субэпителиальный соединительный тканевый трансплантат, собранный с области неба (фото 7), который упаковывали в область десневого мешочка и перекрывали им область костной ткани. Ушивание реципиетной области проводили 6-0 хромированной кетгутовой нитью прерывными швами (фото 8).
Фото 5. Реконтурирование костной ткани.
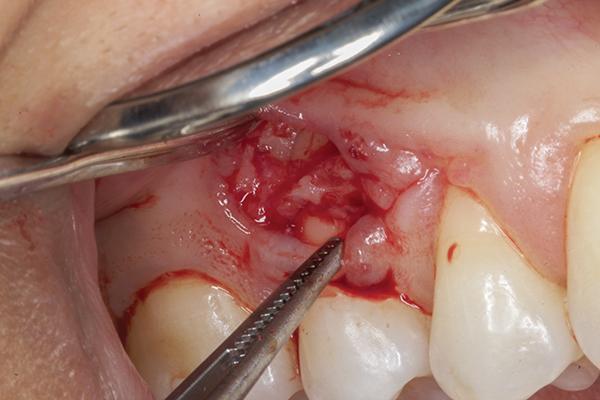
Фото 6. Проведение процедуры аугментации.
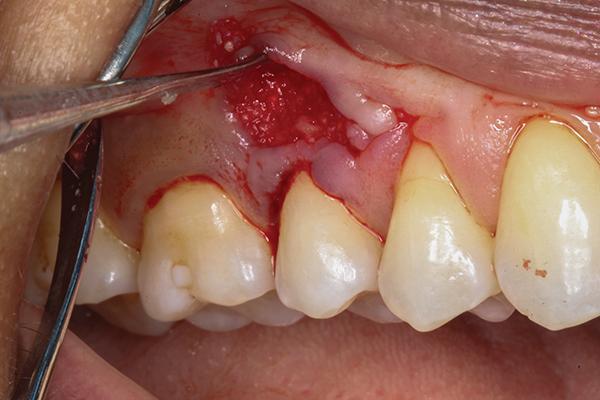
Фото 7. Вид после подсадки соединительнотканевого трансплантата.
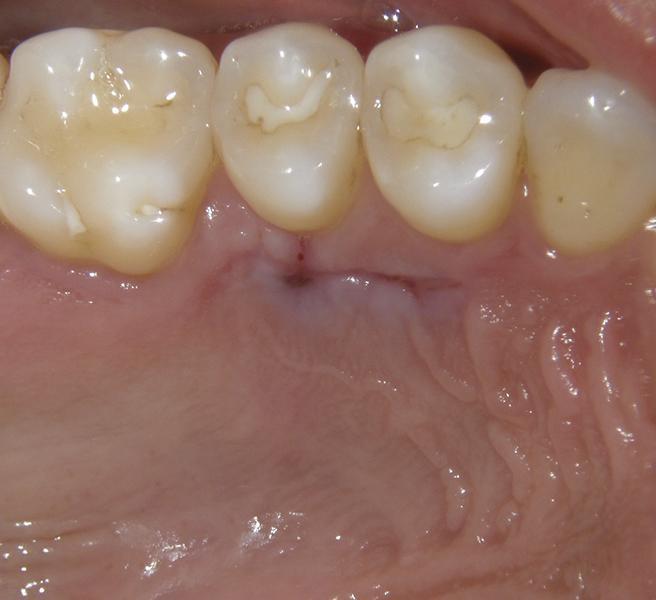
Фото 8. Вид после ушивания.
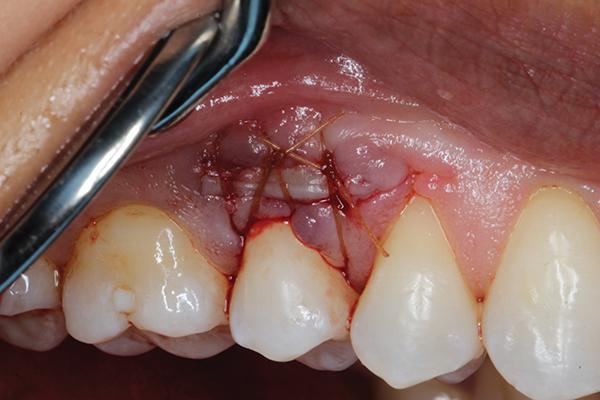
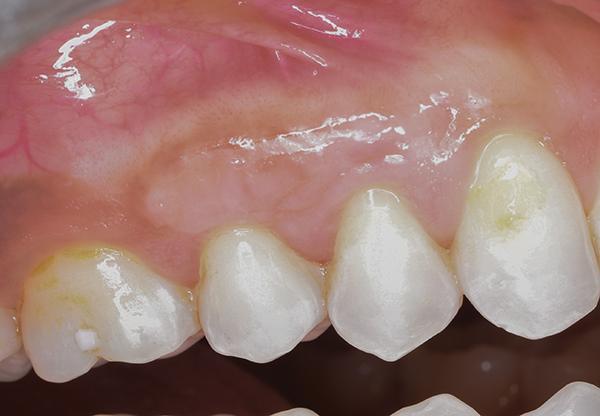
После ушивание донорской области, на реципиентную область накладывали пародонтальную повязку (COE-Pak, GC America). Пациенту был назначен курс антибиотиков (500 мг амоксициллина, три раза в день в течение 7 дней), чтобы свести к минимуму риск контаминации раны, а также нестероидные противовоспалительные препараты (400 мг ибупрофена) и полоскания хлоргексидином два раза в день в течение 2 недель. Мониторинг за пациентом проводили еженедельно в течение первых 2 недель (фото 9 - 10) и ежемесячно после этого до третьего месяца. В ходе осмотра через три месяца было отмечено полное заживление как реципиентной, так и донорской областей (фото 11 - 12).
Фото 9 - 10. Вид через 2 недели после лечения.
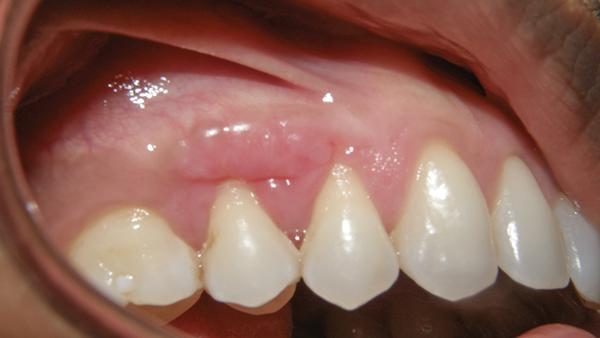
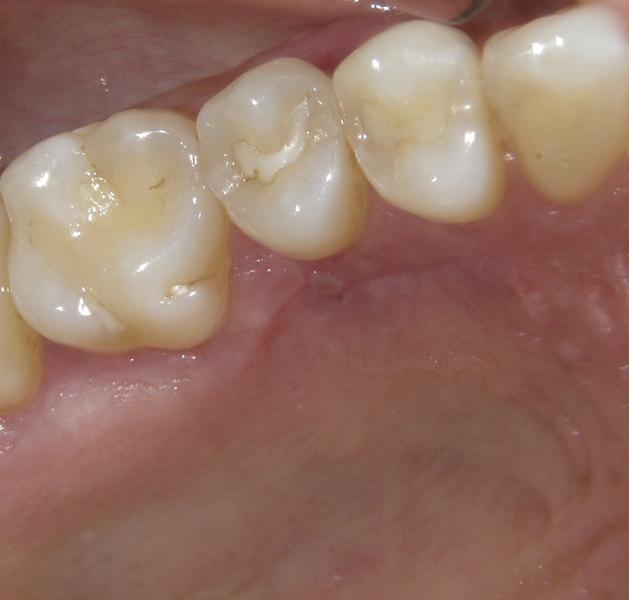
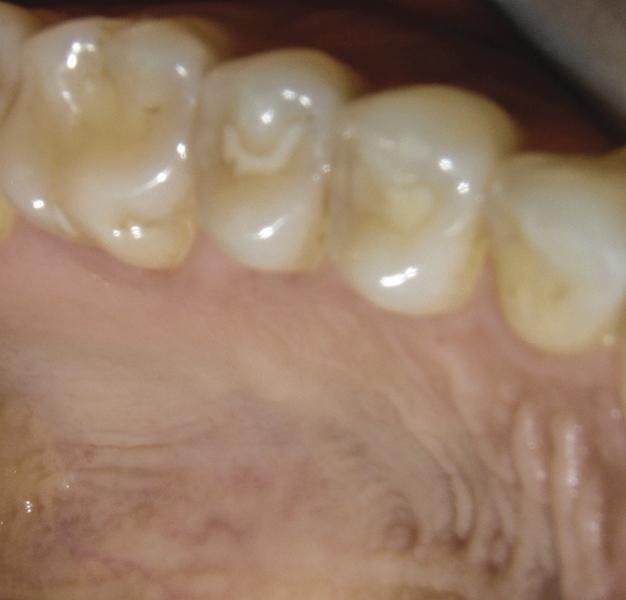
Фото 11 - 12. Вид через 3 месяца после лечения.
Обсуждение
Лазер представляет собой простое устройство, которое на самом деле спровоцировало революцию в клинической практике. Однако, учитывая, что разные типы лазеров отличаются по параметрам длины волны и энергии, для каждого из них разработан свой протокол работы. Таким образом, приступая к работе лазером, врачу надо быть полностью осведомленным о специфике используемого аппарата в клинической практике, чтобы минимизировать риск развития возможных осложнений. Прогноз лазерной депигментации обычно довольно благоприятный. По мере того, как использование лазеров становится все более распространенным и его применение становится все более гетерогенным, регулировка параметров аппарата лазера и мониторинг безопасности его действия являются важными аспектами работы врача-стоматолога. Ведь процедуры лазеротерапии, как и все другие в стоматологии, сопряжены с присущими рисками, что в случаях лазера чаще всего ассоциированы с ожогами.
Врач должен быть осведомлен о специфике и биофизических принципах применения лазера, его настройках для каждой отдельной процедуры, и протоколах коррекции потенциальных осложнений. Очевидно, что ожог мягких тканей пациента в описанном клиническом случае произошел из-за того, что врач не был полностью проинформирован о всех нюансах работы с лазерным аппаратом.
Giannelli и коллеги изучали клиническую эффективность двух разных видов лазеров для депигментации десны – диодного лазера и Er: YAG-лазера. Ученые установили, что диодный лазер обеспечивает лучшие результаты лечения. Они также пришли к выводу, что Er: YAG лазер следует использовать с осторожностью, поскольку его применение часто приводит к неполной абляции эпителия десны с ретенцией меланоцитов в глубоких слоях, что в дальнейшем аргументирует потребность в проведении повторных процедур, повышая риск повреждения собственной пластинки слизистой. Кроме того, применение эрбиевого лазера спровоцировало расширение кровеносных сосудов, что привело к задержке заживления ран. Эти и другие полученные данные подтверждают, что диодный лазер является более безопасным и успешным в случаях коррекции гиперпигментации десен с формированием минимальной интраоперационной и послеоперационной травмы.
Очевидно, травма после использования лазера у пациента, была спровоцирована непреднамеренно. К счастью, слизистая оболочка полости рта хорошо поддается лечению по сравнению с кожей. Гистологически фибробласты слизистой оболочки ротовой полости фенотипически отличаются от фибробластов кожи и более близки к фибробластам плода. Такие различия обеспечивают высший регенераторный потенциал слизистой. С другой стороны, слизистая оболочка полости рта постоянно покрыта слюной, которая содержит множество факторов роста и биологически активных пептидов и белков. Эти вещества способствуют росту и дифференцировке ткани, тем самым способствуя заживлению раны. Однако при глубоких поражениях с вовлечением в процесс костной ткани, показано проведение обработки раны и дальнейшей аугментации области вмешательства.
Другим важным элементом, связанным с нарушением заживления ран, является гипоксия. Минимальное кислородное напряжение в ране должно составлять 30 мм рт.ст. для обеспечения нормального протекания процесса деления клеток и минимум 15 мм рт. ст. для пролиферации фибробластов. Следовательно, достаточная оксигенация имеет решающее значение для ангиогенеза, синтеза коллагена синтез и повторной эпителизации. Поэтому тщательная обработка некротически пораженных участков кости является обязательной для процесса неоваскуляризации и обеспечения минимального напряжения кислорода в области вмешательства в процессе заживления.
Долгосрочное отсутствие заживления раны также, очевидно, было связано с хроническим протеканием процесса воспаления и отсрочкой заживления, в результате чего поражение расширилось до слоя базальной мембраны, и спровоцировало некроз костной ткани. Поскольку основные элементы базальной мембраны включают коллаген IV типа и адгезивные молекулы (ламинины и фибронектин), которые важны для фактора роста фибробластов и связывания фактора роста эндотелия сосудов, становиться понятным, почему так долго не мог реализоваться механизм ангигенеза и заживления раны.
Во избежание осложнений при использовании лазера, врач может применять параметры более длинной волны с низкой плотностью энергии и/или высокой длительностью импульса. Таким образом, обеспечивается консервативный принцип лечения. Но если ожог уже наступил, врач должен быть осведомлен о том, как правильно разобраться с последствиями. В данном клиническом случае сначала нужно было обеспечить адекватную обработку раны с удалением некрозных участков кости. После этого приступили к провоцированию кровотечения, необходимого для образования кости de novo. Часто в случаях больших ран в участках поражения могут отмечаться очаги повторного инфицирования, гноеотделения, неприятного запаха и болезненной чувствительности. В таких случаях перекрывать некротизированную кость лоскутом из мягких тканей попросту нецелесообразно, поэтому в начале нужно провести адекватную хирургическую обработку раны. В данном случае операцию проводили под увеличительными лупами, после чего хирург удалил всю некротизированную ткань до слоя витальной кости, и провел процедуру аугментации.
Выводы
В результате процедуры депигментации десен могут возникнуть различного рода осложнения. Практикующие врачи, использующие лазеры, должны проявлять предельную осторожность и понимать, как предотвратить описанный в данной статье тип ожоговой травмы. Необходимо также понимать, что риск лазерного ожога никогда не может быть устранен полностью; таким образом, всем врачам лучше быть осведомленными о соответствующих методах коррекции осложнений, с помощью которых можно устранить последствия ожогов в случаях их возникновения.
Автор: Maha A. Bahammam, BDS (Hons), MSc, DSc
В последние годы в стоматологии произошёл некий сдвиг, в результате которого эстетика заняла более приоритетные позиции в структуре результатов лечения. Косметические ожидания пациентов постоянно растут и в таких условиях наличие пигментации десен, особенно в зоне визуализации при улыбке, требует соответствующей коррекции и нивелирования. Хотя подобные дисколорации слизистой наблюдается среди всего населения, но более часто – среди афроамериканцев. Это в принципе и логично, ведь выраженность пигментации слизистой зависит от количества меланина, а уровень последнего значительно выше у темнокожих людей. Диспозиция меланина происходит в меланоцитах, количество которых зависит от активности фермента тирозиназы. Учитывая эти факторы, становиться понятным почему пигментация десен приобрела в стоматологии столь значительное клиническое значение. С целью коррекции подобных проявлений используют процедуру депигментации, которая представляет собой пародонтологическое вмешательство, предусматривающее удаление пигментированного участка. Для подобной операции было разработано несколько хирургических техник и методов, включая электрохирургические и криохирургические, каутэризацию химическими агентами, лазеротерапию и подсадку десневого трансплантата. Депигментация посредством скальпеля и по сей день остается золотым стандартом для подобного рода вмешательств.

В клиническом случае, который описан в данной статье, в ходе проведения процедуры депигментации слизистой произошёл ожог мягких тканей. Подобные случаи, согласно данным литературы, случаются на участках кожи или в области глаз, но в нашем случае ожог произошёл в зоне слизистой полости рта. Насколько известно авторам статьи, это первый такой случай, который будет проанализирован от момента формирования травмы до этапа полной коррекции профиля десен после ожога.
Клинический случай
28-летняя пациентка обратилась за помощью по поводу необходимости косметической коррекции области рецессии и изъязвления десен с обнажением кости на участке правого премоляра верхней челюсти. Поражение было спровоцировано неадекватным выполнением процедуры депигментации посредством лазера 2 месяца назад. Пациентка сообщила, что область ожога возникла сразу после выполнения манипуляции и оставалась обнаженной на протяжении всего этого периода времени. Поэтому она обратилась за помощью на кафедру пародонтологии стоматологического факультета при университете короля Абдулазиза в Джидде (Саудовская Аравия).
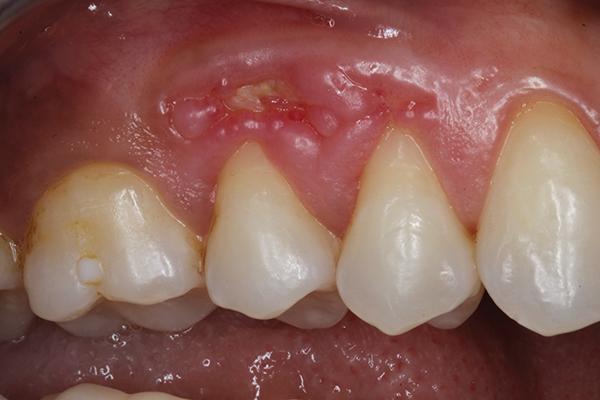
При осмотре наблюдалась область большого эллиптического изъязвления, которая продолжалась от мезиальной стороны 3 зуба до медиальной стороны 5 зуба (фото 1).
Фото 1. Вид перед началом лечения: обнажение костной ткани и воспаление десен в области премоляра верхней челюсти.

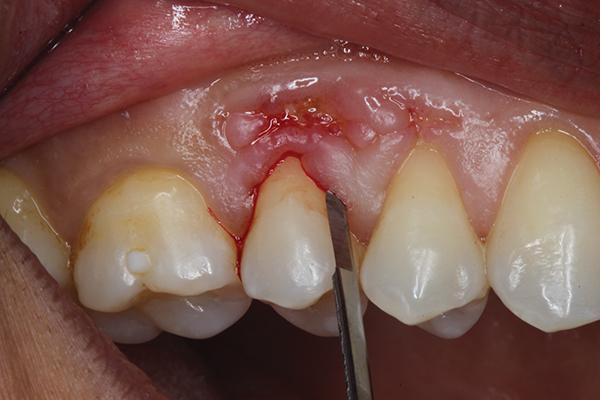
На данном участке отмечалось уже и обнажение костной ткани, а окружающие десны были воспалены. Лечение начали с процедуры удаления костного секвестра, аугментации костного гребня и дальнейшей реконструкции мягких тканей. Учитывая тонкий характер раны и сложность аугментации, пришлось прибегнуть к методам микрохирургического пародонтологического вмешательства. Сформировали внутрибороздковый разрез, который расширили до щечной стороны 3 зуба. Разрез формировали посредством микрохирургического лезвия (S-M Blade, Hartzell) (фото 2).
Фото 2. Проведение разреза.

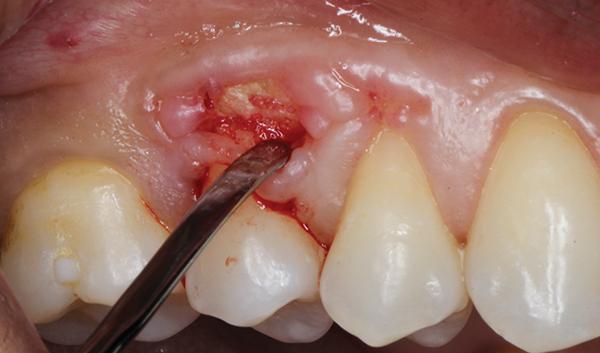
Края раны осторожно освежали, используя то же лезвие. После этого использовали специальный микрохирургический периостальный распатор (Micro Elevator, Hartzell), которым аккуратно отслаивали корональные десна и таким образом формировали мешкообразное углубление (фото 3 - 4).
Фото 3 - 4. Сепарация десневого лоскута инструментами для микрохирургии.


Затем удаляли образованный секвестр, и проводили контурирование альвеолярной костной ткани с использованием пьезоэлектрического ножа (Piezotome, Satelec Acteon) (фото 5). После того, как спровоцировали костное кровотечение, в область аугментации подсаживали 0,5 см3 деминерализованного лиофилизированного костного заменителя (Ace Surgical Supply), обеспечивая таким образом перекрытие обнаженной кости и области смежных корней (фото 6). В качестве мягкотканого лоскута использовали субэпителиальный соединительный тканевый трансплантат, собранный с области неба (фото 7), который упаковывали в область десневого мешочка и перекрывали им область костной ткани. Ушивание реципиетной области проводили 6-0 хромированной кетгутовой нитью прерывными швами (фото 8).
Фото 5. Реконтурирование костной ткани.

Фото 6. Проведение процедуры аугментации.

Фото 7. Вид после подсадки соединительнотканевого трансплантата.

Фото 8. Вид после ушивания.

После ушивание донорской области, на реципиентную область накладывали пародонтальную повязку (COE-Pak, GC America). Пациенту был назначен курс антибиотиков (500 мг амоксициллина, три раза в день в течение 7 дней), чтобы свести к минимуму риск контаминации раны, а также нестероидные противовоспалительные препараты (400 мг ибупрофена) и полоскания хлоргексидином два раза в день в течение 2 недель. Мониторинг за пациентом проводили еженедельно в течение первых 2 недель (фото 9 - 10) и ежемесячно после этого до третьего месяца. В ходе осмотра через три месяца было отмечено полное заживление как реципиентной, так и донорской областей (фото 11 - 12).
Фото 9 - 10. Вид через 2 недели после лечения.


Фото 11 - 12. Вид через 3 месяца после лечения.


Обсуждение
Лазер представляет собой простое устройство, которое на самом деле спровоцировало революцию в клинической практике. Однако, учитывая, что разные типы лазеров отличаются по параметрам длины волны и энергии, для каждого из них разработан свой протокол работы. Таким образом, приступая к работе лазером, врачу надо быть полностью осведомленным о специфике используемого аппарата в клинической практике, чтобы минимизировать риск развития возможных осложнений. Прогноз лазерной депигментации обычно довольно благоприятный. По мере того, как использование лазеров становится все более распространенным и его применение становится все более гетерогенным, регулировка параметров аппарата лазера и мониторинг безопасности его действия являются важными аспектами работы врача-стоматолога. Ведь процедуры лазеротерапии, как и все другие в стоматологии, сопряжены с присущими рисками, что в случаях лазера чаще всего ассоциированы с ожогами.
Врач должен быть осведомлен о специфике и биофизических принципах применения лазера, его настройках для каждой отдельной процедуры, и протоколах коррекции потенциальных осложнений. Очевидно, что ожог мягких тканей пациента в описанном клиническом случае произошел из-за того, что врач не был полностью проинформирован о всех нюансах работы с лазерным аппаратом.
Giannelli и коллеги изучали клиническую эффективность двух разных видов лазеров для депигментации десны – диодного лазера и Er: YAG-лазера. Ученые установили, что диодный лазер обеспечивает лучшие результаты лечения. Они также пришли к выводу, что Er: YAG лазер следует использовать с осторожностью, поскольку его применение часто приводит к неполной абляции эпителия десны с ретенцией меланоцитов в глубоких слоях, что в дальнейшем аргументирует потребность в проведении повторных процедур, повышая риск повреждения собственной пластинки слизистой. Кроме того, применение эрбиевого лазера спровоцировало расширение кровеносных сосудов, что привело к задержке заживления ран. Эти и другие полученные данные подтверждают, что диодный лазер является более безопасным и успешным в случаях коррекции гиперпигментации десен с формированием минимальной интраоперационной и послеоперационной травмы.
Очевидно, травма после использования лазера у пациента, была спровоцирована непреднамеренно. К счастью, слизистая оболочка полости рта хорошо поддается лечению по сравнению с кожей. Гистологически фибробласты слизистой оболочки ротовой полости фенотипически отличаются от фибробластов кожи и более близки к фибробластам плода. Такие различия обеспечивают высший регенераторный потенциал слизистой. С другой стороны, слизистая оболочка полости рта постоянно покрыта слюной, которая содержит множество факторов роста и биологически активных пептидов и белков. Эти вещества способствуют росту и дифференцировке ткани, тем самым способствуя заживлению раны. Однако при глубоких поражениях с вовлечением в процесс костной ткани, показано проведение обработки раны и дальнейшей аугментации области вмешательства.
Другим важным элементом, связанным с нарушением заживления ран, является гипоксия. Минимальное кислородное напряжение в ране должно составлять 30 мм рт.ст. для обеспечения нормального протекания процесса деления клеток и минимум 15 мм рт. ст. для пролиферации фибробластов. Следовательно, достаточная оксигенация имеет решающее значение для ангиогенеза, синтеза коллагена синтез и повторной эпителизации. Поэтому тщательная обработка некротически пораженных участков кости является обязательной для процесса неоваскуляризации и обеспечения минимального напряжения кислорода в области вмешательства в процессе заживления.
Долгосрочное отсутствие заживления раны также, очевидно, было связано с хроническим протеканием процесса воспаления и отсрочкой заживления, в результате чего поражение расширилось до слоя базальной мембраны, и спровоцировало некроз костной ткани. Поскольку основные элементы базальной мембраны включают коллаген IV типа и адгезивные молекулы (ламинины и фибронектин), которые важны для фактора роста фибробластов и связывания фактора роста эндотелия сосудов, становиться понятным, почему так долго не мог реализоваться механизм ангигенеза и заживления раны.
Во избежание осложнений при использовании лазера, врач может применять параметры более длинной волны с низкой плотностью энергии и/или высокой длительностью импульса. Таким образом, обеспечивается консервативный принцип лечения. Но если ожог уже наступил, врач должен быть осведомлен о том, как правильно разобраться с последствиями. В данном клиническом случае сначала нужно было обеспечить адекватную обработку раны с удалением некрозных участков кости. После этого приступили к провоцированию кровотечения, необходимого для образования кости de novo. Часто в случаях больших ран в участках поражения могут отмечаться очаги повторного инфицирования, гноеотделения, неприятного запаха и болезненной чувствительности. В таких случаях перекрывать некротизированную кость лоскутом из мягких тканей попросту нецелесообразно, поэтому в начале нужно провести адекватную хирургическую обработку раны. В данном случае операцию проводили под увеличительными лупами, после чего хирург удалил всю некротизированную ткань до слоя витальной кости, и провел процедуру аугментации.
Выводы
В результате процедуры депигментации десен могут возникнуть различного рода осложнения. Практикующие врачи, использующие лазеры, должны проявлять предельную осторожность и понимать, как предотвратить описанный в данной статье тип ожоговой травмы. Необходимо также понимать, что риск лазерного ожога никогда не может быть устранен полностью; таким образом, всем врачам лучше быть осведомленными о соответствующих методах коррекции осложнений, с помощью которых можно устранить последствия ожогов в случаях их возникновения.
Автор: Maha A. Bahammam, BDS (Hons), MSc, DSc

































































































































































0 комментариев