В результате рецессии десен происходит апикальная миграция маргинальной границы мягких тканей ниже уровня эмалево-цементного соединения, что, в свою очередь, приводит к обнажению поверхности корня. Признаки одиночной или множественной рецессии можно зарегистрировать практически у 50% пациентов в возрасте от 18 до 64 лет, при этом тяжесть и распространённость данной патологии увеличивается с возрастом из-за чего у пациентов старше 65 лет симптомы апикальной миграции мягких тканей могут быть обнаружены уже в 88% случаев.
Бесклеточный дермальный матрикс (БДМ) по своей природе является аллотрансплантатом соединительной ткани, полученным из кожи донора. Трансплантаты БДМ предоставляются в форме фрагментов равномерной толщины от 0,89 мм до 1,65 мм, использование которых обеспечивает успешность лечения участков рецессии десен. Хотя, согласно результатам, полученным Esteibar и коллегами, использование БДМ с целью закрытия рецессии демонстрирует менее успешные результаты, по сравнению с использованием ССТ. Частично это может быть объяснено тем, что трансплантат, полученный с области неба, как правило, имеет большую толщину, нежели готовый образец БДМ. С другой стороны для нормализации толщины фрагмента БДМ можно использовать сразу два слоя аллотрансплантата, таким образом, достигнув необходимого параметра в 2 и более миллиметра.
В данном клиническом случае представлен пример использования двухслойного БДМ с целью восстановления рецессии десен II класса по Миллеру, а также продемонстрировано стабильность десен после вмешательства в 5-летней ретроспективе.
Клинический случай
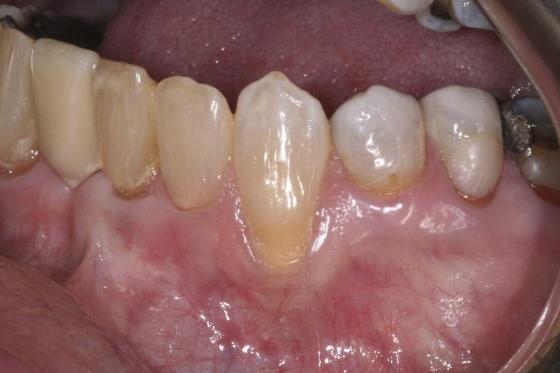
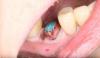
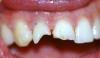
67-летняя некурящая женщина обратилась за стоматологической помощью по поводу прогрессирующей рецессии мягких тканей в области 22 зуба с формированием дефекта мягких тканей глубиной в 4 мм (фото 1).
Фото 1. Вид рецессии в области 21 зуба с некариозным пришеечным поражением до начала лечения.
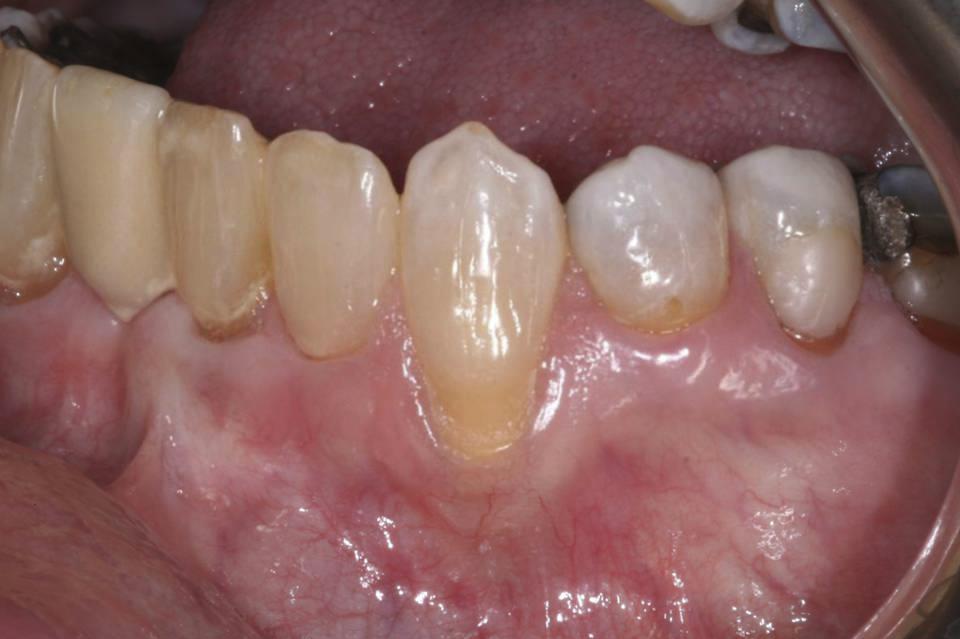
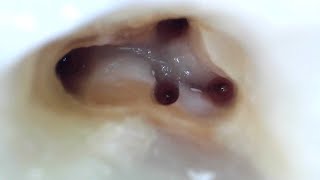
Глубина зондирования в проблемной области не превышала 2 мм, но с вестибулярной стороны отмечалось полное отсутствие кератинизированных прикрепленных десен. Следов кариозного поражения обнаженной поверхности корня зарегистрировано не было. После проведения местной анестезии посредством 2 % раствора лидокаина с адреналином в концентрации 1:100 000, был произведен внутрибороздковый разрез от дистально-вестибулярной поверхности 21 зуба до мезио-вестибулярной поверхности 23 зуба с использованием лезвия Bard-Parker № 15 (фото 2).
Фото 2. Разрез от дистальной стороны 21 зуба до мезиальной стороны 23 зуба.
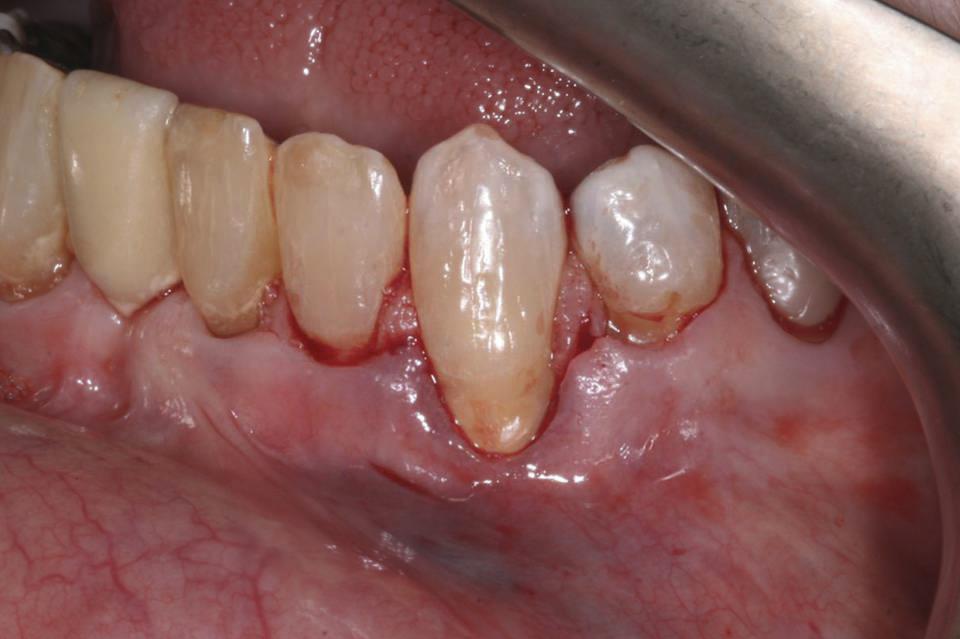
Сепарацию лоскута проводили посредством ножа Kirkland. Под поверхностной слизистой провели расщепление лоскута, благодаря чему удалось сформировать корональный фрагмент тканей, который бы полностью покрывал обнаженную поверхность корня без какого-либо натяжения. Нивелирование поверхности корня проводили посредством ручных инструментов. Два фрагмента БДМ (AlloDerm, BioHorizons) обрезали до приблизительных параметров 10 мм ширины и 8 мм высоты, после чего поместили их один на другой, и спозиционировали на сформированном операционном участке. Примерно 2 мм БДМ находилось за границами области рецессии по обе стороны корня. Первый шов наложили 4,0 хромовыми кетгутовыми нитями в области межзубного сосочка между 20 и 21 зубами. Двухслойный БДМ был зафиксирован над щечной поверхностью корня путем переплетения шовной нити вокруг язычной поверхности зубов и ее захвата с вестибулярной поверхности. Таким образом, удалось обеспечить закрепление БДМ в необходимой корональной позиции (фото 3), после чего края трансплантата заправили под сформированный десневой лоскут.
Фото 3. Фиксация двойного слоя бесклеточного дермального матрикса над поверхностью корня 22 зуба с использованием 4.0. хромированных кетгутовых нитей.
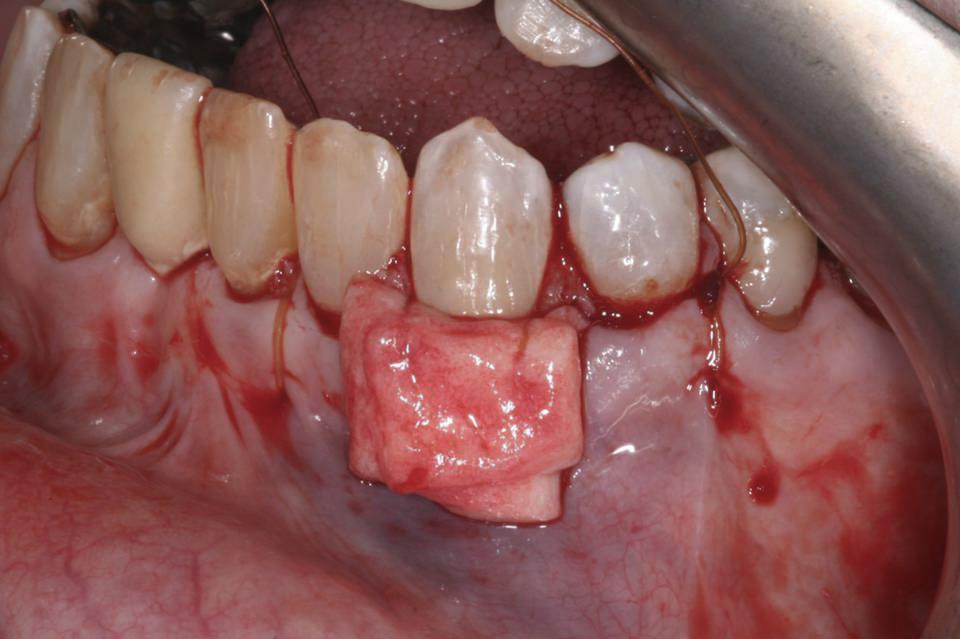
Благодаря корональному расширению мягкотканого лоскута, врачу удалось полностью покрыть область аугментации собственными тканями десен без излишнего натяжения. Фиксация позиции десен обеспечивалась прошиванием с дистальной стороны, после чего над областью первичного узла был сформирован окончательный шовный узел (фото 4).
Фото 4. Фиксация десневого лоскута поверх трансплантата с помощью непрерывных швов.
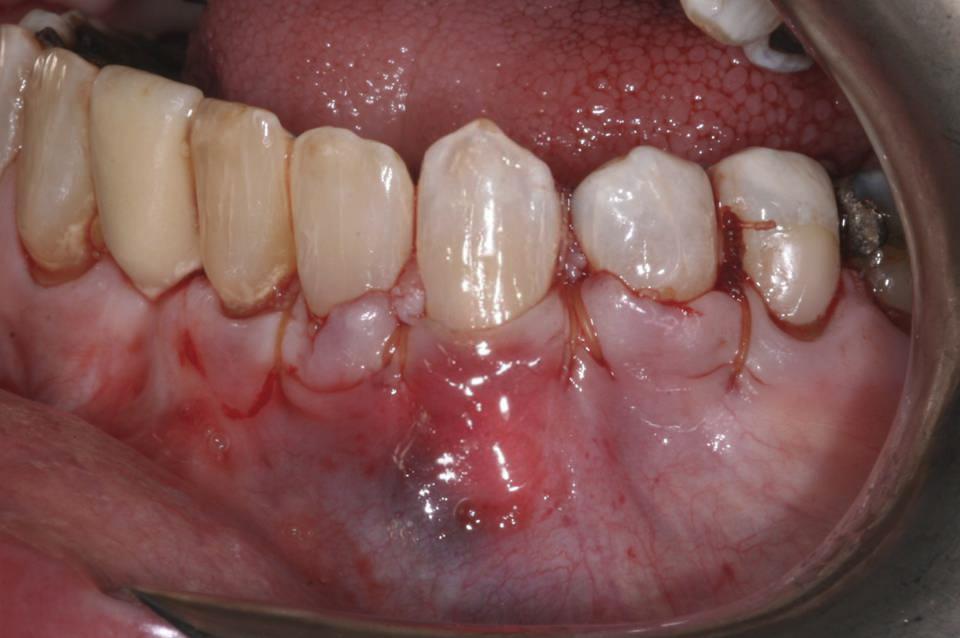
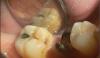
В послеоперационном периоде пациенту были предписаны прием ибупрофена (600 мг), а также амоксициллина (875 мг) два раза в день в течение 10 дней. Область вмешательства было рекомендовано не чистить зубной щеткой на протяжении 7 дней, а с целью поддержания гигиены полости рта проводить ополаскивания 0,12% раствором хлоргексидина (Peridex, Procter & Gamble) как минимум два раза в день. Через 7 дней пациенту разрешалось прекратить полоскания и приступить к нормальной чистке зубов, которую, однако, можно было проводить только в корональном участке, лишний раз не раздражая области десен. Через 6 недель пациент восстановил привычный для него алгоритм очистки ротовой полости. С помощью щетки и зубной нити. Вид области вмешательства через 12 недель изображен на фото 5: область корня полностью покрыта деснами, а архитектоника таковых характеризируется максимально естественным видом и контуром.
Фото 5. Вид через 12 недель: 100% покрытие поверхности корня, утолщение десен и естественный вид области вмешательства.
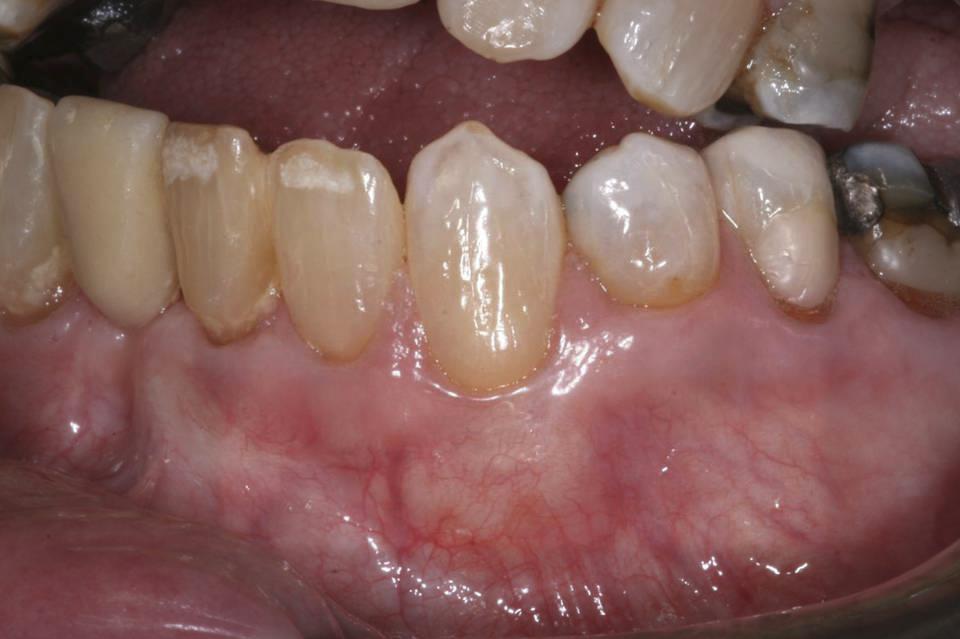
Увеличения области кератинизированной слизистой не наблюдалось, глубина зондирования с вестибулярной стороны не превышала 2 мм. Позиция десен через 5 лет (61 месяц) оставалась полностью стабильной, обеспечивая полное покрытие поверхности корня мягкими тканями (фото 6). Толщина мягких тканей, как и их естественный внешний вид, оставались стабильными, глубина зондирования снова-таки не превышала 2 мм.
Фото 6. Вид через 5 лет (61 месяц): полное покрытие поверхности корня и достижение естественного и стабильного контура десен.
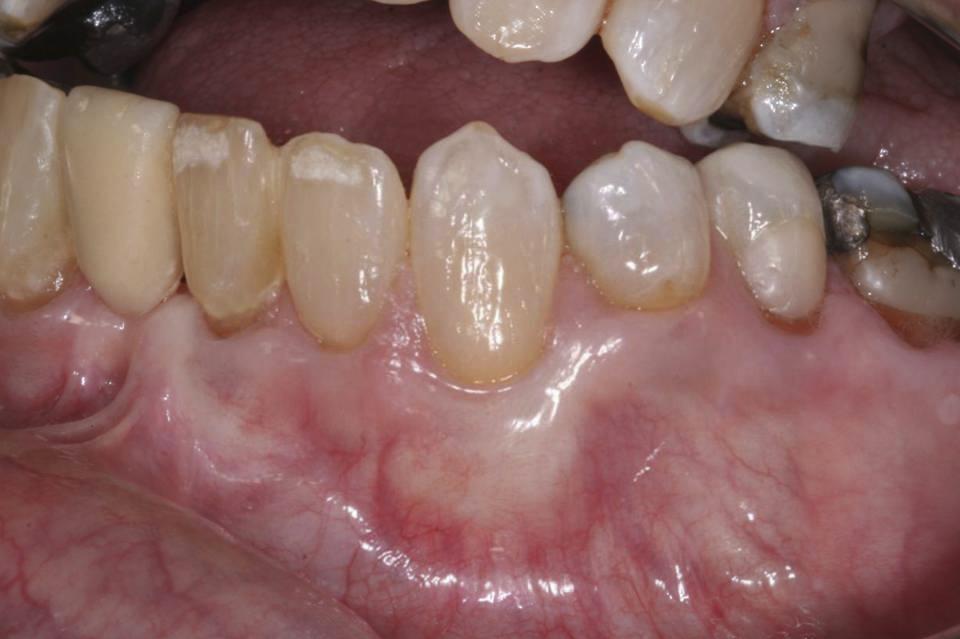
Обсуждение
Комбинированное использование ССТ и КПЛ обеспечивает успешные результаты восстановления объема мягких тканей в области рецессии. При этом ССТ трансплантаты толщиной более 2 мм демонстрируют лучший уровень эффективности, нежели аналоги меньшей толщины, а сочетание БДМ и КПЛ помогает восстановить область дефицита мягких тканей в большем объеме, нежели при изолированном применении КПЛ. Но в большинстве известных автору исследований БДМ применялся только в качестве одиночного слоя, тогда как в описанном клиническом случае, используя двойной слой БДМ и технику КПЛ удалось добиться полного 100% покрытия обнаженной области корня.
Стабильность результатов лечения повторно была подтверждена через 12 недель и 5 лет (61 месяц) после хирургического вмешательства. Подобный результат соответствует данным систематического обзора литературы, в котором было указано, что Chambrone и коллеги используя только один слой БДМ с КПЛ, сумели добиться покрытия поверхности корня на 50,7-96% в 7,7-91,6% случаев. Те же исследователи, используя ССТ и КПЛ, сумели достичь восстановления покрытия корня на 64,7-97,3%, а полного восстановления области рецессии в 53-89% случаев. Полученные нами результаты лечения также согласуются с результатами исследований, посвященных оценке использования двойного слоя БДМ с техникой КПЛ.
Согласно результатам данных исследований, стабильность полного восстановленного покрытия корневой поверхности была отмечена в 80% проблемных участков зубов через 1 год после вмешательства, и в 69,2% случаев через 4-5 лет после операции. Harris, проводя исследования по оценке краткосрочных и долгосрочных результатов лечения рецессии с помощью одного слоя БДМ и ССТ, пришел к следующим выводам: формирование ССТ с области неба возможно с применением специально разработанного скальпеля с параллельными лезвиями размещенными на расстоянии 1,5 мм друг от друга; краткосрочная эффективность использования БДМ (в среднем 12,3 недели) составляла 93,4%, в то время как долгосрочная (в среднем 48,1 месяцев) – всего 65,8%; краткосрочная эффективность использования ССТ (в среднем 13,2 недели) составляла 96,6%, в то время как долгосрочная (в среднем 49,2 месяца) – 96,6%. Следовательно, Harris пришел к выводу, что эффективность использования ССТ выше, нежели аналогичный показатель применения БДМ.
Но в отличие от исследований Harris, в данном клиническом случае была использована техника двухслойного БМД, что могло значительно повлиять на имеющиеся различия в полученных результатах. Mahn анализируя 50 случаев восстановления участков рецессии с использованием двойного слоя БДМ, пришел к выводу, что позитивная стабильность результатов в период от 12 до 52 недель была зарегистрирована в 94,7% случаев. Также Mahn сообщил об обеспечении 95% покрытия поверхности корня в период от 6 до 8 недель, и об 92,5% покрытия в период от 48 до 66 месяцев (от 4 до 5 лет).
Полученные результаты аргументируют целесообразность использования двойного слоя БДМ для обеспечения долгосрочной стабильности области аугментации, по сравнению с техникой реконструкции мягких тканей одним фрагментом БДМ. Отсутствие прогресса в увеличении именно кератинизированной слизистой в данном клиническом случае не было неожиданностью, поскольку восстановление таковой возможно лишь с использованием ССТ, который является клеточным трансплантатом, и обеспечивает прирост ороговевших десен даже при частичном обнажении. БДМ, напротив, является бесклеточным трансплантатом, и требует полного покрытия мягкими тканями, в противном случае – фрагмент БДМ может дезинтегрировать по причине дефицита реваскуляризации. Таким образом, потенциал использования БДМ для увеличения объема ороговевших мягких тканей является достаточно ограниченным.
Выводы
Использование двойного слоя БДМ вместе с техникой КПЛ обеспечивает долгосрочные стабильные успешные результаты восстановления мягкотканого покрытия корня в области рецессии десен II класса по Миллеру, но для формирования более точных выводов по этому поводу требуется проведение дополнительных клинических исследований.
Автор: Douglas H. Mahn, DDS
В результате рецессии десен происходит апикальная миграция маргинальной границы мягких тканей ниже уровня эмалево-цементного соединения, что, в свою очередь, приводит к обнажению поверхности корня. Признаки одиночной или множественной рецессии можно зарегистрировать практически у 50% пациентов в возрасте от 18 до 64 лет, при этом тяжесть и распространённость данной патологии увеличивается с возрастом из-за чего у пациентов старше 65 лет симптомы апикальной миграции мягких тканей могут быть обнаружены уже в 88% случаев.

Бесклеточный дермальный матрикс (БДМ) по своей природе является аллотрансплантатом соединительной ткани, полученным из кожи донора. Трансплантаты БДМ предоставляются в форме фрагментов равномерной толщины от 0,89 мм до 1,65 мм, использование которых обеспечивает успешность лечения участков рецессии десен. Хотя, согласно результатам, полученным Esteibar и коллегами, использование БДМ с целью закрытия рецессии демонстрирует менее успешные результаты, по сравнению с использованием ССТ. Частично это может быть объяснено тем, что трансплантат, полученный с области неба, как правило, имеет большую толщину, нежели готовый образец БДМ. С другой стороны для нормализации толщины фрагмента БДМ можно использовать сразу два слоя аллотрансплантата, таким образом, достигнув необходимого параметра в 2 и более миллиметра.
В данном клиническом случае представлен пример использования двухслойного БДМ с целью восстановления рецессии десен II класса по Миллеру, а также продемонстрировано стабильность десен после вмешательства в 5-летней ретроспективе.
Клинический случай
67-летняя некурящая женщина обратилась за стоматологической помощью по поводу прогрессирующей рецессии мягких тканей в области 22 зуба с формированием дефекта мягких тканей глубиной в 4 мм (фото 1).
Фото 1. Вид рецессии в области 21 зуба с некариозным пришеечным поражением до начала лечения.

Глубина зондирования в проблемной области не превышала 2 мм, но с вестибулярной стороны отмечалось полное отсутствие кератинизированных прикрепленных десен. Следов кариозного поражения обнаженной поверхности корня зарегистрировано не было. После проведения местной анестезии посредством 2 % раствора лидокаина с адреналином в концентрации 1:100 000, был произведен внутрибороздковый разрез от дистально-вестибулярной поверхности 21 зуба до мезио-вестибулярной поверхности 23 зуба с использованием лезвия Bard-Parker № 15 (фото 2).
Фото 2. Разрез от дистальной стороны 21 зуба до мезиальной стороны 23 зуба.

Сепарацию лоскута проводили посредством ножа Kirkland. Под поверхностной слизистой провели расщепление лоскута, благодаря чему удалось сформировать корональный фрагмент тканей, который бы полностью покрывал обнаженную поверхность корня без какого-либо натяжения. Нивелирование поверхности корня проводили посредством ручных инструментов. Два фрагмента БДМ (AlloDerm, BioHorizons) обрезали до приблизительных параметров 10 мм ширины и 8 мм высоты, после чего поместили их один на другой, и спозиционировали на сформированном операционном участке. Примерно 2 мм БДМ находилось за границами области рецессии по обе стороны корня. Первый шов наложили 4,0 хромовыми кетгутовыми нитями в области межзубного сосочка между 20 и 21 зубами. Двухслойный БДМ был зафиксирован над щечной поверхностью корня путем переплетения шовной нити вокруг язычной поверхности зубов и ее захвата с вестибулярной поверхности. Таким образом, удалось обеспечить закрепление БДМ в необходимой корональной позиции (фото 3), после чего края трансплантата заправили под сформированный десневой лоскут.
Фото 3. Фиксация двойного слоя бесклеточного дермального матрикса над поверхностью корня 22 зуба с использованием 4.0. хромированных кетгутовых нитей.

Благодаря корональному расширению мягкотканого лоскута, врачу удалось полностью покрыть область аугментации собственными тканями десен без излишнего натяжения. Фиксация позиции десен обеспечивалась прошиванием с дистальной стороны, после чего над областью первичного узла был сформирован окончательный шовный узел (фото 4).
Фото 4. Фиксация десневого лоскута поверх трансплантата с помощью непрерывных швов.

В послеоперационном периоде пациенту были предписаны прием ибупрофена (600 мг), а также амоксициллина (875 мг) два раза в день в течение 10 дней. Область вмешательства было рекомендовано не чистить зубной щеткой на протяжении 7 дней, а с целью поддержания гигиены полости рта проводить ополаскивания 0,12% раствором хлоргексидина (Peridex, Procter & Gamble) как минимум два раза в день. Через 7 дней пациенту разрешалось прекратить полоскания и приступить к нормальной чистке зубов, которую, однако, можно было проводить только в корональном участке, лишний раз не раздражая области десен. Через 6 недель пациент восстановил привычный для него алгоритм очистки ротовой полости. С помощью щетки и зубной нити. Вид области вмешательства через 12 недель изображен на фото 5: область корня полностью покрыта деснами, а архитектоника таковых характеризируется максимально естественным видом и контуром.
Фото 5. Вид через 12 недель: 100% покрытие поверхности корня, утолщение десен и естественный вид области вмешательства.

Увеличения области кератинизированной слизистой не наблюдалось, глубина зондирования с вестибулярной стороны не превышала 2 мм. Позиция десен через 5 лет (61 месяц) оставалась полностью стабильной, обеспечивая полное покрытие поверхности корня мягкими тканями (фото 6). Толщина мягких тканей, как и их естественный внешний вид, оставались стабильными, глубина зондирования снова-таки не превышала 2 мм.
Фото 6. Вид через 5 лет (61 месяц): полное покрытие поверхности корня и достижение естественного и стабильного контура десен.

Обсуждение
Комбинированное использование ССТ и КПЛ обеспечивает успешные результаты восстановления объема мягких тканей в области рецессии. При этом ССТ трансплантаты толщиной более 2 мм демонстрируют лучший уровень эффективности, нежели аналоги меньшей толщины, а сочетание БДМ и КПЛ помогает восстановить область дефицита мягких тканей в большем объеме, нежели при изолированном применении КПЛ. Но в большинстве известных автору исследований БДМ применялся только в качестве одиночного слоя, тогда как в описанном клиническом случае, используя двойной слой БДМ и технику КПЛ удалось добиться полного 100% покрытия обнаженной области корня.
Стабильность результатов лечения повторно была подтверждена через 12 недель и 5 лет (61 месяц) после хирургического вмешательства. Подобный результат соответствует данным систематического обзора литературы, в котором было указано, что Chambrone и коллеги используя только один слой БДМ с КПЛ, сумели добиться покрытия поверхности корня на 50,7-96% в 7,7-91,6% случаев. Те же исследователи, используя ССТ и КПЛ, сумели достичь восстановления покрытия корня на 64,7-97,3%, а полного восстановления области рецессии в 53-89% случаев. Полученные нами результаты лечения также согласуются с результатами исследований, посвященных оценке использования двойного слоя БДМ с техникой КПЛ.
Согласно результатам данных исследований, стабильность полного восстановленного покрытия корневой поверхности была отмечена в 80% проблемных участков зубов через 1 год после вмешательства, и в 69,2% случаев через 4-5 лет после операции. Harris, проводя исследования по оценке краткосрочных и долгосрочных результатов лечения рецессии с помощью одного слоя БДМ и ССТ, пришел к следующим выводам: формирование ССТ с области неба возможно с применением специально разработанного скальпеля с параллельными лезвиями размещенными на расстоянии 1,5 мм друг от друга; краткосрочная эффективность использования БДМ (в среднем 12,3 недели) составляла 93,4%, в то время как долгосрочная (в среднем 48,1 месяцев) – всего 65,8%; краткосрочная эффективность использования ССТ (в среднем 13,2 недели) составляла 96,6%, в то время как долгосрочная (в среднем 49,2 месяца) – 96,6%. Следовательно, Harris пришел к выводу, что эффективность использования ССТ выше, нежели аналогичный показатель применения БДМ.
Но в отличие от исследований Harris, в данном клиническом случае была использована техника двухслойного БМД, что могло значительно повлиять на имеющиеся различия в полученных результатах. Mahn анализируя 50 случаев восстановления участков рецессии с использованием двойного слоя БДМ, пришел к выводу, что позитивная стабильность результатов в период от 12 до 52 недель была зарегистрирована в 94,7% случаев. Также Mahn сообщил об обеспечении 95% покрытия поверхности корня в период от 6 до 8 недель, и об 92,5% покрытия в период от 48 до 66 месяцев (от 4 до 5 лет).
Полученные результаты аргументируют целесообразность использования двойного слоя БДМ для обеспечения долгосрочной стабильности области аугментации, по сравнению с техникой реконструкции мягких тканей одним фрагментом БДМ. Отсутствие прогресса в увеличении именно кератинизированной слизистой в данном клиническом случае не было неожиданностью, поскольку восстановление таковой возможно лишь с использованием ССТ, который является клеточным трансплантатом, и обеспечивает прирост ороговевших десен даже при частичном обнажении. БДМ, напротив, является бесклеточным трансплантатом, и требует полного покрытия мягкими тканями, в противном случае – фрагмент БДМ может дезинтегрировать по причине дефицита реваскуляризации. Таким образом, потенциал использования БДМ для увеличения объема ороговевших мягких тканей является достаточно ограниченным.
Выводы
Использование двойного слоя БДМ вместе с техникой КПЛ обеспечивает долгосрочные стабильные успешные результаты восстановления мягкотканого покрытия корня в области рецессии десен II класса по Миллеру, но для формирования более точных выводов по этому поводу требуется проведение дополнительных клинических исследований.
Автор: Douglas H. Mahn, DDS



























































































































































0 комментариев