В 1985 году впервые была опубликована ныне общепризнанная классификация рецессии маргинальных десен по Миллеру, в которой было выделено четыре вида дефектов мягких тканей. Высота дёсенного сосочка смежного с дефектом тканей является фактором, определяющим возможность восстановления корневого покрытия в достаточном объеме с помощью аугментационных процедур. При III и IV классах рецессии восстановление корневого покрытия ограничено объемом потери костной ткани межзубной перегородки и степенью убыли мягких тканей в дефектной области.
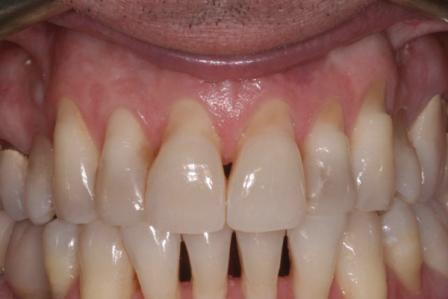
Важно максимально сохранить целостность дёсенного сосочка, учитывая возможные проблемы его реконструкции с помощью различных методов. Среди них и несколько туннельных техник, разработанных специально для защиты данной анатомической области, которые могут быть полезны и при лечении III класса рецессии.
В данной статье представлены два клинических случая использования соединительной ткани в качестве трансплантата при выполнении туннельной техники с применением ацеллюлярного (бесклеточного) дермального матрикса (acellular dermal matrix - ADM) для восстановления толщины десен и покрытия корневых поверхностей сразу нескольких зубов с сохранением целостности и высоты межзубных сосочков.
Клинические случаи
Случай 1 проиллюстрирован на фото 1-5, случай 2 – на фото 6-10.
В обеих случаях проводили глубокую местную анестезию 2% раствором лидокаина с концентрацией адреналина 1: 100000 (фото 1 и фото 6). Внутрикарманные разрезы были сделаны с помощью Bard-Parker #15 вдоль лицевых поверхностей проблемных зубов. В первом случае зона дефекта находилась в районе 6-11 зубов, а во втором включала лишь область зубов 23 и 24. С помощью пародонтального ножа Orban на всю толщину мягких тканей сформировали лоскут без повреждения межзубных сосочков. В области каждого отдельного зуба были созданы специальные карманы, которые были расширены вплоть до слизисто-десневых тканей для формирования непрерывного туннеля. В первом случае в областях 5-6 и 11-12 зубов ткани десен были полностью отделены от подлежащих тканей с сохранением области зубных сосочков (фото 2). Во втором случае использовали «модифицированную» туннельную технику, при которой вертикальные разрезы были сделаны только в рамках слизистой (фото 7). Используя доступ, обеспеченный либо сепарацией тканей десен с вестибулярной стороны (случай 1), либо с помощью вертикальных разрезов (случай 2), был создан проходимый туннель, в котором работали с помощью пародонтального ножа Orban и распатора. Обнаженные поверхности корня, а также их неровности очищали, сглаживали и обрабатывали с помощью инструментов для скейлинга и кюретажа.
Фото 1. Вид 6-11 зубов до лечения: III класс рецессии по Миллеру.
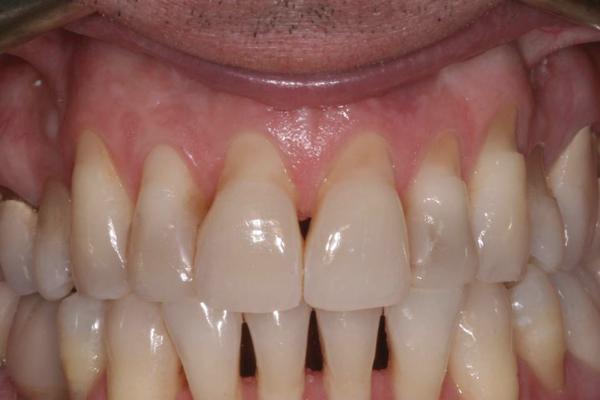
Фото 2. Внутрикарманные разрезы с формированием слизисто-десенного туннеля и сохранением сосочков.
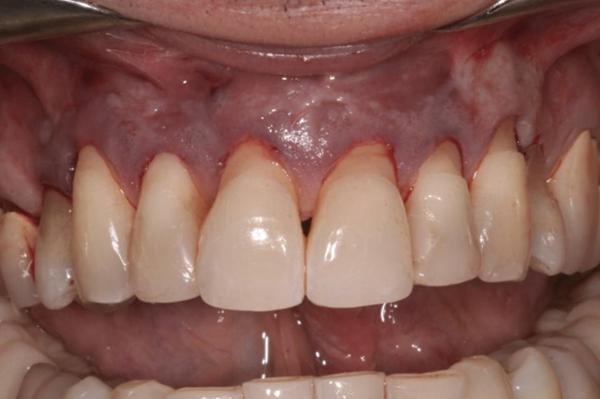
Фото 6. Вид 23-26 зубов до лечения: III класс рецессии по Миллеру.
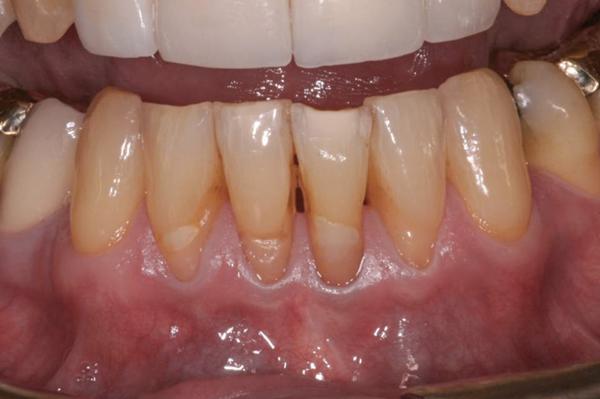
Фото 7. Формирование слизисто-десенного туннеля модифицированной туннельной техникой с сохранением сосочков.
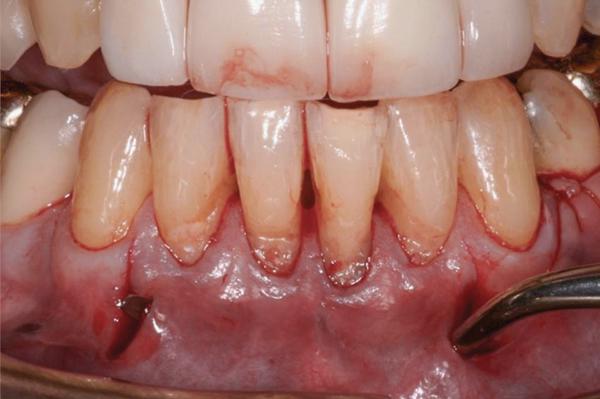
Материал ADM (AlloDerm Regenerative Tissue Matrix, BioHorizons) был подогнан так, чтобы его высота составляла примерно 5 мм. В первом случае требовалось примерно 40 мм матрикса, а во втором – около 25 мм. В обеих случаях материал ADM помещали во внутрь слизисто-десневого туннеля через одно из доступных дистальных отверстий. Дермальный матрикс проталкивали и размещали в туннеле с помощью пародонтального ножа Orban, при этом окончательную проверку подсадки ADM проводили, контролируя фрагменты материала, видимые через оба дистальных отверстия для доступа (фото 3 и фото 8).
Фото 3. Установка ADM внутрь слизисто-десенного туннеля через доступ между зубами 5 и 6, а также 11 и 12.
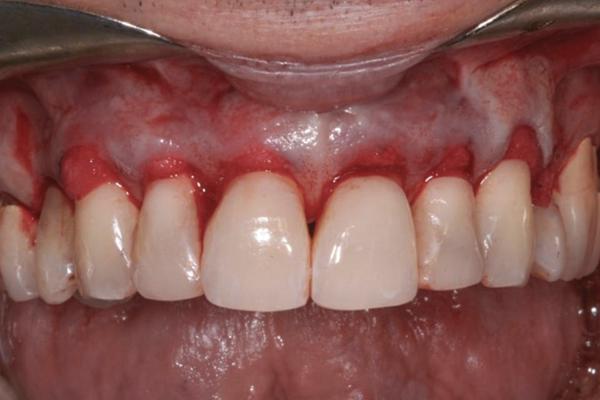
Фото 8. Установка ADM вовнутрь слизисто-десенного туннеля через вертикальные разрезы.
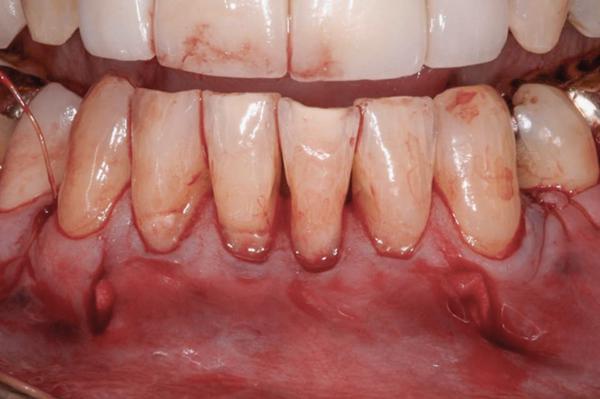
ADM фиксировали на месте при помощи непрерывных швов 4.0 хромовым кетгутом, наложенных с лингвальной на вестибулярную стороны зубов в обеих случаях, а потом такими же швами фиксировали десневой лоскут поверх обнаженного матрикса и обнаженных поверхностей корней (фото 4 и фото 9). Во втором случае использовали дополнительные аналогичные швы для ушивания вертикальных разрезов.
Фото 4. Ушивание мукогингивального лоскута поверх ADM и корней зубов с помощью 4.0. хромированного кетгута.
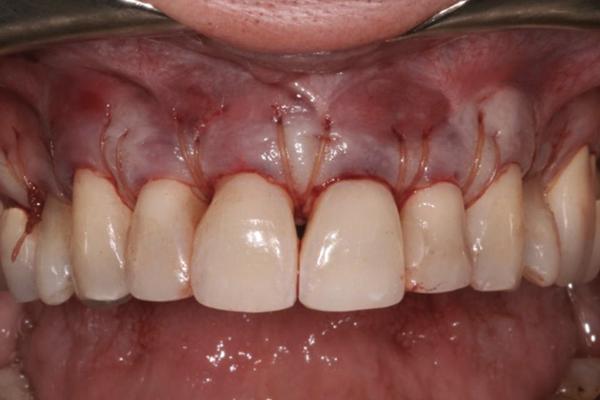
Фото 9. Ушивание мукогингивального лоскута поверх ADM и корней зубов с помощью 4.0. хромированного кетгута. Вертикальные разрезы также ушиты.
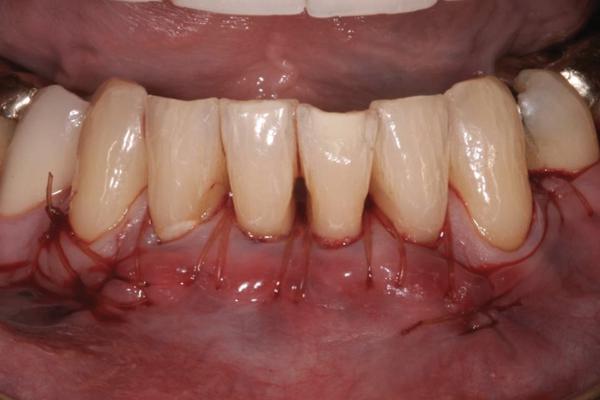
Каждому пациенту назначали амоксициллин (875 мг) два раза в день в течение одной недели. Ибупрофен (600 мг) был предписан только в случае ощущения дискомфорта. Пациентам также рекомендовали полоскания 0,12% раствором хлоргексидина в течение одной недели. В первую неделю после операции пациенты не чистили область хирургического вмешательства. В течение последующих 5 недель им разрешалось проводить чистку в области операции, но с большой осторожностью. Швы сняли на повторном посещении через одну неделю после операции. Через 6 недель пациентам разрешили возобновить нормальную чистку зубов в области вмешательства. На повторном визите через один год участки, подвергшиеся лечению, были снова тщательно осмотрены (фото 5 и фото 10).
Фото 5. Вид через 12 недель: восстановление толщины десен и покрытия корней без снижения высоты межзубных сосочков.
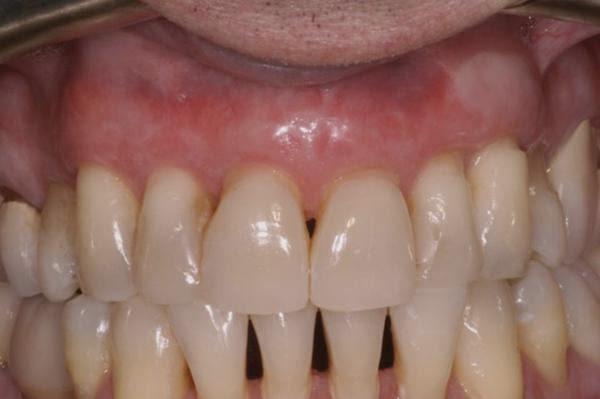
Фото 10. Вид через 12 недель: восстановление толщины десен и покрытия корней без снижения высоты межзубных сосочков.
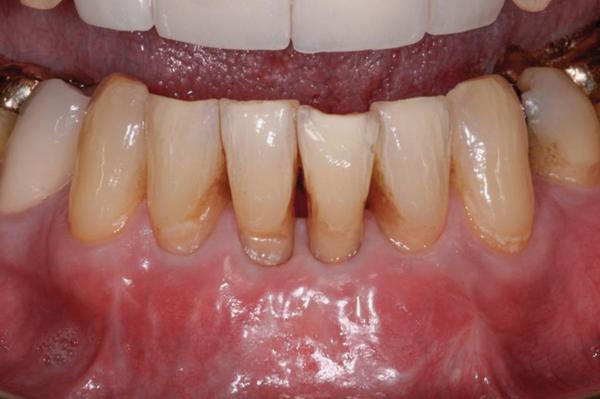
Результаты
Все области вмешательства зажили без каких-либо сопутствующих осложнений или признаков инфицирования. Пациенты сообщали о чувствах минимального дискомфорта в первые пару дней после операции, которые легко купировались с помощью предписанных болеутоляющих средств. Признаков кровотечения не сообщалось, а области вмешательства на повторном осмотре были заметно толще и объемнее. Пациенты были довольны результатами проведенного лечения.
Между двумя описанными случаями параллельно было пролечено еще 10 зубов. Средний уровень рецессии перед лечением составлял 3,7 мм, тогда как при повторной оценке после хирургического вмешательства средний показатель рецессии не превышал 1,6 мм. Средняя вариация изменений составляла 2,1 мм, что соответствует 60% покрытия корневой поверхности. Следует отметить, что в области 6-11 зубов в среднем удалось возобновить уровень покрытия корней в диапазоне 25-100%. Самым неудачным оказалось лечение патологии в области 10 зуба, где удалось снизить уровень рецессии лишь на 1 мм, во всех остальных ситуациях – лечение закончилось более успешно с восстановлением покрытия корня на 2-3 мм. В области 23-26 зубов удалось возобновить покрытие корней на 50% со снижением уровня рецессии на 2 мм во всех случаях.
До начала лечения среднее расстояние от межзубного контактного пункта до вершины десенных сосочков составляло 2 мм. При повторном обследовании среднее расстояние между данными структурами изменилось до 2,2 мм, то есть отличалось от начального на 0,2 мм, что соответствует около 10% потери высоты межзубного сосочка. Только в двух из двенадцати обследованных межзубных сосочков были обнаружены существенные признаки изменения высоты: в области сосочков между 5-6 и 24-25 зубами. Во всех остальных случаях в области сосочков 6-7 (1 мм), 7-8 (2 мм), 8-9, (2 мм), 9-10 (3 мм), 11-12 (2 мм), 22-23 (1 мм), 23-24 (2 мм), 25-26 (3 мм), 26-27 (1 мм) высота сосочков хоть и была первоначально разной, но осталась такой же и после лечения.
Обсуждение
Цель аугментации мягких тканей состоит в воссоздании стабильной и естественной архитектуры десен. Подсадка свободного дёсенного трансплантата является эффективной процедурой по восстановлению зоны прикрепленной кератинизированной десны с минимальной травматизацией межзубных сосочков. Данный метод, тем не менее, имеет недостатки, связанные с проблемой забора материала из области неба, а также неестественным видом после операции.
Методы, направленные на сохранение и щадящее отношение к межзубному сосочку при формировании дёсенного лоскута, используются в стоматологии на протяжении уже многих лет и направлены на минимизацию потери зубодесневых тканей. Профилактика убыли мягких тканей является крайне необходимой особенно в случаях рецессии ІІІ класса по Миллеру, поэтому туннельные методы признаны эффективными в данных ситуациях, ведь помогают не только сохранить сосочек от прогрессирующей рецессии, но и обеспечивают восстановление покрытия поверхностей корня, а также увеличение толщины тканей окружающих десен.
Метод соединительнотканного трансплантата из области неба, который использовался в течение многих лет, до сих пор считается золотым стандартом, а его применение в комбинации с туннельной техникой обоснованно считается более эффективной методикой. Но что касается рецессии десен III класса по Миллеру, то полное восстановление покрытия корневых поверхностей с помощью небного соединительнотканного трансплантата представлялось возможным только в конкретных условиях, среди которых: целостность межпроксимальных мягких тканей, незначительная потеря костной ткани, толщина трансплантата не менее 2 мм, минимальная ширина дефекта. При сравнении отдаленных результатов восстановления покрытия корневых поверхностей с использованием небного соединительнотканного трансплантата и бесклеточного дермального матрикса было обнаружено, что применение соединительнотканного трансплантата с области неба обеспечивает более эффективный исход лечения. Через 3 года после операции у 84% пациентов, у которых использовали технику формирования небного соединительнотканного трансплантата, сохранилось объемное покрытие корней мягкими тканями по сравнению с 32% пациентов, у которых использовали технику с применением ADM. Применение трансплантатов с области неба, однако, чревато своими специфическими недостатками, касающимися доступности и толщины материала, в то время как материал на основе ацеллюлярного матрикса не имеет подобных ограничений. Толщина дермального матрикса является равномерной, и, в зависимости от надобности, можно использовать трансплантаты толщиной от 0,89 мм до 1,65 мм, которые легко подгоняются к требуемому размеру и форме. Но в отличие от небного соединительнотканного трансплантата, подсаженный ADM материал нужно обязательно покрывать мягкими тканями.
В двух представленных случаях продемонстрировано эффективность использования туннельных методик с применением ADM при лечении множественной рецессии III класса по Миллеру. В первом случае бесклеточный матрикс поместили в область дефекта через пространство внутри зубной бороздки, примыкающее к наиболее дистальному зубу в области лечения. При этом в данном участке был отсепарирован небольшой лоскут, что помогло облегчить размещение трансплантата и свести к минимуму влияние данного этапа манипуляции на конечный эстетический результат. Во втором случае ADM легко разместили в нужном месте, используя боковой подход через вертикальные разрезы, или так называемую модифицированную туннельную технику. Используя такие подходы, в обеих случаях получилось избежать какой-либо травмы межзубных сосочков, а десна с вестибулярной стороны были мобилизованы, чтобы обеспечить покрытие трансплантата и поверхностей корней мягкотканым лоскутом без натяжения. Использование бокового доступа при размещении трансплантата позволило оптимально спозиционировать материал, а также устранило опасность возможного повреждения межзубных сосочков.
Учитывая критерии классификации Миллера относительно рецессии III класса и уровень потерянного интерпроксимального соединения, было ясно, что достичь полного повторного покрытия корневых поверхностей не удастся ни в одном из случаев. Первично принятое решение относительно аугментации мягких тканей вокруг зубов было аргументировано необходимостью увеличения толщины десен, что помогло бы снизить риск будущего прогрессирования патологии. Увеличение параметров толщины десны, а также площади покрытия корневых поверхностей наблюдалось в области всех зубов в обеих случаях. Средний уровень покрытия области корней достигал 2,1 мм (60%), при этом уровень снижения высоты межзубных сосочков являлся минимальным.
Оценка отдаленных результатов позволит адекватно определить стабильность полученных параметров после лечения. Хотя два описанных случая и не могут обеспечить статистически значимый объем информации, но полученные клинические результаты указывают на то, что использование бокового туннельного доступа может быть полезным при лечении множественной рецессии III класса по Миллеру с целью увеличения толщины десны, площади покрытия корневых поверхностей и защиты межзубных сосочков во фронтальных верхнечелюстных и нижнечелюстных секстантах.
Выводы
Использование методов туннельного доступа с применением бесклеточного дермального матрикса может быть эффективным при лечении множественной рецессии III класса по Миллеру. Восстановление покрытия корневых поверхностей с использованием данной методики может быть достигнуто с сохранением целостности межзубных сосочков и без потери их высоты.
Автор: Douglas H. Mahn, DDS
В 1985 году впервые была опубликована ныне общепризнанная классификация рецессии маргинальных десен по Миллеру, в которой было выделено четыре вида дефектов мягких тканей. Высота дёсенного сосочка смежного с дефектом тканей является фактором, определяющим возможность восстановления корневого покрытия в достаточном объеме с помощью аугментационных процедур. При III и IV классах рецессии восстановление корневого покрытия ограничено объемом потери костной ткани межзубной перегородки и степенью убыли мягких тканей в дефектной области.

Важно максимально сохранить целостность дёсенного сосочка, учитывая возможные проблемы его реконструкции с помощью различных методов. Среди них и несколько туннельных техник, разработанных специально для защиты данной анатомической области, которые могут быть полезны и при лечении III класса рецессии.
В данной статье представлены два клинических случая использования соединительной ткани в качестве трансплантата при выполнении туннельной техники с применением ацеллюлярного (бесклеточного) дермального матрикса (acellular dermal matrix - ADM) для восстановления толщины десен и покрытия корневых поверхностей сразу нескольких зубов с сохранением целостности и высоты межзубных сосочков.
Клинические случаи
Случай 1 проиллюстрирован на фото 1-5, случай 2 – на фото 6-10.
В обеих случаях проводили глубокую местную анестезию 2% раствором лидокаина с концентрацией адреналина 1: 100000 (фото 1 и фото 6). Внутрикарманные разрезы были сделаны с помощью Bard-Parker #15 вдоль лицевых поверхностей проблемных зубов. В первом случае зона дефекта находилась в районе 6-11 зубов, а во втором включала лишь область зубов 23 и 24. С помощью пародонтального ножа Orban на всю толщину мягких тканей сформировали лоскут без повреждения межзубных сосочков. В области каждого отдельного зуба были созданы специальные карманы, которые были расширены вплоть до слизисто-десневых тканей для формирования непрерывного туннеля. В первом случае в областях 5-6 и 11-12 зубов ткани десен были полностью отделены от подлежащих тканей с сохранением области зубных сосочков (фото 2). Во втором случае использовали «модифицированную» туннельную технику, при которой вертикальные разрезы были сделаны только в рамках слизистой (фото 7). Используя доступ, обеспеченный либо сепарацией тканей десен с вестибулярной стороны (случай 1), либо с помощью вертикальных разрезов (случай 2), был создан проходимый туннель, в котором работали с помощью пародонтального ножа Orban и распатора. Обнаженные поверхности корня, а также их неровности очищали, сглаживали и обрабатывали с помощью инструментов для скейлинга и кюретажа.
Фото 1. Вид 6-11 зубов до лечения: III класс рецессии по Миллеру.

Фото 2. Внутрикарманные разрезы с формированием слизисто-десенного туннеля и сохранением сосочков.

Фото 6. Вид 23-26 зубов до лечения: III класс рецессии по Миллеру.

Фото 7. Формирование слизисто-десенного туннеля модифицированной туннельной техникой с сохранением сосочков.

Материал ADM (AlloDerm Regenerative Tissue Matrix, BioHorizons) был подогнан так, чтобы его высота составляла примерно 5 мм. В первом случае требовалось примерно 40 мм матрикса, а во втором – около 25 мм. В обеих случаях материал ADM помещали во внутрь слизисто-десневого туннеля через одно из доступных дистальных отверстий. Дермальный матрикс проталкивали и размещали в туннеле с помощью пародонтального ножа Orban, при этом окончательную проверку подсадки ADM проводили, контролируя фрагменты материала, видимые через оба дистальных отверстия для доступа (фото 3 и фото 8).
Фото 3. Установка ADM внутрь слизисто-десенного туннеля через доступ между зубами 5 и 6, а также 11 и 12.

Фото 8. Установка ADM вовнутрь слизисто-десенного туннеля через вертикальные разрезы.

ADM фиксировали на месте при помощи непрерывных швов 4.0 хромовым кетгутом, наложенных с лингвальной на вестибулярную стороны зубов в обеих случаях, а потом такими же швами фиксировали десневой лоскут поверх обнаженного матрикса и обнаженных поверхностей корней (фото 4 и фото 9). Во втором случае использовали дополнительные аналогичные швы для ушивания вертикальных разрезов.
Фото 4. Ушивание мукогингивального лоскута поверх ADM и корней зубов с помощью 4.0. хромированного кетгута.

Фото 9. Ушивание мукогингивального лоскута поверх ADM и корней зубов с помощью 4.0. хромированного кетгута. Вертикальные разрезы также ушиты.

Каждому пациенту назначали амоксициллин (875 мг) два раза в день в течение одной недели. Ибупрофен (600 мг) был предписан только в случае ощущения дискомфорта. Пациентам также рекомендовали полоскания 0,12% раствором хлоргексидина в течение одной недели. В первую неделю после операции пациенты не чистили область хирургического вмешательства. В течение последующих 5 недель им разрешалось проводить чистку в области операции, но с большой осторожностью. Швы сняли на повторном посещении через одну неделю после операции. Через 6 недель пациентам разрешили возобновить нормальную чистку зубов в области вмешательства. На повторном визите через один год участки, подвергшиеся лечению, были снова тщательно осмотрены (фото 5 и фото 10).
Фото 5. Вид через 12 недель: восстановление толщины десен и покрытия корней без снижения высоты межзубных сосочков.

Фото 10. Вид через 12 недель: восстановление толщины десен и покрытия корней без снижения высоты межзубных сосочков.

Результаты
Все области вмешательства зажили без каких-либо сопутствующих осложнений или признаков инфицирования. Пациенты сообщали о чувствах минимального дискомфорта в первые пару дней после операции, которые легко купировались с помощью предписанных болеутоляющих средств. Признаков кровотечения не сообщалось, а области вмешательства на повторном осмотре были заметно толще и объемнее. Пациенты были довольны результатами проведенного лечения.
Между двумя описанными случаями параллельно было пролечено еще 10 зубов. Средний уровень рецессии перед лечением составлял 3,7 мм, тогда как при повторной оценке после хирургического вмешательства средний показатель рецессии не превышал 1,6 мм. Средняя вариация изменений составляла 2,1 мм, что соответствует 60% покрытия корневой поверхности. Следует отметить, что в области 6-11 зубов в среднем удалось возобновить уровень покрытия корней в диапазоне 25-100%. Самым неудачным оказалось лечение патологии в области 10 зуба, где удалось снизить уровень рецессии лишь на 1 мм, во всех остальных ситуациях – лечение закончилось более успешно с восстановлением покрытия корня на 2-3 мм. В области 23-26 зубов удалось возобновить покрытие корней на 50% со снижением уровня рецессии на 2 мм во всех случаях.
До начала лечения среднее расстояние от межзубного контактного пункта до вершины десенных сосочков составляло 2 мм. При повторном обследовании среднее расстояние между данными структурами изменилось до 2,2 мм, то есть отличалось от начального на 0,2 мм, что соответствует около 10% потери высоты межзубного сосочка. Только в двух из двенадцати обследованных межзубных сосочков были обнаружены существенные признаки изменения высоты: в области сосочков между 5-6 и 24-25 зубами. Во всех остальных случаях в области сосочков 6-7 (1 мм), 7-8 (2 мм), 8-9, (2 мм), 9-10 (3 мм), 11-12 (2 мм), 22-23 (1 мм), 23-24 (2 мм), 25-26 (3 мм), 26-27 (1 мм) высота сосочков хоть и была первоначально разной, но осталась такой же и после лечения.
Обсуждение
Цель аугментации мягких тканей состоит в воссоздании стабильной и естественной архитектуры десен. Подсадка свободного дёсенного трансплантата является эффективной процедурой по восстановлению зоны прикрепленной кератинизированной десны с минимальной травматизацией межзубных сосочков. Данный метод, тем не менее, имеет недостатки, связанные с проблемой забора материала из области неба, а также неестественным видом после операции.
Методы, направленные на сохранение и щадящее отношение к межзубному сосочку при формировании дёсенного лоскута, используются в стоматологии на протяжении уже многих лет и направлены на минимизацию потери зубодесневых тканей. Профилактика убыли мягких тканей является крайне необходимой особенно в случаях рецессии ІІІ класса по Миллеру, поэтому туннельные методы признаны эффективными в данных ситуациях, ведь помогают не только сохранить сосочек от прогрессирующей рецессии, но и обеспечивают восстановление покрытия поверхностей корня, а также увеличение толщины тканей окружающих десен.
Метод соединительнотканного трансплантата из области неба, который использовался в течение многих лет, до сих пор считается золотым стандартом, а его применение в комбинации с туннельной техникой обоснованно считается более эффективной методикой. Но что касается рецессии десен III класса по Миллеру, то полное восстановление покрытия корневых поверхностей с помощью небного соединительнотканного трансплантата представлялось возможным только в конкретных условиях, среди которых: целостность межпроксимальных мягких тканей, незначительная потеря костной ткани, толщина трансплантата не менее 2 мм, минимальная ширина дефекта. При сравнении отдаленных результатов восстановления покрытия корневых поверхностей с использованием небного соединительнотканного трансплантата и бесклеточного дермального матрикса было обнаружено, что применение соединительнотканного трансплантата с области неба обеспечивает более эффективный исход лечения. Через 3 года после операции у 84% пациентов, у которых использовали технику формирования небного соединительнотканного трансплантата, сохранилось объемное покрытие корней мягкими тканями по сравнению с 32% пациентов, у которых использовали технику с применением ADM. Применение трансплантатов с области неба, однако, чревато своими специфическими недостатками, касающимися доступности и толщины материала, в то время как материал на основе ацеллюлярного матрикса не имеет подобных ограничений. Толщина дермального матрикса является равномерной, и, в зависимости от надобности, можно использовать трансплантаты толщиной от 0,89 мм до 1,65 мм, которые легко подгоняются к требуемому размеру и форме. Но в отличие от небного соединительнотканного трансплантата, подсаженный ADM материал нужно обязательно покрывать мягкими тканями.
В двух представленных случаях продемонстрировано эффективность использования туннельных методик с применением ADM при лечении множественной рецессии III класса по Миллеру. В первом случае бесклеточный матрикс поместили в область дефекта через пространство внутри зубной бороздки, примыкающее к наиболее дистальному зубу в области лечения. При этом в данном участке был отсепарирован небольшой лоскут, что помогло облегчить размещение трансплантата и свести к минимуму влияние данного этапа манипуляции на конечный эстетический результат. Во втором случае ADM легко разместили в нужном месте, используя боковой подход через вертикальные разрезы, или так называемую модифицированную туннельную технику. Используя такие подходы, в обеих случаях получилось избежать какой-либо травмы межзубных сосочков, а десна с вестибулярной стороны были мобилизованы, чтобы обеспечить покрытие трансплантата и поверхностей корней мягкотканым лоскутом без натяжения. Использование бокового доступа при размещении трансплантата позволило оптимально спозиционировать материал, а также устранило опасность возможного повреждения межзубных сосочков.
Учитывая критерии классификации Миллера относительно рецессии III класса и уровень потерянного интерпроксимального соединения, было ясно, что достичь полного повторного покрытия корневых поверхностей не удастся ни в одном из случаев. Первично принятое решение относительно аугментации мягких тканей вокруг зубов было аргументировано необходимостью увеличения толщины десен, что помогло бы снизить риск будущего прогрессирования патологии. Увеличение параметров толщины десны, а также площади покрытия корневых поверхностей наблюдалось в области всех зубов в обеих случаях. Средний уровень покрытия области корней достигал 2,1 мм (60%), при этом уровень снижения высоты межзубных сосочков являлся минимальным.
Оценка отдаленных результатов позволит адекватно определить стабильность полученных параметров после лечения. Хотя два описанных случая и не могут обеспечить статистически значимый объем информации, но полученные клинические результаты указывают на то, что использование бокового туннельного доступа может быть полезным при лечении множественной рецессии III класса по Миллеру с целью увеличения толщины десны, площади покрытия корневых поверхностей и защиты межзубных сосочков во фронтальных верхнечелюстных и нижнечелюстных секстантах.
Выводы
Использование методов туннельного доступа с применением бесклеточного дермального матрикса может быть эффективным при лечении множественной рецессии III класса по Миллеру. Восстановление покрытия корневых поверхностей с использованием данной методики может быть достигнуто с сохранением целостности межзубных сосочков и без потери их высоты.
Автор: Douglas H. Mahn, DDS






























































































































































0 комментариев