Чем младше ребенок, тем он более подвержен наибольшему риску осложнений, связанных с вывихом молочного зуба
Исследователи из Копенгагенского университета и крупнейшей государственной высокоспециализированной больницы Копенгагена Rigshospitalet провели количественную оценку риска возникновения дефектов развития постоянных зубов после травм молочных зубов.
Современные протоколы ухода за имплантатами и их значение
Поддерживающая терапия вокруг имплантатов крайне важна для повышения успешности и долговечности имплантатов с опорой на реставрации. Поскольку анатомия естественных зубов и дентальных имплантатов отличается в плане мягких тканей и кровоснабжения, имплантаты более подвержены воспалительным заболеваниям, таким как мукозит и периимплантит, что подчеркивает важность поддерживающей терапии. Основным этиологическим фактором этих воспалительных реакций является накопление зубного налета, то есть орального биопленки, вокруг краевой области имплантатов. Поэтому особое внимание следует уделять методам удаления отложений, включая использование различных механических инструментов и химиотерапевтических средств. Протоколы ухода за имплантатами включают оценку глубины зондирования, соблюдение пациентом гигиены полости рта и стабильности окружающих имплантат тканей. В данной статье рассматриваются терапевтические подходы и стратегии их совершенствования, а также обосновывается необходимость персонализированных схем ухода за имплантатами для достижения благоприятных долгосрочных результатов.
Осложнения при протезировании у пожилых пациентов: случай проглоченного зубного протеза
Проглоченные или попавшие в дыхательные пути зубные протезы могут привести к серьезным системным осложнениям и требуют внимания или вмешательства со стороны специалистов разных профилей. Учитывая растущее число пожилых пациентов с адентией, такие ситуации нередко встречаются в повседневной стоматологической практике. Фактически, зубные протезы являются наиболее часто проглатываемым инородным телом среди пожилых пациентов, и это представляет особую опасность, если протезы не обладают достаточной стабильностью. В данном отчете рассматривается случай проглатывания покрывного протеза 95-летним пациентом, которому было проведено эндоскопическое удаление инородного тела. Цель этой статьи — подчеркнуть риски протезирования у пожилых пациентов и важность тщательного, скрупулезного наблюдения за ними.
Высокая распространенность развития мукозита и периимплантита в окружающих имплантат тканях после проведения дентальной имплантации диктует необходимость постоянного наблюдения за мягкими тканями вокруг зоны имплантации
В то время, как многие врачи-стоматологи знают о высокой степени приживаемости дентальных имплантатов, повышенная распространенность мукозита в тканях, окружающих имплантат и периимплантита после установки имплантатов может быть не так хорошо известна. Это подчеркивает необходимость повышения осведомленности о важности постоянного личного и профессионального наблюдения после процедуры имплантации для обеспечения успеха данной манипцляции. Частота периимплантного мукозита и периимплантита после установки имплантатов среди пациентов колеблется в исследованиях от 46% до 63% и от 19% до 23% соответственно. У лиц, которые регулярно проходят индивидуальную и профессиональную поддерживающую терапию и гигиену по сравнению с пациентами, которые получают нерегулярную поддерживающую терапию, отмечается меньшее количество случаев периимплантного мукозита и периимплантита. Частота интервалов профессионального наблюдения обычно составляет от 3 до 6 месяцев, и его конкретная периодичность должна основываться на оценках риска для каждого пациента. Во время профилактических визитов пациента у врача есть возможность контролировать состояние окружающих имплантат тканей. Никакие долгосрочные контролируемые клинические испытания не оценивали сроки интервалов профилактических осмотров, существенные данные свидетельствуют о том, что профессиональная поддерживающая гигиена улучшает здоровье окружающих имплантат тканей и вероятность успеха дентальной имплантации в целом. Форма информированного согласия пациента должна включать ответственность за соблюдение личной и профессиональной поддерживающей гигиены после проведения процедуры имплантации.
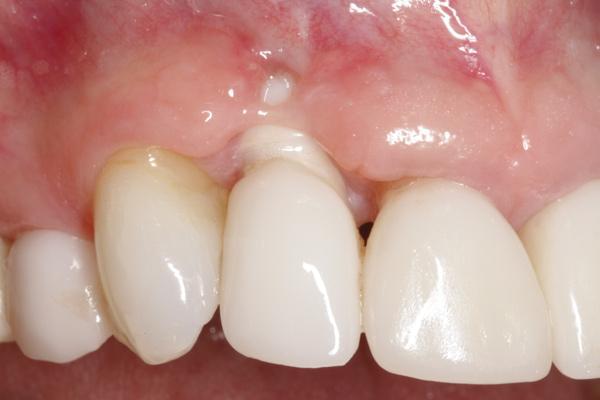
«Потерявшиеся пациенты»: хорошо ли это? (случай из судебной практики)
Почти в каждой клинике есть потеряшки. Это пациенты, которые на определенном этапе без объяснения причин прекращают лечение в медицинской клинике. Как правило, через некоторое время они появляются вновь, но уже с претензиями и исками.
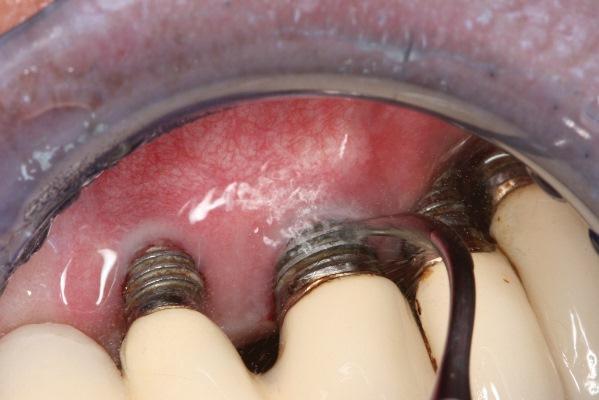
Компрометированные фронтальные имплантаты: что делать с осложнениями?
За последние два десятилетия значительно изменились принципы проведения реабилитации с опорой на дентальных имплантатах во фронтальных участках челюстей, которые являются критическими с точки зрения эстетики. Многие модификации подходов связаны с более глубоким пониманием механизмов изменений на уровне мягких и твердых тканей, которые развиваются после проведения экстракции зуба. Гипотеза о том, что одновременная установка имплантата в лунку удаленного зуба способствует сохранению исходных параметров костной ткани, была опровергнута результатами проведенных исследований на животных моделях. Данные эксперименты также позволили расширить знания о так именуемом физиологическом ремоделировании тканей, на основе которых в дальнейшем были разработаны новые концепции сохранения трехмерной морфологии костного гребня, обеспечивающие стабильность полученных эстетических результатов лечения. Но кроме собственно хирургических методов сохранения и аугментации костного гребня, важную роль в достижении именно эстетически приемлемых исходов играют и ортопедические аспекты комплексной реабилитации, позволяющие добиться формирования соответствующего контура мягких тканей.
Факторы риска и профилактика периимплантатных мягкотканных осложнений
Удовлетворительные показатели долгосрочной выживаемости внутрикостных дентальных имплантатов, используемых в качестве варианта реабилитации стоматологических пациентов с частичной и полной адентией, широко представлены в современной научной литературе. При этом возможность достижения эстетически-прогнозированных исходов реабилитации остается проблемной при установке интраоссальных опор во фронтальных участках челюстей.
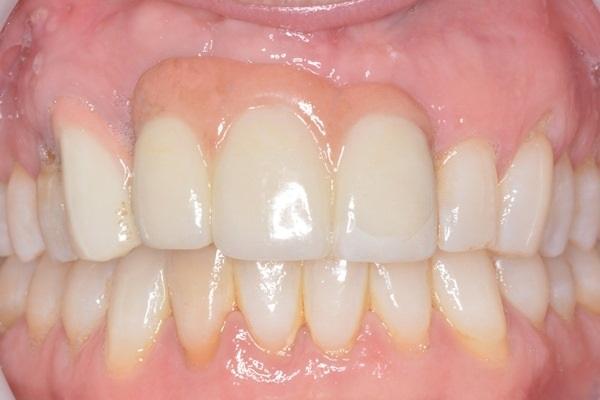
Дизайн абатмента и реставрации как факторы риска развития периимплантита
Отличительной особенностью реставраций с опорой на дентальных имплантатах является то, что их корональная часть представляет собой конструкцию, граничащую с «манжеткой» мягких тканей, а апикальная часть представляет собой винт, интегрированный в окружающую костную ткань. При использовании имплантатов типа bone-level абатмент играет роль трансмукозного компонента, который в наибольшей мере является уязвимым к бактериальной контаминации. Начальная колонизация периимплантатного кармана развивается уже через две недели после установки титановой опоры, и в наибольшей степени – в области соединения с абатментом. В условиях низкого уровня гигиены ротовой полости зубной налет индуцирует развитие периимплантатного очага воспаления, что в конце концов может привести к развитию периимплантита и к потере окружающей костной ткани.

"Здоровый" имплантат - гарантия функции
В 2017 году во всем мире было установлено около 5 миллионов имплантатов, при этом распространенность самой процедуры имплантации возрастает в среднем на 14% каждый год. На Международной стоматологической выставке, проходившей в начале 2019 года в Кельне (Германия), было представлено более 200 стендов, посвященных тематике имплантации, что только подтверждает стремительное развитие отрасли. При этом, несмотря на такую возрастающую популярность имплантации как одного из вариантов стоматологической реабилитации, до сих пор не все врачи понимают, как обеспечить надежное долговременное функционирование интраоссальной конструкции, которое непосредственно влияет на успешность лечения в целом. Ведь планирование, установка и нагрузка имплантата – это составляющие немедленного результата, в то время как последующее обеспечение «работы» имплантата в условиях здоровых окружающих тканей являются аспектами более гигиеническими, нежели инвазивными. В данной статье будут описаны особенности тканей периимплантатной области, и то, как данные аспекты влияют на последующее «обслуживание» внутрикостной опоры гигиентистом. Также будут приведены отдельные аспекты лечения перимукозита и периимплантита.
Синусит и осложнения эндодонтического лечения
Верхнечелюстной синус является самой большой околоносовой пазухой, которая находится прямо над альвеолярным отростком верхней челюсти. Учитывая топографо-анатомическую связь между корнями дистальных зубов и околоносовой пазухой, проведение эндодонтического лечения моляров и премоляров верхней челюсти требует особенного внимания. Ранее было высказано предположения об увеличении распространенности верхнечелюстного синусита одонтогенной этиологии. Такая тенденция может быть вызвана не только самой патологией, но и более высокой доступностью методов ее диагностики по типу конусно-лучевой компьютерной томографии.