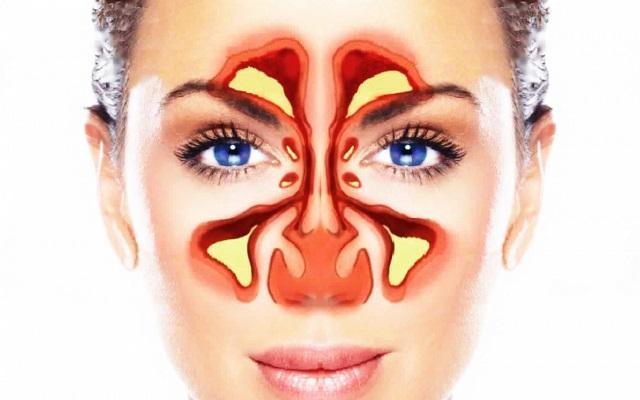
Возвращаясь к вопросу одонтогенного верхнечелюстного синусита
Верхнечелюстной синусит одонтогенной этиологии, также известен как хронический верхнечелюстной одонтогенный синусит, или одонтогенный верхнечелюстной синусит (ОВС), является довольно распространённой, но в то же время и комплексной патологией ввиду его стоматологических, ЛОР и аллергологических аспектов. Любая патология, связанная с зубами или иными структурами зубочелюстного аппарата, может спровоцировать поражение Шнайдеровой мембраны (ШМ), что, в свою очередь, приводит к развитию нарушений в пространстве гайморовой пазухи. Точная и правильная диагностика патологии верхнечелюстного синуса позволяет избежать необоснованного медикаментозного или хирургического лечения, что, в свою очередь, повышает общий прогноз проведенных терапевтических вмешательств. Цель данной статьи состоит в систематизации информации относительно патофизиологии ОВС, сравнении хронических и острых форм верхнечелюстного синусита, в том числе хронического риносинусита (ХРС) и острого бактериального риносинусита (ОБРС). Также в статье будут рассмотрены аспекты патогенеза и микробиологии ОВС, а также соответствующие им методы эффективного лечения данной патологии.
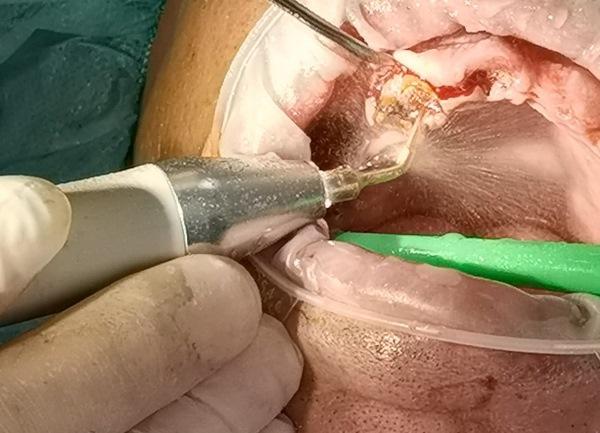
Пьезохирургические аппараты: инновации на службе стоматолога
Пьезохирургические аппараты – это самое инновационное оборудование в хирургии. И это не просто слова. Успешность стоматологических операций определяется минимальным травмированием тканей, бескровностью, точностью результата и быстрым восстановлением. Все это обеспечивается благодаря уникальным свойствам ультразвука в аппаратах для пьезохирургии.
Он действует целенаправленно на кость, не повреждая нервы, сосуды и другие мягкотканные образования. Если посмотреть на работу насадки в замедленном действии, то можно увидеть, как минерализованные ткани раскалываются под воздействием ультразвука, а мягкие «отпружинивают» от наконечника. Частота колебаний ультразвука в пьезохирургических аппаратах, применяемых в стоматологии, варьируется от 20 до 100 килогерц. В стоматологической хирургии пьезоаппараты используются для удаления зубов мудрости, которые также могут быть расположены в труднодоступных местах, рядом с нервно-сосудистыми пучками, манипуляциями с гайморовыми пазухами, для забора аутокости, остеопластики, а также в других сложнейших операциях. В данной статье мы постараемся максимально раскрыть для вас преимущества пьезоаппаратов, расскажем о своем личном опыте работы с пьезоаппарато и познакомимся с опытом зарубежных коллег.
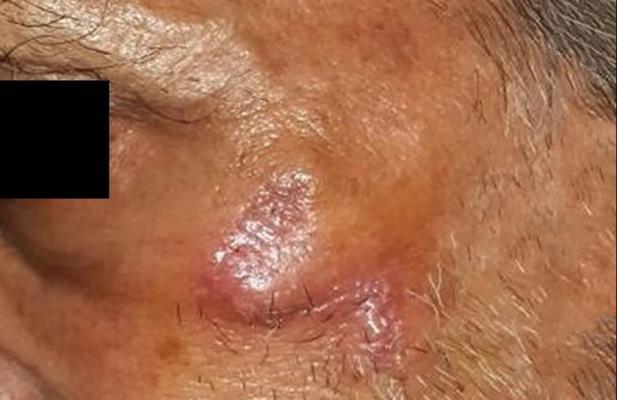
Модифицированный ромбовидный лоскут для закрытия дефекта щеки после удаления опухоли
Щека является очень важной анатомической областью лица, играющей как эстетическую, так и функциональную роль. Дефекты мягких тканей в данном участке, которые варьируют от малых до средних размеров, могут быть восстановлены при помощи полных кожных трансплантатов или с использованием местного лоскута. Недостатки трансплантации кожи включают необходимость травматизации донорского участка, а также возможное несоответствие по цвету. Техника формирования местного лоскута, напротив, выгодна тем, что трансплантат находится вблизи участка дефекта и, как правило, по своему цвету аналогичен последнему. При обширных дефектах проблем с эстетикой попросту не избежать, не говоря уже о факте дополнительной травмы, компрометирующей внешний профиль лица.
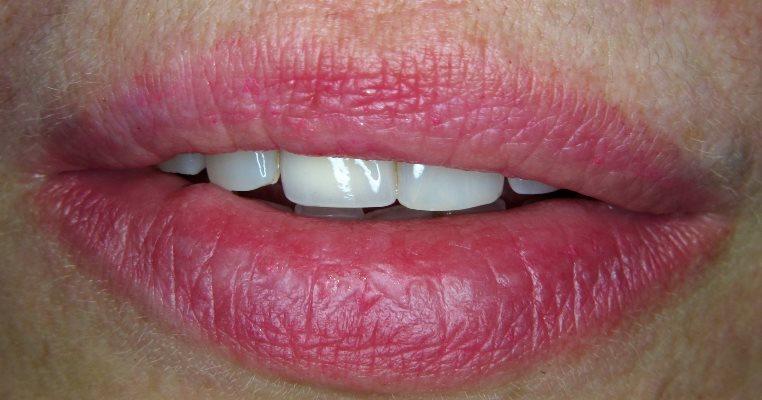
Удаление фрагмента артерии в области красной каймы нижней губы
Пациентку беспокоил эстетический дефект и пульсация более 10 лет.
Лечение смещения суставного диска без сопровождающейся редукции
Внутренние нарушения височно-нижнечелюстного сустава (ВНЧС) встречаются довольно-таки часто даже среди бессимптомных пациентов, не говоря уже о пациентах с клиническими признаками дисфункции. Во многих случаях у больных со смещением суставного диска без сопутствующей редукции, первичная патология сначала развивается в условиях нормальных соотношений диска и мыщелка, после чего наступает этап смещения диска с редукцией («щелкающая челюсть»), а затем – и без редукции (по механизму «захватить и заблокировать»).
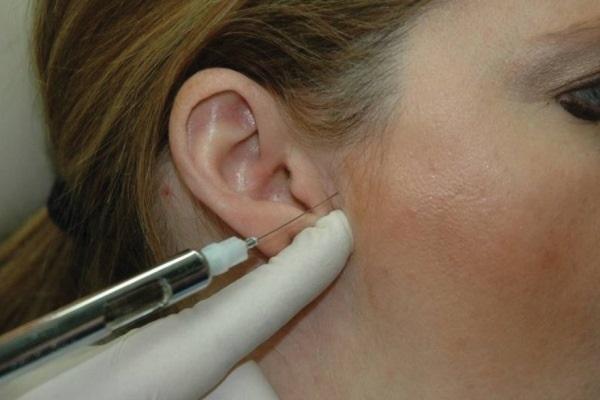
Трансплантация 48 - 46
46 зуб 15 лет лечился и перелечивался, в конечном итоге пришли к решению его удалить. Дальше в плане ортодонтия, а значит имплантат не ставим. В общем, проведена трансплантация 48-46.
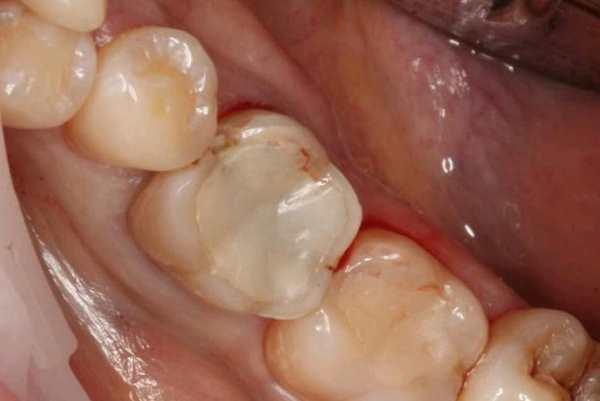
Аугментация костного дефекта аутогенным дентином третьего моляра
Хирургическое удаление пораженных третьих моляров нижней челюсти провоцирует развитие ятрогенной травмы, объем которой зависит от положения и наклона зуба, и анатомических особенностей данного участка. В отдельных случаях экстракция третьего моляра может вызвать резорбцию дистального корня второго моляра и формирование огромного костного дефекта. Процедура удаления третьих моляров предусматривает сепарацию полнотканного слизистопериостального лоскута, удаление костной ткани в ходе остеотомии для формирования доступа, сегментирование проблемного зуба и его дальнейшую экстракцию. Совокупность данных манипуляций приводит к формированию костного дефекта дистальнее второго моляра. Данный дефект уменьшает прочность челюсти, делает процесс заживления более длительным, а также может быть ассоциирован с развитием пародонтита или остеопороза.
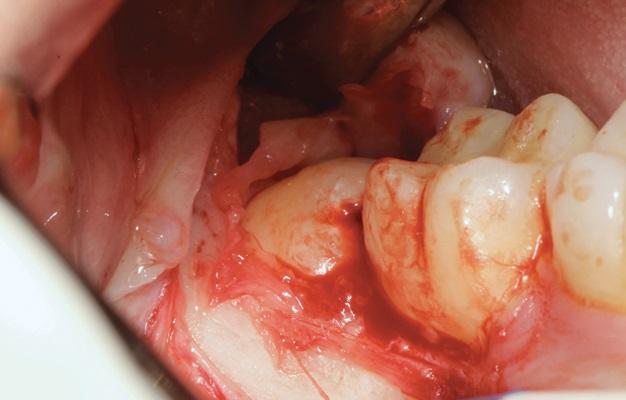
Техника F.I.R.S.T.: фибриноген-ассоциированная регенерация костной ткани в стоматологии
Фибриновый герметик (ФГ) представляет собой продукт, полученный из крови пациента, который используется при проведении хирургических манипуляций в челюстно-лицевой области. Данный материал начали использовать с 1975 года благодаря его уникальными гемостатическим и адгезивным свойствам у пациентов с имеющимися нарушениями гемостаза.
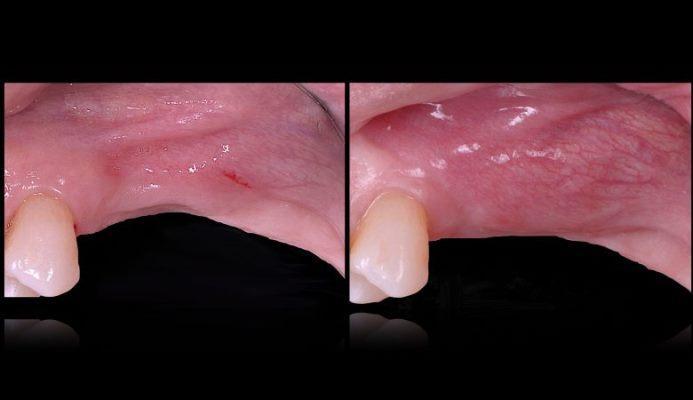
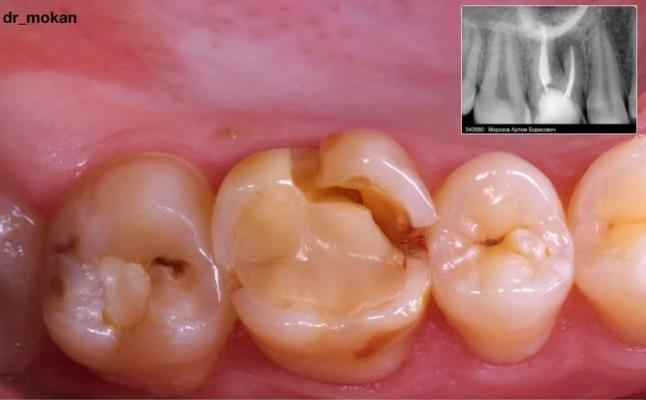
Трансплантация зуба 1.8 в зону удаляемого зуба 1.6
Молодой человек 25 лет. Зуб 1.6 - скол небной стенки, зуб ранее лечен эндодонтически, на Rg-снимке обтурация полноценная, но на апексах видны очаги деструкции. Полость зуба перерасширена, остаточных тканей меньше, чем хотелось бы, чтобы дать полноценный долгосрочный прогноз. Возможно, трещина корня.
Недостаточное формирование костной ткани после двустороннего синус-лифта: решение проблемы через палатинальный доступ посредством баллонирующей техники
У пациентов с наличием пародонтальных патологий величина альвеолярного гребня в дистальных участках может быть критически минимальной, что ограничивает возможности для установки дентальных имплантатов по причине близости дна гайморовой пазухи. И хотя процедуры аугментации с формированием субантрального или латерального окна обеспечивают достаточный уровень эффективности, но параллельно они чреваты своими потенциальными осложнениями. Наиболее распространённым из таких является перфорация Шнайдеровой мембраны, которая случается в 14-52% операций. Курение и сложное строение синуса являются факторами риска повреждения слизистой оболочки дна пазухи. Лечение подобного осложнения проводится с использованием резорбируемых мембран, а профилактика – посредством применения возможностей пьезохирургии и предварительного планирования всех этапов хирургической манипуляции.








Статьи от брендов