В результате выполнения остеотомии верхней челюсти по причине неопластического поражения часто возникают такие осложнения как формирование ротоносового соустья или соустья ротовой полости с верхнечелюстной пазухой, потеря зубов или костной ткани альвеолярного гребня, деформация лицевого контура. В таких условиях значительно нарушаются функции речи и жевания, а также внешний вид пациента. Восстановление внешнего профиля лица проводится преимущественно с использованием разного рода лоскутов или же посредством протезов-обтураторов. Стоматологическая же реабилитация обеспечивается конструкцией обычного протеза, обтуратора с опорой на собственные зубы, или на дентальные имплантаты, установленные в области собственной или аугментированной костной ткани.
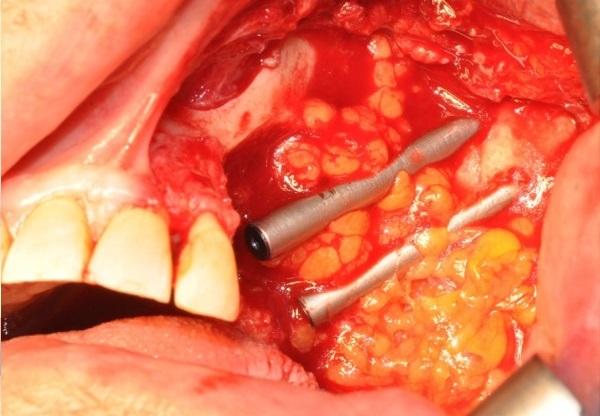
В данной статье представлен относительно новый одноэтапный подход стоматологической реабилитации после резекции опухолевидного поражения с восстановлением дефекта неба посредством местных лоскутов и установкой скуловых имплантатов у трех пациентов. Преимущества такого алгоритма лечения состоят в том, что почти весь протокол сосредоточен преимущественно на хирургическом вмешательстве, при этом удается сократить общее время лечения и постоперационный дискомфорт пациента.
Клинические случаи
Три пациента были прооперированы по поводу злокачественных новообразований, поражающих верхнюю челюсть в больнице Legnano, Италия, и в Humanitas San Pio X, Италия.
В ходе лечения проводили КТ-оценку области скуловой кости. Виртуального планирования ятрогенного вмешательства не проводилось, а установка имплантатов проходила под прямым визуальным контролем по простой конструкции направляющего шаблона, имитирующего форму дуги. После резекции опухоли у всех пациентов были сформировано состояние частичной адентии, которое соответствовало IIA классу дефектов зубного ряда по Pellegrino. Остеотомия проводилась с использованием хирургической пилы, боров и пьезонасадок.
В ходе операции в необходимой мере обнажили скуловую кость, а в качестве интраоссальных конструкций были выбраны имплантаты Noris Medical Ltd. (Nesher, Israel). Рабочая резьбовая часть имплантатов составляла 13 мм, а оставшаяся, полностью гладкая, имела диаметр 4 мм и переменную длину. В целом длина всей винтовой опоры составляла от 35 до 57,5 мм. Препарирование кости проводилось с использованием прямых и угловых наконечников. Установка имплантатов проводилась на скорости 35 об./мин. на 2/3 длины, оставшуюся же 1/3 длины фиксировали вручную. Восстановление области неба обеспечивали посредством локальных лоскутов из мягких тканей, которыми также были обернуты остаточные участки имплантатов. Чтобы получить надежное уплотнение между полостью носа/гайморовой пазухи и ротовой полостью, обнажение и нагрузку интраоссальных опор выполняли через 3 месяца после установки. С целью контроля процесса заживления проводились КТ-исследования и панорамная рентгенография. Для восстановления целостности зубного ряда было запланировано использовать несъемную конструкцию с винтовой фиксацией.
Пациент 1
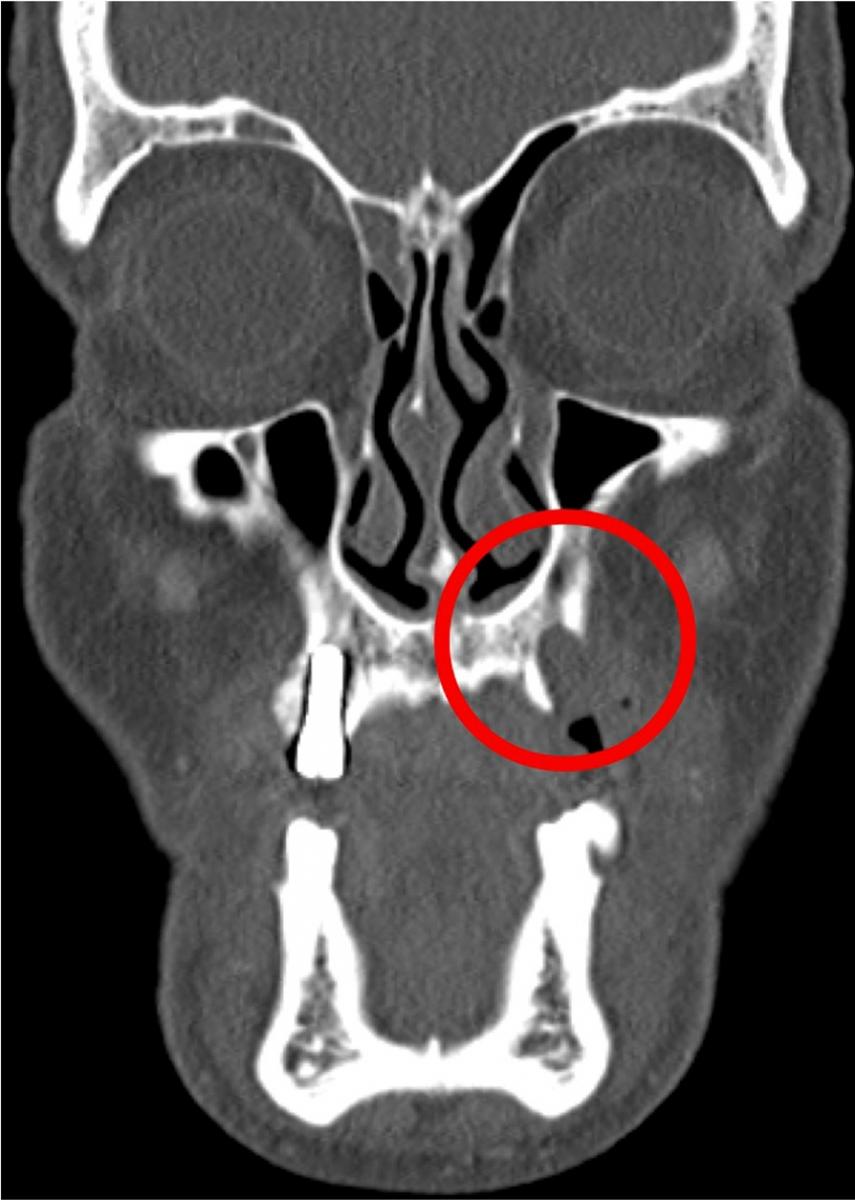
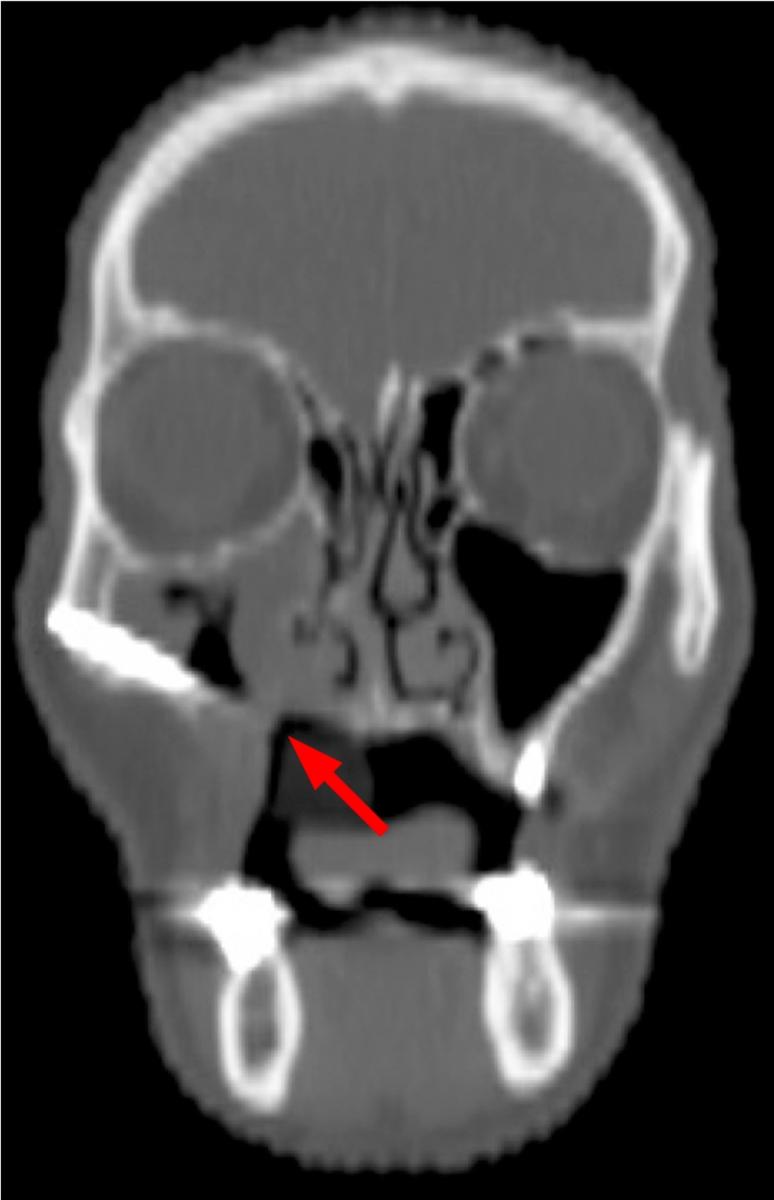
76-летний мужчина, страдающий от лихеноидного мукозита, был прооперирован по поводу веррукозной формы карциномы в области прикрепленных десен с вестибулярной стороны 22 и 23 зубов в 2013 году. Зуб 24 был экстрагирован еще за несколько лет до этого. После операции были сформированы четкие границы вмешательства, заживление в границах которых проходило безо всякого осложнения. Пациент регулярно являлся на контрольные осмотры после операции, и в апреле 2015 года у него были отмечены сливовидные отделения в области лунки 24 зуба. После сепарации мягких тканей, провели тщательный кюретаж лунки. Гистологическое исследование полученного материала указывало на веррукозную форму карциномы. На КТ была отмечена область рентгенологической прозрачности, поражающая лунку 24 зуба и окружающую костную ткань (фото 1).
Фото 1. КТ-срез, демонстрирующий рентгенопрозрачную область вокруг лунки 24 зуба.
Степень неоплазматического поражения была T4N0. Пациенту была выполнена частичная остеотомия верхней челюсти с удалением дна гайморовой пазухи, альвеолярной кости и 23-25 зубов. Из-за чрезмерной подвижности также был удален 26 зуб. Два имплантата длиной 40 и 42,5 мм были установлены в скуловую кость. Жировым лоскутом из вестибулярной стороны провели восстановление ороантрального соустья, а также обеспечили покрытие области имплантатов (фото 2).
Фото 2. Жировой лоскут со щечной стороны был перемещен для восстановления ороантрального соустья и покрытия имплантатов.
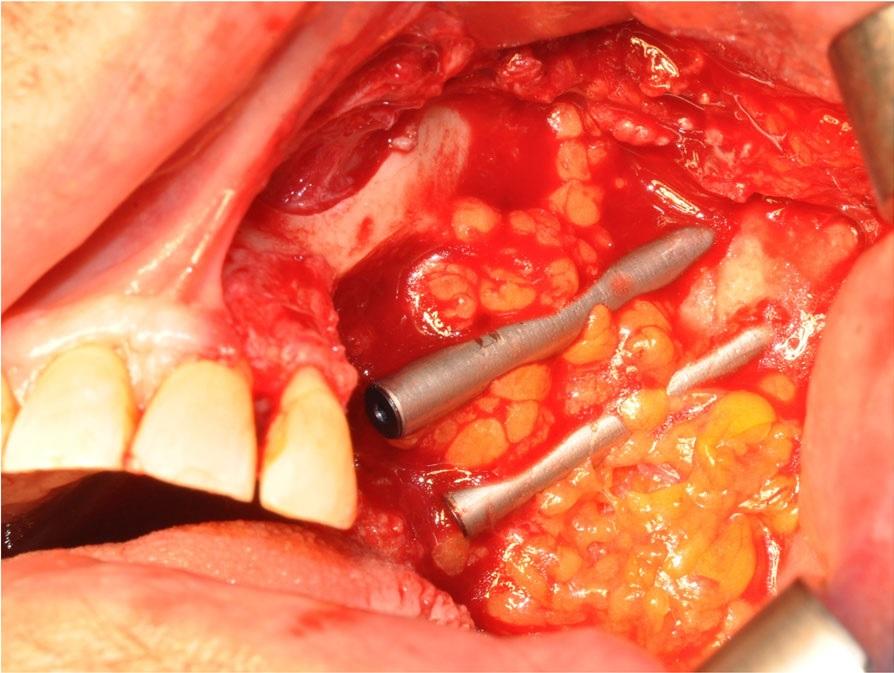
Слизистая оболочка со щечной стороны была мобилизована над жировым лоскутом, и, таким образом, удалось добиться полного закрытия области вмешательства одиночными швами. После операции с целью контроля была выполнена КТ-томография (фото 3). Через три месяца после адекватного заживления имплантаты обнажили, и зафиксировали на них 45° абатменты и несъемный протез с винтовой фиксацией (фото 4). Чтобы уменьшить прямую нагрузку на скуловые имплантаты, протетическую конструкцию зашинировали с вовлечением в качестве опор 22 и 27 зубов. Через 1 год протез сняли, и проверка имплантатов подтвердила успешный уровень их стабильности (фото 5).
Фото 3. КТ-реконструкция после установки скуловых имплантатов.
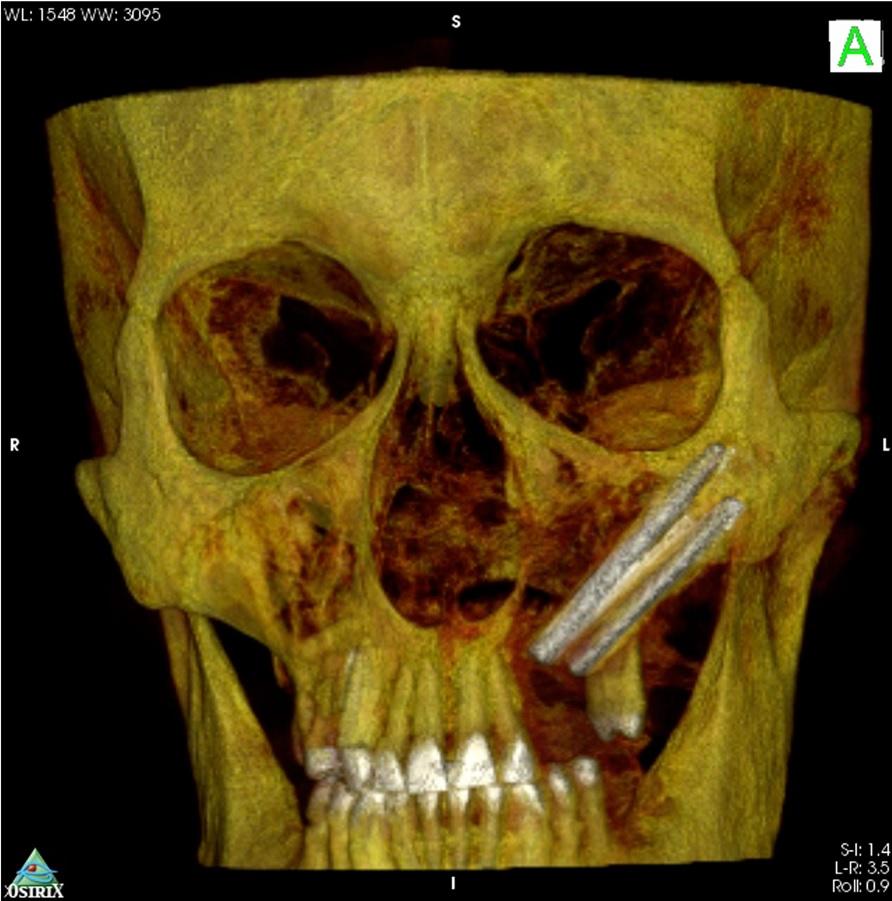
Фото 4. Фиксация окончательной конструкции протеза через 3 месяца.
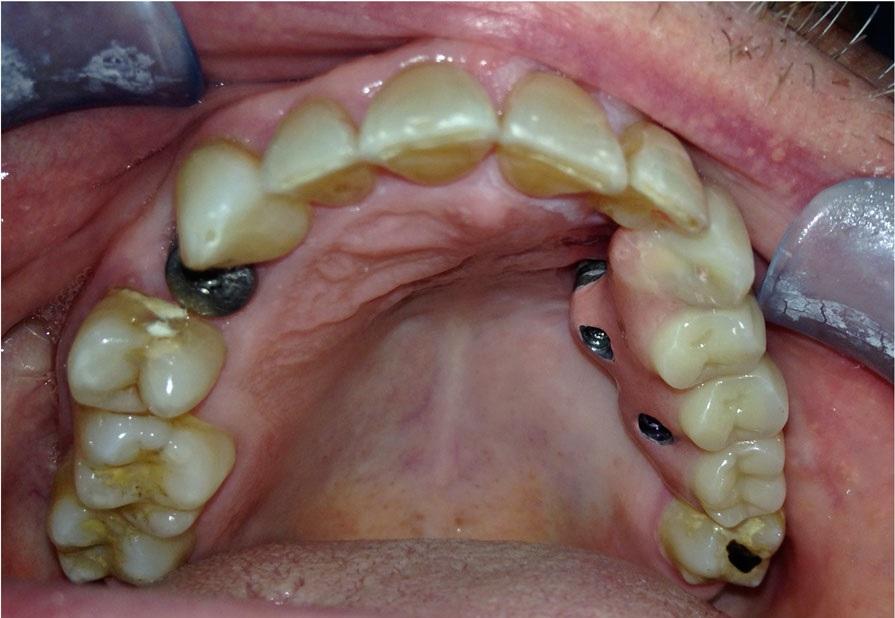
Фото 5: Ортопантомограмма, полученная после завершения процесса стоматологической реабилитации.
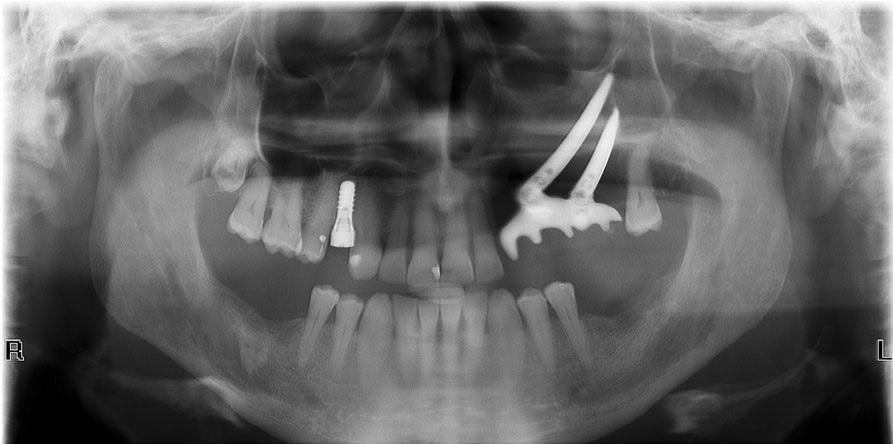
Пациент 2
43-летняя женщина, страдающая от аденокистозной карциномы левой части верхней челюсти, была направлена на специализированное лечение. Согласно данным клинического и рентгенологического осмотра, степень неоплазматического поражения составляла T4N0 (фото 6 и 7).
Фото 6: Трансверсальный КТ-срез демонстрирует рентгенологические видимое образование в области левой части верхней челюсти.
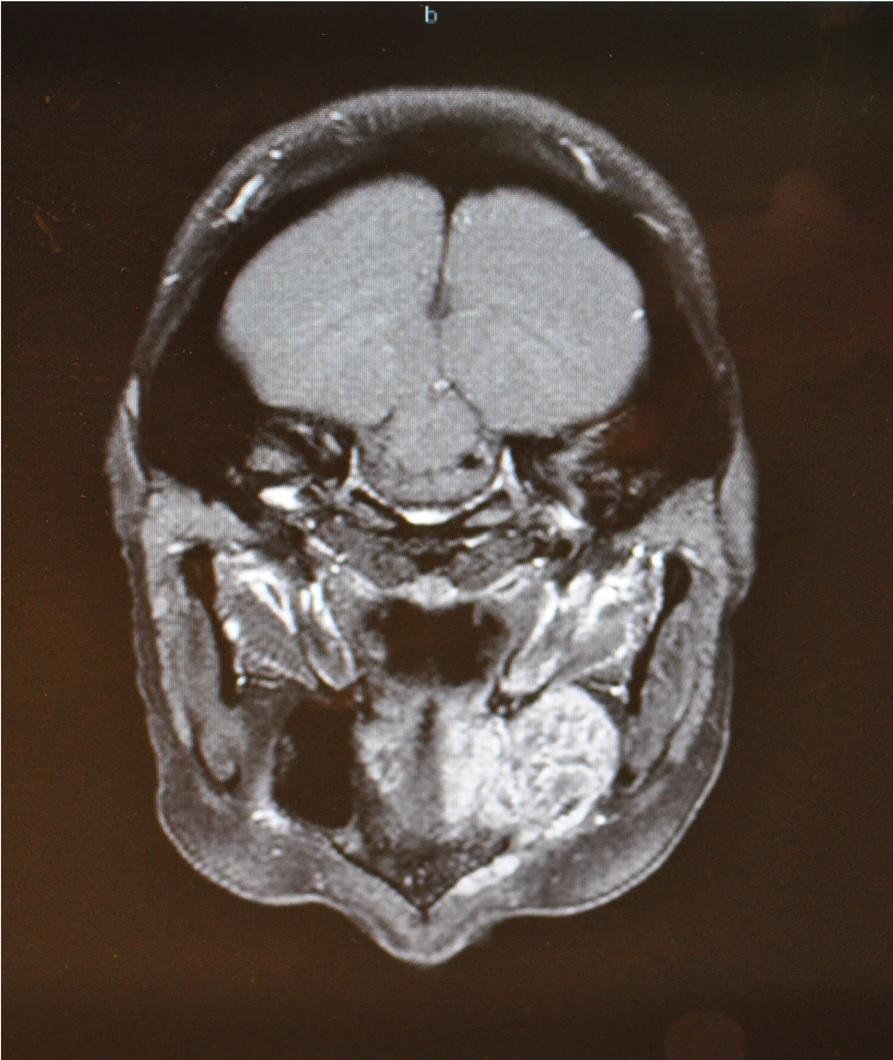
Фото 7: Корональный КТ-срез демонстрирует рентгенологические видимое образование в области левой части верхней челюсти.
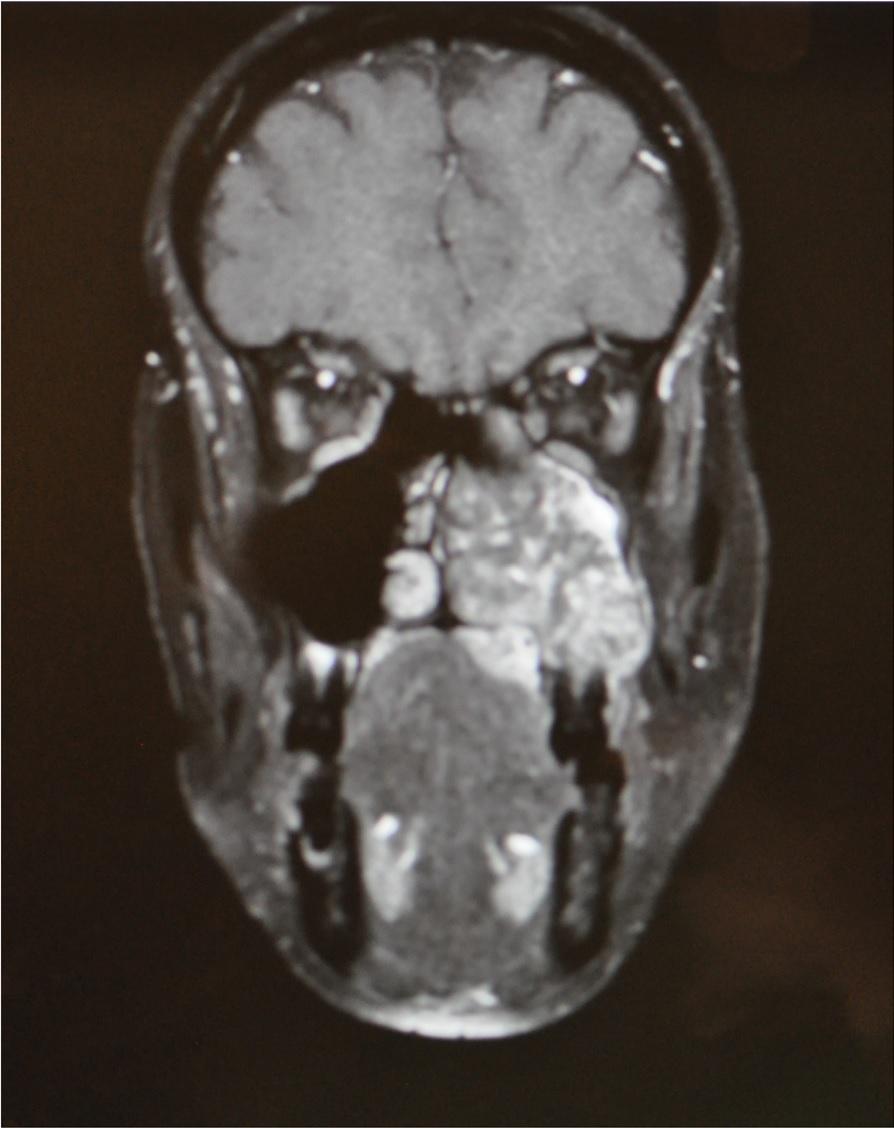
Пациентке была выполнена расширенная остеотомия верхней челюсти (фото 8). Предварительно изготовленный окклюзионный шаблон (фото 9) позволил достичь максимально корректной позиции двух скуловых имплантатов длиной 40 мм и 42,5 мм соответственно. После этого полностью сепарировали скуловую мышцу и ротировали ее так, чтобы заполнить сформировавшейся дефект и покрыть имплантаты (фото 10).
Фото 8: Часть верхней челюсти, удаленная по время остеотомии.
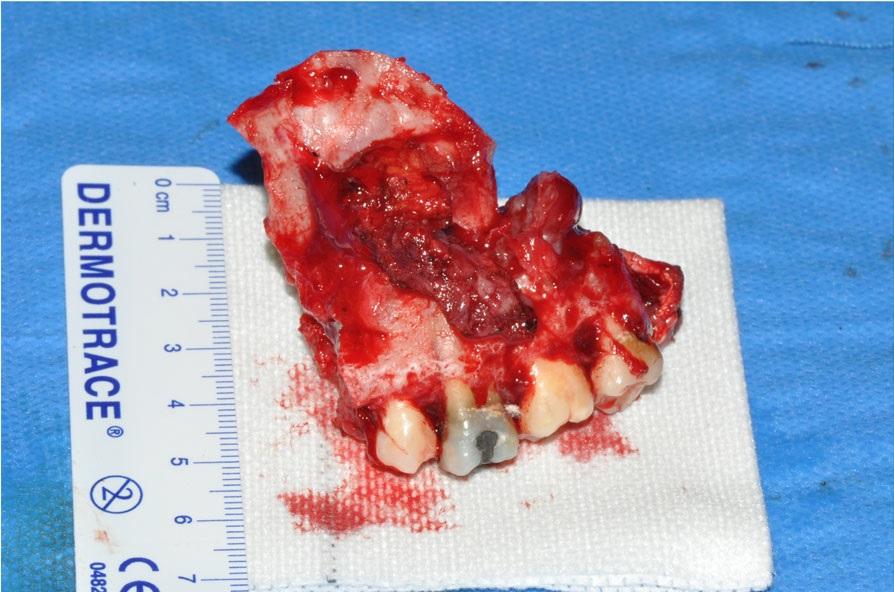
Фото 9: Предварительно изготовленный окклюзионный шаблон, используемый для правильного позиционирования скуловых имплантатов.
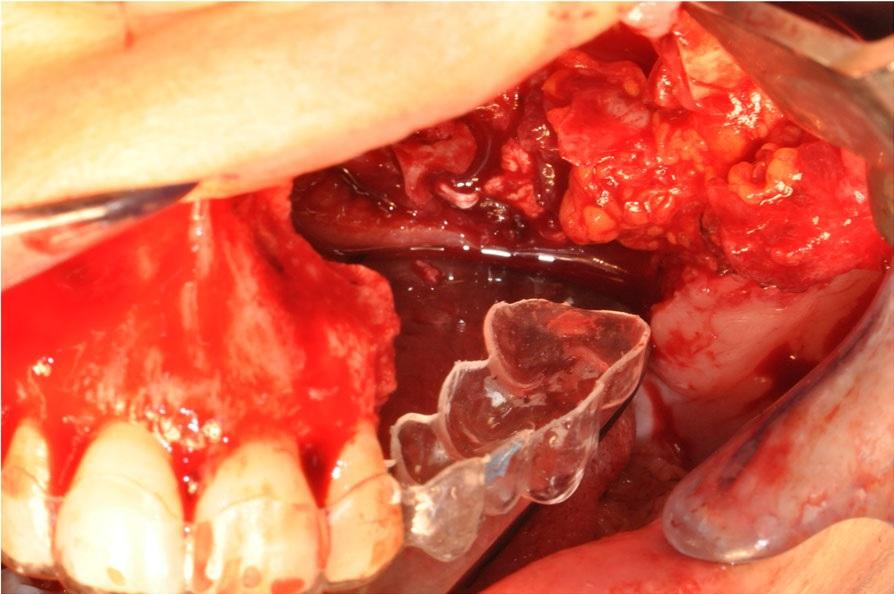
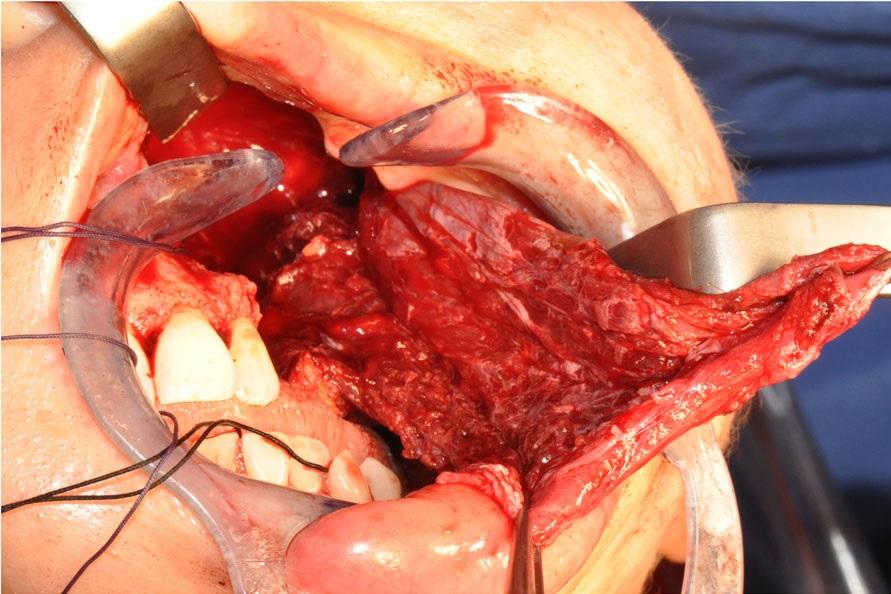
Фото 10: Сепарация и ротация левой височной мышцы для заполнения дефекта и покрытия имплантатов.
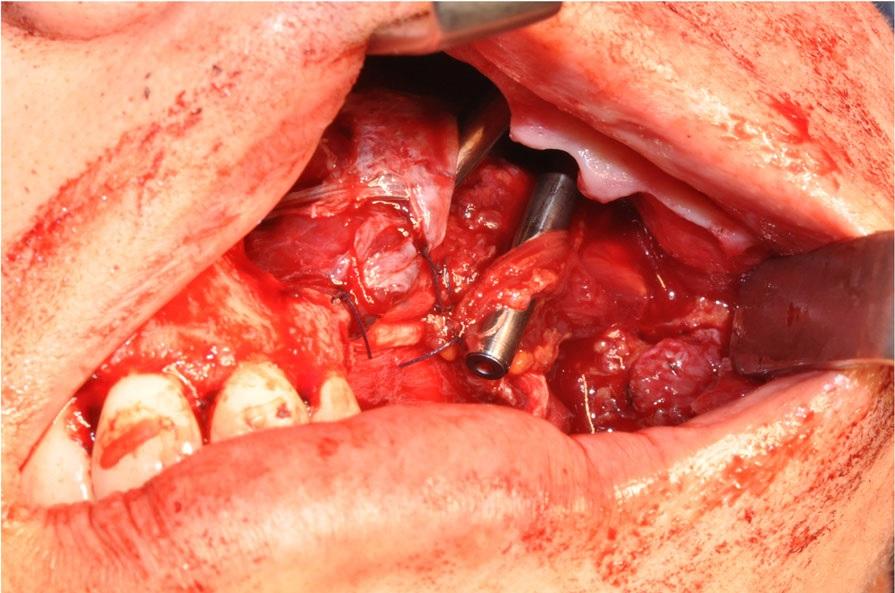
Фасциальная часть была пришита к краям слизистой оболочки, чтобы отделить область полости носа и пазухи от области ротовой полости (фото 11).
Фото 11. Фасциальная сторона левой височной мышцы, пришитая к краю слизистой оболочки, отделяет полость носовой полости от полости рта.
В период заживления никаких осложнений не наблюдалось, а также проводились дополнительные медицинские мероприятия, чтобы избежать развития тризма мышц после операции. В окончательном отчете патологов был отмечен риск возможного периневрального распространения опухоли, а также наличие точковых краев дефекта, которые были слишком приближены к неоплазматическому поражению. Учитывая эти данные, а также свойства вышеупомянутого типа опухоли к распространению, пациенту был назначен полный курс адротерапии. В ходе лечения у пациента развились определенные осложнения: радионекроз в крыловидной области, а также тризм, преимущественно без болевых ощущений. Учитывая данные осложнения, начало стоматологической реабилитации пришлось перенести. Однако благодаря гипербарической кислородной терапии и операции секвестрэктомии удалось полностью очистить область некроза и улучшить симптомы тризма. При этом в ходе проверки удалось проверить стабильность ранее установленных имплантатов, которые демонстрировали отличное функциональное состояние. На КТ-скане также не было обнаружено никаких дополнительных нарушений.
Пациент 3
65-летний мужчина, страдающий от плоскоклеточной карциномы верхней десны, подвергся частичной остеотомии верхней челюсти справа (фото 12). Поражение возникло в области вокруг трех ранее установленных имплантатов на месте зубов 13,14 и 15. На КТ не было обнаружено ни расширяющегося поражения окружающей костной ткани, ни признаков вовлечения в процесс лимфатических узлов шеи (фото 13), ни каких-то более отдаленных метастазов.
Фото 12: Язвенная плоскоклеточная карцинома верхней десны.
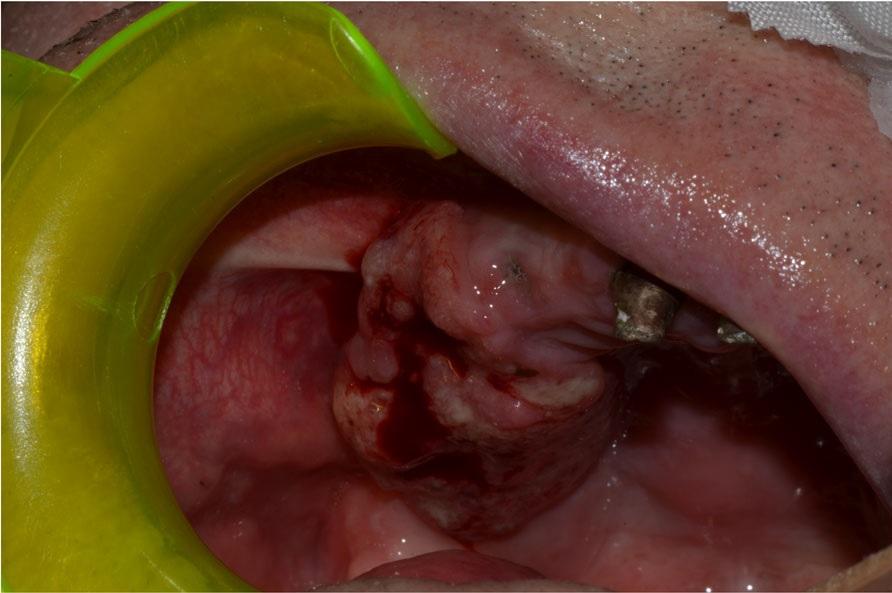
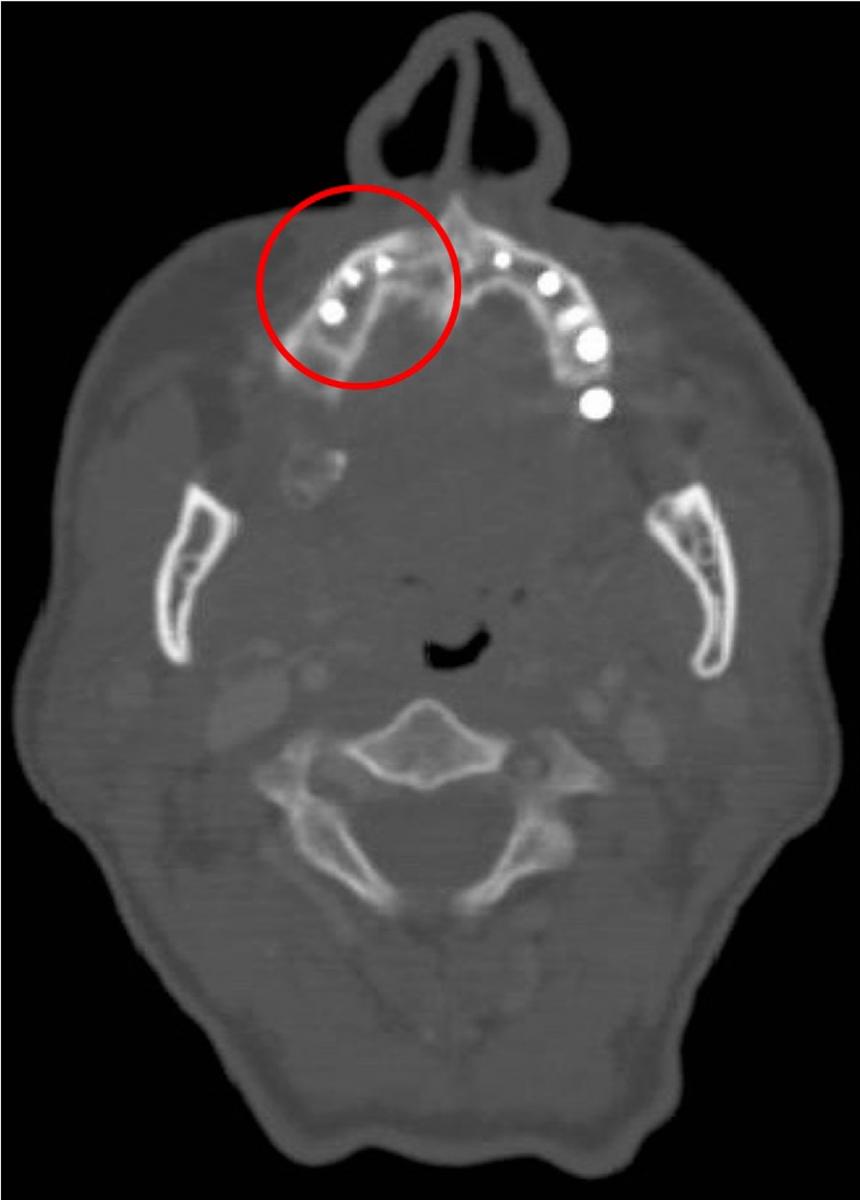
Фото 13: КТ-срез до лечения.
В результате абляции опухоли было сформировано большое ороантральное соустье, для закрытия которого планировалось использовать жировой лоскут на ножке. Зубы 11 и 21, которые имели компромиссное состояние, были удалены и заменены двумя имплантатами стандартного размера. Третий имплантат устанавливали под углом в области 13 зуба, а в области 16 зуба фиксировали скуловую внутрикостную опору (фото 14). В послеоперационном периоде развилась дигисценция шва без формирования ороантарльного свища. В результате консервативного лечения удалось добиться адекватного заживления данной области (фото 15 и 16). Патологическое обследование продемонстрировали наличие чистых краев слизистой в области синуса, но опухоль в костной ткани развилась из сT2 до pT4, поэтому пациенту было рекомендовано провести дополнительную адьювантную терапию. Для того чтобы добиться адекватного заживления мягких тканей после радиотерапии, начало протетической фазы лечения было отстрочено.
Фото 14: Установка скулового имплантата в области 16 зуба и покрытие его жировым лоскутом на ножке.
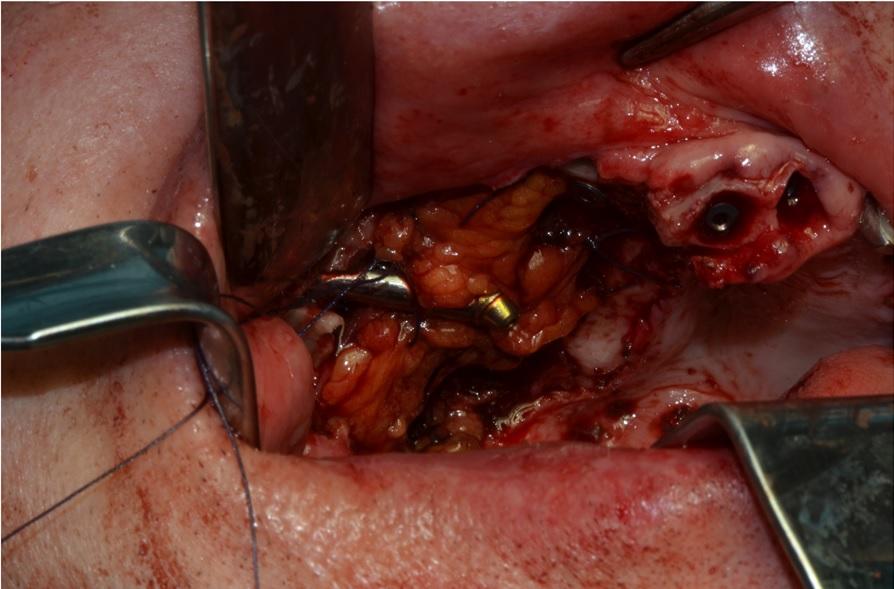
Фото 15: Вид ротовой полости через 1 месяц.
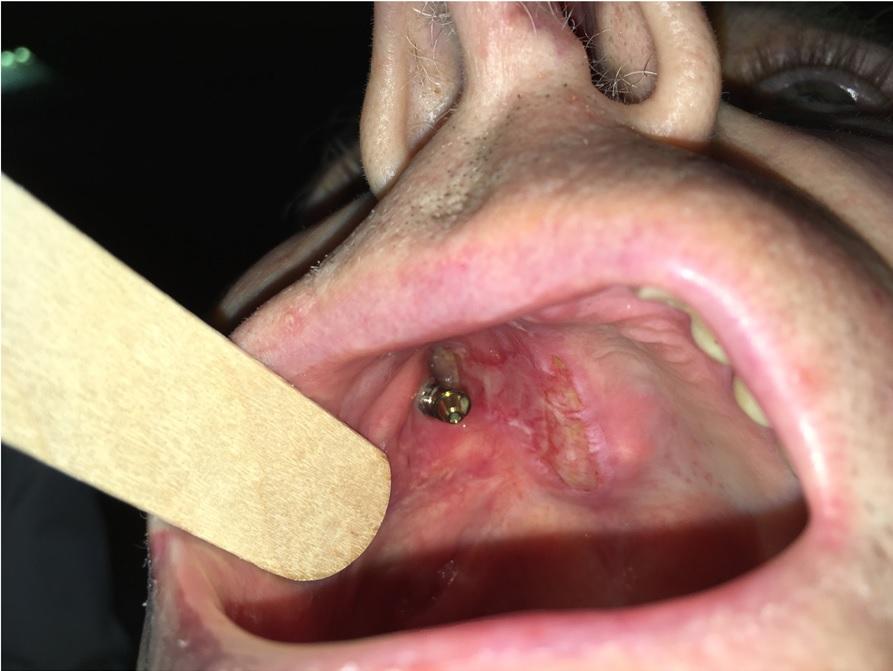
Фото 16: КТ-срез, демонстрирующий оптимальную позицию скулового имплантата и формирование ортоантрального барьера.
Обсуждение
Для удаления новообразований в области верхней челюсти часто требуется провести расширенное хирургическое вмешательство, дополненное адьювантной терапией, в результате чего качество жизни таковых пациентов может значительно ухудшиться. Реконструктивная хирургия (немедленная или отсроченная) позволяет восстановить анатомическую и функциональную целостность поражённой области после резекции тканей. Одной из наиболее важных целей подобных вмешательств также является восстановление естественного барьера между полостью носа/гайморовой пазухи и ротовой полостью. Для подобных заданий часто используются разные дизайны лоскутов, а также конструкции обтураторов. Лоскута свободного дизайна могут быть собраны в виде только мягких тканей, или же мягких тканей с костным компонентом. Последние наиболее часто формируют из области малоберцовой ости, подвздошного гребня или лопатки. Такие виды аутотрансплантатов позволяют не только восстановить дефект естественного барьера между двумя полостями, но они также обеспечивают надежнуе поддержку будущим имплантатам. Показания к использованию лоскутов свободного дизайна включают восстановления дефектов большого размера (2/3 площади небно-альвеолярного комплекса) и трехмерную реконструкцию участка верхней челюсти. Конечно, для подобных вмешательств необходимо значительное количество ресурсов, однако показатели успешности таких видов манипуляций остаются весьма высокими. В отличие от свободных лоскутов, формирование региональных их типов является куда более простой манипуляцией, однако использование таковых ограничено размерами дефекта небно-альвеолярного комплекса в пределах срединной линии. Височная мышца является такой себе рабочей лошадкой для реконструкция подобных типов дефектов, в то время как жировая ткань щеки применяется лишь при очень незначительных ороантральных соустьях. При необходимости дополнительную костную поддержку можно обеспечить посредством повторной процедуры костной аугментации. Конструкция обтуратора же используется, когда вышеописанные варианты лечения являются ограниченными или противопоказанными. Обтураторы требуют достаточного анкоража протеза посредством поддержки со стороны зубов, стандартных имплантатов или углублённого преддверья полости рта, а также постоянного ухода. По нашему мнению, первичное закрытие соустья между двумя полостями должно обеспечиваться формированием лоскута, поскольку такой подход является более комфортным, быстрым в исполнении и практичным для повседневной деятельности врача. У всех трех проанализированных пациентов местные лоскуты продемонстрировали хорошую заживляемость и отличную реконструкцию области сформировавшегося дефекта после абляции опухоли. Seok и коллеги рекомендует в послеоперационном период дополнительно использовать 4-гексилрезорцин для ускорения и улучшения повторной эпителизации раны. Общее убеждение состоит в том, что значительно легче проводиться мониторинг за пациентом, который пользуется обтуратором, нежели за тем, для лечения которого использовали разные дизайны лоскутов. С одной стороны - это так, а с другой - признаки рецидива опухоли можно заметить еще на ранней стадии, так зачем мучить больного неудобной конструкцией обтуратора. Кроме того, современные методы визуализации являются более чем эффективными для ранней диагностики каких-либо осложнений. Как бы там ни было, пациенты желают снова полноценно использовать функции зубочелюстного аппарата, по типу жевания, речи, глотания, и быть уверенными в приемлемой эстетике внешнего профиля их лица. Для подобных целей идеально подходят несъемные ортопедические конструкции с фиксацией на внутрикостных дентальных имплантатах, установленных в естественную ткань пациента или же в область трансплантата. При дефиците или низком качестве кости можно использовать скуловые имплантаты, протокол нагрузки которых в большинстве случаев является отдаленным и реализуется только после достижения первичного закрытия ороантрального соустья, или же его замещения обтуратором. Для достижения окончательных результатов реабилитации может понадобиться больше года, следовательно, целесообразно работать над заданием сокращения данного периода у конкретной группы пациентов.
Новаторский подход, описанный в данной статье, включает реализацию трех манипуляций: резекции опухоли, закрытия ороантрального соустья и установки скуловых титановых имплантатов в ходе одной процедуры. Публикацию Pellegrino и коллег следует зачислить к одной из первых относительно аналогичного метода лечения, ведь в ней, кроме всего прочего, авторы также предложили новую классификацию дефектов верхней челюсти, ориентированную на объем будущей реабилитации. У пациента 1 удалось реализовать все процедуры лечения в течении 3-х месяцев, а оптимальные результаты реабилитации были подтверждены через 1 год после вмешательства. Кроме того, установка скуловых имплантатов сразу же после процедуры резекции опухоли обеспечивает достаточное время для их остеоинтеграции перед началом курса радиотерапии, таким образом, минимизируя риск неблагоприятных исходов. Установка скуловых имплантатов выполнялась под прямым визуальным контролем и с использованием направляющих шаблонов. Учитывая объем резекции, врачу представлялась достаточная визуализация рабочего поля для более удобного выполнения манипуляций. С другой стороны, необходимость формирования лоскутов и наличие резидуальных структур зубного ряда наоборот усложняют процесс мануально-удобной процедуры реабилитации. Некоторые авторы рекомендуют использовать современные компьютерные технологии для навигации процедуры установки имплантатов и предварительного планирования данной манипуляции. Но подобные возможности, увы, доступны не всем и требуют дополнительных финансовых расходов. Техника формирования пилотного отверстия и использование пьезохирургических инструментов обеспечивают почти те же преимущества в безопасности и точности, и при этом являются куда более экономически выгодными. Учитывая высокие показатели торка и первичной стабильности, скуловые имплантаты подходят и для реализации протокола немедленной нагрузки, однако в описанных выше случаях мы решили использовать отстроченный протокол функциональной нагрузки титановых опор для того, чтобы обеспечить формирование надежного уплотнения между полостью носа/пазухи и ротовой полостью. Долгосрочные результаты использования подобных анкоражных конструкций являются вполне удовлетворительными. Branemark сообщил о 97%-ой успешности 184 скуловых имплантатов, установленных у 81 пациента. В исследовании Aparicio и коллег показатели успеха варьировали от 94,4 до 100%. Недавнее исследование Chrcanovic, в котором автор проводил анализ более 4556 скуловых имплантатов у 2161 пациентов, доказало отличную их совокупную выживаемость в 12-летней ретроспективе. Хотя вопросы протетики в данной статье несколько и выходят за рамки ее основной цели, но мы считаем, что о некоторых моментах все же следует упомянуть. Ортопедические конструкции с винтовой фиксацией являются довольно популярными среди врачей-стоматологов, и при этом они также обеспечивают возможности для адекватной очистки протезов и протезного ложа. У пациента 1 в результате расширения границ протеза возник риск возможной перегрузки имплантатов за счет чрезмерно больших нависающих сегментов протеза. Для минимизации подобного риска область протезного ложа была зашинирована от 23 до 27 зуба. В ходе повторных клинических осмотров и рентгенологического контроля не было обнаружено никаких признаков нарушения стабильности имплантатов. Кроме того, мы пришли к выводу, что установка скуловых имплантатов даже перед началом лучевой или аблятивной терапии является более целесообразной с учетом трудностей, с которыми стыкается врач в ходе установки опор после вышеупомянутых процедур. С другой стороны, фиксация протеза является манипуляцией, которая может варьировать во времени, исходя из прогресса заживления области вмешательства.
Выводы
В отдельных случаях резекция верхней челюсти, установка скуловых имплантатов и восстановление целостности небо-альвеолярного комплекса может проводится в рамках одного единственного вмешательства. Преимущества подобного подхода включают следующее: немедленное закрытие ороназального соустья, восстановление возможностей нормально питаться и разговаривать, обеспечение широкого доступа к необходимому костному сегменту на месте установки скуловых имплантатов, исключение процедуры дополнительной аугментации костной ткани, сокращение длительности операции и общего времени лечения, уменьшение финансовых затрат, высокий процент достижения успешных результатов и гарантированная стабильность скуловых интраоссальных конструкций. Для более аргументированного использования вышепредложенного подхода необходимо провести ряд более широких клинических исследований.
Авторы: Pietro Salvatori, Antonio Mincione, Lucio Rizzi, Fabrizio Costantini, Alessandro Bianchi, Emma Grecchi, Umberto Garagiola, Francesco Grecchi
В результате выполнения остеотомии верхней челюсти по причине неопластического поражения часто возникают такие осложнения как формирование ротоносового соустья или соустья ротовой полости с верхнечелюстной пазухой, потеря зубов или костной ткани альвеолярного гребня, деформация лицевого контура. В таких условиях значительно нарушаются функции речи и жевания, а также внешний вид пациента. Восстановление внешнего профиля лица проводится преимущественно с использованием разного рода лоскутов или же посредством протезов-обтураторов. Стоматологическая же реабилитация обеспечивается конструкцией обычного протеза, обтуратора с опорой на собственные зубы, или на дентальные имплантаты, установленные в области собственной или аугментированной костной ткани.

В данной статье представлен относительно новый одноэтапный подход стоматологической реабилитации после резекции опухолевидного поражения с восстановлением дефекта неба посредством местных лоскутов и установкой скуловых имплантатов у трех пациентов. Преимущества такого алгоритма лечения состоят в том, что почти весь протокол сосредоточен преимущественно на хирургическом вмешательстве, при этом удается сократить общее время лечения и постоперационный дискомфорт пациента.
Клинические случаи
Три пациента были прооперированы по поводу злокачественных новообразований, поражающих верхнюю челюсть в больнице Legnano, Италия, и в Humanitas San Pio X, Италия.
В ходе лечения проводили КТ-оценку области скуловой кости. Виртуального планирования ятрогенного вмешательства не проводилось, а установка имплантатов проходила под прямым визуальным контролем по простой конструкции направляющего шаблона, имитирующего форму дуги. После резекции опухоли у всех пациентов были сформировано состояние частичной адентии, которое соответствовало IIA классу дефектов зубного ряда по Pellegrino. Остеотомия проводилась с использованием хирургической пилы, боров и пьезонасадок.
В ходе операции в необходимой мере обнажили скуловую кость, а в качестве интраоссальных конструкций были выбраны имплантаты Noris Medical Ltd. (Nesher, Israel). Рабочая резьбовая часть имплантатов составляла 13 мм, а оставшаяся, полностью гладкая, имела диаметр 4 мм и переменную длину. В целом длина всей винтовой опоры составляла от 35 до 57,5 мм. Препарирование кости проводилось с использованием прямых и угловых наконечников. Установка имплантатов проводилась на скорости 35 об./мин. на 2/3 длины, оставшуюся же 1/3 длины фиксировали вручную. Восстановление области неба обеспечивали посредством локальных лоскутов из мягких тканей, которыми также были обернуты остаточные участки имплантатов. Чтобы получить надежное уплотнение между полостью носа/гайморовой пазухи и ротовой полостью, обнажение и нагрузку интраоссальных опор выполняли через 3 месяца после установки. С целью контроля процесса заживления проводились КТ-исследования и панорамная рентгенография. Для восстановления целостности зубного ряда было запланировано использовать несъемную конструкцию с винтовой фиксацией.
Пациент 1
76-летний мужчина, страдающий от лихеноидного мукозита, был прооперирован по поводу веррукозной формы карциномы в области прикрепленных десен с вестибулярной стороны 22 и 23 зубов в 2013 году. Зуб 24 был экстрагирован еще за несколько лет до этого. После операции были сформированы четкие границы вмешательства, заживление в границах которых проходило безо всякого осложнения. Пациент регулярно являлся на контрольные осмотры после операции, и в апреле 2015 года у него были отмечены сливовидные отделения в области лунки 24 зуба. После сепарации мягких тканей, провели тщательный кюретаж лунки. Гистологическое исследование полученного материала указывало на веррукозную форму карциномы. На КТ была отмечена область рентгенологической прозрачности, поражающая лунку 24 зуба и окружающую костную ткань (фото 1).
Фото 1. КТ-срез, демонстрирующий рентгенопрозрачную область вокруг лунки 24 зуба.

Степень неоплазматического поражения была T4N0. Пациенту была выполнена частичная остеотомия верхней челюсти с удалением дна гайморовой пазухи, альвеолярной кости и 23-25 зубов. Из-за чрезмерной подвижности также был удален 26 зуб. Два имплантата длиной 40 и 42,5 мм были установлены в скуловую кость. Жировым лоскутом из вестибулярной стороны провели восстановление ороантрального соустья, а также обеспечили покрытие области имплантатов (фото 2).
Фото 2. Жировой лоскут со щечной стороны был перемещен для восстановления ороантрального соустья и покрытия имплантатов.

Слизистая оболочка со щечной стороны была мобилизована над жировым лоскутом, и, таким образом, удалось добиться полного закрытия области вмешательства одиночными швами. После операции с целью контроля была выполнена КТ-томография (фото 3). Через три месяца после адекватного заживления имплантаты обнажили, и зафиксировали на них 45° абатменты и несъемный протез с винтовой фиксацией (фото 4). Чтобы уменьшить прямую нагрузку на скуловые имплантаты, протетическую конструкцию зашинировали с вовлечением в качестве опор 22 и 27 зубов. Через 1 год протез сняли, и проверка имплантатов подтвердила успешный уровень их стабильности (фото 5).
Фото 3. КТ-реконструкция после установки скуловых имплантатов.

Фото 4. Фиксация окончательной конструкции протеза через 3 месяца.

Фото 5: Ортопантомограмма, полученная после завершения процесса стоматологической реабилитации.

Пациент 2
43-летняя женщина, страдающая от аденокистозной карциномы левой части верхней челюсти, была направлена на специализированное лечение. Согласно данным клинического и рентгенологического осмотра, степень неоплазматического поражения составляла T4N0 (фото 6 и 7).
Фото 6: Трансверсальный КТ-срез демонстрирует рентгенологические видимое образование в области левой части верхней челюсти.

Фото 7: Корональный КТ-срез демонстрирует рентгенологические видимое образование в области левой части верхней челюсти.

Пациентке была выполнена расширенная остеотомия верхней челюсти (фото 8). Предварительно изготовленный окклюзионный шаблон (фото 9) позволил достичь максимально корректной позиции двух скуловых имплантатов длиной 40 мм и 42,5 мм соответственно. После этого полностью сепарировали скуловую мышцу и ротировали ее так, чтобы заполнить сформировавшейся дефект и покрыть имплантаты (фото 10).
Фото 8: Часть верхней челюсти, удаленная по время остеотомии.

Фото 9: Предварительно изготовленный окклюзионный шаблон, используемый для правильного позиционирования скуловых имплантатов.

Фото 10: Сепарация и ротация левой височной мышцы для заполнения дефекта и покрытия имплантатов.

Фасциальная часть была пришита к краям слизистой оболочки, чтобы отделить область полости носа и пазухи от области ротовой полости (фото 11).
Фото 11. Фасциальная сторона левой височной мышцы, пришитая к краю слизистой оболочки, отделяет полость носовой полости от полости рта.

В период заживления никаких осложнений не наблюдалось, а также проводились дополнительные медицинские мероприятия, чтобы избежать развития тризма мышц после операции. В окончательном отчете патологов был отмечен риск возможного периневрального распространения опухоли, а также наличие точковых краев дефекта, которые были слишком приближены к неоплазматическому поражению. Учитывая эти данные, а также свойства вышеупомянутого типа опухоли к распространению, пациенту был назначен полный курс адротерапии. В ходе лечения у пациента развились определенные осложнения: радионекроз в крыловидной области, а также тризм, преимущественно без болевых ощущений. Учитывая данные осложнения, начало стоматологической реабилитации пришлось перенести. Однако благодаря гипербарической кислородной терапии и операции секвестрэктомии удалось полностью очистить область некроза и улучшить симптомы тризма. При этом в ходе проверки удалось проверить стабильность ранее установленных имплантатов, которые демонстрировали отличное функциональное состояние. На КТ-скане также не было обнаружено никаких дополнительных нарушений.
Пациент 3
65-летний мужчина, страдающий от плоскоклеточной карциномы верхней десны, подвергся частичной остеотомии верхней челюсти справа (фото 12). Поражение возникло в области вокруг трех ранее установленных имплантатов на месте зубов 13,14 и 15. На КТ не было обнаружено ни расширяющегося поражения окружающей костной ткани, ни признаков вовлечения в процесс лимфатических узлов шеи (фото 13), ни каких-то более отдаленных метастазов.
Фото 12: Язвенная плоскоклеточная карцинома верхней десны.

Фото 13: КТ-срез до лечения.

В результате абляции опухоли было сформировано большое ороантральное соустье, для закрытия которого планировалось использовать жировой лоскут на ножке. Зубы 11 и 21, которые имели компромиссное состояние, были удалены и заменены двумя имплантатами стандартного размера. Третий имплантат устанавливали под углом в области 13 зуба, а в области 16 зуба фиксировали скуловую внутрикостную опору (фото 14). В послеоперационном периоде развилась дигисценция шва без формирования ороантарльного свища. В результате консервативного лечения удалось добиться адекватного заживления данной области (фото 15 и 16). Патологическое обследование продемонстрировали наличие чистых краев слизистой в области синуса, но опухоль в костной ткани развилась из сT2 до pT4, поэтому пациенту было рекомендовано провести дополнительную адьювантную терапию. Для того чтобы добиться адекватного заживления мягких тканей после радиотерапии, начало протетической фазы лечения было отстрочено.
Фото 14: Установка скулового имплантата в области 16 зуба и покрытие его жировым лоскутом на ножке.

Фото 15: Вид ротовой полости через 1 месяц.

Фото 16: КТ-срез, демонстрирующий оптимальную позицию скулового имплантата и формирование ортоантрального барьера.

Обсуждение
Для удаления новообразований в области верхней челюсти часто требуется провести расширенное хирургическое вмешательство, дополненное адьювантной терапией, в результате чего качество жизни таковых пациентов может значительно ухудшиться. Реконструктивная хирургия (немедленная или отсроченная) позволяет восстановить анатомическую и функциональную целостность поражённой области после резекции тканей. Одной из наиболее важных целей подобных вмешательств также является восстановление естественного барьера между полостью носа/гайморовой пазухи и ротовой полостью. Для подобных заданий часто используются разные дизайны лоскутов, а также конструкции обтураторов. Лоскута свободного дизайна могут быть собраны в виде только мягких тканей, или же мягких тканей с костным компонентом. Последние наиболее часто формируют из области малоберцовой ости, подвздошного гребня или лопатки. Такие виды аутотрансплантатов позволяют не только восстановить дефект естественного барьера между двумя полостями, но они также обеспечивают надежнуе поддержку будущим имплантатам. Показания к использованию лоскутов свободного дизайна включают восстановления дефектов большого размера (2/3 площади небно-альвеолярного комплекса) и трехмерную реконструкцию участка верхней челюсти. Конечно, для подобных вмешательств необходимо значительное количество ресурсов, однако показатели успешности таких видов манипуляций остаются весьма высокими. В отличие от свободных лоскутов, формирование региональных их типов является куда более простой манипуляцией, однако использование таковых ограничено размерами дефекта небно-альвеолярного комплекса в пределах срединной линии. Височная мышца является такой себе рабочей лошадкой для реконструкция подобных типов дефектов, в то время как жировая ткань щеки применяется лишь при очень незначительных ороантральных соустьях. При необходимости дополнительную костную поддержку можно обеспечить посредством повторной процедуры костной аугментации. Конструкция обтуратора же используется, когда вышеописанные варианты лечения являются ограниченными или противопоказанными. Обтураторы требуют достаточного анкоража протеза посредством поддержки со стороны зубов, стандартных имплантатов или углублённого преддверья полости рта, а также постоянного ухода. По нашему мнению, первичное закрытие соустья между двумя полостями должно обеспечиваться формированием лоскута, поскольку такой подход является более комфортным, быстрым в исполнении и практичным для повседневной деятельности врача. У всех трех проанализированных пациентов местные лоскуты продемонстрировали хорошую заживляемость и отличную реконструкцию области сформировавшегося дефекта после абляции опухоли. Seok и коллеги рекомендует в послеоперационном период дополнительно использовать 4-гексилрезорцин для ускорения и улучшения повторной эпителизации раны. Общее убеждение состоит в том, что значительно легче проводиться мониторинг за пациентом, который пользуется обтуратором, нежели за тем, для лечения которого использовали разные дизайны лоскутов. С одной стороны - это так, а с другой - признаки рецидива опухоли можно заметить еще на ранней стадии, так зачем мучить больного неудобной конструкцией обтуратора. Кроме того, современные методы визуализации являются более чем эффективными для ранней диагностики каких-либо осложнений. Как бы там ни было, пациенты желают снова полноценно использовать функции зубочелюстного аппарата, по типу жевания, речи, глотания, и быть уверенными в приемлемой эстетике внешнего профиля их лица. Для подобных целей идеально подходят несъемные ортопедические конструкции с фиксацией на внутрикостных дентальных имплантатах, установленных в естественную ткань пациента или же в область трансплантата. При дефиците или низком качестве кости можно использовать скуловые имплантаты, протокол нагрузки которых в большинстве случаев является отдаленным и реализуется только после достижения первичного закрытия ороантрального соустья, или же его замещения обтуратором. Для достижения окончательных результатов реабилитации может понадобиться больше года, следовательно, целесообразно работать над заданием сокращения данного периода у конкретной группы пациентов.
Новаторский подход, описанный в данной статье, включает реализацию трех манипуляций: резекции опухоли, закрытия ороантрального соустья и установки скуловых титановых имплантатов в ходе одной процедуры. Публикацию Pellegrino и коллег следует зачислить к одной из первых относительно аналогичного метода лечения, ведь в ней, кроме всего прочего, авторы также предложили новую классификацию дефектов верхней челюсти, ориентированную на объем будущей реабилитации. У пациента 1 удалось реализовать все процедуры лечения в течении 3-х месяцев, а оптимальные результаты реабилитации были подтверждены через 1 год после вмешательства. Кроме того, установка скуловых имплантатов сразу же после процедуры резекции опухоли обеспечивает достаточное время для их остеоинтеграции перед началом курса радиотерапии, таким образом, минимизируя риск неблагоприятных исходов. Установка скуловых имплантатов выполнялась под прямым визуальным контролем и с использованием направляющих шаблонов. Учитывая объем резекции, врачу представлялась достаточная визуализация рабочего поля для более удобного выполнения манипуляций. С другой стороны, необходимость формирования лоскутов и наличие резидуальных структур зубного ряда наоборот усложняют процесс мануально-удобной процедуры реабилитации. Некоторые авторы рекомендуют использовать современные компьютерные технологии для навигации процедуры установки имплантатов и предварительного планирования данной манипуляции. Но подобные возможности, увы, доступны не всем и требуют дополнительных финансовых расходов. Техника формирования пилотного отверстия и использование пьезохирургических инструментов обеспечивают почти те же преимущества в безопасности и точности, и при этом являются куда более экономически выгодными. Учитывая высокие показатели торка и первичной стабильности, скуловые имплантаты подходят и для реализации протокола немедленной нагрузки, однако в описанных выше случаях мы решили использовать отстроченный протокол функциональной нагрузки титановых опор для того, чтобы обеспечить формирование надежного уплотнения между полостью носа/пазухи и ротовой полостью. Долгосрочные результаты использования подобных анкоражных конструкций являются вполне удовлетворительными. Branemark сообщил о 97%-ой успешности 184 скуловых имплантатов, установленных у 81 пациента. В исследовании Aparicio и коллег показатели успеха варьировали от 94,4 до 100%. Недавнее исследование Chrcanovic, в котором автор проводил анализ более 4556 скуловых имплантатов у 2161 пациентов, доказало отличную их совокупную выживаемость в 12-летней ретроспективе. Хотя вопросы протетики в данной статье несколько и выходят за рамки ее основной цели, но мы считаем, что о некоторых моментах все же следует упомянуть. Ортопедические конструкции с винтовой фиксацией являются довольно популярными среди врачей-стоматологов, и при этом они также обеспечивают возможности для адекватной очистки протезов и протезного ложа. У пациента 1 в результате расширения границ протеза возник риск возможной перегрузки имплантатов за счет чрезмерно больших нависающих сегментов протеза. Для минимизации подобного риска область протезного ложа была зашинирована от 23 до 27 зуба. В ходе повторных клинических осмотров и рентгенологического контроля не было обнаружено никаких признаков нарушения стабильности имплантатов. Кроме того, мы пришли к выводу, что установка скуловых имплантатов даже перед началом лучевой или аблятивной терапии является более целесообразной с учетом трудностей, с которыми стыкается врач в ходе установки опор после вышеупомянутых процедур. С другой стороны, фиксация протеза является манипуляцией, которая может варьировать во времени, исходя из прогресса заживления области вмешательства.
Выводы
В отдельных случаях резекция верхней челюсти, установка скуловых имплантатов и восстановление целостности небо-альвеолярного комплекса может проводится в рамках одного единственного вмешательства. Преимущества подобного подхода включают следующее: немедленное закрытие ороназального соустья, восстановление возможностей нормально питаться и разговаривать, обеспечение широкого доступа к необходимому костному сегменту на месте установки скуловых имплантатов, исключение процедуры дополнительной аугментации костной ткани, сокращение длительности операции и общего времени лечения, уменьшение финансовых затрат, высокий процент достижения успешных результатов и гарантированная стабильность скуловых интраоссальных конструкций. Для более аргументированного использования вышепредложенного подхода необходимо провести ряд более широких клинических исследований.
Авторы: Pietro Salvatori, Antonio Mincione, Lucio Rizzi, Fabrizio Costantini, Alessandro Bianchi, Emma Grecchi, Umberto Garagiola, Francesco Grecchi
































































































































































0 комментариев