Область передних зубов нижней челюсти характеризуется повышенными показателями аккумуляции зубного налета и поддесневых твердых зубных отложений. Язычная поверхность передних резцов, кроме того, является еще и одной из самых труднодоступных для проведения соответствующих гигиенических манипуляций. Области рецессии мягких тканей, кроме собственно дефектов эмали и дентина, представляют еще и дополнительную нишу для накопления зубного налета. Дефицит кератинизированной слизистой в области рецессий делает данную область более чувствительной к воспалению разной этиологии. Обнаженные поверхности корней также более склоны к развитию кариозных поражений. Для поддержки адекватного состояния слизистой требуется наличие, как минимум, 2 мм кератинизированных десен, 1 мм из которых соответствует прикрепленной их части.
Клинический случай
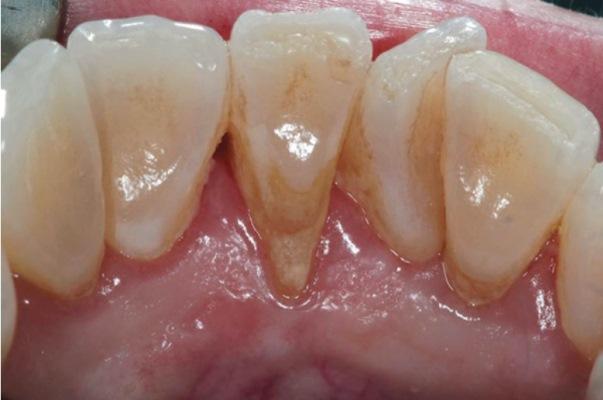
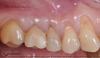
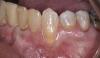
54-летняя пациентка обратилась за стоматологической помощью по поводу прогрессирующей рецессии с язычной стороны 24 зуба (фото 1). Признаков гиперчувствительности у нее не отмечалось, несмотря на то, что глубина рецессии составляла около 3 мм. Кроме того, в области поражения полностью отсутствовала порция кератинизированных прикрепленных десен, при этом 23-26 зубы не демонстрировали никаких признаков подвижности. В пришеечной области 24 зуба также объем аккумуляции зубного налета и камня был значительно выше по сравнению с другими участками. После обсуждения всех возможных вариантов лечения и учета всех потенциальных рисков был принято лечения закрыть область рецессии в проекции 24 зуба посредством субэпителиального соединительнотканного трансплантата.
Фото 1. Вид лингвальной рецессии в области 24 зуба до лечения.
В начале манипуляции провели анестезию области вмешательства на небе с применением раствора лидокаина гидрохлорида с 2% эпинефрином в концентрации 1:100 000. Разрез формировали небно по отношению к 3-6 зубам лезвием скальпеля №15 (лезвия из нержавеющей стали Bard-Parker, Aspen Surgical Products), после чего обеспечивали забора трансплантата из-под лоскута. Размер полученного трансплантата с сохраненным эпителиальным покрытием составлял 2 мм × 6 мм × 12 мм (фото 2).
Фото 2. Вид собранного субэпителиального соединительнотканного трансплантата с ретинированной областью эпителия.
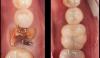
Ушивание донорской области проводили непрерывными кетгутовыми швами размером 4-0. При помощи пародонтологических ручных кюрет провели очистку зубов 21-27, и полировку поверхности их корней. В области 22-26 зубов сформировали внутрибороздковый разрез с сепарацией полнотканного лоскута в форме конверта (фото 3) пародонтальным ножом Орбана. После сепарации лоскута сразу же удалось визуализировать тонкую костную пластинку челюсти и дефектную ее структуру в проекции пришеечной части зубов (фото 4).
Фото 3. Внутрибороздковый разрез для формирования лоскута по типу конверта.
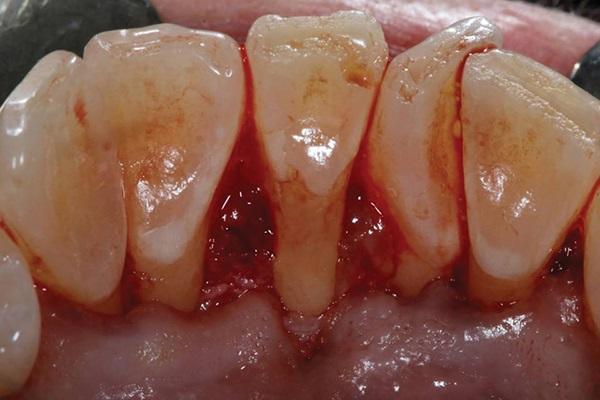
Фото 4. Сепарация лоскута в области 24 зуба с визуализацией костной ткани.
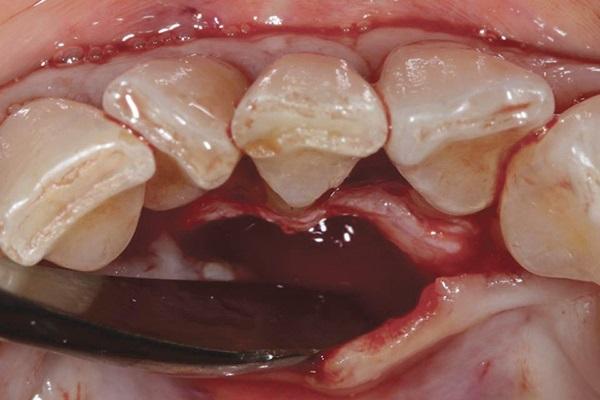
Непрерывными швами обеспечивали фиксацию соединительнотканного трансплантата в пришеечной области зубов, после чего провели ушивание лоскута хромированными кетгутовыми нитями 4-0 (фото 5).
Фото 5. Ушивание области вмешательства с применением 4-0 хромированных кетгутовых нитей.
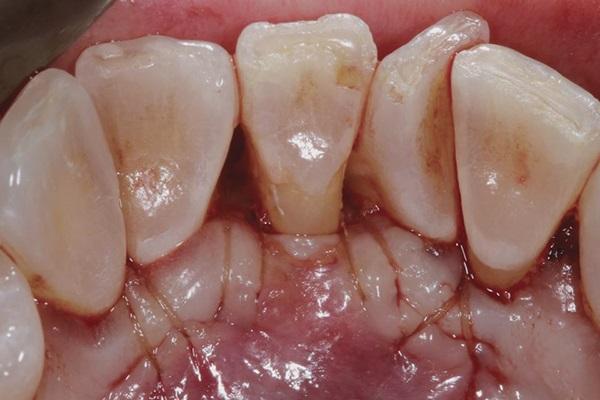
Приблизительно 1,5 мм эпителиального края трансплантата целенаправленно оставили обнаженным. Пациенту был предписан прием амоксициллина в дозе 875 мг дважды в день на протяжении 1 недели и ибупрофена в дозе 600 мг. Также пациенту было рекомендовано не чистить зубы в области вмешательства на протяжении 1 недели. Для очистки полости рта больной были предписаны полоскания хлоргексидином в концентрации 0,12% дважды в день.
Фото 6. Вид через 1 неделю после вмешательства.
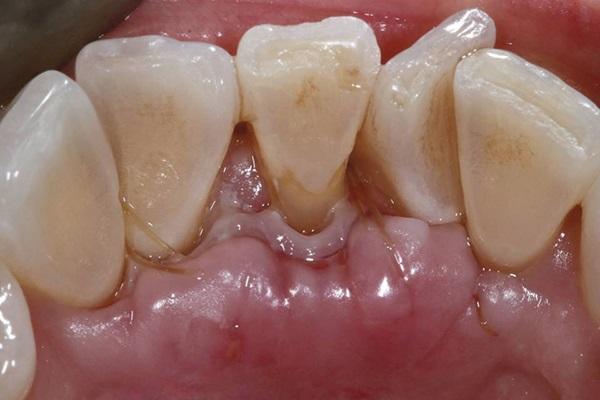
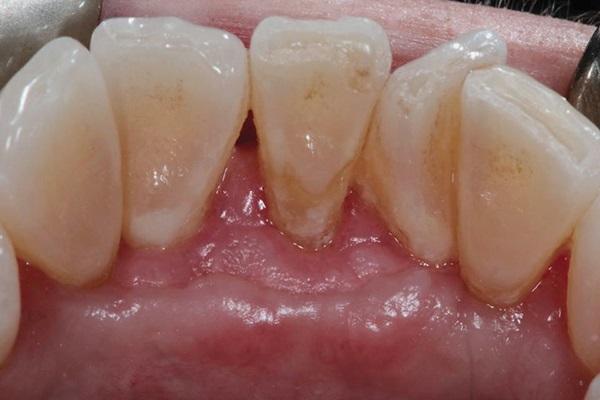
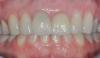
Через 12 недель область вмешательства полностью зажила с полным восстановлением мягкотканного покрытия обнаженной поверхности корня и формирование широкой зоны прикрепленных кератинизированных тканей (фото 7). Толщина мягких тканей заметно увеличилась после вмешательства. Глубина пародонтального зондирования не превышала 2 мм, а объем аккумуляции зубного налета был минимальным и аналогичным смежным участкам. Пациентка была крайне мотивирована поддерживать надлежащий уровень гигиены полости рта.
Фото 7. Вид через 12 недель после вмешательства: полное восстановление мягкотканного покрытия прежде обнаженной поверхности корня.
Обсуждение
При выборе метода лечения лингвальных рецессий необходимо учитывать три следующих аспекта: доступность участка для адекватного проведения вмешательства, наличие донорской области для забора трансплантата и тип используемого материала для ушивания. Все эти элементы в значительной степени влияют на исход лечения. Ограниченное открывание полости рта, узкая форма зубных дуг, скученность зубов и ретронаклон зубов ограничивают возможности для адекватного доступа к целевой области вмешательства. Тип доступа, в свою очередь, влияет на выбор техники и необходимого инструментария. Если доступ к области вмешательства является выражено ограниченным, особенно внимание следует уделять выбору лезвия скальпеля. Неосторожное движения лезвия может спровоцировать перфорацию лоскута, ухудшить заживление и компрометировать прогноз используемого трансплантата. В случаях ограничения доступа из-за ретронаклона зубов целесообразным считается применение ножа Орбана. Лингвальные рецессии часто восстанавливают при помощи аутогенных трансплантатов, собранных из области неба. Для такого подхода необходимо отсепарировать частичный лоскут из реципиентной области, при этом не спровоцировав разрыва слизистой. Плотная адаптация графта в реципиентной области и адекватная его иммобилизация являются обязательными составляющими успеха вмешательства. Учитывая специфическую топографию лингвальных рецессий, достичь полной иммобилизации трансплантата в данной области иногда бывает достаточно сложно. Также описаны методы лечения срединных рецессий при срединном разрезе с применением микрохирургических лезвий и специфических разработанных ножей для туннельных субпериостальных техник. В ходе манипуляции также рекомендовано обеспечить двойное перекрёстное ушивание области вмешательства. Несмотря на задокументированную высокую успешность данной техники лечения, все же существуют высокие риски развития специфических осложнений.
Для лечения глубоких рецессий предусмотрен другой подход мягкотканной аугментации. Он предполагает установку соединительнотканного трансплантата под трапециевидный коронально смещенный лоскут. В таком случает графт играет роль язычной мягкотканной стенки, перекрывающей костный дефект и поверхность корня, а коронально смещенный лоскут при этом стабилизируют при помощи непрерывных швов. Для выполнения данной техники требуется соответствующий хирургический опыт и надлежащий набор инструментария.
В клиническом случае, описанном в данной статье, мы использовали технику формирования лоскута в форме конверта. В корональной части лоскута проводили его полнотканную сепарацию, а в апикальной – лишь послабляли натяжение тканей. Несмотря на то, что перфорации костной ткани с частичным обнажением зоны костного мозга способствует повышению уровня кровоснабжения соединительнотканевого трансплантата, однако успешность данной манипуляции можно обеспечить и без излишней инвазивности вмешательства. При лечении лингвальных рецессий крайне важно оставить эпителиальную часть трансплантата обнаженной, дабы способствовать формированию зоны кератинизированных тканей.
Кроме аутогенных форм трансплантатов, для лечения лингвальных рецессий могут использоваться и бесклеточные дермальные матриксы. Последние нужно перекрывать лоскутом полностью, дабы не спровоцировать их потери. В случаях необходимости значительного увеличения зоны кератинизированных тканей все же более рекомендовано использовать аутогенный соединительнотканный трансплантата, нежели дермальный матрикс. В ходе ушивания могут применяться резорбируемые и нерезорбируемые типы швов. При необходимости натяжения слизистой в корональном направлении кетгутовые швы не всегда могут обеспечить стабилизацию области вмешательства на протяжении достаточного периода времени. Для этой цели лучше использовать швы с более длительным периодом резорбции по типу хромированных кетгутовых аналогов. Если какие-то участки швов будет тяжело удалить в ходе контрольного визита, в результате они все равно резорбируются на протяжении определенного периода времени. Синтетические материалы для ушивания, по типу полипропилена, характеризуются достаточно долгим периодом функционирования и развитием лишь минимальной реактивности со стороны окружающих тканей. Однако удаление таковых является достаточно сложным, особенно в участках лингвальных рецессий с ограниченным доступом. Выбор материала ушивания зависит от конкретных условий каждой отдельной клинической ситуации.
Выводы
Лингвальные рецессии являются довольно сложным для лечения диагнозом, учитывая их специфическую локализацию и связанные с этим ограничения для полноценного доступа. При выборе той или иной технике вмешательства врачи должны учитывать все аспекты вмешательства, доступность надлежащего инструментария и конкретные клинические условий каждой отдельной ситуации.
Автор: Douglas H. Mahn, DDS
Область передних зубов нижней челюсти характеризуется повышенными показателями аккумуляции зубного налета и поддесневых твердых зубных отложений. Язычная поверхность передних резцов, кроме того, является еще и одной из самых труднодоступных для проведения соответствующих гигиенических манипуляций. Области рецессии мягких тканей, кроме собственно дефектов эмали и дентина, представляют еще и дополнительную нишу для накопления зубного налета. Дефицит кератинизированной слизистой в области рецессий делает данную область более чувствительной к воспалению разной этиологии. Обнаженные поверхности корней также более склоны к развитию кариозных поражений. Для поддержки адекватного состояния слизистой требуется наличие, как минимум, 2 мм кератинизированных десен, 1 мм из которых соответствует прикрепленной их части.

Клинический случай
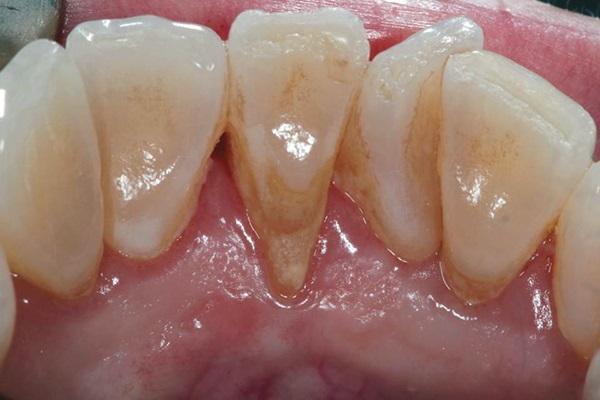
54-летняя пациентка обратилась за стоматологической помощью по поводу прогрессирующей рецессии с язычной стороны 24 зуба (фото 1). Признаков гиперчувствительности у нее не отмечалось, несмотря на то, что глубина рецессии составляла около 3 мм. Кроме того, в области поражения полностью отсутствовала порция кератинизированных прикрепленных десен, при этом 23-26 зубы не демонстрировали никаких признаков подвижности. В пришеечной области 24 зуба также объем аккумуляции зубного налета и камня был значительно выше по сравнению с другими участками. После обсуждения всех возможных вариантов лечения и учета всех потенциальных рисков был принято лечения закрыть область рецессии в проекции 24 зуба посредством субэпителиального соединительнотканного трансплантата.
Фото 1. Вид лингвальной рецессии в области 24 зуба до лечения.

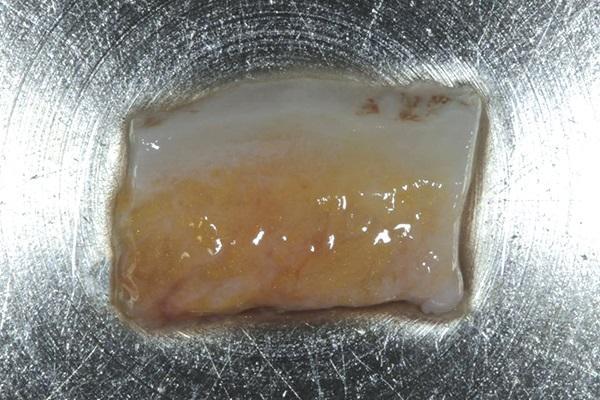
В начале манипуляции провели анестезию области вмешательства на небе с применением раствора лидокаина гидрохлорида с 2% эпинефрином в концентрации 1:100 000. Разрез формировали небно по отношению к 3-6 зубам лезвием скальпеля №15 (лезвия из нержавеющей стали Bard-Parker, Aspen Surgical Products), после чего обеспечивали забора трансплантата из-под лоскута. Размер полученного трансплантата с сохраненным эпителиальным покрытием составлял 2 мм × 6 мм × 12 мм (фото 2).
Фото 2. Вид собранного субэпителиального соединительнотканного трансплантата с ретинированной областью эпителия.

Ушивание донорской области проводили непрерывными кетгутовыми швами размером 4-0. При помощи пародонтологических ручных кюрет провели очистку зубов 21-27, и полировку поверхности их корней. В области 22-26 зубов сформировали внутрибороздковый разрез с сепарацией полнотканного лоскута в форме конверта (фото 3) пародонтальным ножом Орбана. После сепарации лоскута сразу же удалось визуализировать тонкую костную пластинку челюсти и дефектную ее структуру в проекции пришеечной части зубов (фото 4).
Фото 3. Внутрибороздковый разрез для формирования лоскута по типу конверта.

Фото 4. Сепарация лоскута в области 24 зуба с визуализацией костной ткани.

Непрерывными швами обеспечивали фиксацию соединительнотканного трансплантата в пришеечной области зубов, после чего провели ушивание лоскута хромированными кетгутовыми нитями 4-0 (фото 5).
Фото 5. Ушивание области вмешательства с применением 4-0 хромированных кетгутовых нитей.

Приблизительно 1,5 мм эпителиального края трансплантата целенаправленно оставили обнаженным. Пациенту был предписан прием амоксициллина в дозе 875 мг дважды в день на протяжении 1 недели и ибупрофена в дозе 600 мг. Также пациенту было рекомендовано не чистить зубы в области вмешательства на протяжении 1 недели. Для очистки полости рта больной были предписаны полоскания хлоргексидином в концентрации 0,12% дважды в день.
Фото 6. Вид через 1 неделю после вмешательства.

Через 12 недель область вмешательства полностью зажила с полным восстановлением мягкотканного покрытия обнаженной поверхности корня и формирование широкой зоны прикрепленных кератинизированных тканей (фото 7). Толщина мягких тканей заметно увеличилась после вмешательства. Глубина пародонтального зондирования не превышала 2 мм, а объем аккумуляции зубного налета был минимальным и аналогичным смежным участкам. Пациентка была крайне мотивирована поддерживать надлежащий уровень гигиены полости рта.
Фото 7. Вид через 12 недель после вмешательства: полное восстановление мягкотканного покрытия прежде обнаженной поверхности корня.

Обсуждение
При выборе метода лечения лингвальных рецессий необходимо учитывать три следующих аспекта: доступность участка для адекватного проведения вмешательства, наличие донорской области для забора трансплантата и тип используемого материала для ушивания. Все эти элементы в значительной степени влияют на исход лечения. Ограниченное открывание полости рта, узкая форма зубных дуг, скученность зубов и ретронаклон зубов ограничивают возможности для адекватного доступа к целевой области вмешательства. Тип доступа, в свою очередь, влияет на выбор техники и необходимого инструментария. Если доступ к области вмешательства является выражено ограниченным, особенно внимание следует уделять выбору лезвия скальпеля. Неосторожное движения лезвия может спровоцировать перфорацию лоскута, ухудшить заживление и компрометировать прогноз используемого трансплантата. В случаях ограничения доступа из-за ретронаклона зубов целесообразным считается применение ножа Орбана. Лингвальные рецессии часто восстанавливают при помощи аутогенных трансплантатов, собранных из области неба. Для такого подхода необходимо отсепарировать частичный лоскут из реципиентной области, при этом не спровоцировав разрыва слизистой. Плотная адаптация графта в реципиентной области и адекватная его иммобилизация являются обязательными составляющими успеха вмешательства. Учитывая специфическую топографию лингвальных рецессий, достичь полной иммобилизации трансплантата в данной области иногда бывает достаточно сложно. Также описаны методы лечения срединных рецессий при срединном разрезе с применением микрохирургических лезвий и специфических разработанных ножей для туннельных субпериостальных техник. В ходе манипуляции также рекомендовано обеспечить двойное перекрёстное ушивание области вмешательства. Несмотря на задокументированную высокую успешность данной техники лечения, все же существуют высокие риски развития специфических осложнений.
Для лечения глубоких рецессий предусмотрен другой подход мягкотканной аугментации. Он предполагает установку соединительнотканного трансплантата под трапециевидный коронально смещенный лоскут. В таком случает графт играет роль язычной мягкотканной стенки, перекрывающей костный дефект и поверхность корня, а коронально смещенный лоскут при этом стабилизируют при помощи непрерывных швов. Для выполнения данной техники требуется соответствующий хирургический опыт и надлежащий набор инструментария.
В клиническом случае, описанном в данной статье, мы использовали технику формирования лоскута в форме конверта. В корональной части лоскута проводили его полнотканную сепарацию, а в апикальной – лишь послабляли натяжение тканей. Несмотря на то, что перфорации костной ткани с частичным обнажением зоны костного мозга способствует повышению уровня кровоснабжения соединительнотканевого трансплантата, однако успешность данной манипуляции можно обеспечить и без излишней инвазивности вмешательства. При лечении лингвальных рецессий крайне важно оставить эпителиальную часть трансплантата обнаженной, дабы способствовать формированию зоны кератинизированных тканей.
Кроме аутогенных форм трансплантатов, для лечения лингвальных рецессий могут использоваться и бесклеточные дермальные матриксы. Последние нужно перекрывать лоскутом полностью, дабы не спровоцировать их потери. В случаях необходимости значительного увеличения зоны кератинизированных тканей все же более рекомендовано использовать аутогенный соединительнотканный трансплантата, нежели дермальный матрикс. В ходе ушивания могут применяться резорбируемые и нерезорбируемые типы швов. При необходимости натяжения слизистой в корональном направлении кетгутовые швы не всегда могут обеспечить стабилизацию области вмешательства на протяжении достаточного периода времени. Для этой цели лучше использовать швы с более длительным периодом резорбции по типу хромированных кетгутовых аналогов. Если какие-то участки швов будет тяжело удалить в ходе контрольного визита, в результате они все равно резорбируются на протяжении определенного периода времени. Синтетические материалы для ушивания, по типу полипропилена, характеризуются достаточно долгим периодом функционирования и развитием лишь минимальной реактивности со стороны окружающих тканей. Однако удаление таковых является достаточно сложным, особенно в участках лингвальных рецессий с ограниченным доступом. Выбор материала ушивания зависит от конкретных условий каждой отдельной клинической ситуации.
Выводы
Лингвальные рецессии являются довольно сложным для лечения диагнозом, учитывая их специфическую локализацию и связанные с этим ограничения для полноценного доступа. При выборе той или иной технике вмешательства врачи должны учитывать все аспекты вмешательства, доступность надлежащего инструментария и конкретные клинические условий каждой отдельной ситуации.
Автор: Douglas H. Mahn, DDS





























































































































































0 комментариев